کهیر
Urticaria
زهرا چیذری-کارشناس ارشد
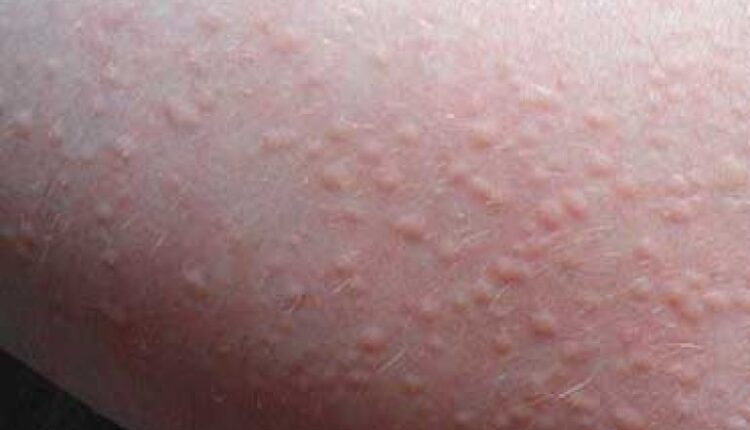
کهیر ضایعاتی قرمز رنگ، برآمده و خارشدار است که به دنبال اتساع عروق، افزایش جریان خون و افزایش نفوذپذیری رگهای خونی در پوست تظاهر میکند. اندازه کهیر از چند میلیمتر تا ضایعاتی بهاندازه کف دست متغیر است. کهیرها میتوانند بهصورت منفرد یا گروهی دیده شوند. ویژگی اصلی کهیر، فعال شدن ماستوسیتها است که منجر به آزادسازی هیستامین و برخی دیگر از واسطههای التهابی میشود. این امر بهنوبه خود باعث ایجاد کهیر روی پوست و خارش شدید میشود. آنژیوادم، نتیجهی افزایش موضعی نفوذپذیری رگها میباشد که بیشتر در لب، دهان، حلق، پلک و اندام تناسلی رخ میدهد. تورم بافتی در آنژیوادم بیشتر از آنکه با خارش همراه باشد، دردناک است. کهیر بیشتر لایههای سطحی پوست تا درم پاپیلاری را درگیر میکند، درحالیکه آنژیوادم در لایههای زیر مخاطی و لایه رتیکولار درم رخ میدهد.
طبقهبندی بالینی:
طبقهبندی کهیر بر اساس تظاهرات بالینی بهتر از دستهبندی بر اساس علت بیماری میباشد. تظاهرات کهیر در دوران کودکی و بزرگسالی مشابه است.
1- کهیر معمولی: شایعترین نوع کهیر است که با بروز ناگهانی در هر نقطهای از بدن با یا بدون آنژیوادم مشخص میشود. گرچه کهیر معمولی عموماً بهصورت ناگهانی و خودبهخودی بروز میکند، اما در بیشتر موارد امکان تشخیص عوامل تشدیدکننده مثل گرما یا فشار ناشی از لباس وجود دارد. بنا به تعریف، درصورتیکه کهیر همراه یا بدون آنژیوادم بیش از شش هفته طول بکشد به آن کهیر مزمن اطلاق میگردد. کهیر مزمن میتواند باعث ایجاد مشکلات عدیدهای برای بیمار شده و بهطور قابل ملاحظهای کیفیت زندگی بیماران را کاهش دهد بهگونهای که این تأثیر حتی با بیماریهای قلبی-عروقی قابل مقایسه است.
2- کهیر فیزیکی: کهیرهای فیزیکی بر اثر یک یا چند محرک فیزیکی بوجود میآیند. برخلاف کهیر معمولی، در این موارد، کهیر اساساً به دنبال قرار گرفتن در معرض محرک خاص بروز میکند.
3- آنژیوادم: آنژیوادم بدون کهیر را باید با آنژیوادمی که همراه کهیر بروز میکند تفکیک نمود زیرا این پدیده میتواند نشانهای از کمبود آنزیم بوده یا به دنبال مصرف داروهای مهارکننده آنزیم تبدیلکننده آنژیوتانسین ایجاد میگردد. گاهی این بیماران با درد شکم بدون آنژیوادم قابل مشاهده مراجعه میکنند. آنژیوادم بدون کهیر میتواند بدون علت شناخته شده یا ایدیوپاتیک نیز رخ میدهد.
4- کهیر تماسی: این نوع کهیر صرفاً در صورت جذب مادهی محرک از راه پوست یا غشای مخاطی بروز میکند و هرگز بهصورت خودبهخود ایجاد نمیشود. جذب پوستی یا مخاطی ماده حساسیتزا میتواند موجب بروز واکنشهای موضعی یا سیستمیک شود. ممکن است کهیر تماسی در افرادی که دارای حساسیت شدید مثل آلرژی به لاتکس هستند منجر به بروز آنافیلاکسی گردد.
5- واسکولیت کهیری: این ضایعات از نظر بالینی به شکل کهیر بروز کرده ولی در حقیقت در نتیجهی التهاب رگهای کوچک ایجاد میشوند که با بررسی آسیبشناسی مشخص میشود. واسکولیت کهیری میتواند نشانهای از بیماری سیستمیک بوده و با درگیری مفصلی و کلیوی نیز همراه باشد.
6- سندرمهای خودالتهابی: بیماریهایی هستند که در آنها کهیر همراه تب، بیقراری و برخی دیگر از علائم سیستمیک تظاهر میکند. سندروم ماکل- ولز که منجر به ناشنوایی حسی- عصبی و در مواردی آمیلوئیدوز کلیوی میشود از جملهی این بیماریها میباشد. موارد ارثی معمولاً از دوران کودکی بروز مینماید.
سببشناسی:
اغلب اوقات مبتلایان به کهیر مزمن را بهعنوان موارد بالینی آلرژی طبقهبندی کرده و تلاش میشود موادی که این دسته از بیماران به آن آلرژی دارند مشخص گردد.
طبقهبندی سببشناسی کهیر:
– خود ایمنی: مکانیسم آن بهصورت اتوآنتیبادی خودبهخود علیه گیرنده روی ماستوسیتها با پیوند روی ماستوسیت.
– محرکهای فیزیکی: آزادسازی مستقیم واسطههای شیمیایی از ماستوسیتها
– القاشده توسط دارو: کاهش متابولیسم کینین، تغییر سطح لوکوترینها
– عفونت: فعالسازی کمپلمان و تشکیل کمپلکس ایمنی
– آلرژی: کهیر تماسی آلرژیک با واسطه
– کمبود مهارکننده: ژنتیکی و اکتسابی
– دگرانولاسیون ماستوسیتها
– واسکولیت: التهاب رگهای کوچک، رسوب ایمنوگلوبولین و کمپلمان
پاتوژنز:
مهمترین سلول دخیل در ایجاد کهیر، ماستسلهای جلدی یا مخاطی میباشند که در فرآیند دگرانولاسیون، مواد وازواکتیو از قبیل هیستامین آزاد میکنند. هیستامین بهعنوان یکی از ترکیبات اصلی بروز کهیر و آنژیوادم شناخته میشود. سایر مواد واسطهای مانند لوکوترینها و پروستاگلاندینها که از غشای سلولها منشأ میگیرند نیز متعاقباً آزاد شده و در فاز ابتدایی و انتهایی واکنشها با اثر بر بافتهای سطحی نقش خود را ایفا میکنند. با وجود آن که بعضی تظاهرات فعالیت ماستوسیتها نظیر خارش و تورم بهسادگی قابل شناسایی بوده و معمولاً به آنتیهیستامینها واکنش نشان میدهند، بررسی میزان التهاب در لایههای عمیقتر پوستی دشوارتر است و احتمالاً مکانیسمهای بیشتری در رخداد آنها دخالت دارند. واسطههای التهابی متعددی موجب افزایش تراوش پذیری مویرگهای ریز و تراوش پلاسما و ایجاد ادم میشوند.
بررسی آسیبشناختی نمونه پوستی از ضایعات مربوط به کهیر خودایمن و کهیر مزمن ایدیوپاتیک نشاندهندهی ارتشاح دور عروقی لنفوسیتها، منوسیتها و گرانولوسیتها (نوتروفیل، بازوفیل، ائوزینوفیل) میباشد. در برخی از بیماران فقط تغییرات مختصری بهصورت التهاب سلولهای اندوتلیال، تراوش گلبولهای قرمز در برخی موارد ارتشاح گلبولهای سفید دیده میشود.
– کهیر خودایمن: برخی از بیماران دچار کهیر مزمن ایدیوپاتیک دارای اتوآنتیبادیهای آزادکننده هیستامین هستند. آنتیبادیها علیه گیرنده بر روی ماستوسیتها در برخی از موارد کهیر مزمن دیده میشود.
– کهیر مربوط به کمپلکس ایمنی: کهیر واسکولیتی و واکنشهای کهیر ناشی از مصرف دارو یا فرآوردههای خونی (بیماری سرم) ناشی از ایجاد کمپلکسهای ایمنی در مویرگهای خونی میباشد.
فعالسازی کمپلمان از طریق آنافیلاتوکسی موجب افزایش آزادسازی هیستامین از ماستسلها میشود. این آبشار التهابی بر اثر واکنش متقابل آنتی ژن-آنتیبادی و تولید کمپلکسهای ایمنی ایجاد میگردد.
-کهیر وابسته به کمپلمان: آنژیوادم مربوط به کمبود مهارکننده استراز، بیشتر بر اثر کینینهای ناشی از فعالسازی کمپلمان میباشد.
تشخیص کهیر:
ثبت زمان بروز علائم پس از مواجهه با عوامل محرک ابزار بسیار مفیدی در تشخیص صحیح علت کهیر است.
– شمارش کامل سلولهای خونی: یافتههای این آزمایش میتواند سرنخی در رسیدن به تشخیص علت کهیر باشد؛ بهعنوان مثال افزایش شمارش ائوزینوفیلها در عفونتهای انگلی و واکنشهای دارویی دیده میشود و در واسکولیت کهیری تعداد نوتروفیلها افزایش مییابد.
– آزمایش کامل ادرار: در موارد عفونت ادراری بهعنوان علت کهیر یا درگیری کلیه در واسکولیت کهیری ممکن است خون یا پروتئین در ادرار مشاهده شود.
-انگلشناسی: در صورت وجود ائوزینوفیلی توجیه نشده در خون یا سابقه مسافرت به مناطقی که انگل در آنجا شایع است آزمایش استول تازه و در موارد خاص بررسی سرولوژی از نظر عفونت انگلی کمککننده است.
– کرایوگلوبولین: نمونه لخته جمعآوری و در دمای 37 درجه سانتیگراد به آزمایشگاه ارسال میشود. این آزمون در کهیر سرمایی ثانویه ممکن است مثبت باشد.
-عفونت و غذاها: در کهیر معمولی حاد و مزمن، درمان عفونتها یا بیماریهای التهابی مانند گاستریت ناشی از هلیکوباکترپیلوری یا اجتناب از برخی مواد غذایی، افزودنیها و داروها میتواند در برخی از بیماران مفید واقع شود.
– تنش روانی: تنشهای روانی میتوانند باعث ایجاد یا تشدید خارش در برخی از موارد کهیر مزمن شود.
– بیماریهای سیستمیک: کهیر مزمن میتواند با هیپرتیروئیدی یا هیپوتیروئیدی (تیروئیدیت هاشیموتو) همراه باشد. در برخی بیمارانی که اختلال تیروئید ندارند اما اتوآنتیبادی دارند، درمان با لووتیروکسین ممکن است باعث بهبودی کهیر شود.
درمان
– رژیم غذایی: مصرف نکردن مواد آلرژن کاذب میتواند به بهبود کهیر مزمن کمک کند. البته باید از رژیمهای غذایی شدید و غیرلازم هم اجتناب کرد مگر اینکه شواهد قابل قبولی برای آن وجود داشته باشد. باید توجه داشت که این مواد معمولاً تشدیدکننده کهیر هستند اما عامل آن نمیباشند.
– آنتیهیستامینها: واژه آنتیهیستامین عمدتاً به آنتاگونیستهای معکوس گیرنده اطلاق میگردد که با اتصال به گیرنده مانع اتصال و عملکرد هیستامین میگردند. معمولاً این واژه، مهارکنندههای گیرنده را دربر نمیگیرد. آنتیهیستامینها به دو نسل قدیم و جدید تقسیم میشوند. آنتیهیستامینهای قدیمی تحت عنوان آنتیهیستامینهای خوابآور نیز نامیده میشوند و به آنتیهیستامینهای نسل دوم، آنتیهیستامینهای غیرخوابآور نیز میگویند. آنتیهیستامینها داروهایی بدون نسخه هستند. حداکثر غلظت این داروها پس از دو ساعت اتفاق میافتد و به پروتئینها متصل میشوند. متابولیسم آنها معمولاً از طریق آنزیم سیتوکروم کبدی اتفاق میافتد، بنابراین نیمهعمر آنها در بیماران با نارسایی کبد و همچنین بیمارانی که داروی مهارکننده سیستم سیتوکروم نظیر اریترومایسین و کتوکونازول دریافت میکنند ممکن است طولانیتر شود.
دختری با ورم شدید دستها و دل درد
بررسی واکنشهای ناشی از انتقال خون (11
https://dermnetnz.org/topics/urticaria-an-overview
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام