چگونه نتایج آزمایش های قارچ شناسی را گزارش کنیم؟
دکتر محمد قهری- آزمایشگاه رسالت
Resalatlab.com
بخش نخست
مقدمه:
به نظر میرسد که در حال حاضر رویهی مشخص و استاندارد شدهای در کشور ما در مورد نحوهی گزارش نتایج آزمایش مربوط به نمونههای قارچی وجود نداشته باشد، لذا با توجه به اینکه این موضوع مورد سؤال برخی از همکاران آزمایشگاهی است اقدام به تنظیم این نوشتار گردیده است. تا زمانی که استادان معظم قارچ شناسی پزشکی و نیز همکاران قارچ شناسی کلینیکی به اجماعی در این زمینه نرسیدهاند مطالب این نوشتار به منزلهی یک الگو و پیشنهاد ارائه میشود که امیدوار است تا حدودی راهگشا باشد.
در بخش نخست از این نوشتار نحوهی گزارش نتایج آزمایشگاهی در مورد درماتیت سبوروئیک (پیتروسپوریازیس)، تینهآ ورسیکالر، درماتوفیتوزیس (بعلت تریکوفیتون تونسورانس و اپیدرموفیتون فلوکوزوم) را شرح داده و روش نمونه برداری و شرائط و ویژگیهای مربوط به بیمار نیز مرور میگردد.
درماتیت سبوروئیک (پیتروسپوریازیس)
تشخیص آزمایشگاهی درماتیت سبوروئیک
برای تشخیص آزمایشگاهی درماتیت سبوروئیک به روش زیر عمل میشود:
در شرايطی که بیمار از دو الی سه روز قبل از مراجعه برای شستشوی سر و صورت خود از مواد شوینده (صابون و شامپو) استفاده نکرده و از یک الی دو هفته قبل نیز داروهای ضد قارچی استفاده نکرده باشد اقدام به جمعآوری نمونه نمائید.
1- مقداری از پوستهها یا شورهها که ممکن است چرب یا خشک باشند را بکمک تیغ بیستوری حرارت دیده تراشیده و روی یک لام تمیز جمعآوری کنید.
2- با افزودن یک قطره آب مقطر پوستهها را خیسانده و سپس با قرار دادن یک عدد لام تمیز دیگر بر روی آن و فشار مختصر پوستهها را بین دو لام له کنید.
3- لامها را با رنگ بلودومتیلن یک درصد بمدت 3 تا 5 دقیقه رنگ آمیزی نمائید.
4- بعد از رنگ آمیزی لامها را به آرامی و با ملایمت با جریان کم آب شستشو دهید.
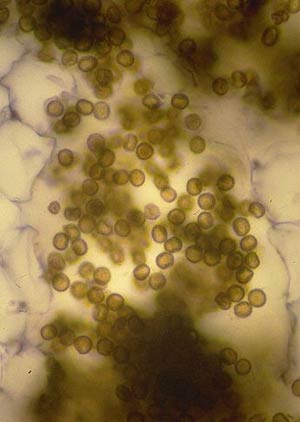
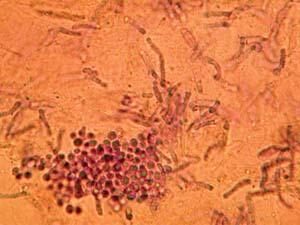
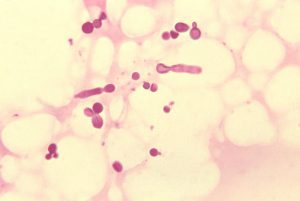
5- لام را با ابژکتیو 100 و با کمک روغن ایمرسیون مورد بررسی قرار دهید. سلولهای مخمری با اشکال متنوع (کروی، بیضوی، و دمبلی) و یا اشکالی که نشان دهنده اتصال خطی بین سلول جوانه با سلول مادری هستند و نیز به اندازههای مختلف و تعداد زیاد دیده میشوند كه مشخصه این قارچ میباشد.
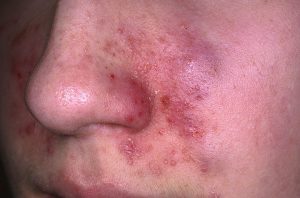
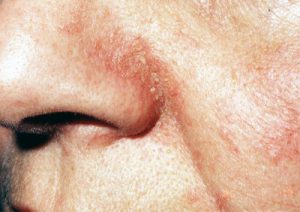
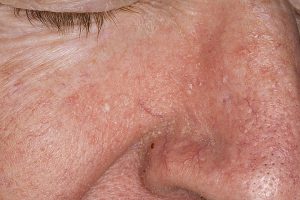
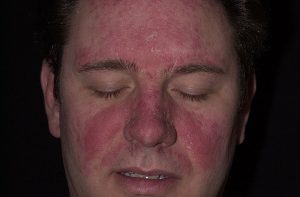
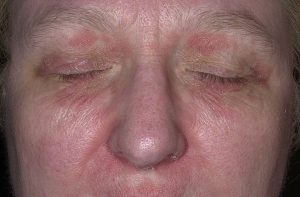
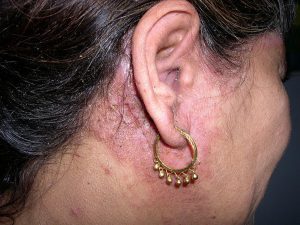
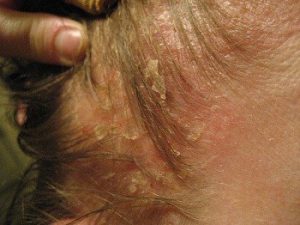
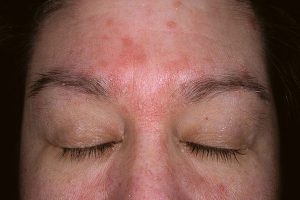
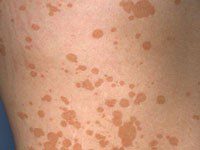
تصاویر 1 و 2 و 4 الی 13 مناظر مختلف بالینی ضایعات درماتیت سبوروئیک را نشان میدهد. باید توجه داشت که محل ابتلای به این نوع ضایعات منحصر به نواحی مختلف سر و صورت و یا در وسط سینهها میباشد. تصویر شماره 3 منظره میکروسکپی مربوط به نمونهی برداشت شده از پوستهها و شورههای این گونه ضایعات را نشان میدهد.
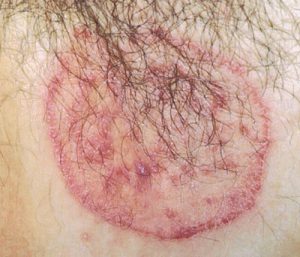
تصویر 1- ضایعات پاپولی پوستهدار در اطراف بینی (درماتیت سبوروئیک)
تصویر 2- درماتیت سبوروئیک بصورت مناطق وسیع با پوسته ریزی فراوان
تصویر 3- سلولهای مخمری با جوانه و بدون جوانه و با اندازهها و اشکال مختلف در پوستهی سر، رنگ آمیزی شده با بلودومتیلن (بزرگنمائی X100)
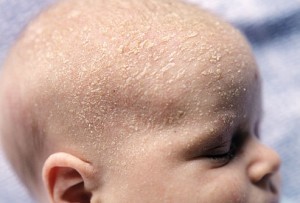
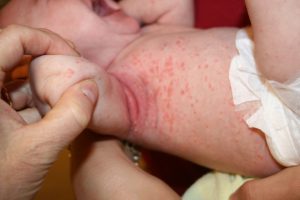
در تصاویر شماره 4 الی 13 موارد متعددی از ضایعات مربوط به درماتیت سبوروئیک به نمایش گذاشته شدهاند. توجه داشته باشید که درماتیت سبوروئیک معمولاً در نواحی مختلف سر و صورت و یا در وسط سینه دیده میشود.
تصویر 4- به چین اطراف بینی توجه شود
تصویر 5
تصویر 6
تصویر 7
تصویر 8
تصویر 9
تصویر 10
تصویر 11
تصویر 12
تصویر 13- در نوزادان علاوه بر سر و صورت ممکن است بر روی تنه و زیر بغل با ضایعات درماتیت سبوروئیک مواجه شویم
__________________________________________________
طریقه گزارش نتیجه آزمایش قارچ شناسی درماتیت سبوروئیک
هنگام تنظیم گزارش نتایج قارچ ، روش رنگ آمیزی و یافتههای میکروسکپی مورد اشاره قرار میگیرد:
Direct Microscopy:
Blue de methylen staining: Malassezia spp. is present. (OR: Malassezia spp. is not present.)
چنانچه بخواهید برای پزشک معالج تفسیر مختصر و یا توضیحی در این خصوص که “برای تشخیص آزمایشگاهی این بیماری آزمایش مستقیم میکروسکپی کافی است و کشت لزومی ندارد” بنویسید میتوانید به شیوه پیشنهاد شدهی زیر عمل کنید:
The identification of Malassezia spp. isolates relies largely on microscopic observation of the morphology of the yeasts that is so typical of the genus, culture has no diagnostic value because these organisms could be isolated from most, if not all, individuals as part of the normal microbiota.
تینهآ ورسیکالر(Tinea Versicolor)
تشخیص آزمایشگاهی
آزمایش مستقیم نمونههای بالینی
آزمایش مستقیم نمونههای کلینیکی، اولین و با ارزشترین روش در بررسی بیماریهای قارچی سطحی و جلدی است زیرا:
- در اغلب موارد میتوان تشخیص قطعی و یا احتمالی بیماری را قبل از رشد عناصر قارچی در کشت به انجام رساند.
- در بعضی موارد مشاهده میکروسکپی عناصر قارچی در نمونهها بیش از جداسازی آنها از کشت اهمیت داشته و در نتیجه با گزارش سریع و بموقع آن به پزشک و شروع درمان میتوان به بیمار کمک اساسی نمود (مثلاً مشاهده میسلیومهای قارچی در آزمایش مستقیم میکروسکپی از نمونه تهیه شده از ملتحمه یا قرنیه در کراتیت قارچی و گزارش آن به پزشک معالج قبل از آنکه نتایج کشت بدست آید) یا در مواردی برای بیمار اهمیت حیاتی دارد (بعنوان مثال مشاهده و گزارش سریع مخمرهای کپسولدار کریپتوکوکوس نئوفرمنس در آزمایش میکروسکپی از مایع مغزی نخاعی).
- مشاهده عناصر قارچی راهنمای خوبی برای انتخاب محیط کشت مناسب و خاص بوده و جداسازی و تعیین هویت قارچ را سرعت میبخشد.
در مورد تشخیص آزمایشگاهی تینهآ ورسیکالر روش آزمایش مستقیم میکروسکپی اهمیت اساسی داشته و نتیجه مثبت آن ارزش تشخیصی قطعی دارد.
در آزمایش مستقیم میکروسکپی میتوان از سرم فیزیولوژی، پتاس (با غلظت 10 الی 20 درصد)، مرکب چین و کالکوفلور سفید (Calcoflour white) و همچنین تعدادی از روشهای رنگ آمیزی مانند گیمسا، بلودومتیلن و پریودیک اسید شیف (PAS) استفاده کرد.
تهیه نمونه با پتاس (KOH)
از پتاس 10% برای تهیه گسترش مرطوب از نمونههای پوست استفاده میشود. پتاس با عمل هیدرولیز قلیائی پروتئینهای پوست موجب شفاف شدن بافت و زوائد سلولی نمونهها، بدون آسیب رساندن به سلولهای قارچی میگردد. معمولاً عمل شفاف شدن در طی 15-10 دقیقه انجام میگیرد. برای جلوگیری از کریستالیزه شدن پتاس میتوان به آن دی متیل سولفوکساید DMSO و یا گلیسرول افزود. در صورتی که بخواهیم اسلاید میکروسکپی تهیه شده با پتاس را سریعتر مورد بررسی قرار دهیم میتوان آن را روی شعله کمی حرارت داد (نباید لام روی شعله شروع به جوشیدن کند) تا بدینوسیله عناصر قارچی سریعتر شفاف شوند.
آزمایش با لامپ وود
با تابانیدن چراغ وود به محل ضایعات در یک اتاق تاریک فلورسانس زرد طلائی رنگی دیده میشود. عدم مشاهده فلورسانس زرد طلائی دلیل بر نبود بیماری نیست.
تهیه نمونه با کالکوفلور وایت
کالکوفلور وایت برای سفید کردن منسوجات و در صنعت کاغذ سازی به کار میرود. این رنگ برای نشان دادن وجود عناصر قارچی در نمونههای کلینیکی بسیار مفید است، زیرا این رنگ به بتا-1 و بتا-1-4 پلی ساکاریدها (مانند سلولز و کیتین) متصل گشته و در صورتی که در مقابل اشعه ماوراء بنفش با طول موج کوتاه قرار گیرد، ایجاد فلورســــانس نموده و بنابراین مشاهده عناصر قارچی با میکروسکوپ فلورسنت را امکان پذیر میسازد. برای تهیه نمونه لازم است:
- ابتدا محلول 1% کالکوفلور وایت را از حل کردن 0/1 گرم پودر کالکوفلور وایت M2R در 10 میلیلیتر آب مقطر و با کمک اندکی حرارت تهیه نمود.
- یک قطره پتاس 10 درصد را با یک قطره از محلول0/1درصد کالکو فلور وایت (یک دهم رقیق شده محلول فوقالذکر)، در مرکز یک لام تمیز مخلوط کرد.
- نمونه مورد آزمایش قارچ به محلول اضافه شده و بر روی آن لامل قرار داده میشود.
- لام را به آرامی حرارت داده و در زیر میکروسکوپ فلورسنت مورد بررسی قرار میدهند. عناصر قارچی بر حسب فیلتر مورد استفاده فلورسانس سفید گچی و یا زرد مایل به سبز را نشان میدهند، نیاز به داشتن میکروسکوپ فلورسنت و عدم رنگ پذیری اندوسپورهای کوکسیدیوئیدس ایمیتیس از معایب و محدودیتهای این روش به شمار میروند.
تهیه نمونه با لاکتوفنل کاتن بلو
فنل موجود در این محلول باعث کشتن ارگانیسم شده، در حالی که اسید لاکتیک ساختمان قارچ را حفظ کرده و گلیسرین نیز موجب شفاف شدن آن میگردد. میتوان با کاتن بلو (Cotton blue) که کیتین دیواره سلولی (Cell wall) را رنگ میکند، یک نمونه نیمه دائمی تهیه نمود. از این روش برای شفاف کردن و رنگ آمیزی نمونههای مورد آزمایش و به ویژه مطالعه کشتهای قارچی استفاده میشود. امروزه به علت سرطانزا بودن کاتن بلو، از آنیلین بلو (Aniline blue) استفاده میگردد.
تهیه لام به روش چسب اسکاچ
بیآزارترین روش نمونه گیری برای بیمار و روشی ساده و ارزان میباشد. در این روش تکهای بطول یک دوم الی دو سوم طول اسلاید میکروسکپی از نوار چسب اسکاچ را بریده و آن را به آرامی روی لکههای مشکوک در پوست بیمار بچسبانید، آنگاه روی آنرا کمی فشار داده تا لایههای شاخی و سطحی پوست به سطح چسبنده نوار چسب اسکاچ جذب شوند، سپس چسب را به آرامی از روی پوست بیمار جدا کرده و روی لام میکروسکپی بچسبانید. برای رنگ آمیزی و مشاهده بهتر سلولهای قارچی میتوان از محلول بلودومتیلن استفاده کرد.
در این روش تجمع خوشهای شکل سلولهای مخمری با ابژکتیو 10 یا 40 میکروسکوپ بصورت منظره لانه زنبور دیده میشود. هر چند که روش بیآزار، عملی و ارزان است اما برای تشخیص بیماری کافی نیست و لازم است که از یکی دیگر از روشهای مستقیم فوقالذکر مثلاً تهیه لام با پتاس نیز به همراه آن استفاده کرد. در برخی از موارد حاد بیماری سلولهای قارچی مربوط به عامل بیماری بیشتر به شکل میسلیومهای کوتاه، قطعه قطعه شده و نامنظم دیده میشود و عناصر خوشهای مخمری دیده نمیشوند و یا اینکه ممکن است به تعداد کمی وجود داشته باشند، در چنین مواردی آزمایش با چسب اسکاچ پاسخ منفی کاذب میدهد.
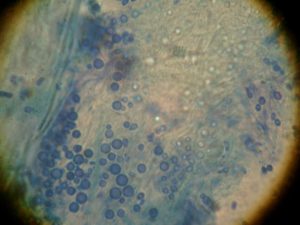
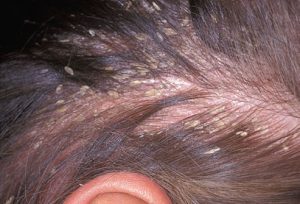
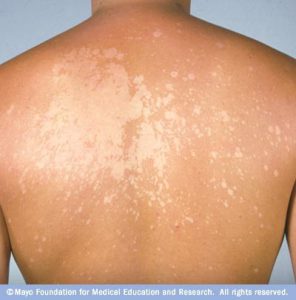
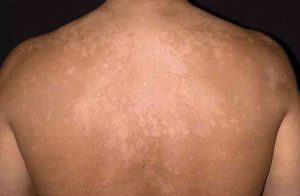
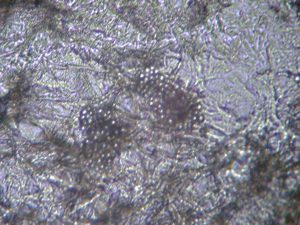
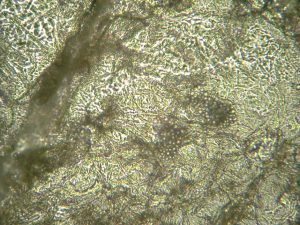
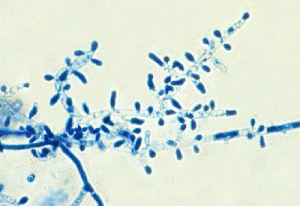
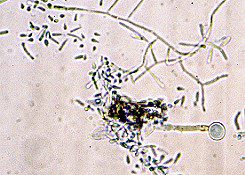
تصاویر شماره 14 و 15 ضایعات هیپوپیگمانته و تصویر شماره 16 ضایعهی هیپرپیگمانته در بیماران را نشان میدهد. تصاویر شماره 17 و 18 منظره میکروسکپی نمونههائی را که با چسب اسکاچ تهیه شدهاند با بزرگنمائی 400 برابر نشان میدهد. در این تصاویر خوشههای مخمری به شکل لانهی زنبور دیده میشوند که منظرهی اختصاصی مربوط به مالاسزیا میباشد.
تصویر 14
تصویر 15
تصویر 16
تصویر 17
تصویر 18
تصویر شماره 19 اسلاید رنگ آمیزی شدهی مربوط به مالاسزیا را نشان میدهد. همانطور که ملاحظه میشود منظرهی دوشکلی مالاسزیا مرکب از میسلیومهای کوتاه، تکه تکه شده و خمیده به همراه سلولهای مخمری خوشهای شکل میباشد.
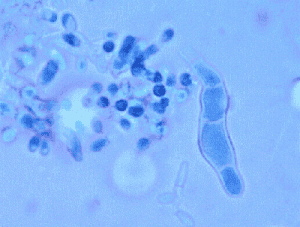
در تصویر شماره 20 دو قطعه میسلیوم به همراه مخمرهای با جوانه و بدون جوانه که از نظر اندازه و شکل دارای تنوع هستند مشاهده میشود.
تصویر 19
تصویر 20– رنگ آمیزی گرم
طریقه گزارش نتیجه آزمایش قارچ شناسی تینهآ ورسیکالر
هنگام گزارش نتیجه به روش آزمایش میکروسکپی و مشاهدات مربوطه باید اشاره کرد:
Direct Microscopy:
I- Scotch tape method: Malassezia spp. is present.
II– Koh 10% preparation: Malassezia spp. is present. (OR: Malassezia spp. is not present.)
چنانچه بخواهید برای پزشک معالج تفسیر مختصر و یا توضیحی در این خصوص که “برای تشخیص آزمایشگاهی این بیماریها آزمایش مستقیم میکروسکپی کافی است و کشت لزومی ندارد”بنویسید میتوانید به شیوه پیشنهاد شده در زیر عمل کنید:
The identification of Malassezia spp. isolates relies largely on microscopic observation of the morphology of the yeasts that is so typical of the genus, culture has no diagnostic value because these organisms could be isolated from most, if not all, individuals as part of the normal microbiota.
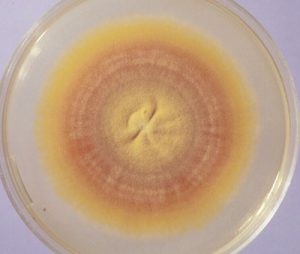
درماتوفیتوزیس بعلت اپیدرموفیتون فلوکوزوم
اپیدرموفیتون فلوکوزوم Epidermophyton floccosum))
گونهای انساندوست بوده دارای انتشار جهانی است و بیشتر از عفونتهای کچلی کشاله ران جدا شده است. این ارگانیسم از نظر شیوع سومین عامل کچلی پا (بعد از ترایکوفایتون منتاگروفایتیس واریته اینتردیجیتال و ترایکوفایتون روبروم) میباشد. این ارگانیسم از عوامل شایع کچلی بخصوص کچلی کشاله ران در ایران است.
مشخصات ظاهری کلنی:
دارای رشد آهسته با کلنیهای سفید و پودری شکل است که بتدریج به رنگ زرد متمایل به سبز، زیتونی روشن یا خاکی درمیآید. قطر کلنیها بعد از دو هفته به 2 تا 5/3 سانتیمتر میرسد. کلنیها دارای چین خوردگیهای نامنظم شعاعی یا متحدالمرکز میباشند. پشت کلنی بیرنگ و یا زرد قهوهای تا حنائی رنگ است. در اثر کشتهای مکرر موتانهائی با هایفای پنبهای سفید و استریل (عقیم) که در سطح کلنی پخش میشود پدید میآید.
مشخصات میکروسکپی:
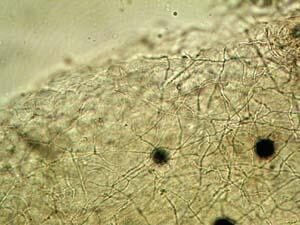
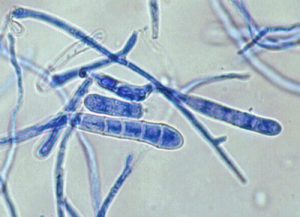
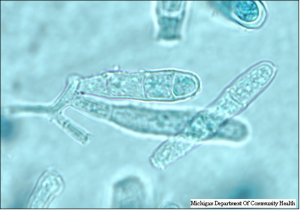
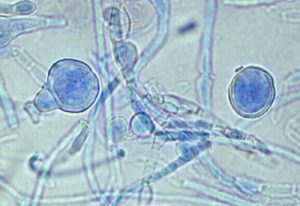
ماکروکونیدیهای فراوان که بوسیله پایه عریض، انتهای گرد و جدار صاف مشخص میشوند از ویژگیهای این قارچ است. اندازه این کنیدیها 15-8 × 10-6 میکرون بوده و یک تا چهار سلولی میباشند. معمولاً چندیــــن ماکروکونیدی از یک محل ریشه میگیرند و به این دلیل نحوه قرار گرفتن آنها روی هایفای حمایت کنندهشان برگ شبدری شکل است. میکروکونیدیا ندارد. سلولهای کروی با جدار صاف و نیز کلامیدوکونیدی به تعداد فراوان بخصوص در کشتهای کهنه پدید میآیند. هایفای فنری (spiral) شکل نیز ممکن است مشاهده شود.
تصویر 21- منظره رینگ ورم در ضایعهی مربوط به اپیدرموفیتون فلوکوزوم
تصویر 22– میسلیومهای فراوان درماتوفیت در پوست (قطر سلولهای میسلیال در سراسر طول آنها به یک اندازه است)
_______________________________________________
طریقه گزارش نتیجه آزمایش قارچ شناسی در صورتی که منظره میکروسکپی مشابه تصویر شماره 22 باشد:
Direct Microscopy:
(KOH 10% preparation) :Branching hyphae is present (compatible with Dermatophytic mycelium).
و یا اینکه میتوان نوشت:
Direct Microscopy:
(KOH 10% preparation) :Typical dermatophyte hyphae is present.
_______________________________________________
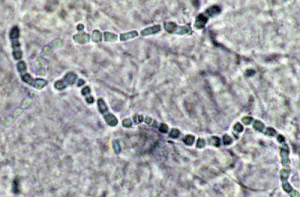
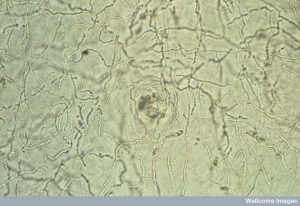
تصویر 23- زنجیرهی آرتروسپور با سلولهائی که از نظر شکل و اندازه مشابه یکدیگر میباشند
________________________________________________________________
طریقه گزارش نتیجه آزمایش قارچ شناسی در صورتی که منظره میکروسکپی مشابه تصویر شماره 23 باشد:
Direct Microscopy:
(KOH 10% preparation) :Typical dermatophyte hyphae breaking up into arthroconidia (Dermatophytosis).
و یا اینکه میتوان نوشت:
Direct Microscopy:
(KOH 10% preparation) : Typical dermatophyte hyphae is present.
____________________________________________________
تصویر 24- کلنی اپیدرموفیتون فلوکوزوم
تصویر 25- ماکروکونیدیای چند سلولی و فقدان میکروکونیدیا (اپیدرموفیتون فلوکوزوم)
تصویر 26- ماکروکونیدیای چند سلولی و فقدان میکروکونیدیا (اپیدرموفیتون فلوکوزوم)
تصویر 27- کلامیدو کونیدیا در اپیدرموفیتون فلوکوزوم
درماتوفیتوزیس بعلت تریکوفیتون تونسورانس
ترایکوفایتون تونسورانس (Trichophyton tonsurans):
درماتوفیت انساندوستی است و موجب بروز عفونت در پوست، مو و ناخن میشود. عفونتهای موئی ناشی از آن به فرم اندوتریکس میباشد. موهای آلوده فاقد فلورسانس هستند ولی کلنیهای جوان این قارچ گاهی دارای فلورسانس تیرهای میباشد. تریکوفایتون تونسورانس در محیط کشت حاوی کازئین دارای رشد ضعیفی است و افزودن تیامین موجب افزایش رشد آن میشود.
مشخصات کلنی:
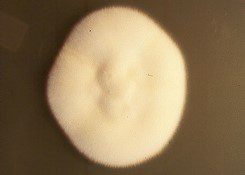
در محیط سابورو دکستروز آگار دارای رشد نسبتاً آهستهای است. کلنیهای این درماتوفیت به چهار شکل یا حالت دیده میشوند: کلنیهای کاسهای شکل، کلنیهای مغزی شکل، کلنیهای چیندار و بالاخره کلنیهای مسطح. استرینی که بیشتر از بقیه از موارد بالینی جدا میشود مسطح و دارای حالت پودری بوده و به رنگ زرد کرم میباشد. گاهی رنگ کلنیها به صورتی متمایل میشود، بویژه در مواقعی که تولید رنگدانه توسط قارچ زیاد باشد. کلنی واریته سولفورئوم دارای سطحی صاف و کمی پودری شکل، به رنگ زرد پررنگ و تا حدودی شبیه به کلنی اپیدرموفیتون فلوکوزوم میباشد.
عفونتهای ناشی از واریته اخیر علائم التهابی شدیدی داشته و در اغلب حالات با زخمهای جلدی همراه است. کلنی واریته اکوئینوم عمدتاً به شکل کوه آتشفشان و یا کاسهای شکل است ولی در برخی موارد مرکز آن ممکن است برجسته باشد. در بعضی مناطق تنها یکی از واریتههای تونسورانس دیده شده و بومی آن منطقه به شمار میرود. پشت کلنیها معمولاً به سبب تولید رنگدانههای محلول، رنگین است. این رنگدانهها معمولاً زرد مایل به قهوهای تا قرمز گل اخرائی یا قرمز ماهوتی پررنگ بوده و گاهی در محیط منتشر میشوند.
مشخصات میکروسکپی:
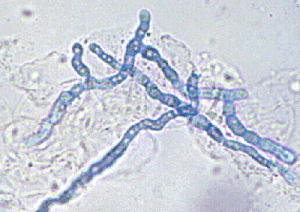
از خصوصیات میکروسکپی این قارچ وجود تعداد فراوان میکروکونیدیا با اندازههای متغیر (5-2 × 7-3 میکرون) و اشکال متنوع است. معمولاً گرزی یا اشکی شکل بوده، اغلب از یک ساقه بلند تولید شده و زنجیرهای از کونیدیا را بر روی یک میسلیوم ایجاد میکنند. میکروکونیدیها زنجیروار بدنبال یکدیگر قرار گرفته و از کنار هم قرار گرفتن زنجیرههای مختلف تودههای میکروکونیدیا ایجاد میشوند. انتهای میسلیومهای برنده میکروکونیدیها کلفت بوده و معمولاً کشیدهاند. ممکن است برخی از میکروکونیدیها متورم شده شبیه بادکنک گردند. برخی اوقات نیز ممکن است کونیدیهای نازک و چنگالی شکل دیده شوند که در حاشیه و یا روی میسلیومهای کج و بد شکل قرار گرفته و شبیه به هزارپا هستند.
ماکروکونیدیا بندرت تشکیل میشود و بعضی اوقات ماکروکونیدیهای بد شکل و نامنظم که دیوارههای نسبتاً ضخیم دارند (تصویر شماره 34) نیز ممکن است در محیط آگار عصاره مخمر(yeast extract agar) مشاهده شوند. آنها شامل 10 تا 12 سلول میباشند. مشاهده کلامیدوکونیدیا، میسلیومهای راکتی شکل و ساختمانهای نامنظمی شبیه آرتروکونیدیا در این قارچ شایع است (تصاویر شماره 32 و 33). با توجه به اینکه ترایکوفایتون تونسورانس در محیطهای کشت فاقد تیامین رشد بسیار کمی داشته و یا ممکن است رشد نکند، به کمک این خصوصیت میتوان آن را از ترایکوفایتون روبروم و ترایکوفایتون منتاگروفایتیس تشخیص داد. برای رشد ترایکوفایتون مگنینی نیز وجود اسیدآمینه هیستیدین ضروری است و از این ویژگی نیز برای تفکیک این دو نوع درماتوفیت میتوان استفاده کرد. علاوه بر این کچلی سر ناشی از ترایکوفایتون تونسورانس به شکل اندوتریکس و کچلی ناشی از ترایکوفایتون مگنینی به حالت اکتوتریکس میباشد.
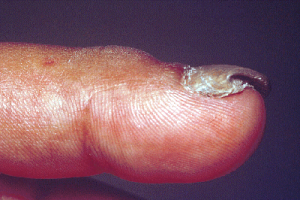
تصویر 28 – کچلی ناخن ناشی از تریکوفیتون تونسورانس
تصویر 29 – تهیه شده با پتاس ده درصد
تصویر 30 – رنگ آمیزی لاکتوفنل کاتن بلو
طریقه گزارش نتیجه آزمایش قارچ شناسی در صورتی که منظره میکروسکپی مشابه تصویر شماره 29 و یا30 باشد:
Direct Microscopy:
(KOH 10% preparation) :Branching hyphae is present (compatible with Dermatophytic mycelium).
و یا اینکه میتوان نوشت:
Direct Microscopy:
(KOH 10% preparation) :Typical dermatophyte hyphae is present.
تصویر 31 – منظره کلنی تریکوفیتون تونسورانس
تصویر 32 – هایفی و میکروکونیدیا
تصویر 33 – هایفی، میکرو و ماکروکونیدیا و کلامیدوکونیدیای کروی شکل
تصویر 34- ماکروکونیدیای چند سلولی و نامنظم در کنار تعداد فراوانی از میکروکونیدیها
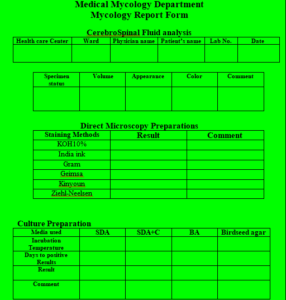
در ادامه نمونههای فرم گزارش نتایج آزمایشگاهی قارچ شناسی پیشنهاد میشوند. فرم شماره یک مربوط به گزارش نتایج قارچ شناسی نمونههای پوست، مو و ناخن و فرم شماره 2 مربوط به چگونگی گزارش نتایج مربوط به نمونهی مایع مغزی نخاعی است.
جدول شماره 1 – نمونهی فرم برای گزارش نتایج آزمایش قارچ شناسی مربوط به نمونههای پوست، مو و ناخن
REPORT OF LABORATORY INVESTIGATION
“Mycology”
Patient’s name: Lab no.: Date: Sender
Source: Scalp scales/scalp hair/skin scales/toenail/fingernail/toewebs/groin/…
Ι- Direct Examination
□ KOH 10% preparation
□ Blue de methylene staining
□ Scotch tape method
*Positive Result
Fungus elements present in skin, Nail and scalp:
□ Typical dermatophyte hyphae breaking up into arthroconidia (Dermatophytosis)
□ Branching filaments (Dermatophytosis)
□ Septate, branched hyphae and budding cells (Malassezia furfur or other Malassezia spp.)
□ Budding cells in different size & shapes (Malassezia furfur or other Malassezia spp.)
□ Pseudohyphae and budding cells (Candidiasis)
□ Long filaments, small coccoid forms and rod-like organism (Corynebacterium minutissmum)
□ Only Budding cells (Candida spp., Saccharomyces spp., or other true yeasts)
:Fungus elements present in scalp hair
□ spores outside the hair shaft (Ectothrix)
□spores inside the hair shaft (Endothrix)
□ mycelium and arthrospores inside the hair shaft (Favus)
*Negative Result
□ Fungal elements not present.
II- Culture:
□ Fungus not Isolated
□ Specimen/ Culture Unsatisfactory
□ Organism(s) Isolated/ Identified
جدول شماره 2- نمونهی فرم برای گزارش نتایج آزمایش های قارچ شناسی مربوط به نمونه مایع مغزی نخاعی
در شمارهی بعد در مورد نحوهی جوابدهی برای کاندیدیازیس جلدی، اریتراسما و اونیکومایکوزیس بحث شده و نمونههای دیگری از فرمهای گزارش نتایج آزمایشگاهی ارائه خواهد گردید.
نتایج آزمایشهای قارچ شناسی را چگونه گزارش کنیم؟
بیماریهای ناخن در تشخیص افتراقی با انیکومایکوزیس (4)
بیماریهای ناخن در تشخیص افتراقی با انیکومایکوزیس
مروری بر تشخیص افتراقی گونههای کاندیدا
https://labtestsonline.org/tests/fungal-tests
ورود / ثبت نام