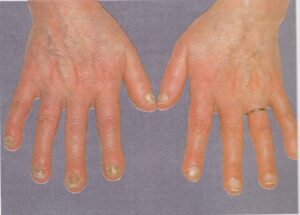
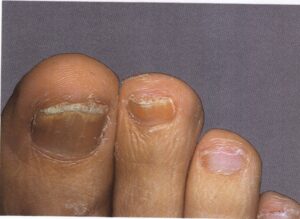
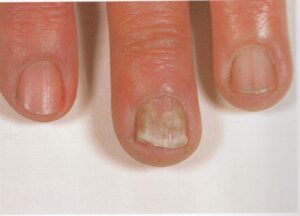
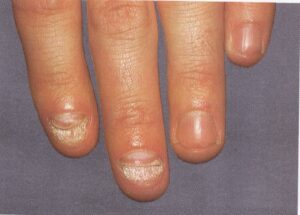
بیماریهای ناخن در تشخیص افتراقی با انیکومایکوزیس
دکتر محمد قهری – آزمایشگاه تشخیص طبی رسالت
از آنجا که انیکومایکوزیس توسط طیف وسیعی از قارچها ایجاد میشود و شکل ظاهری ضایعات معمولاً اختصاصی نیست، در این سلسله نوشتار علاوه بر مروری بر انواع آن به مطالعه سایر بیماریهای ناخن هم که ممکن است گاهی در تشخیص افتراقی با عفونتهای قارچی قرار گیرند میپردازیم.
مقدمه
ناخن از بند انتهائی انگشتان محافظت میکند، برداشت اشیاء کوچک را تسهیل میکند و در افزایش لمس ظریف شرکت میکند. انگشت فاقد ناخن كارائي كمتري نسبت به انگشت ناخندار دارد. برای بعضی افراد، از لحاظ آرایشی و زیبایی اهمیت بسیار دارد. ناخنها هنگامي كه در شرايط ايدهآلي باشند بسيار جـذاب هستند، همچنين ناخنها منعكس كننده عادتهاي خوب و بد فـرد هستند. جدا از جاذبه آرايشي، ناخنهـا وظايف ديگري نيز بعهده دارند؛ از جمله كمك به بــلند كردن اجـسـام با ايجاد تكيهگاه براي بافت انگشتـان و يا دسـتكاري اجــسام و از هـمـه مــهمتر آن كه ناخنهـا منعکس کنندهی سلامت عمومي بدن میباشند. به هر حال دليل اصلي شكايت در بیماران مبتلا به بدشكليهاي ناخن از نظر زيبائي است.
صفحه ناخن از کراتین سخت تشکیل شده که از احاطه کردن اپیدرم به سطح پشتی انگشت مشتق شده و بر روی یک بستر قرار میگیرد، جائی که اتصال محکمی به اپیدرم دارد. ناخن از طریق یک ماتریکس رشد میکند و این ماتریکس از اتصال قسمت فوقانی و تحتانی چین ناخن خلفی به قسمت پیشین یا جلوتر توسعه مییابد. ماهک یا لانولا کمرنگتر از بقیه بستر ناخن است زیرا کراتینیزاسیون در این محل ناقص است که احتمالاً بدلیل وجود بافت پیوندی است که بصورت شلتری در آن قرارگرفته است. کوتیکول امتداد و بسط طبقه شاخی قسمت پشتی انگشت به داخل صفحه ناخن است و بخش مهمی را در حفاظت فضای بالقوه بین سقف چین ناخن و کف آن دارد.
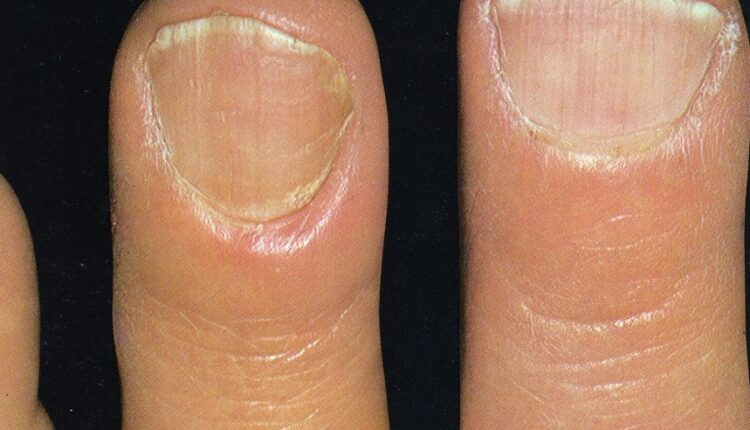
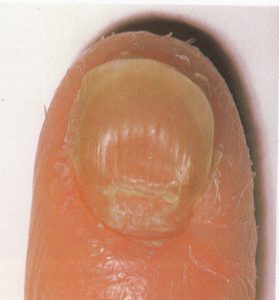
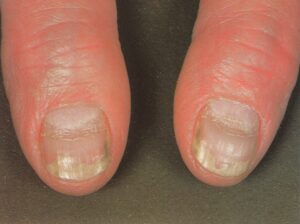
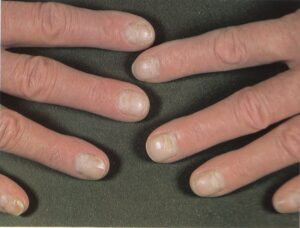
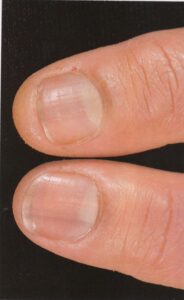
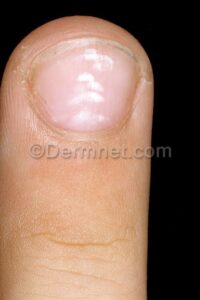
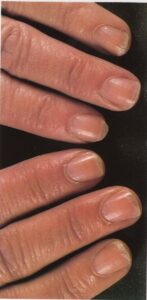
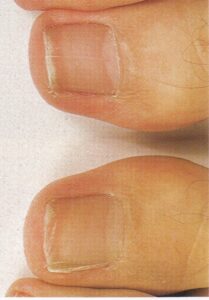
نمای ناخن سالم: از آنجایی که ناخن از پروتئین کراتین تشکیل شده که مادهای شفاف است و به دلیل وجود مویرگهای خونی در بستر آن، رنگ ناخن سالم صورتی است. به همین دلیل ناخنهایی که دچار بیماری مانند قارچ و یا دیابت باشند دچار تیرگی و تغییر رنگ میشوند.
تحت شرائط نرمال رشد ناخنهای دست حدود 5 ماه طول میکشد اما ناخنهای پا بطور قابل توجهی زمان بیشتری بین 12 و 18 ماه نیاز دارند. تشخیص اختلالات ناخن مشکل است. بسیاری از آبنرمالیتیها غیر قابل درمان هستند، اما همیشه مهم است که تراشههائی برای مطالعات قارچ شناسی فراهم شود زیرا اختلالات قارچی ناخن عملاً همیشه قابل درمان هستند. اختلالات ناخن میتواند اثرات منفی قابل توجهی برروی عملکرد احساسی، اجتماعی، مالی و شغلی بیمار داشته باشد. بیماران ممکن است ترس و نگرانی از انتقال بیماری خود به دیگران داشته باشند و این مسئله در برخی مشاغل نظیر آشپزها، تایپیستها، پرستاران و امثال اینها با اهمیتتر است.
ناخنها بعلت موقعيت خاص انتهائي، حساسيت خاصی به عوامل زيانآور شغلی دارند. از آنجائيکه مشکلات مربوط به کار در مطبهای تخصصی پوست عمومیت یافته و نیز تقریباً 5 الی 10 درصد موارد مراجعه به این مطبها بعلت مشکلات مربوط به ناخن است، لذا ایجاب میکند که پوست شناسی شغلی همواره مشتمل بر اونیکوپاتولوژی نیز باشد.
در بسياري موارد، بروز تغيير در شكل، رنگ، قوام و ساير خصوصيات ناخن ميتواند نشانه بروز يك بيماري جدي در ساير ارگانهاي حياتي بدن باشد. البته اين مسأله كافي نيست و در بعضي موارد در اثر عوارضي كه روي خود ناخن ايجاد ميشود، تغييراتي بروز ميكند. ناخن هايي كه به راحتي ميشكنند و ترك ميخورند از مشكلات احتمالي تغذيهای خبر ميدهند. كمبود ويتامين A و کلسيم باعث خشكي و ورقه ورقه شدن پوست ميشود. كمبود پروتئين، فوليك اسيد، ويتامين B كه براي رشد سلولها و احياي سلولهاي مرده ضروري است و كمبود ويتامين C موجب افتادن ناخنها ميشود. كمبود پروتئين باعث ايجاد راههاي سفيد بر روي ناخنها ميشود.
دريافت ناكافي ويتامين B12 ميتواند موجب ايجاد خشكي، تيرگي و گرد شدن در ناخنها شود. كمبود روي ميتواند باعث ايجاد لكههاي سفيد بر روي ناخنها شود. شكستگيها در ناخنها ممكن است نشانه اين باشد كه بدن شما به آب و مايعات بيشتري نياز دارد. وجود قرمزي در پوست اطراف ناخن و كوتيكول ميتواند به واسطه فقر يا ضعف متابوليسم اسيدهاي چرب در بدن باشد. بنابراين ناخن ها براي سالم بودن و سالم ماندن، به مقدار زيادي كلسيم، منيزيم، پروتئين و سيليس و روي نياز دارند.
استفاده از رژيم غذايي كه حاوي ميوه و سبزيجات تازه و داراي ويتامينهاي ضروري، مواد معدني و آنزيمهاست به سلامت و بهداشت ناخنها کمک میکند. از مواد غذايي كه سرشار از سولفور و سيليكن هستند مانند كلم بروكلي، ماهي و پياز و همچنين از غذاهايي كه داراي ويتامين B هستند مانند سويا، ماءالشعير و از تمام انواع دانهها و غلات ميتوان در اين راه کمک گرفت.
گفته شده است که نوشیدن آب و مايعات زياد و استفاده روزانه از آب هويج تازه كه ميزان كلسيم و فسفر بالا دارد در استحكام بخشيدن به ناخن ها مؤثر است. اختلالات ناخن سیر افزایش یابندهای در جمعیت دارد. بیش از 50٪ علل این اختلالات عفونتهای قارچی هستند. تشخیص صحیح این دسته از اختلالات کمک فراوانی به رفع سردرگمی بیماران کرده تکلیف پزشک معالج را نیز روشنتر میسازد. عفونت قارچی ناخن بیماری رو به افزایشی در نقاط مختلف جهان میباشد. علل مختلفی برای افزایش شیوع آن گفته شده است که از جملهی آنها افزایش جمعیت افراد مبتلا به اختلالات سیستم ایمنی موضعی یا عمومی میباشد. اونیکومایکوزیس یک بیماری خودبخود بهبود یابنده نیست و ممکن است منبعی برای ایجاد و گسترش ضایعات قارچی در دیگر نواحی پوست در فرد بیمار باشد.
ترمینولوژی اختصاصی ناخن
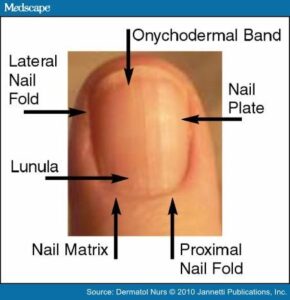
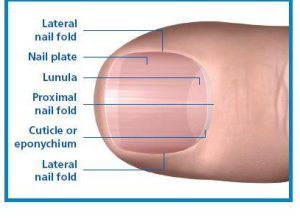
Nail plate: صفحه ناخن (کراتین مرده سخت و شفاف)
Nail fold: چین ناخن (پوستی که اطراف قسمتهای جانبی و پروگزیمال ناخن را میپوشاند)
Matrix: چین ناخنی پروگزیمال روی ماتریکس قرار میگیرد. ماتریکس 90% صفحه ناخن را میسازد.
Cuticle : لایه کراتینی چین ناخنی پروگزیمال تا روی قسمت پروگزیمال صفحه ناخن امتداد پیدا کرده و کوتیکول را تشکیل میدهد. (پوسته) فاصلهاي از اپيدرم (معمولاً فقط لايه شاخي) پوست صاف قسمت پشتي انگشت تا صفحه ناخن است و ممكن است تا مسافتي دور در ناخن امتداد داشته باشد. اگر كوتيكول بصورت خيلي خشن به عقب رانده شود و قطع شود كه اين حالت اغلب با مانيكور كردن ناشيانه ديده ميشود موجب تخريب كوتيكول و باز شدن فضاي بين صفحه ناخن و سقف چين ناخن ميشود.
Lunula: ماهک (از ورای صفحه ناخن دیده میشود، قسمت دیستال ماتریکس ناخن است).
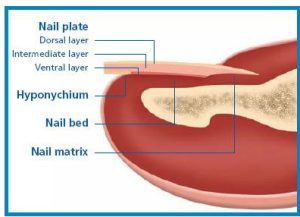
Hyponychium: بستر ناخن از قسمت دیستال ماتریکس ناخن تا هیپونیشیوم امتداد مییابد. در واقع اپيدرم ضخيم شده در زير انتهاي ديستال آزاد ناخن است. قطعه کوتاهی از پوست است که با ناخن پوشیده نشده است، این قطعه از قسمت دیستال بستر ناخن شروع شده و در ناودان دیستال به آخر میرسد. بعبارت دیگر هیپونیشیا حاشیهء پوستی زیر لبه آزاد ناخن و محل جدا شدن صفحه و بستر ناخن است.
Nail bed: بستر ناخن (تشکیل شده از تیغههای طولی موازی به همراه عروق خونی کوچکی که در قاعده آنها قرار دارد).
Eponychium: انتشار قدامي سقف چين ناخن بر روي صفحه ناخن است و نيز شامل فقط اپيدرم ميباشد و از نظر باليني اهميت اندكي دارد.
عفونت میکروبی ناخن Paronychia
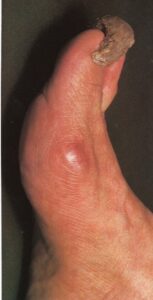
این بیماری در اثر ورود باکتری به بافت نرم اطراف ناخن پدید میآید. پوستی که قسمت قاعده و طرفین ناخن را میپوشاند نقش محافظتی در برابر نفوذ باکتریها، قارچها و … دارد. هر عاملی که به این پوست آسیب بزند از قبیل ضربهها، جویدن ناخن و یا برداشتن کوتیکول میتواند منجر به نفوذ باکتریها و ایجاد عفونت در بافت آن محل شود. در صورت بروز عفونت، قرمزی، درد، تورم و گرما در بافت دور ناخنی دیده میشود. عفونتهاي كنار ناخن بوسيله عوامل ميكروبي متعدد ايجاد ميشود.
افراد شاغل در آشپزخانه، باغبانها و كشاورزان و نوازندگان پيانو مستعد ابتلا به اين حالت هستند. اين حالت به شكل حاد در قصابها ديده ميشود. مانيكور شديد و عقب زدن كوتيكول ناخن و نظافت كنار ناخن با وسايل آلوده ممكن است باعث عفونت حاد يا مزمن انساج كنار ناخن شوند.
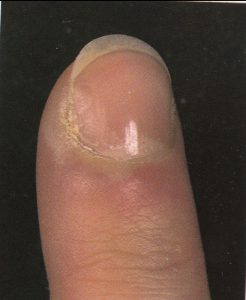
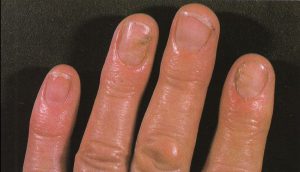
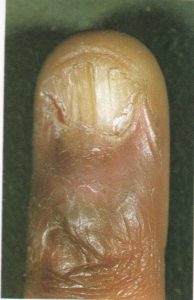
پارونیشیا به معنی التهاب چینهای ناخن میباشد که ممکن است بصورت حاد یا مزمن بروز نماید. فرم حاد آن اغلب در اثر عفونت استافیلوکوک است و خراشهای جزئی نسج اطراف ناخن ممکن است زمینه را مستعد کند. فرم مزمن آن بیشتر در کسانی که دستشان بطور دائم مرطوب است دیده میشود و در خانمها شایعتر است. عفونت کاندیدا آلبیکنس نیز در ایجاد آن نقش دارد. این فرم منجر به از بین رفتن کوتیکول میشود. در فرم حاد، درمان با آنتی بیوتیک و گاه اقدامات جراحی ضرورت دارد ودر فرم مزمن از بین بردن زمینه و درمانهای ضد قارچ و آنتیبیوتیک موضعی و گاه اقدامات جراحی لازم است.
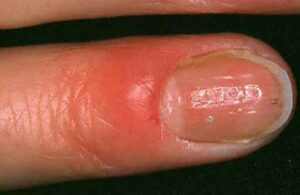
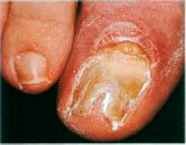
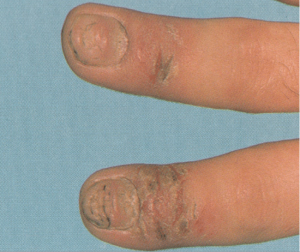
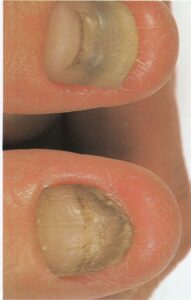
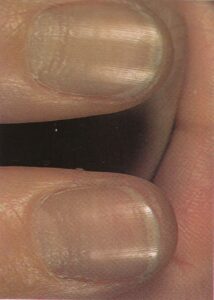
تصویر شماره 1- پارونیشیای ناشی از استافیلوکوک اورئوس- چینهای جانبی و خلفی قرمز و متورم شده است.
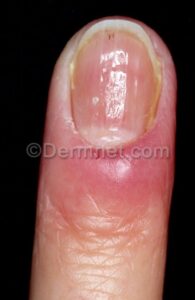
تصویر شماره 2- پارونیشیای ناشی از استافیلوکوک اورئوس- چرک و اریتم دیده میشود.
پارونیشیای حاد باکتریال
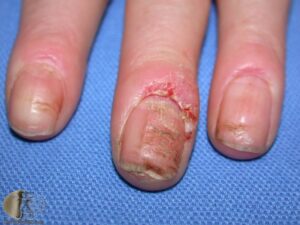
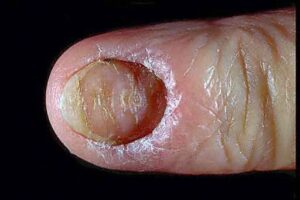
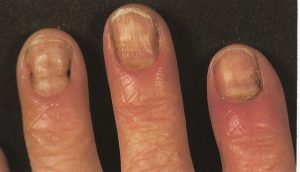
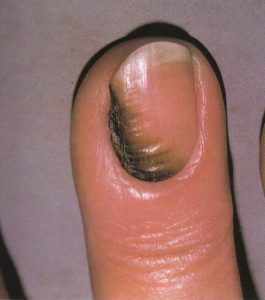
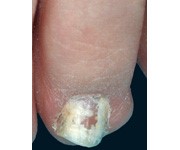
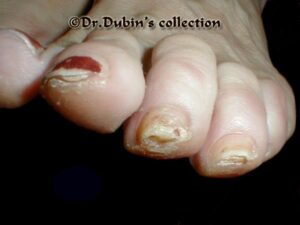
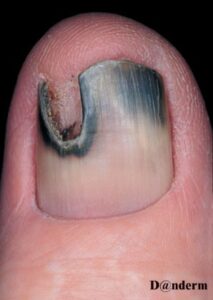
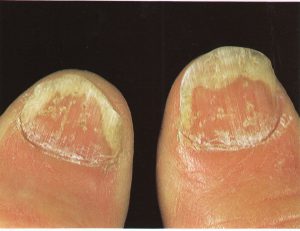
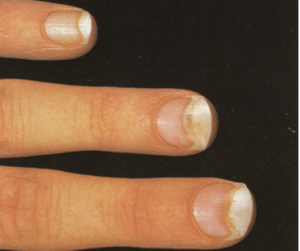
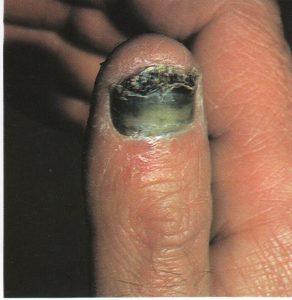
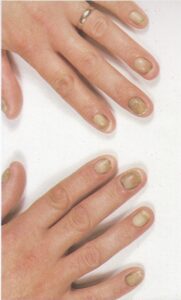
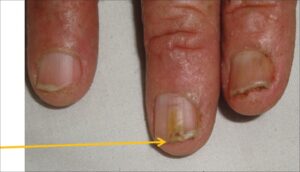
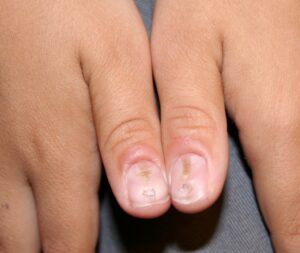
تصویر شماره 3- ناخن انگشت شست و انگشت نشانه گرفتار تینا اونگیوم است
پارونیشیای حاد کاندیدائی
پارونیشیای حاد باکتریال
پارونیشیای حاد:
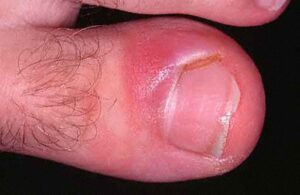
پارونیشیای حاد ممکن است بعلت سابقه ضربه یا ترومای مرتبط با شغل و یا در اثر زیادهروی در مانیکور کردن ناخن پدید آید. استافیلوکوک اورئوس، گونههای استرپتوکوک گروه A و سودوموناس آئروجینوزا ارگانیسمهای باکتریال شایع مسبب هستند. معمولاً چینهای خلفی یا طرفی ناخن گرفتار میشوند. هنگامی که یک عفونت حاد اولیه در ناحیه اطراف ناخن (periungual) واقع شد، این ناحیه مستعد پارونیشیای مزمن میشود مگرآنکه قبلاً فاکتورهای مستعد کننده حذف یا برطرف شده باشند.
- عفونت باکتریائی چینهای ناخنی پروگزیمال و طرفی سبب شروع سریع درد و تورم میشود.
- تروما و دستکاری علت این ضایعه است و یا ممکن است خودبخود رخ دهد.
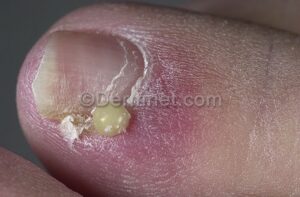
- در زیر کوتیکول یا در قسمتهای عمقیتر در چینهای ناخنی طرفی، چرک جمع میشود.
معمولاً یک عفونت استافیلوکوکی چینهای جانبی یا خلفی است (تصویر 1) در اتیولوژی آن تروما اهمیت دارد و بیمار غالباً به جویدن ناخن عادت دارد. یک شروع حاد دارد و بصورت تورم قرمز رنگ دردناک چین ناخن خود را نشان میدهد. ممکن است چرک هم وجود داشته باشد (تصویر 2) و درناژ جراحی ضرورت یابد اما آنتیبیوتیکهای وسیعالطیف میتوانند در مراحل اولیه موفقیت آمیز باشند. گاهی اوقات یک پارونیشیای حاد بر روی یک عفونت مزمن قارچی که از قبل وجود داشته سوار میشود (تصویر 3).
پارونیشیای مزمن
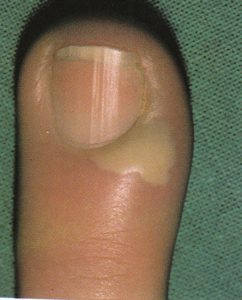
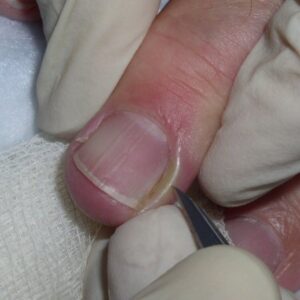
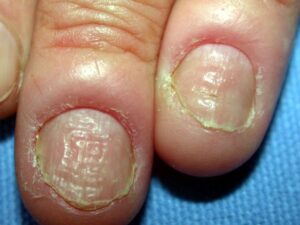
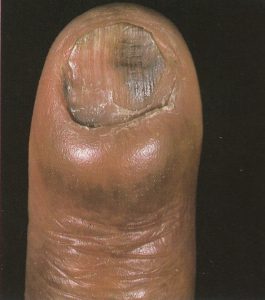
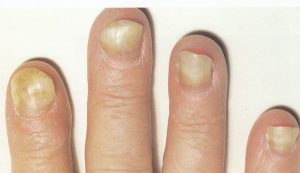
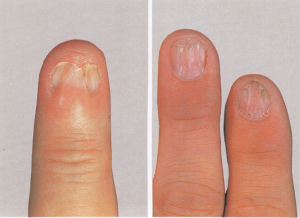
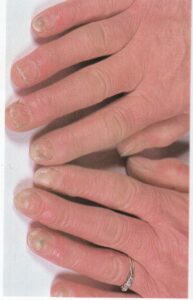
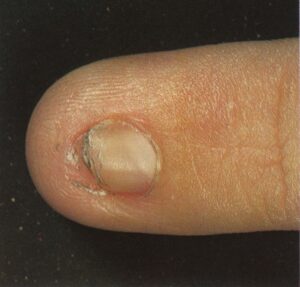
یک وضعیت بسیار شایع است که غالباً بیشتر از آنچه به درستی تشخیص داده شود، بصورت اشتباه تحت مدیریت درمانی قرار میگیرد. کاندیدا آلبیکنس شایعترین ارگانیسم درگیر کننده است. یک بیماری شغلی است و تقریباً بدون استثناء یک اختلال شایع در زنان است. در مردان تنها در آن دسته دیده میشود که اقتضای شغلی آنها میطلبد که دستهایشان دائماً در آب قرار گیرد. بنابراین بیماری بصورت بیشتر شایع در پرستاران، آرایشگرها، آشپزها، پیشخدمتهای قهوهخانه و خانمهای خانهدار دیده میشود. آب بویژه اگر قلیائی باشد موجب نرم کردن و در نهایت تخریب کوتیکول ناخن میشود. این مسئله موجب باز شدن فضای بین چین خلفی و صفحه ناخن میشود (تصویر 4) و متعاقب آن نم و رطوبت از یک طرف و محیط مسدود زیر چین ناخن برای کلونیزاسیون کاندیدا آلبیکنس مطلوب است.
کاندیدا یک عضو کومنسال پوست است و بصورت یک ارگانیسم فرصت طلب عمل میکند، گاهی بیمار دارای برفک واژن است که ممکن است منبع عفونت در این دسته از افراد واقع شود.
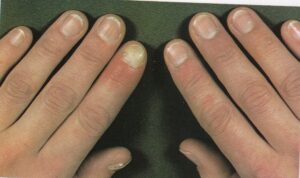
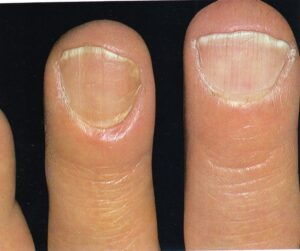
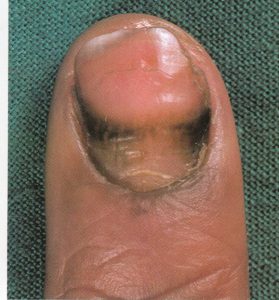
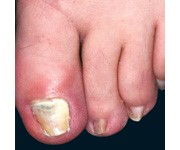
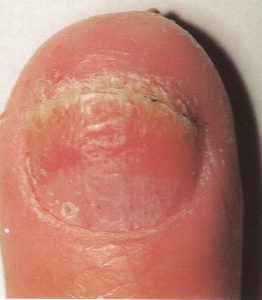
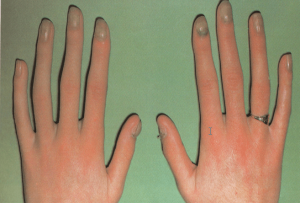
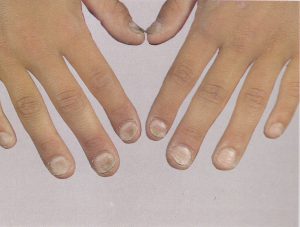
انگشت ضمیمه و انگشتان میانی بیشتر مبتلا میشوند و بیمار معمولاً با گرفتاری ناخن یک انگشت مراجعه میکند اما در موارد مورد غفلت واقع شده بقیه یا همه ناخنها مبتلا شدهاند. علائم فیزیکی شامل یک تورم قرمز چینهای جانبی و خلفی ناخن است (تصویر 5). تورم بویژه دردناک نیست اگرچه ممکن است پارونیشیای حاد اضافه شده باشد و این مربوط به عفونت ثانوی با استافیلوکوک، استرپتوکوک، اشرشیا کولی، یا سودوموناس آئروژینوزا میباشد. کوتیکول از بین رفته است، چین خلفی باز شده و این امکان وجود دارد که در آن قطرهای چرک جمع شده باشد.
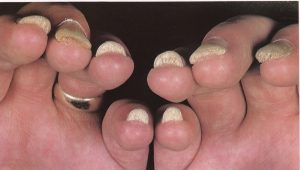
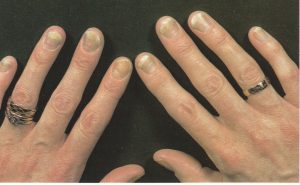
گاهی بیمار تاریخچهای از ترشح چرکی بصورت گاه و بیگاه شرح میدهد. خود ناخن در مراحل بعد آلوده میشود (تصویر 6) که این ابتلاء معمولاً در نتیجه مداخله با رشد ناخن از طریق گرفتار شدن ماتریکس ناخن در زیر چین خلفی است. این مسئله موجب تولید شیارهای عرضی در صفحه ناخن میشود (تصویر 7). صفحه ناخن نیز ممکن است توسط ارگانیسم مورد تهاجم قرار گیرد. کنترل موفقیت آمیز این آزردگی تا اندازه زیادی به همکاری بیمار در اجتناب از تماس با آب دارد. بطور جدی دستها را دور از آب نگاهدارد و یا بلافاصله خشک کند.
از دستکشهای نخی در زیر دستکش پلاستیکی استفاده کند و حتی این هم برای مدت کوتاه استفاده میشود. درمان با پماد ایمیدازول یا نیستاتین برای حذف کاندیدا آلبیکنس مهم است. با این حال گاهی چند ماه طول میکشد تا درمان صورت گیرد. درمان ممکن است بخوبی اداره نشود (mismanaged) زیرا اگر فقط شامل درمان ارگانیسم مسبب به تنهائی باشد نه زمینهها، به تنهائی کافی نیست.
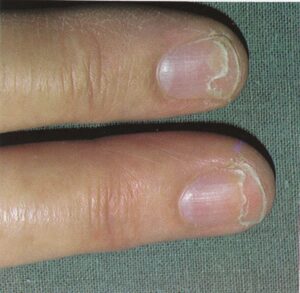
تصویر شماره 4- پارونیشیای مزمن- شیار جانبی کوتیکول خود را از دست داده و به سمت شیار خلفی باز شده است. غوطهوری پیوسته دستها در آب موجب از بین رفتن کوتیکول محافظ ناخن میشود.
پارونیشیای مزمن در اثر عفونت، تماس ممتد با آب یا عوامل مستعد کننده، پسوریازیس، درماتیت یا ترکیبی از موارد فوق و یا بوسیله فاکتورهای متعدد و متنوع دیگری ایجاد ميشود. این عارضه عمدتاً شغلی است و اکثراً در زنان دیده میشود. در مردان نیز در آنهائی که دستهایشان تماس ممتد و مکرر با آب دارند ممکن است دیده شود. بنابراین در پرستارها، آرایشگرها، آشپزها، زنان خانهدار و پیشخدمتها بیشتر دیده میشود. غالب اوقات در انگشت سبابه و انگشتان میانه ملاحظه میشود و بیمار معمولاً با گرفتار شدن یک انگشت مراجعه میکند مگرآنکه در اثر غفلت در درمان و اهمال کاری تعداد دیگری از انگشتان و یا همه آنها درگیر شده باشند.
علائم فیزیکی عبارتند از ادم قرمز رنگ چینهای خلفی و طرفی ناخن و این تورم الزاماً دردناک نیست مگر آنکه فرم حاد بر آن استوار گردد. اکثر ارگانیسمهای مسبب عوامل ثانوی و یا عوامل ساپروفیتیک هستند که ممکن است به بافت اطراف ناخن آسیب برسانند. ارگانیسمهائی که معمولاً وجود دارند مخلوطی از مخمر و باکتریهای ساپروفیتیک هستند. کاندیدا آلبیکانس شایعترین مخمری است که موجب این گرفتاری میگردد.
- مواجهه با مواد تحریک کننده تماسی مهمترین علت این عارضه است.
- نانواها، ظرفشوها، جراحان و دندانپزشکان در معرض ابتلا هستند.
- اکثر انگشتان یا تمام آنها درگیر میشوند.
- حساسیت در لمس، اریتم، و تورم خفیف در اطراف چینهای ناخنی پروگزیمال و طرفی وجود دارد.
- کوتیکول از بین میرود و فضای میان چین ناخنی پروگزیمال و صفحه ناخن را در معرض عفونت قرار میدهد. دستکاری کوتیکول سبب تسریع این روند میشود.
- هم باکتریها و هم مخمرها در فضای مرطوب و گرم زیر چین ناخنی پروگزیمال رشد میکنند. از زیر چین ناخنی پروگزیمال میتوان اندکی چرک را با فشارخارج کرد.
- التهاب مزمن سبب کج و کوله شدن صفحه ناخن میشود ولی صفحه ناخن دچار عفونت نمیشود.
پسوریازیس نیز میتواند نمای کاملاً مشابهی ایجاد کند.
نمای بالینی پارونیشیای مزمن
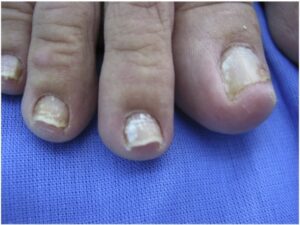
تصویر شماره 5 – چینهای جانبی متورم و قرمز است – تهاجم کاندیدا آلبیکنس به چینهای ناخن.
تصویر شماره 6- در موارد غفلت شده ناخنها بوسیله کاندیدا آلبیکنس مورد تهاجم قرار میگیرند.
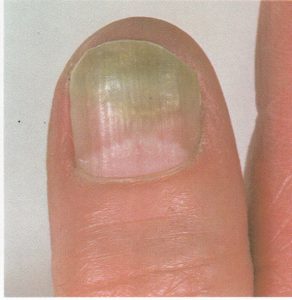
تصویر شماره 7- شیار خلفی متورم شده و کوتیکول از بین رفته است. تغیير رنگ ناخن ثانوی به تهاجم با کاندیدا آلبیکنس است.
تصویر شماره 8- کوتیکول شیارهای جانبی از بین رفته است. برآمدگی و برجستگی و تغیير رنگ قابل توجه صفحه ناخن ثانوی به تهاجم بوسیله کاندیدا آلبیکنس میباشد.
تصویر شماره 9- عفونتهای شدید صفحه ناخن نیاز به درمان با کتوکونازول خوراکی دارند و بهبودی در طول 6 ماه اتفاق میافتد. عفونتهای کاندیدا به گریزئوفولوین پاسخ نمیدهند.
اونیکومایکوز
اونیکومایکوز به معنی تهاجم قارچ به ناخن است. در صورتی که توسط درماتوفیتها ایجاد شده باشد به آن کچلی ناخن (Tinea unguium) نیز گفته میشود. از بین درماتوفیتها، ترایکوفیتون روبروم، ترایکوفیتون منتاگروفایتیس و اپیدرموفیتون فلوکوزوم به ترتیب شایعترین علل میباشند. از نظر بالینی این بیماری به سه فرم مشاهده میشود:
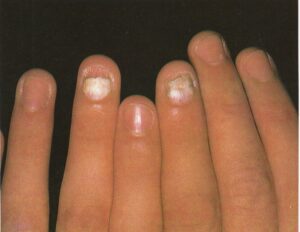
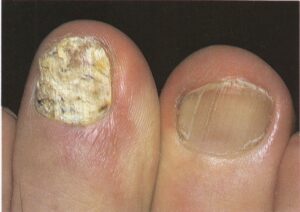
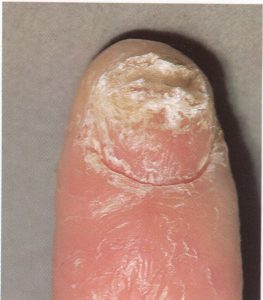
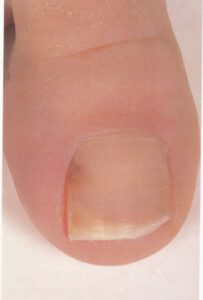
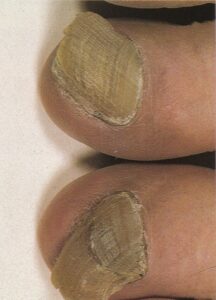
1- شایعترین فرم اونیکومایکوز زیر ناخنی انتهائی و جانبی (distal and lateral subungual onychomycosis) است که به شکل رگهها و یا نقاط سفید رنگ یا زرد رنگ در لبه آزاد ناخن و اغلب نزدیک چین جانبی ناخن میباشد. این حالت ممکن است پیشرفت کرده به قاعده ناخن هم برسد و صفحه ناخن قهوهای یا حتی سیاه رنگ شود. صفحه ناخن ضخیم شده و قوام شکننده پیدا میکند.
2- نوع دوم اونیکومایکوز سفید سطحی(superficial white onychomycosis) است که در این حالت سطح خلفی صفحه ناخن مخطط میشود و به شکل تکههای سفید اغلب دور از لبه آزاد ناخن قابل مشاهده است. این فرم تقریباً محدود به ناخن شست پا میباشد. طبیعت پودری و سفید ناخن آن را از سایر فرمهای لکونیشیا متمایز میکند.
3- فرمی که شیوع نسبتاً کمی دارد اونیکومایکوز زیر ناخنی پروگزیمال است که در بیماران دچار نقص سیستم ایمنی بخصوص AIDS دیده میشود. در این حالت ناخن از چین خلفی مبتلا شده و با پیشرفت ضایعه، ناخن سفید میشود.
در همه فرمها تشخیص با تهیه اسمیر و کشت انجام میگیرد. این بیماری از نظر بالینی ممکن است با پسوریازیس ناخن اشتباه شود. گاهی عفونت قارچی کف دست یا پا نیز به طور همزمان دیده میشود که آن را نیز باید درمان کرد.
اونیکومایکوزهای ناخنهای دست مربوط به درماتوفیتها به گریزئوفولوین خوراکی (8-4 ماه)، تربینافین (6 هفته) و یا ایتراکونازول پاسخ میدهند. در مورد ناخنهای پا بخصوص شست پا درمان خیلی طولانی لازم است و 15% موارد به درمان پاسخ نمیدهند. در افراد جوان به دلیل رشد سریعتر ناخن، پاسخ به درمان بهتر است. گاه لازم است برای تسریع بهبودی، ناخن بکمک عمل جراحی کشیده شود و همزمان دارو درمانی ضد قارچی نیز انجام گیرد.
در مواردی که مخمرها اونیکومایکوز ایجاد کرده باشند در درجه اول عوامل زمینهای ایجاد کننده مثل محیط نامناسب (مثلاً رطوبت دائمی) و تغییر شکل ناخنها و یا اختلالات دیگر بهتر است برطرف شوند. از درمانهای ضد قارچ موضعی مثل ترکیبات ایمیدازول نیز میتوان استفاده کرد. در این موارد هم برحسب ناهنجاریهای زمینهای گاهی نیاز به مداخله جراحی میباشد.
عفونتهای قارچی Onychomycosis
قارچها نزدیک به نیمی از بیماریهای ناخن را ایجاد میکنند و درمانشان آسان نیست. در این موارد ذراتی (debris) به رنگهای مختلف در زیر ناخن تجمع مییابند که ضمن جدا کردن ناخن از بستر آن (onycholysis)، بسته به نوع قارچ موجب تغییر رنگ ناخن عمدتاً به رنگهای سفید، زرد، قهوهای یا مشکی میشوند. با رشد بیشتر قارچ، بافت و نمای ظاهری ناخن تغییر میکند. در صورت عدم درمان و با تجمع بیشتر debris صفحه ناخن به تدریج خرد شده، کاملاً از بستر ناخن جدا میشود. رعایت نکردن بهداشت فردی و پدیکور یا مانیکور نامناسب از علل مستعد کننده ابتلا میباشند.
انیکومایکوزیس در انگشتان پا تا چهار برابر بیشتر دیده میشود. برای پیشگیری لازم است ناخنها همیشه خشک و تمیز نگاه داشته شوند. جورابها را باید مرتب تعویض نمود، همچنین باید از آسیب به پوست و بافت اطراف ناخن جداً پرهیز شود. در هنگام پدیکور یا مانیکور نباید کوتیکول را برداشت. بیماری قارچی، بیشترین عفونتی است که در اثر فعالیت شغلی، در ساختار ناخن پیدا میشود. عفونتهای قارچی توسط سه دسته از قارچها ایجاد میشوند که این سه دسته شامل درماتوفیتها، کاندیدا و کپکهای ساپروفیت میباشند.
عفونتهای کاندیدایی شایعترین فرم عفونتهای قارچی ناخن است. خدمتکاران، باربرها، پرسنل اداره کننده هتلها و افرادی مانند زنان خانهدار و ظرفشویها که دستهایشان دائماً خیس است و مجبورند چندین دفعه در روز آنها را بشویند، افراد مستعدی برای اینگونه عفونتها هستند. عفونت کاندیدایی معمولاً بصورت عفونت حاد و عود کننده نسوج نرم مجاور ناخن همراه با تورم و قرمزی حصارهای فوقانی و جانبی ناخن، بروز میکند. معمولاً بعلت التهاب ماتریکس زیرین ناخن، خطوط بیو (Beau’s lines) پیدا میشوند. اونیکولیز همراه با کبودی صفحه و بستر ناخن (سندرم ناخن سبز) در اثر عفونت با pseudomonas aeroginosa ایجاد میشود.
اونیکولیز کاندیدایی اولیه ناخن بصورت شغلی اتفاق میافتد، اگرچه برخی از محققین در وجود این ماهیت تردید میکنند. بیماری کاندیدوز با نشان دادن هیفهای کاذب و بلاستوسپورها در نمونه شفاف شده با هیدروکسید پتاسیم و نیز رشد کلنیها در روی محیط کشت سابورو تشخیص داده میشود. قند خون همه بیماران باید اندازهگیری شود تا مبتلایان به بیماری دیابت تشخیص داده شوند، چرا که بیماران مبتلا به هیپرگلیسمی به عفونتهای قارچی مستعدتر هستند. زنان بیمار بایستی مورد معاینه ژنیکولوژیک نیز قرار بگیرند، زیرا التهاب مهبل ناشی از کاندیدا، عموماً همراه با این عفونتها میباشد. اگر دیابت یا واژینیت وجود داشته باشد، بیماران بایستی برای ارزشیابی و درمان مناسب ارجاع شوند.
درمان عفونت ناشی از کاندیدا وسیع و متنوع بوده است. داروهای موضعی مورد استفاده شامل ایمیدازولها، سیکلوپیروکسالامین، تیمول در کلروفرم، سولفاستامید، نیستاتین، آمفوتریسین B و هالوپروگین میباشند. پرتو درمانی و تزریق کورتونها به داخل ضایعه که قبلاً در درمان کارگران مورد استفاده قرار میگرفت، امروزه راههای مفیدی بشمار نمیآیند. اخیراً تأثیر کتوکونازول خوراکی در پیشگیری از تشدید حاد علائم بیماری و عفونت کاندیدایی مزمن و عود کننده نسوج نرم ناخن مشخص شده است، اما این دارو میباید برای مواقع خاص و در کمال احتیاط مصرف شود. در طول مدت استفاده از این دارو، اندازهگیریهای آزمایشگاهی مناسب و تستهای بررسی عملکرد کبد مورد نیاز است. برش و جراحی حصار فوقانی ناخن پیشنهاد شده است اما کتوکونازول این امر را غیر ضروری میکند.
کاندیدیازیس صفحه ناخن
تهاجم کاندیدائی صفحه ناخن به اندازه پارونیشیای مزمن شایع نیست اما در نتیجه پارونیشیای مزمن واقع میشود (تصویر 8) یا ممکن است بر روی تغییرات انیکولیتیک ثانوی به پسوریازیس اضافه شود. در غیاب پارونیشیا یا انیکولیز قبلی تهاجم بسیار کمتر ایجاد میشود. چندین ناخن معمولاً گرفتار میشوند و دو فرم دیستروفی ظاهر میشود. در یک فرم، ناخن به تنهائی کاملاً نرمال باقی میماند اما در امتداد محور طولی خمیدگی بیشتری مییابد و نسبتاً قهوهای رنگ به نظر میرسد. در فرم دوم تشخیص آن از کچلی ناخن (تینا اونگیوم) بینهایت مشکل است.
این نکته اهمیت ارسال نمونههای تراشیده شده یا خرد شده از ناخن به آزمایشگاه قبل از شروع درمان را خاطر نشان میسازد. از طرف دیگر این مسئله نشان میدهد که برخی ناخنها که بنظر میرسد مبتلا به تینا اونگیوم شدهاند چرا با این قبیل داروها بهبود نمییابند، در حالیکه در واقع آنها با کاندیدا آلبیکنس مبتلا شدهاند. با ظهور کتوکونازول وضعیت بطور قابل ملاحظهای فرق کرد زیرا این دارو هم برعلیه کاندیدا آلبیکنس و هم بر علیه تینا مؤثر است (تصویر 9). هایپوپاراتیروئیدیسم، آکرودرماتیت آنتروپولیتیکا و کاندیدیازیس جلدی مخاطی مزمن موجب مستعد شدن ناخن به تهاجم قارچی میشوند.
تینا اونگیوم
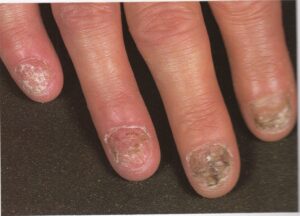
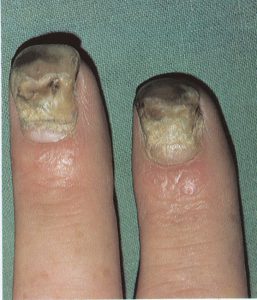
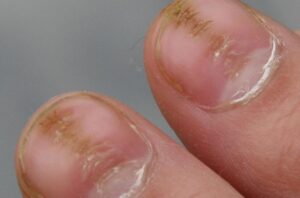
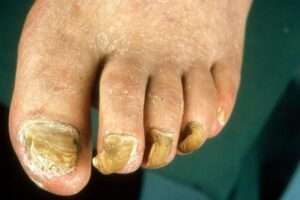
عفونت درماتوفیتی ناخنها (Ring worm) یک اختلال شایع است که غالباً ناخن انگشتان شست پا را مبتلا میسازد و بیمار اغلب به آن بیتوجه است. بیماران معمولاً فقط هنگامی که ناخنهای انگشتان دست آزرده میشوند به پزشک مراجعه میکنند. بسیاری از این بیماران دارای یک جریان گردش خون محیطی سرد هستند. شایعترین قارچ درماتوفیتی که به ناخن حمله میکند تریکوفیتون روبروم و تریکوفیتون منتاگروفایتیس واریتهی اینتردیجیتال است. به لحاظ کلینیکال هیچ راهی برای مشخص کردن گونهی مبتلا کننده بجز کشت وجود ندارد.
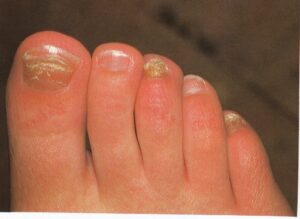
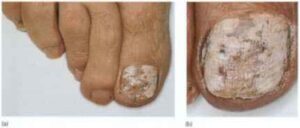
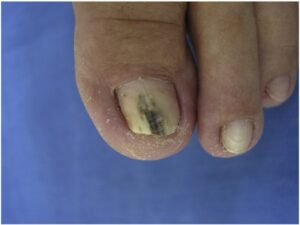
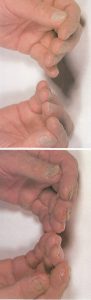
ابتلاء ناخنها بصورت نامتقارن اتفاق میافتد و این یکی از ویژگیهای این بیماری است. مسئلهی قابل توجه این است که چگونه چندین ناخن انگشت پا ممکن است بطور وسیعی مبتلا شوند اما در عین حال یک یا دو تا از ناخنها کلاً آلوده نشده باشند و یا اینکه ناخنهای پای دیگر بسیار کمتر گرفتار شده باشند (تصویر 10). در مورد دستها نیز همینطور، ممکن است ناخنهای یک دست برای سالها مبتلا شده باشد ولی ناخنهای دست دیگر سالم مانده باشند.
معمولاً پوست نیز علاوه بر ناخنها مبتلا میشود و این تغییرات ممکن است شک تشخیص را برانگیزانند. گاهی نیز اصلاً ابتلای پوست دیده نمیشود. تهاجم بصورت یک تغیير رنگ قهوهای در لبهی ناخن شروع میشود (تصویر 12) و سپس میتواند گسترده شود. در مرحله بعد ناخن و بستر آن ضخیم میشود و در نتیجهی آن انیکولیز ایجاد میشود (تصویر 13). ناخن ضخیم شده به راحتی خرد و تکه تکه شده و این مسئله هنگام نمونه برداری برای آزمایشات قارچ شناسی قابل توجه است. در ناخنهای شدیداً مبتلا قسمتی از ناخن بطور کامل میشکند (تصویر 14 و 15). گاهی اوقات تکهها یا لکههای (patches) سفید در صفحهی ناخن دیده میشود كه احتمالاً ثانوی به حضور تودههای هوا هستند.
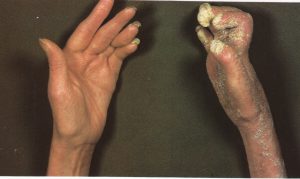
تینای ناخنها به هیچ درمان لوکالی جواب نمیدهند و به درمان سیستمیک با طول درمان چندین ماه با گریزئوفولوین یا کتوکونازول نیاز دارند (تصویر 16)، بنابراین ضروری است که تشخیص قبل از شروع درمان ثابت شده باشد و با توجه به هپاتوتوکسیسیتهی کتوکونازول، بیمار بیهوده دارو مصرف نکند. تشخیص به آسانی بوسیلهی خیساندن تراشههای ناخن در پتاس 30 درصد فراهم میشود. کشت نیز برای تعیین گونهی قارچ انجام میشود اما همیشه قارچ رشد نمیکند. عفونت ناخنهای دست همیشه درمان پرهزینهای دارد و به حداقل 6 ماه درمان نیاز دارد.
تصمیم برای درمان عفونتهای ناخن شست پا بسیار مشکلتر است. بیمار باید 18 ماه تا 2 سال درمان را ادامه دهد و حتی در اینصورت نیز تضمینی برای اینکه بیماری برگشت نماید وجود ندارد. اگر ناخنهای انگشتان پا بویژه انگشت شست شدیداً آسیب دیده باشند گاهی در حین درمان ناخن بداخل پوست اطراف خود فرو میرود (ingrowing nail). این بدان علت است که ناخن در حال رشد پهنتر از بستر آن است که بعلت طبیعت کوچک شدهی (shrunken) ناخن مبتلا کوچکتر شده است.
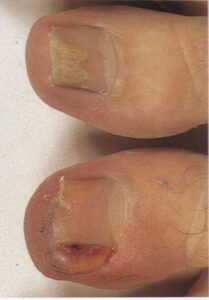
تصویر شماره 10- سه تا از پنج ناخن انگشت پا گرفتار شده است.
تصویر شماره 11- یکی از دستها مبتلا و دیگری غیر مبتلا است و گرفتاری غیر قرینه است. این وضعیت ممکن است برای سالها یک طرفه باقی بماند.
تصویر شماره 12- عفونت از لبههای ناخن شروع میشوند. یک تغییر رنگ قهوهای و ضخیم شدن ناخن وجود دارد.
تصویر شماره 13- تراشههای ناخن برای آزمایش میکروسکپی و کشت قبل از شروع درمان با گریزوفولوین باید برداشته شوند. اونیکولیز مشاهده میشود.
تصویر شماره 14- ممکن است قسمتی از ناخن از بین برود.
تصویر شماره 15- تخریب قابل توجه در مواردی که ابتلاء ناخنها طولانی بوده است دیده میشود که منجر به از دست دادن ناخنها میگردد.
تصویر شماره 16- الف- عفونتهای کچلی ناخن به درمان ضد قارچی موضعی پاسخ نمیدهند. گریزوفولوین درمان انتخابی برای تینا است.
تصویر شماره 16- ب- همان ناخنها بعد از 5 الی 6 ماه درمان با گریزوفولوین خوراکی
گونههای آسپرجیلوس
یک عفونت قارچی شایع وجود دارد که تقریباً به تنهائی ناخن انگشت شست پا را گرفتار میکند و یک تغییر رنگ سفید تکهای ناخن (تصویر 17) ایجاد میشود. ارگانیسم یک مهاجم ثانوی به ناخنی است که قبلاً ضربه دیده است و ناخن انگشت بزرگ پا به چنین آسیبی بسیار حساستر است.
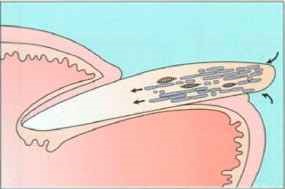
Schematic drawing of nail invasion in endonyx onychomycosis
تصویرشماره 17- ناخن انگشت بزرگ پا به تروماهای دائمی حساس است. گونههای آسپرجیلوس میتوانند به ناخن حمله کرده و یک تغییر رنگ تکهای سفید در صفحه ناخن ایجاد نمایند.
Aspergillus flavus nail
Aspergillus flavus nail
Aspergillus candidus infection
Aspergillus niger infection
Leuconychia due to Aspergillus spp.
Melanonychia and onycolysis caused by Aspergillus spp.
Nail infection with Aspergillus
اختلالات ناخن مرتبط با بیماریهای پوستی
پسوریازیس
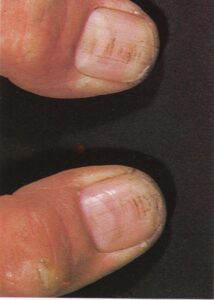
پسوریازیس یک اختلال شایع پوستی است و ناخنها احتمالاً در برههای از زمان در اکثر بیماران مبتلا به پسوریازیس، گرفتار میشوند. گاهی اوقات تغییرات ناخن بدون هیچگونه ابتلاء پوستی دیده میشود، هرچند که تغییرات پوستی ممکن است بعدها اتفاق افتد، بنابراین در چنین مواردی تشخیص احتمالی (presumptive) پسوریازیس داده میشود مگر آنکه بیوپسی ناخن به تشخیص قطعی (Definitive) این بیماری کمک کند، اما بیوپسی یک روش تروماتیک است و میتواند موجب باقی ماندن یک اسکار شود و بنابراین اغلب از این عمل اجتناب میگردد. سه فرم آبنرمالیتی ناخن مربوط به پسوریازیس شناخته شده است:
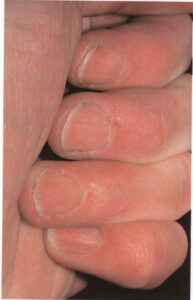
- حالت فرورفتگی در ناخن (Pitting): فرورفتگیهای کوچک (تصویر 18) به تعداد کم تا زیاد در سطح صفحهی ناخن مشاهده میشود و روی ماهک ناخن را نیز در بر میگیرد. این نقاط فرورفته در یک حالت نامنظم قرار میگیرند و گاهی اوقات مرتب شدن آنها ممکن است یک شکل شده و خطوطی را بویژه در امتداد محور طولی ناخنها پدید آورد (تصویر 19). این فرورفتگیهای منقوط معمولاً بصورت متقارن پخش شدهاند و بنابراین ناخن انگشت مشابه دست دیگر نیز تغییرات مشابهی را نشان خواهد داد. عقیده بر این است که این نقاط فرورفته مربوط به پاراکراتوز (احتباس هسته سلولها در کراتین ناخن) هستند، یعنی مشابه آنچه که در طبقهی شاخی پوست (استراتوم کورنئوم) در پوست پسوریاتیک اتفاق میافتد. احتمال دارد که این نواحی پاراکراتوز ضعیفتر از ناخن اطراف خود باشند و بنابراین فرو میافتند و در نتیجه نقاط فرورفته برجای میمانند.
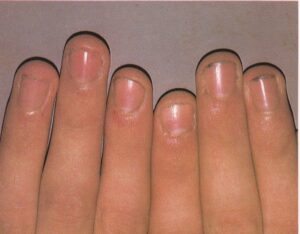
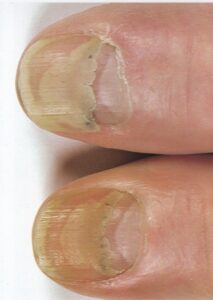
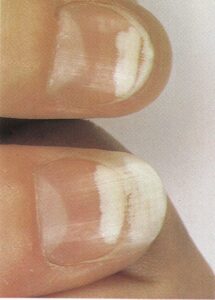
- اونیکولیز (Onycholysis): اونیکولیز جدا شدگی ناخن از بستر آن است (تصویر 20) و یک شکل معمول در پسوریازیس میباشد. معمولاً لبهی آزاد ناخن را گرفتار میسازد و یک شکاف قابل توجه بین ناخن و بسترآن بوجود میآید (تصویر21). گاهی جدا شدگی در قسمت مرکز ناخن اتفاق میافتد و شکل مشخصهای بوجود میآورد که بین ناخن صورتی که نرمال به نظر میرسد و حاشیهی زرد رنگی که مربوط به اونیکولیز است، قابل تمیز دادن از یکدیگر خواهد بود. ابتلاء ناخنها معمولاً قرینه است. تصور میشود که اونیکولیز مربوط به پسوریازیسِ قسمت تحتانیِ ناخن است (تصاویر 22 و 23).
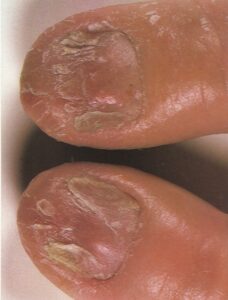
- دیستروفی فاحش ناخن (Gross Nail Dystrophy): ناخن ممکن است شدیداً بوسیلهی پسوریازیس آسیب دیده باشد و بسیار بد منظره شود. ناخن ضخیم شده و تغییر رنگ میدهد (تصویر 24 و 25). به نظر میرسد که این وضعیت از ماتریکس زیرکوتیکول شروع میشود. تمام ناخنها معمولاً تا درجاتی مبتلا میشوند و حالت ابتلاء ممکن است فرق کند، یعنی یک ناخن در حال بهتر شدن و دیگری در حال بدتر شدن و خراب شدن باشد. اگرچه بازیابی ناخن ممکن است اتفاق افتد ولی پیشآگهی ضعیف است. در بیمارانی که آرتریت پسوریاتیک دارند معمول است که تغییرات ناخنی فاحش در انگشتانی دیده میشود که مفاصل بین انگشتی دیستال آنها درگیر است (تصویر 26)، اما برعکس تغییرات ناخن بدون آبنرمالیتیهای مفصلی بسیار شایعتر هستند.
در پسوریازیس پوسچولار، اعم از واریتهی جنرالیزهی آن یا واریتهی لوکالیزه به دستها یا پاها، گرفتاری بسیار زیاد ناخنها عموماً اتفاق میافتد و ناخنها تماماً ممکن است در نتیجهی این فرآیند از بین بروند. درمان تغییرات پسوریاتیک ناخن بینهایت مأیوس کننده است. در واریتههای شدیدتر جائی که ماتریکس به نظر میرسد گرفتار شده است، تزریق استروئیدها بویژه با کمک یک Dermojet یا استعمال استروئیدهای موضعی بصورت پانسمان بسته ارزشمند است، زیرا گاهگاهی موجب القاء بهبودی میشود. در آن دسته از بیماران که پسوریازیس شدید پوستی دارند و درمان سیستمیک سیتوتوکسیک میگیرند، گرفتاری ناخنها بطور کامل رفع خواهد شد (تصویر 27).
گرفتاری قارچی ناخنها در پسوریازیس بصورت ثانویه در مواردی که اونیکولیز اتفاق افتاده و یا دیستروفی شدید است ممکن است دیده شود.
Dermojet
اونیکولیز
شایعترین علت اونیکولیز پسوریازیس است، هرچند که یک یا چند ناخن (تصویر 28) بدون شواهد پوستی بیماری، یا حتی بدون یک تاریخچهی خانوادگی مثبت مربوط به پسوریازیس یا آرتریت ممکن است گرفتار شده باشد. علت ناشناخته است اگرچه تروما ممکن است مطرح باشد. این وضعیت اغلب بطور خودبخود خوب میشود. برخی داروها بویژه موقعی که با نور قوی خورشید مرتبط باشد (تصویر 29) ممکن است موجب اونیکولیز تمام ناخنها شود. گروه تتراسیکلین و داروهای ضد التهابی غیر استروئیدی (benoxaprofen) مثالهائی در این رابطه هستند. تیروتوکسیکوز میتواند با یک اونیکولیز گسترده مرتبط باشد (تصویر 30). گاهی اوقات ممکن است اونیکولیز با عفونت ثانویه – بویژه کاندیدیازیس و سودوموناس- کمپلیکه شود (تصویر 31).
پسودوموناس
سودوموناس آئروجینوزا یک مهاجم ثانوی شایع برای ناخنهای بیمار است بویژه ناخنهائی که مبتلا به اونیکولیز و پارونیشیای مزمن شده باشند. این عفونت موجب یک تغییر رنگ سبز در ناخن میشود (تصویر 32). سولفاستامید 15% درمان مفیدی است.
تغییرات ناخن مرتبط به اگزمای دستها
تغییرات ناخن دستها ثانوی به اگزما معمولاً آشکار است زیرا اگزما بر روی انگشتان بویژه در اطراف چینهای خلفی ناخن دیده میشود. اگرچه گاهی اوقات مدتی بعد از آنکه اگزمای پوست بهبود یافت بیماران آبنرمالیتیهائی را در ناخنهایشان نشان خواهند داد. علائم فیزیکی شامل شیارهائی (Ridges) در عرض ناخن (تصویر 33)، کاملاً مشابه خطوط بیو (Beau’s lines) است بجز اینکه بطور نرمال بیش از یک شیار در اگزما وجود دارد (تصویر 34).
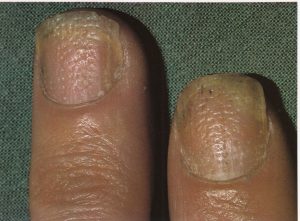
اگر پروسه شدید باشد ممکن است افتادن یا تکه تکه شدن موقت ناخن بویژه بعنوان نتیجهی نهائی درماتیت اکسفولیاتیو، وجود داشته باشد. علاوه بر این فرورفتگیهای خشن ممکن است ایجاد شود و گاهی نیز این حالت به تنهائی دیده میشود. عفونت ثانوی با کاندیدا آلبیکنس گاهی واقع میشود اما در این موارد ناخنها تغییر رنگ خواهند داشت و آبنرمالیتیهای چین ناخنی مشخصهی کاندیدیازیس وجود دارد.
تصویر 18- پسوریازیس. ناخن انگشت بوسیلهی فرورفتگیهای منقوط متعددی پوشیده شده است و تا حدودی اونیکولیز نیز مشاهده میشود
تصویر 19- پسوریازیس. گودالها یا حفرهها ممکن است در یک حالت خطی قرار گیرند و خطوط طولی ایجاد نمایند. قرینه بودن انگشتان مبتلا یک شاخصهی مربوط به پسوریازیس است.
تصویر 20- پسوریازیس. ناخنها معمولاً بصورت قرینه مبتلا میشوند. اونیکولیز و فرورفتگی وجود دارد.
تصویر 21- پسوریازیس. اونیکولیز وسیع دیده میشود. این حالت ممکن است در غیاب پسوریازیس جلدی دیده شود و تشخیص مشکل باشد. این بیمار یک سال بعد علائم پسوریازیس پوستی را نشان داد.
تصویر 22- پسوریازیس. علائم در قسمت زیر حاشیهی دیستال ناخن وجود دارد و فرورفتگی نیز قابل رؤیت است.
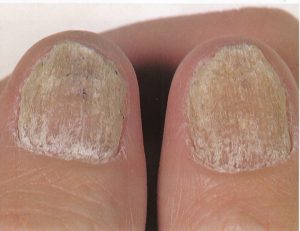
تصویر 23- پسوریازیس. پسوریازیس هایپرکراتوتیک متقارن در زیر ناخنها وجود دارد که موجب اونیکولیز شده است.
تصویر 24- پسوریازیس. تغییرات تخریبی بسیار زیاد قابل مشاهده است.
تصویر 25- پسوریازیس. هایپرکراتوزیس قابل توجه در زیر ناخن منجر به اونیکولیز شدید و تغییر رنگ ناخن شده است.
تصویر 26- پسوریازیس. در بیماران با آرتریت پسوریاتیک شایع است که تغییرات فاحش ناخنی داشته باشند اما ممکن است بدون هیچگونه آبنرمالیتی مفصلی، ناخنها گرفتار شده باشند.
تصویر 27- پسوریازیس. درمان موضعی برای پسوریازیس ناخن وجود ندارد. پوست و ناخن به رتینوئید (Etretinate) خوراکی بخوبی پاسخ میدهد (تصویر فوقانی).
پسوریازیس انتهای انگشتان و ناخنها، پسوریازیس نوک انگشتان بسیار دردناک است و به درمان موضعی خوب پاسخ نمیدهد (تصویر پائینی).
تصویر 28- اونیکولیز. سست شدن یا شل شدن ناخن از بسترش بدون علت آشکاری ممکن است رخ دهد.
تصویر 29- فتو– اونیکولیز. تمام ناخنهای دست گرفتار شده و برخی افتادهاند. این بیمار تتراسیکلین مصرف میکرده و در یک ناحیهی آفتابی تعطیلات خود را میگذرانیده است، یک واکنش فتوتوکسیک اتفاق افتاده است.
تصویر 30- اونیکولیز. هنگامی که تمام ناخنها مبتلا میشوند اغلب این احتمال وجود دارد که علت شناخته شود. این خانم مبتلا به تیروتوکسیکوز بوده است.
تصویر 31- اونیکولیز. گرفتاری یک ناخن به تنهائی در زنان ناشایع نیست. تروماهای کوچک به ناخنهای بلند ممکن است تنها علت مربوط باشد. سودوموناس آئروجینوزا غالباً یک مهاجم ثانوی است و رنگ سبز را آشکار میکند.
تصویر 32- سودوموناس و کاندیدیازیس ناخنها. سودوموناس موجب تغییر رنگ سبز صفحهی ناخن میشود. همیشه مهم است که تراشههائی از ناخنهای آبنرمال تهیه شوند. در این بیمار در محيط کشت گونههای کاندیدا رشد کرد و ناخن بطور کامل با کتوکونازول بهبود یافت.
تصویر 33- تغییرات ناخن و اگزما. اگزمای اطراف چینهای ناخن خطوط شیاری افقی در ناخنها ایجاد میکند.
تصویر 34- تغییرات ناخن مرتبط با اگزما. حالت شیار شدن فاحش ممکن است با اگزمای شدید واقع شود.
ليكن پلان
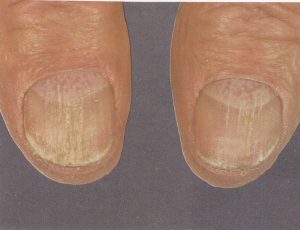
تغييرات ناخن در تعداد كمي از بيماران مبتلا به ليكن پلان ديده ميشود اما در صورت حضور، اين تغييرات ميتواند شديد بوده و منجر به صدمهي دائمي به ناخنها شود. شايعترين آبنرماليتي كه با آن مواجه ميشويم افزايش خطوط طولي ناخن است (تصوير 35) كه به شكل شيار يا ستيغ درميآيند. در برخي ديگر از بيماران صفحهي ناخن نازك و آتروفيه ميشود و كوتيكول به سمت جلو بر روي صفحهي ناخن رشد ميكند. اين حالت تحت عنوان پتريجيوم (Pterygium) یا ناخنک شناخته شدهاست.
صفحهي ناخن آتروفيه شده معمولاً بطور دائم از بين ميرود (تصوير36) اما هميشه اينطور نيست. صدمه در ليكن پلان به نظر ميرسد كه در ماتريكس ناخن انجام گيرد. برخي از مصنفين استفاده از استروئيدهاي سيستميك را در حالات اوليه و به منظور جلوگيري از اسكار دائمي و از دست دادن ناخنها توصيه ميكنند. گاهي اوقات ممكن است در غياب تاريخچه يا حضور ليكن پلان در پوست تغييرات تيپيك ليكن پلان تنها در ناخن مشاهده شود.
تصوير 35- ليكن پلان. خطوط طولي ممكن است گاهي اوقات در صفحهي ناخن واقع شود (سمت راست). ممكن است بين اپيدرم چين خلفي ناخن و صفحهي ناخن چسبيدگي ايجاد شود و به تشكيل پتريجيوم منجر شود. (سمت چپ)
تصوير 36- ليكن پلان. تخريب دائمي ناخن ممكن است حاصل گردد.
تاسي منطقهاي (آلوپسي منطقهاي)
در اين حالت علاوه بر از دست دادن موها ممكن است تغييرات ناخني هم ديده شود. نقطه نقطه شدن يا ایجاد فرورفتگی های متعدد در صفحه ي ناخن مشابه آنچه در پسوريازيس است شايعترين آبنرماليتي ناخني در اين حالت ميباشد، اگرچه بعوض آنكه بصورت نامنظم در صفحهي ناخن پخش شده باشد، اغلب در يك حالت منظم در امتداد محور طولي يا عرضي ناخن واقع ميشود (تصوير 37) و گاهي هم در حول هر دو محور ناخن ممكن است مشاهده شود. گاهي تغييرات فاحشي بويژه در ارتباط با آلوپسي يونيورساليس (توتاليس) ديده ميشود. براي اين اختلالات درمان خاصي وجود ندارد اما در مورد انواعي كه حالت نقطهاي در صفحهي ناخن دارند پيشآگهي كاملاً خوب است.
تصوير 37- آلوپسي منطقهاي. فرورفتگی در سطح ناخن مشخصهي اين حالت است و این نقاط معمولاً بصورت متقارن در امتداد خطوط طولي مرتب شدهاند.
ديستروفي 20 ناخن دوران كودكي
به بيان دقيقتر يك وضعيت مشخصي است كه در آن تمام 20 ناخن گرفتار ميشوند بدون اينكه هيچگونه اختلال ديگري وجود داشته باشد (تصوير 38). علت كاملاً ناشناخته است و آبنرماليتي شامل شيارهاي زيادي در تمام طول ناخنها است. هنگام تولد ديده نميشود و در طول دورهي بزرگسالي نيز به نظر نميرسد كه اتفاق افتد. معمولاً در طول دورهي طفوليت بهبود مييابد اما ممكن است چند سالي طول بكشد.
تصوير 38- سندرم 20 ناخن. يك اختلال با علت ناشناخته است كه در بچهها يافت ميشود و تمام 20 ناخن مبتلا هستند. معمولاً بطور خودبخودي بهبود مييابند.
خودآزمون قارچ شناسی پزشکی 5
مجموعه مطالبی که تحت عنوان “خودآزمون قارچ شناسی” ملاحظه میفرمائید موضوعاتی مستـــقل از مقالات قارچ شناسی مندرج در این نشریه بوده و صرفاً بعنوان خودآزمونِ عمومی برای علاقمندان به مباحث قارچ شناسی آورده شده است که امید است مورد استقبال و توجه مخاطبین ارجمند قرار گیرد.
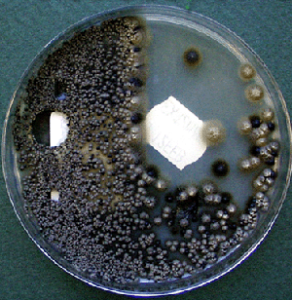
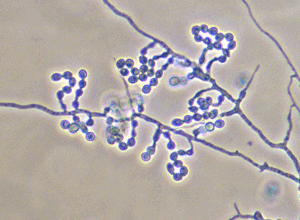
شرح حال: یک مرد 73 ساله مبتلا به لوسمی حاد میلوئیدی تحت شیمی درمانی با فلودارابین، سیتارابین با gCSF بوده است. 5 روز بعد از شیمی درمانی پان سیتوپنی شدیدی پدید آمد. تب و لرز در روز 14 بدون هیچگونه علائم و نشانههای فوکال دیده شد. درمان آنتی باکتریال با سفپیم و جنتامیسین بصورت تجربی شروع شد و سپس بدلــیل بروز سپسیس، آنتیبیوتیکها بعد از 4 روز با مروپنم و تیکوپلانین تعویض شد. آمفوتریسین بی لیپوزومال بعد از 7 روز اضافه شد. در این زمان راشهای اریتماتوز جلب توجه نمود و در کشت خون قارچی با مشخصات زیر رشد کرد.
لزیونهای پوستی: یکی از پاپولهای اریتماتوز بر روی ران پا
کلنیهای مخمر مانند به رنگ زیتونی- خاکستری تا سیاه
منظره میکروسکپی کنیدیهای گلابی شکل
با توجه به تصاویر و توضیحات فوق تشخیص شما چیست؟
فیالوفورا وروکوزا (Phialophora verrucosa)
سدوسپوریوم آپیوسپرموم (Scedosporium apiospermum)
سدوسپوریوم پرولیفیکانس (Scedosporium prolificans)
* * * * *
پاسخ صحیح: سدوسپوریوم پرولیفیکانس (Scedosporium prolificans)
در یک مطالعه استرالیائی روی سدوسپوریوم تا این تاریخ 5 مورد سدوسپوریوم پرولیفیکانس از کشتهای خون جدا شده است و در تمامی این موارد راشهای پوستی نیز دیده شده است که ممکن است نشانگر کلینیکی مناسبی باشد.
کشت: کشت سدوسپوریوم پرولیفیکانس بر روی محیط سابورودکستروز آگار دارای سرعت رشد زیادی است، کلنی مسطح است و در سطح آگار پخش میشود، به رنگ زیتونی خاکستری تا سیاه است و اغلب ظاهر اولیهی مخمر مانند دارد اما به فاصلهی کمی با گذشت زمان جیر مانند یا کرکدار میشود.
منظره میکروسکپی: در سدوسپوریوم پرولیفیکانس کنیدیها در گروههای کوچک بر آنیلیدهای فلاسکی شکل با قاعدهی متورم بصورت تکی و یا به شکل خوشهای در امتداد هایفی رویشی پدید میآیند. کنیدیها تک سلولی، شفاف تا قهوهای کمرنگ، بیضی شکل تا گلابی شکل به ابعاد 2 تا 5 در 3 تا 13 و بطور متوسط 3/4 تا5/3 میکرون بوده و دارای دیوارههای نازک و صاف میباشند. سدوسپوریوم پرولیفیکانس از سایر اعضای این جنس بویژه از سدوسپوریوم آپیوسپرموم (پاتوژن انسانی) از روی آنیلیدهای فلاسکی شکل با قاعدهی بادکردهی آن و همچنین رشد آهستهتر کلنی بر روی نوترینت آگار و عدم رشد آن بر روی محیط حاوی سیکلوهگزامید شناخته میشود.
تغييرات ناخن مرتبط با علل سيستميك
خطوط بيو (Beau’s lines)
اين خطوط از يك فرورفتگي در امتداد محور عرضي ناخن تشكيل شده است (شكل 39). معمولاً به دنبال هر بيماري فيزيكي يا رواني نسبتاً شديد كه موجب كندي موقت در رشد ناخنها ميشود، انتظار پيدايش آنها وجود دارد. در تصوير شماره 40 وضعيتي كه در آن تمام ناخنها گرفتار شدهاند نشان داده ميشود و اين وضعيت را از حالتي كه بعلل لوكال مانند اگزما يا تروما پديد ميآيد متمايز ميسازد. در يك بيماري بسيار شديد تمام ضخامت صفحهي ناخن ممكن است درگير شود و ناخن موقتاً بيرون ريخته و يا تكه تكه شود (shedding) كه اين نما در تصاوير شماره 41 و 42 مشاهده ميشود. بيماران اغلب مدتي بعد اين علائم را نشان ميدهند؛ بدين معني كه از محلي كه ناخن شروع به رشد ميكند تغييراتي پديد آمده كه بعداً تظاهرات خود را نشان ميدهد.
تصوير 39- خطوط بيو. بيماري شديد موقتاً با رشد ناخنها مداخله ميكند و يك شيار افقي پديد ميآيد. معمولاً مورد توجه قرار نميگيرد تا اينكه چند ماه بعد از بيماري تا نصف صفحهي ناخن پيشرفت كرده باشد.
تصوير 40- خطوط بيو. تمام ناخنها مبتلا هستند.
تصوير 41- بيرون ريختن يا تراواندن ناخنها (shedding)، اين حالت ممكن است بعد از يك بيماري شديد واقع شود.
تصوير 42- تراواندن يا فشاندن ناخنها. از دست دادن كلي ناخنها ممكن است بعد از يك بيماري شديد واقع شود. اين بيمار مبتلا به پسوريازيس اكسفولياتيو بوده است.
كويلونيشيا (koilonychias)
اين آبنرماليتي با آنمي فقرآهن ارتباط دارد و شامل يك حالت قاشقي شدن در صفحهي ناخن است و صفحهي ناخن بعوض آنكه محدب و برجسته (convex) باشد به فرم معقر و توگود يا فرورفته (concave) درآمده است (تصوير شماره 43). تغييرات مشابهي در فنومن رينود (Raynaud’s) ممكن است ديده شود و يا اينكه ممكن است يك حالت مادرزادي باشد.
تصاوير شماره 43- كوئيلونيشيا. ناخن بعوض محدب بودن مقعر است و بنابراين به شكل قاشق درآمده است. در اين مورد دفرميتي با علت مادرزادي بوده است.
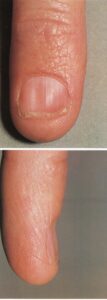
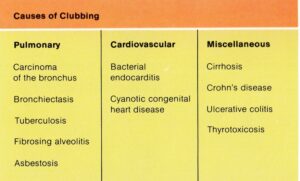
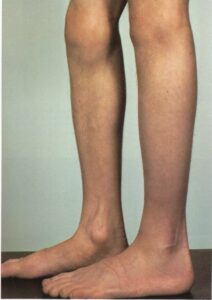
چماقي شدن ناخنها
اين يك علامت فيزيكي بينهايت مهم است و علت آن بايد بصورت جدي جستجو شود (تصوير شماره 44). اغلب توسط بيمار مورد توجه قرار نميگيرد و بندرت خودش را به درماتولوژيست نشان ميدهد. معمولاً هنگام انجام معاينه پزشكي توسط پزشكان عمومي به آساني شناخته ميشود. زاويه نرمال بين چين خلفي و صفحه ناخن از بين ميرود بطوريكه به 180 درجه يا بيشتر ميرسد. چين خلفي ناخن بر روي ماتريكس ناخن قرار ميگيرد و اسفنجي حس ميشود. بند انتهائي انگشت بزرگ ميشود و ناخن انحناء بيشتري گرفته و بيشتر برجسته ميشود (تصوير 45).
تصوير شماره 44- علل چماقي شدن ناخنها
تصوير شماره 45- چماقي شدن ناخن. زاويهي نرمال بين چين خلفي ناخن و صفحهي ناخن از بين ميرود (پنجرهالماسي ديده نميشود) و چين خلفي ناخن اسفنجي حس ميشود و ناخن بسيار خميده ميشود. اين بيمار مبتلا به توبركلوز ريوي بوده است.
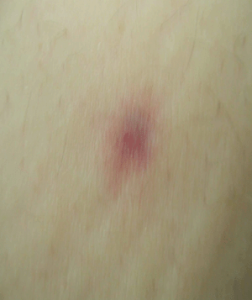
خونريزي تيغهاي يا خطي (splinter haemorrhages)
اين موارد عبارت از خونريزيهاي زيرناخني بسيار كوچكي هستند (تصوير شماره 46) كه در اندوكارديت حاد باكتريال، لوپوس اريتماتوس سيستميك و تريشينوز دیده ميشوند. بصورت ثانويه بعد از تروما بسيار شايع هستند.
تصوير شماره 46- خونريزي اسپلينتر. خونريزيهاي زيرناخني ظريفي در لزيونهاي باريك و خطي پيگمانته ديده ميشوند. شايعترين علت تروما است اما ممكن است شكلي از بيماري سيستميك خاصي نیز باشد.
سندرم ناخن زرد
يك اختلال نادر اما مشخص است. ناخنها به رنگ زرد يا زرد مايل به سبز درميآيند، ضخيم شده و بطور وسيعي بويژه در طول محور افقي آن انحناء مييابند (تصاوير شماره 47 و 48). در اينجا كوتيكول از بين ميرود و يك شكاف مشخص بين پوست و ناخن بويژه در امتداد گوشهها يا كنارههاي آن پديد ميآيد. به نظر ميرسد كه اين وضعيت به نارسائي رشد ناخن و يا نقص در رشد كافي ناخن مربوط باشد و با نقص لنفاتیکی در درن کردن ناحیه مرتبط باشد. گاهي اوقات در ارتباط با تغييرات ناخن لنفودما (lymphoedema) ديده ميشود. تغييرات ناخن مرتبط با آبنرماليتيهاي ريوي بويژه با برونشيت مزمن، برونشيكتازي يا كارسينوماي ريه میباشد. گاهي اوقات يك پلورال افيوژن بدون علامت ممكن است يافت شود.
تصوير شماره 47- سندرم ناخن زرد. ناخنها بطور كلي رشد نميكنند؛ آنها ضخيم شده و در امتداد محور افقي به مقدار بسيار زيادي انحناء يافتهاند و يك تغيير رنگ زرد رنگ ديده ميشود. اين تغييرات غالباً با اختلالات ريوي مرتبط ميباشند.
تصوير شماره 48- سندرم ناخن زرد. تمام ناخنها مبتلا هستند و كوتيكول ناخنها از بين رفته است.
پيگمانتاسيون ناخنها
باندها يا نوارهاي تيره در امتداد محور طولي صفحه ناخن پديد ميآيند (تصوير شماره 49) و در سياه پوستان خيلي شايع است اما در سفید پوستها ممكن است يك علامت از بيماري آديسون باشد.
تصوير شماره 49- پیگمانتاسیون ناخنها. يك نوار تيره طولي در ناخنهاي negroid شايع است. در سفيد پوستان ممكن است علامتي از بيماري آديسون باشد.
اختلالات ناخن مربوط به گردش خون
فنومن رينود، بيماري عروق محيطي و perniosis (حالت سرمازدگی در اندامهای انتهائی که ناشی از یک اختلال عروقی است) ممكن است به سبب كاهش منبع خوني، موجب نازک شدن صفحه ناخن شوند. تمام ناخنها گرفتار هستند و بصورت طولي داراي خطوط برجسته (شيار و ستيغ) ميباشند. ناخنها دچار شکاف و ترک شده و به آساني ميشكنند (تصوير شماره 50). بستر ناخن واضحتر و بیشتر قابل رؤيت ميشود؛ بطوري كه ناخن قرمزتر از حالت نرمال به نظر ميرسد.
گاهي اوقات اونيكوليز ايجاد ميشود و ناخن ممكن است بطور ثانوي توسط باكتريها و يا گاهي با كانديدا عفوني شود و در نتيجه تغييرات رنگدانهاي در آن پديد آيد. تشكيل پتريجيوم و گاهي اوقات از دست دادن دائمي ناخن ممكن است واقع شود. اطراف و محيط ناخن سرد بوده و آبي به نظر ميرسد. وضعيت ناخنها اغلب با استفاده از يك وازوديلاتور در كنار گرم نگاهداشتن دستها بهبود مييابد.
تصویر شماره 50- اختلالات گردش خون. در صورتي كه سيركولاسيون محيطي ضعيفي وجود داشته باشد صفحه ناخن نازك ميشود، اونيكوليز، شياردار شدن و ایجاد شکاف در انتهاي ناخنها دیده ميشود.
خطوط پهن سفيد (broad white lines)
خطوط سفيد پهن بصورت افقي در عرض ناخنها بصورت ثانوي به هايپوآلبومينمي به هر علتي بويژه سيروز و بيماري كليوي ظاهر ميشوند.
ترومای ناخن
ترومای حاد ناخن معمولاً آشکار و خونریزی در زیر ناخن قابل مشاهده است. اگر خونریزی داخل ناحیه ماتریکس ناخن ایجاد شده و قابل توجه باشد دردناک خواهد بود. آزاد شدن خون بوسیله سوراخ کردن صفحه ناخن با استفاده از یک سوزن داغ موجب تخفیف و تسکین دردناکی خواهد شد. اگرچه جراحتهای جزئی (trivial) به ناخنها بویژه ناخن انگشت شست پا غالباً فراموش شده و ممکن است بدلیل ظهور پیگمان داخل ناخن به پزشک مراجعه شود (تصویر شماره 51). در این مورد همیشه مهم است که این نوع تغییر رنگ از ملانومای بدخیم زیر ناخنی تشخیص داده شود.
در ملانوما سایههای مختلف قهوهای دیده میشود ولی در اینجا تغییر رنگ معمولاً آبی، سیاه یا ارغوانی است. چیدن و کوتاه کردن ناخن (clipping back) یا بلند کردن آن (lifting it up) میتواند به شناسائی بسیار واضح خونریزی کمک کند. نشانه دیگر مبنی بر علامت خونریزی این است که محل پیگمان با گذشت هفتهها به سمت جلو حرکت میکند. صدمه شدید به ماتریکس ناخن میتواند منتج به آبنرمالیتیهای رشـــــــــد و بویژه یک شکاف و چاک در طول ناخن (split right down) شود.
این مورد اخیر در صورتی که به موقع و بطور کافی بوسیله بخیه زدن ماتریکس آسیب دیده درمان شود قابل پیشگیری است؛ هرچند که یک شیار یا ستیغ (ridge) دائمی برجای خواهد ماند. اثرات تروماتیک مزمن روی ناخنها معمول است. ناخنهای آویخته شده (hang) مطابق آنچه در تصویر شماره 52 دیده میشود در افرادی که عادت به جویدن یا به دندان گرفتن ناخنهایشان دارند (nail biters) شایع است، اگرچه ممکن است بصورت خودبخودی ایجاد شوند و شامل پوستی است که از اطراف یا گوشههای ناخن جدا شدهاند.
تصویر شماره 51: ترومای ناخن. ترومای جزئی به انگشت شست پا معمولاً نادیده گرفته میشود اما تظاهرات بعدی پیگمان زیر ناخن یا داخل ناخن موجب بروز اضطراب و نگرانی برای بیمار خواهد شد.
تصوير شماره 52: پوست از گوشههاي ناخن جدا شده است جدا شده است: hang nai
لکونیشیا
لکونیشیا یا لکههای سفید (تصویر شماره 53) در ناخنها بسیار شایع هستند و علت آن ناشناخته است. اینکه آنها را مربوط به کمبود کلسیم تلقی میکنند یک عقیدهی غیر علمی (popular myth) است، احتمال اینکه مربوط به ترومای ضعیف هم باشند مشکوک به نظر میرسد. سفید شدن ناخن شایعترین تغییر رنگ ناخن است که ممکن است مادرزادی یا اکتسابی، کامل، نسبی یا خطی باشد. فرم ارثی، اتوزوم غالب و ناشایع است. فرم اکتسابی گاهی نشانه یک بیماری حاد مثل خطوط(mee’line) در مسمومیت با آرسنیک است، ولی اکثراً بیماری شدید همراه آن نیست. رنگ سفید به علت شاخی شدن ناکامل است طوری که هسته یا بقایای هستهی سلولی در صفحه ناخن باقی میماند.
به علت ضعیف بودن کراتین، ناخن تمایل به شکستن دارد. لکونیشیا باید از سفید شدن ناخن در اثر عفونتهای حاصله از قارچها و یا تغییر رنگ ناشی از هیپوآلبومینمی افتراق داده شود. خطوط سفید ناخن در بیماری داریر نیز دیده میشود.
لکونیشیا
تصوير شماره 53- لكونيشيا
اختلالات دیگر و کمتر شایع ناخنها، ثانوی به تروما به ترتیب شامل موارد زیر هستند:
تیک عادتی (habit tic)، دیستروفی تیغهای (lamellar dystrophy)، وسائل تزئین کننده ناخن یا آرایش ناخنها (nail cosmetics)، رشد ناخن بطرف داخل پوست (ingrowing toenails)، اونیکوگریفوز (onychogryphosis)
تیک عادتی
این حالت در یک یا هر دو ناخن شست دست دیده میشود و مربوط به چنگ زدن و یا خراشیدن (scratching) تکرار شونده صفحهی ناخن یا برداشتن (picking) کوتیکول با ناخن انگشت سبابه همان دست میباشد. یک دپرسیون طولی در امتداد ناخن با شیارها یا برآمدگیهائی که یکدیگر را قطع میکنند دیده میشود (تصویر شماره 54). حالت شیاردار افقی کوچکتر یا جزئیتر (تصویر شماره 55) ممکن است در نتیجه اشتیاق زیاد بیمار با فشار به عقب کشاندن کوتیکولها نتیجه شود. اگر بیمار از این تمرین دست بردارد وضعیت اصلاح میشود.
اين وضعيت یک عادت نه چندان شایع است و اغلب موجب یک بدشکلی مشخص میگردد. آسیب معمولاً بر یک یا هر دو ناخن شست دست بواسطه انگشتان همان دست وارد میشود. انگشت در چین ناخنی دورسال قرار میگیرد و سپس به جلو در روی صفحه ناخن کشیده میشود و این عمل مکرراً تکرار میگردد. آسیب وارده در قسمتی مربوط به این عمل است و در قسمتی نیز بواسطه چیدن کوتیکول میباشد. جدا شدن کوتیکول از ناخن قابل توجه است.
با شیوع کمتر، انگشت دست دیگر برای چیدن کوتیکول بکار میرود. آسیب حاصله معمولاً شکل یک فرو رفتگی به پهنای تقریبی دو میلیمتر در قسمت مرکزی ناخن و از کوتیکول تا نوک ناخن را میگیرد و از آن تعدادی ستیغهای عرضی تقریباً تا کنارههای ناخن امتداد مییابند. این فرو رفتگی همیشه وجود نداشته و ممکن است در یک ناخن شست دست موجود باشد و در دیگری دیده نشود.
وقتی فرورفتگی وجود ندارد، ستیغ عرضی تنها نشانه مشهود است. وجود یا نبود یک فرورفتگی احتمالاً به نیروی وارده آن انگشتی که آسیب میرساند بستگی دارد. در موارد کمی انگشتی بغیر از انگشت شست دست متحمل بدشکلی میگردد و در این موارد شست دست، انگشت آسیب رساننده میباشد. بیمار معمولاً از تیک عادتی خود کاملاً آگاه است، امّا هنگامی که علت بدشکلی ناخن او برایش بیان میشود، متعجب میگردد. مشابه ناخن جویدن، این رفتار به سختی قابل ترک است.
تنها مواردی که احتمالاً با این بدشکلی اشتباه میشوند عبارتند از دیستروفی قسمت میانی (دیستروفیا مدیانا کانالیفورمیس هلر)، درماتیت گرفتار کننده ناخن و ترومای وارده بعلل مختلف. در درماتیت، ستیغهای عرضی نظم کمتری از تیک عادتی داشته و احتمالاً مدرکی از درماتیت در آن انگشت، یا تاریخچه تازهای از درماتیت وجود دارد.
در دیستروفی میانی، یک شکاف حقیقی تا پائین ناخن وجود دارد و برجستگیهای طرفی نمای پر دارند. گاهگاهی ستیغ عرضی نتیجهء به عقب رانده شدن شدید کوتیکول در طی مانیکور کردن است، یا آنکه ممکن است در اثر فشار شدید مکرر در نوک ناخن باشد. این مورد در صورت قطع عادت یا در صورت پانسمان بسته انگشت گرفتار برای مدت کافی قابل درمان است.
تیک عادتی
تصویر شماره 54- تیک عادتی
تصویر شماره 55- تیک عادتی
دیستروفی لاملار
این یک وضعیت بسیار شایع است و موجب شکاف در انتهای صفحه ناخن بصورت لایههائی ميشود (تصاویر شماره 56 و 57). این حالت در هر دو جنس دیده میشود اما عمدتاً زنان هستند که از این وضعیت شکایت میکنند. علت احتمالی این عارضه این است که دستها بطور مداوم در داخل یا خارج از آب قرار میگیرند، صفحه ناخن نرم شده و سپس خشک میشود، بنابر این سلولهای صفحه ناخن بطور مؤثر به یکدیگر نمیچسبند و تجزیه و شکاف اتفاق میافتد. این وضعیت بیشتر در بانوان خانهدار دیده میشود و با توصیه به آنها که تماس دستها با آب را کم کنند و یا از پوششهای محافظت کننده مناسب استفاده کنند قابل اصلاح است.
تصویر شماره 56- دیستروفی تیغهای
تصویر شماره 57- دیستروفی تیغهای
آرایش ناخنها (nail cosmetics)
پوششهای چسبنده بر روی ناخن و ناخنهای مصنوعی ممکن است موجب دیستروفیهای ناخن شوند. اینگونه مواد منفذدار نیستند و بنابراین از تبادل آزاد طبیعی رطوبت بین ناخن و اتمسفر جلوگیری میکنند. هنگامی که این پوششها یا ناخنهای مصنوعی برداشته میشوند قسمتهائی از صفحهی ناخن به همراه چسب کشیده میشود. این مسئله موجب ایجاد یک سطح نامنظم شده و ناخن را به لایههائی تجزیه میکند و ممکن است لکونیشیا و اونیکولیز ایجاد شود.
ناخنهای مصنوعی ممكن است با مخلوط کردن یک محلول منومر و پودر پلیمر آکریلیک که بر روی ناخن ساخته شده و سپس شکل میگیرند ظاهر ناخن را بهبود بخشند. آکریلیک یک حساس کننده (sensitizer) تماسی قوی با پوست است و اگر بیماران نسبت به آن حساسیت نشان دهند ممکن است اونیکولیز و سپسیس اتفاق افتد.
فرمالین با سخت کنندههای ناخن آمیخته میشود و ممکن است اونیکولیز ایجاد کند. مواد شیمیائی دیگر مانند فنل نیز گاهی اوقات به زیباسازهای ناخن اضافه میشوند و گاهی ممکن است موجب اپیدمیهائی از اونیکولیز و سایر اختلالات ناخن شوند. درماتیت تماسی نیز ممکن است نسبت به nail varnish ایجاد شود و ناخنها خودشان تحت تأثیر قرار نمیگیرند، اما درماتیت در آن نواحی از پوست که بوسیلهی ناخنها لمس میشوند، ایجاد میشود. اینها معمولاً روی پوست صورت، بویژه فک، اطراف دهان و چشمها و گردن میباشند.
ناخنهاي فرو رفته در گوشت (ناخنک)
اين مشكل که مربوط به ترومای مزمن است بيشتر در ناخنهاي پا مشـاهده ميگردد و علت آن كوتاه كردن نامناسب ناخنها و پوشش كفش تنگ ميباشد كه باعث ميگردد گوشه ناخن بدرون گوشت فرو رود. وضعیت دردناکی است و احتمال عفونت در آن بالا است. ناخنها بايد بصورت افقی (در امتداد خط راست) کوتاه شوند؛ یعنی گوشههای آن کوتاه نشود. درد و ناراحتی و تغییرات التهابی و بدنبال آن بافت گرانولاسیون ممکن است ایجاد شود (تصاویر شماره 58 و 59). این حالت ممکن است در نتیجهی عفونت کچلی ناخن پا و یا در نتیجهی درمان طولانی مدت عفونت قارچی انگشت پا ایجاد شود.
بستر ناخن در عفونتهای مزمن ممکن است کوچک شده و بنابراین رشد مجدد و نرمال ناخن بعد از درمان را نتواند در خود جای دهد. کنترل و ادارهی این وضعیت شامل استفاده از کفشهائی است که هیچگونه فشاری به ناخن وارد نکند، همچنین کوتاه کردن ناخن بصورت افقی و مرطوب کردن و خیساندن محل ضایعه با پرمنگنات پتاسیم بعنوان یک عامل ضد عفونت و استفاده از پنبهی هیدروفیل (cotton wool) در زیر لبهها یا گوشههای ناخن برای کمک به اینکه ناخن بطور مستقیم رشد کند، ضروري است. بافت گرانولاسیون اضافی را میتوان کوتریزه (cauterized) کرد. گاهی اوقات اعمال جراحی مورد نیاز است.
تصویر شماره 58- ناخنک. بافت گرانولاسیون برآمده در اطراف ناخن انگشت شست دیده میشود. کفشهای تنگ بعلت ترومای مزمن شایعترین علت است. این بیمار همچنین عفونت تینا داشته که موجب رشد آبنرمال ناخن شده است.
تصویر شماره 59- ناخنک. وضعیتی که در تصویر شماره 58 نشان داده شده به جراحی و درمان تینا با گریزوفولوین پاسخ داده است.
اونیکوگریفوزیس
این وضعیت معمولاً انگشت بزرگ پا را مبتلا میکند و مجدداً ترومای مزمن عامل مهمی در این رابطه است. ناخنها بصورت زمخت و ضخیم و سخت و کشیده و دراز درآمده (تصویر 60) و تمایل دارند که خمیده شده و تا حدودی شبیه به شاخ قوچ شوند (تصویر 61). بسته به سن بیمار این وضعیت را ممکن است بوسیله کوتاه کردن منظم ناخن توسط پزشک متخصص پا (chiropodist) در حالت کنترل نگاه داشت و یا اینکه ممکن است ناخن برداشته شود، اگرچه مجددا بصورت آبنرمال رشد خواهد کرد و برداشت آن نیز باید تکرار شود.
تصویر شماره 60- اونیکوگریفوزیس. ترومای مزمن جزئی و ظاهراً بیاهمیت عاقبت با رشد ناخن انگشت شست مداخله میکند و ناخنها به سمت خارج رشد کرده و ضخیم شده و تغییر رنگ مییابند.
تصویر شماره 61- اونیکوگریفوزیس. ناخنها ممکن است بینهایت ضخیم شده و بیش از حد خمیده شوند.
اونیکوگریفوزیس
اختلالات مادرزادی ناخنها
این حالات بسیار نادر هستند و دامنهی آنها از نقصان (تصویر شماره 62) یا فقدان کامل ناخنها در بدو تولد تا داشتن انگشتان و ناخنهای اضافی (supernumerary) فرق میکند. اغلب یک اختلال فامیلی در چنین آبنرمالیتیهائی وجود دارد. تغییرات ممکن است در نتیجهی یک اختلال جنرالیزهی پوست مثل اپیدرمولایزیس بولوزا (epidermolysis bullosa) که در آن ناخنها بصورت ثانویه به پروسهی تاولزائی نابود شدهاند، بوجود آید. متناوباً ناخنها ممکن است بعنوان بخشی از یک اختلال اکتودرمال جنرالیزه که در آن تغییرات ناخن اهمیت ثانویه خواهد داشت، مبتلا شوند؛ بعنــــــــــوان مثال در بیماری داریر (darier’s disease).
بیماری داریر یا کراتوزیس فولیکولاریس و یا دیسکراتوزیس فولیکولاریس یک اختلال نادر در کراتینیزاسیون و یک بیماری ژنودرماتوز اتوزومال غالب است که نشانههای آن در دوران کودکی و بزرگسالی ظاهر میشوند. علائم کلینیکی آن با ظهور پاپولهای هایپرکراتوتیک که در ابتدا در نواحی سبوروئیک گردن، سر، سینه، کف دست و پا و کمتر در مخاط دهان پیدا میشوند، مشخص میشود. شکل گیری ناخنها نیز تغییر میکند و خطوط یا شکافهای طولی و دردناک در ناخن ظاهر میشود. آنومالیهای مرتبط با آن شامل عقب ماندگی ذهنی و سایکوز نیز ذکر شده است.
شکستگی ناخن شبیه به حرف V در بیماری داریر
تصویر شماره 62- میکرواونیشیا (micronychia) . ناخنها ممکن است در نتیجهی یک نقص مادرزادی ناقص و یا بطور کلی موجود نباشند.
سندرم ناخن کشکک (Nail Patella Syndrome)
یک اختلال اتوزومال غالب است که استخوان کشکک (پاتلا) در آن یا بصورت ناقص و بحالت ابتدائی تکامل یافته و یا اینکه غایب است (تصویر شماره 63) و تغییرات مشابهی هم در ناخنها دیده میشود. ناخنهای شست همیشه درگیر هستند (تصویر شماره 64) و اغلب اوقات بقیهی ناخنها نیز، اما نه به این اندازه و شدت مبتلا هستند. برداشتن اجسام کوچک در این بیماران اعم از اینکه ناخنها کلاً وجود نداشته باشند و یا اینکه بطور ناقص رشد کرده باشند واقعاً مشکل است. آبنرمالیتیها همچنین در مفاصل آرنجها و شاخ ایلیاک اتفاق میافتند، علت کاملاً ناشناخته است.
تصویر شماره 63- سندرم ناخن کشکک. استخوان کشکک بطور کامل تکامل نیافته و یا بطور کلی غایب است.
کشکک تغییر شکل یافته در سندرم ناخن کشکک
تصویر شماره 64- سندرم ناخن کشکک. ناخنهای شست همیشه درگیر هستند. ناخنهای دیگر ممکن است به اندازه و وسعت کمتری مبتلا باشند. این مسئله امکان برداشتن اشیاء کوچک را برای بیمار غیرممکن میسازد.
Nail en Raquette
این اختلال بصورت اتوزومال غالب به ارث میرسد و مربوط به یک نارسائی در توسعه و رشد بند انتهائی (distal phalanx) شست است، بطوری که این بند نسبت به حالت نرمال کوتاهتر و پهنتر شده است و متعاقب آن ناخن هم بصورت مشابهی تحت تأثیر قرار گرفته است (تصویر شماره 65). آبنرمالیتیهای مرتبطی وجود ندارد.
تصویر شماره 65- Nail en Raquette. بند انتهائی انگشت شست بخوبی رشد نمیکند و بنابراین کوتاهتر و پهنتر از حالت طبیعی است. همین حالت برای ناخن این انگشتان نیز اتفاق افتاده است.
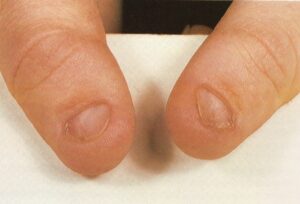
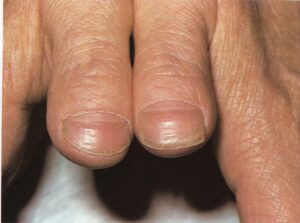
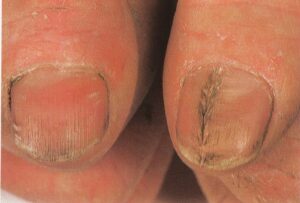
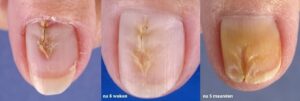
دیستروفی میانی ناخنی (Median Nail Dystrophy)
یک مورد ناشایع با اتیولوژی ناشناخته است که نخستین بار توسط Heller (1928) توصیف شد. شامل شکاف یا کانال در صفحه ناخن بوده و معمولاً درست در قسمت وسط قرار دارد. هر یک از ناخنهای دست ممکن است گرفتار شود امّا غالباً ناخنهای شست دست مبتلا میشوند. این شکاف در کوتیکول شروع شده و به لبه آزاد میرسد. معمولاً ترکهایی به شکل پر وجود دارد که بطور جانبی از شکاف اصلی به سمت جلو کشیده میشود و مشابه یک درخت صنوبر معکوس میگردد (تصویر شماره 66).
در اکثر موارد بعد از ماهها یا سالها ناخن به شکل طبیعی باز میگردد امّا ممکن است عود اتفاق افتد. با التیام یافتن، یک ستیغ به طور طبیعی جایگزین این شکاف میشود، بدیهی است که تا اندازهای آسیب موقتی به ماتریکس ناخن وجود دارد و همچنین در اکثر موارد ماهکهای بزرگی وجود دارند؛ بطوری که بخش بزرگی از ماتریکس بیش از معمول بدون چین ناخنی خلفی میشود.
صدمه ممکن است از یک منبع تروماتیک باشد. در موارد اندکی تاریخچه قطعی تروما وجود دارد. موارد فامیلیال گزارش شده است. Sutton (1965) موردی از یک ناخن پا را توصیف نمود که درآن یک رشته نرم (شل) از بافت گوشتی در این کانال موجود بود، وی واژه Solenonychia را برای این بدشکلی بکار برد. درمان معمولاً ضروری نیست امّا حفاظت از تروما توصیه میشود.
ناخن را میبایستی کوتاه نگه داشت تا ناتوانی حاصل از شکافتن ناخن به دو نیمه به حداقل برسد. تشخیص عموماً واضح است؛ میبایست از شکافته شدن در نتیجه ترومای قطعی و نیز از تروماهایی مکرر در اثر تیک رفتاری و از شکافته شدن که در اثر سندرم ناخن کشکک حاصل میگردد، اجتناب ورزید. این وضعیت به همراه رشد ناخن به سمت انتهائی کمکم بهبود مییابد اما برگشتهای مکرری اتفاق میافتد. علت کاملاً نامعلوم است اما بعلت اینکه ماهک ناخن اغلب بزرگتر از نرمال است ماتریکس ناخن ممکن است نسبت به تروما آسیب پذیر شده باشد.
تصویر شماره 66- Median Nail Dystrophy. یک ترک و شکاف طولی در ناخن دیده میشود که شبیه به منظرهی یک درخت صنوبر معکوس شده است. اغلب اوقات ناخنهای انگشت شست مبتلا هستند.
یک شکاف در کوتیکول شروع شده و به حالت طولی در امتداد طول ناخن گسترش مییابد. در اطراف شکاف اصلی شکافها و ترکهای فرعیتری هم بوجود میآیند و منظرهای شبیه به منظره درخت صنوبر وارونه را به نمایش میگذارند.
:Reference
GS de Hoog, J Guarro, J Gene and MJ Figueras. 2000. Atlas of Clinical Fungi. Second Edition. Centraalbureau voor Schimmelcultures, Uppsalalaan 8, 3584 CT Utrecht, The Netherlands.
https://www.medicalnewstoday.com/articles/nail-diseases-chart
https://medlabnews.ir/%d8%a2%d8%b2%d9%85%d8%a7%db%8c%d8%b4-%d9%82%d8%a7%d8%b1%da%86/
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام