مدیریت مقادیر بحرانی و اهمیت تهیه گستره محیطی در آزمایشگاه خونشناسی
(قسمت دوم)
دکتر حبیباله گلافشان، عضو هیئت علمی دانشگاه علوم پزشکی شیراز
محمد اسماعیل خدمتی، کارشناس ارشد بیوشیمی دانشکده پیراپزشکی شیراز
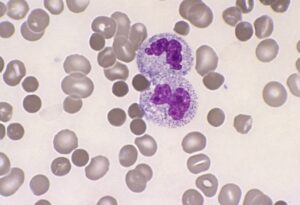
- آنالیزورها قادر به گزارش و اعلام خطر مرفولوژیهای دیسپلاستیک از قبیل اشکال پلگروئید، کاهش و یا فقدان گرانولاسیون نوتروفیلها نیستند.
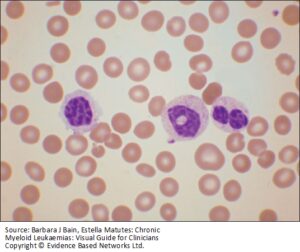
مرفولوژیهای دیسپلاستیک که هشداردهنده سندرمهای مایلودیسپلاستیک است با هشدار آنالیزور همراه نیست. نوتروفیلهای شبه پلگر دولوبه، کاهش گرانولاسیون نوتروفیلها و نوتروفیل با هسته حلقوی و سلولهای پارامایلوئید از یافتههای مهم مورفولوژی دیسپلاستیک در سری گرانولوسیتها است
- شمارش خالص سلولهای باند بیشتر از ۵۰۰ میلیمتر مکعب با شمارش نرمال گلبولهای سفید ممکن است گویای شیگلوز یا عفونت خونی در نوزادان و کودکان باشد. گفتنی است که امکان دارد شمارش گلبول سفید در نوزادان و کودکان به علت کاهش ذخایر لکوسیتی در بیماریهای عفونی افزایش نیابد.
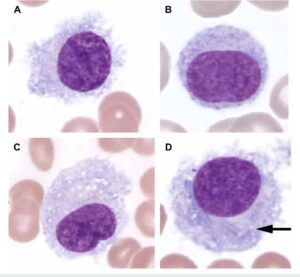
- آنالیزورها نهتنها قادر به گزارش مرفولوژی گلبولهای قرمز نیستند، بلکه فاقد سیستم درجهبندی (Grading) در مرفولوژی هستند. با توجه به سیستم نمرهدهی اخیر کمیته استانداردسازی در خونشناسی برای درجهبندی مرفولوژی گلبول قرمز به اهمیت گستره محیطی پی برده میشود، برای مثال حضور گلبولهای قرمز شکسته یا شیستوسیت بیشتر از دو درصد بهصورت +3 یا many گزارش گردیده و حضور بیشتر از 1% آن در خانمهای حامله بهویژه در ماههای آخر حاملگی بسیار مهم است زیرا ممکن است هشداری برای مسمومیتهای حاملگی و یا انعقاد داخل عروقی منتشره باشد. گلبولهای ماکرواوالوسیت بیشتر از ۵ درصد و اسفروسیت و بایتسل و سلول داسی بیشتر از ۲ درصد در درجهبندی 3+ و 4+ قرار میگیرند، درحالیکه حضور بیشتر از ۲۰ درصد گلبولهای دیگر مانند تارگت سل و آکانتوسیت در درجهبندی 3+ و 4+ قرار میگیرد. گزارش الیپتوسیت با درجه 3+ یا 4+ علامت الیپتوسیتوز ارثی و گزارش سلول قطره اشکی با درجه 3+ ممکن است بیانگر فیبروز مغز استخوان و خونسازی اکسترامدولار باشد.
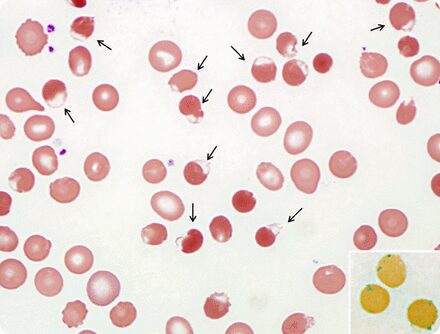
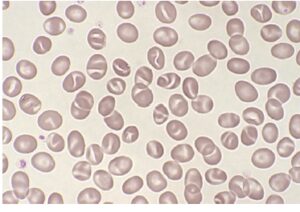
سلولهای بایت، اسفروسیت، گلبولهای شکسته و گلبولهای داسی بیشتر از دو درصد بهصورت 3+ گزارش میگردد. در شکل فوق انبوهی از سلولهای بایت به علت کمبود آنزیم G6PD و یا حضور هموگلوبینهای ناپایدار مشاهده میشوند
- اسفروسیتوز ارثی ممکن است بهصورت اسفروسیت با مرفولوژی کلاسیک و بهصورت اسفروسیت لبهدار (اسفروآکانتوسیت) و یا بهصورت اسفروسیت با گلبولهای شبیه قارچ درآید که مورفولوژی اخیر ناشی از جهش باند 3 است و چه جالب که با مشاهده مرفولوژی ممکن است بتوان به اختلالات در سطح مولکولی پی برد.
گاهی با مشاهده مورفولوژی میتوان به اختلالات در سطح مولکولی دست یافت؛ برای مثال مشاهده اسفروسیتهای قارچی و مورفولوژی اوالوسیتوز جنوب شرقی آسیا در رابطه با جهش باند سه از پروتئینهای غشای گلبولهای قرمز است
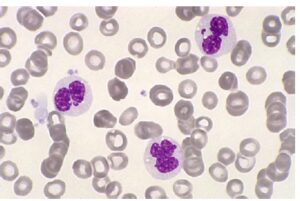
- امکان دارد با مشاهده گستره محیطی بتوان نوع سلول بدخیم را بهدرستی تشخیص داد؛ برای مثال حضور آور راد در لوسمی حاد مایلوبلاستیک و یا بلاست واکوئله با سیتوپلاسم آبی سیر در لوسمی L3 (نوع بورکیت) و یا سلولهای مویی در زمینه پانسایتوپنی و کاهش شدید مونوسیت کاملاً تشخیصی هستند. حضور سلولهای مشکوک بهویژه در زمینه کمخـــونی و کاهش پلاکت بهصورت suspected cell برای بررسی بیشتر گزارش میگردد. گفتنی است که کاهش دو رده خونی همراه با واکنش لکواریتروبلاستیک و یا گلبولهای قرمز هستهدار یادآوری میکند که دقت برای یافتن سلولهای بدخیم بیشتر گردد.
سلولهای مویی در غالب موارد در زمینه پانسیتوپنی و کاهش شدید مونوسیتها یافت میشود
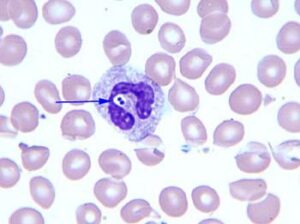
- افتراق لنفوسیتهای آتیپیک از سلولهای بدخیم حائز اهمیت است. لنفوسیتهای آتیپیک بسیار پلئومورف هستند و در اشکال گوناگون ظاهر میشوند، درحالیکه سلولهای بدخیم غالباً دارای مرفولوژی یکسان هستند؛ چون از یک کلون بدخیم سرچشمه میگیرند. وضعیت رنگآمیزی گستره محیطی و مشاهده آن با چشم غیرمسلح نیز ممکن است ایدههای تشخیصی بدست دهد، برای مثال گستره آبی رنگ بیانگر حضور پروتئینهای فاز فعال و یا ایمونوگلبولین در تراکم زیاد هستند و یا حضور اجسام ذرهای گویای آگلوتیناسیون سرد و یا تودههای بههمچسبیده سلولی است. در خاتمه با توجه به مطالب یادشده که همه از مراجع معتبر ذکر شده است، قضاوت تهیه گستره محیطی همراه با نتایج آنالیزورها با شماست.
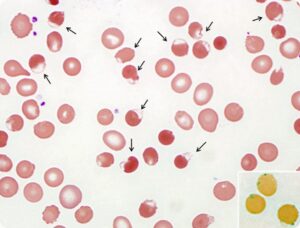
نمای گستره محیطی همراهی آنمی داسی شکل با پیروپوییکیلوسیتوز را نشان میدهد. شمارش پلاکت در بیمار بهطور کاذب بالغ بر یک میلیون گزارش شده است. گلبولهای جوانهزده و اسفروسیتها بیانگر پیروپوییکیلوسیتوز است. در سمت راست تصویر فوق یک گلبول داسی کلاسیک هم مشاهده میشود
مقادیر بحرانی در هماتولوژی
مقادیر بحرانی برای بار نخست توسط لاندبرگ در سال ۱۹۷۲ مطرح شد و عبارت است از آن دسته از نتایج آزمایشگاهی که فوقالعاده غیرطبیعی و تهدیدکننده زندگی هستند و هرچه سریعتر بایستی توسط پرسنل پزشکی یا پزشک معالج به نزدیکان بیمار اطلاعرسانی شود تا اقدامات درمانی سریع بهمنظور تصحیح نتایج فوقالعاده غیرطبیعی صورت گیرد. امروزه پیشرفت تکنولوژی آنالیزورها و گزارش پارامترهای جدید منجر به انباشت و تراکم دادههای زیاد گردیده و موجب نارسایی اطلاعاترسانی و افزایش خطاهای پزشکی گردیده است. با وجودی که گزارش سریع مقادیر بحرانی برای بیمار نقش تعیینکننده دارد، ولی هنوز در این مورد که کدام پارامتر با چه میزانی بهعنوان بحرانی تلقی گردد، هماهنگی وجود ندارد.
نتایج بحرانی Critical Result:
یک پاسخ آزمایشگاهی که بیانگر یک وضعیت پاتوفیزیولوژی تهدیدکننده زندگی بوده که یا منجر به مرگومیر و یا عوارض جبرانناپذیر میگردد و از اینرو نیاز به توجه و مداخله سریع پزشکی دارد.
پاسخ غیرطبیعی و حائز اهمیت بالینی آزمایشگاه Significant abnormal result:
یک پاسخ غیرطبیعی که تهدیدکننده زندگی نیست ولی نیاز به پیگیری پزشکی در یک اشل زمانی دارد.
آستانههای هوشیاردهنده Alert thresholds:
یک نتیجه آزمایش که در بالا یا پایین آستانه رفرانس قرار دارد و عبور از حدود فوق ممکن است در آستانه حائز اهمیت بحرانی قرار گیرد، بهطوریکه اقدامات پزشکی در زمان مناسب برای بیمار ترجیح داده میشود.
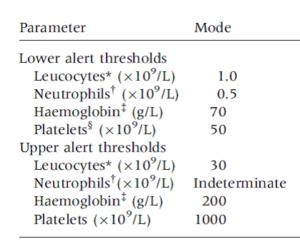
مقادیر بحرانی و سطح هوشیاردهنده در 384 آزمایشگاه با توجه به مقاله کمیته استانداردسازی هماتولوژی در جدول زیر مشاهده میشود.
جدول زیر آستانه پایین و بالای هشداردهنده برای شمارش لکوسیتی، هموگلوبین و پلاکت بر اساس گزارش تعدادی از آزمایشگاهها را نشان میدهد
- در بسیاری از آزمایشگاهها گزارش سطح هموگلوبین کمتر از ۷ گرم در دسیلیتر بحرانی است و چنانچه پزشک دریابد که کمخونی حاد رخ داده است نیاز به تزریق خون دارد و چنانچه بیمار مشکل عروق کرونر دارد بایستی تزریق خون در سطح Hb=8 صورت گیرد، زیرا تأخیر در تزریق موجب ایسکمی بیشتر در بیماران قلبی میگردد. در حاملگی حجم خون از هفته هشتم رو به افزایش گذاشته و بهتدریج ۱۵۰۰ سیسی مایع به آن اضافه میشود که در نتیجه خون را رقیق میکند و از اینرو هموگلوبین 13 یک خانم در حاملگی ممکن است به ۱۱ برسد. گفتنی است که تداوم هموگلوبین بالای ۱۴ در خانم حامله موجب کاهش خونرسانی به جنین میشود و از طرف دیگر سطح هموگلوبین در خانمهای با تالاسمی مینور که در حالت غیرحاملگی بین ۱۱ تا ۱۲ است ممکن است به علت آبکی شدن خون در حاملگی به کمتر از ۸ برسد که جهت جلوگیری از سقط یا عقبافتادگی رشد جنینی نیاز به تزریق سریع خون است. هموگلوبین بیشتر از ۲۲ در هفته اول تولد بحرانی است و منجر به هایپرویسکوزیته و جریان کند خون به مغز میگردد و هر چه سریعتر بایستی با جایگزین کردن آلبومین ۵ درصد میزان هموگلوبین را به کمتر از ۲۰ تقلیل داد.
- شمارش مطلق گرانولوسیتی AGC یا نوتروفیلی ANC استعداد بیمار در مقابل بیماریهای عفونی و قارچی را بررسی میکند و چنانچه به کمتر از ۵۰۰ افت کند نیاز به بستری شدن بیمار دارد که در صورت تب داشتن اقدام به تجویز آنتیبیوتیکهای وریدی گسترده طیف میگردد.
- شمارش پلاکت کمتر از ۱۰ هزار امکان خونریزیهای خطرناک داخل مغزی را به دنبال دارد. برای جلوگیری از خونریزی، شمارش پلاکت ۲۰ هزار کافی است ولی بیماری که خونریزی دارد برای قطع خونریزی نیاز به پلاکت بیشتر از ۵۰ هزار دارد. برای عملهای جراحی مغز و چشم و ریه نیاز پلاکت بیشتر از ۱۰۰ هزار در میلیمتر مکعب است. کاهش پلاکت به کمتر از ۵۰ هزار در نوزادان نارس و کمتر از ۳۰ هزار در نوزاد رسیده شانس خونریزی مغزی را افزایش میدهد. با توجه به دادههای فوق مقدار بحرانی با توجه به سن، شرایط بیمار، آماده شدن برای اتاق عمل و غیره متفاوت است.
- سطح لکوپنی و لکوسیتوز هشداردهنده برای مواردی از قبیل عفونت و موارد بدخیم است، برای مثال چنانچه میزان هموگلوبین و پلاکت در بیماری کاهش داشته باشد و پزشک ارگانومگالی را در معاینه بالینی تشخیص دهد، حتی با وجود ندیدن سلول غیرطبیعی در گستره محیطی نیاز سریع به آزمایش مغز استخوان دارد. لکوپنی در عفونتهای حصبه، تب مالت، ویروسی و گاهی اولین علامت لوپوس گزارش شده است.
مقادیر بحرانی در هماتولوژی تنها به مقدار عددی دادهها محدود نمیشود، بلکه یافتههای غیرطبیعی مورفولوژی نیز بهعنوان بحرانی یا هشداردهنده تلقی میشود. برای مثال:
- حضور انگل مالاریا
- گلبولهای شکسته که ممکن است ناشی از انعقاد داخل عروقی منتشره، TTP، HUS و سندرم هلپ (HELLP) باشد که همگی اورژانسهای پزشکی هستند.
- مثبت شدن آزمایش دیدایمر در حد بحرانی یا هشداردهنده
- حضور NRBC در نمای پانسایتوپنی و یا واکنش لوکو اریتروبلاستیک که ممکن است بیانگر لوسمی یا تهاجم سرطان مغز استخوان باشد.
- حضور میکروارگانیسمها یا قارچ در خون محیطی بیمار
- حضور هر نوع و هر تعداد سلول بلاست و یا سلول لنفوم
- واکوئله شدن نوتروفیل و باند در مواردی که گستره محیطی تازه و بدون تأخیر تهیه شده باشد.
- گرانولاسیون توکسیک و میل به چپ
- لنفوسیتهای آتیپیک بهویژه بیشتر از ۲۰ درصد که غالباً بیانگر بیماریهای خانواده TORCH هستند.
- مشاهده واکنشهای لوکموئید نوتروفیلی، لنفوسیتی، مونوسیتی و ائوزینوفیلی
با مشاهده میکروب، انگل و قارچ در گستره محیطی بایستی هر چه سریعتر پزشک معالج را آگاه ساخت. گفتنی است گاهی ردپای عفونت مشاهده میشود؛ برای مثال حضور زخم عفونیشده و یا سقط عفونی با تعداد زیادی اسفروسیت در خون محیطی بیانگر عفونت با میکروب کلستریدیوم پرفرنژنس و ترشح آنزیم لسیتیناز است. هپاتیت B در همراهی با کمبود آنزیم G6PD، میزان بیلیروبین را فوقالعاده تا ۵۰ الی ۷۰ میلیگرم درصد افزایش میدهد. آگلوتینین سرد ممکن است عفونت با مایکوپلاسما یا ویروس را مطرح کند
واکنش لوکموئید به افزایش بیشتر از ۳۰ هزار یا بیش از ۵۰ هزار گلبول سفید اشاره دارد که پایه لوسمی ندارد. در این موارد چنانچه لنفوسیت غالب باشد به آن واکنش لوکوموئید از نوع لنفوسیتی گفته میشود که در کودکان مبتلا به سیاهسرفه و لنفوسیتوز عفونی دیده میشود. واکنش لوکوموئید نوتروفیلی بیانگر عفونت حاد و در مواردی بیانگر حضور تومور بافت جامد (Solid) است. واکنش لوکوموئید مونوسیتیک با افزایش مونوسیتها در اندوکاردیت تحت حاد و یا گاهی تداوم مونوسیتوز بیانگر تومورهای بافت جامد و یا بدخیمیهای بافت خونساز است.
علتیابی واکنش لوکموئید ائوزینوفیلیک مشکل است و به غیر از مواردی از قبیل واسکولیت و آلودگی به لاروهای مهاجر احشایی و ناشی از داروها، نیاز به پیگیریهای همهجانبه دارد. گفتنی است که تداوم ائوزینوفیلی بیشتر از ۱۵۰۰ میلیمتر مکعب با فیبروز اندومیوکارد و نارسایی قلب همراه میشود.
- نتایج غیرطبیعی و هشداردهنده آزمایشهای PT و PTT با توجه به داروهای ضد لختگی و یا در شخصی که دارو مصرف نمیکند.
تابلوی زیر مقادیر پذیرفتهشده سطح بحرانی و هشداردهنده تستهای رایج شیمی، سطح دارویی، آزمایشهای CBC و انعقادی را در برخی از آزمایشگاهها نشان میدهد
بنابراین هر آزمایشگاه بایستی یک خطمشی کتبی با توجه به مدیریت نتایج بحرانی در رابطه با تعریف مقادیر بحرانی، روش اطلاعرسانی سریع به افرادی که مواظبت بیمار را به عهده دارند و بازبینی کردن و به روز شدن دستورالعملهای خود را داشته باشد. آزمایشگاه بایستی یک خطمشی کتبی داشته باشد که کدام آزمایش و چه پاسخ غیرطبیعی را در لیست هشداردهنده قرار داده و این شامل نام تست، واحد اندازهگیری، تعیین سطح هشداردهنده و محدوده زمانی جهت اطلاعرسانی میشود. آزمایشگاه بایستی روشهای کار مستند داشته باشد و قبل از اعلام نتایج بحرانی به خطاهای قبل و حین آنالیز آشنایی داشته باشد. آزمایشگاه میبایست توجه وافر به دلتا چک داشته باشد تا تغییرات ناگهانی در جواب آزمایش را بهسرعت تشخیص و چنانچه در سطح هشداردهنده باشد، اطلاعرسانی کند. آزمایشگاه میتواند مقادیر هشداردهنده و بحرانی را با توجه به بیماران خاص از قبیل بیماران شیمیدرمانی، خانمهای حامله، بیماران بستری و غیربستری را تعریف و با پزشک معالج مشورت نماید.
هر آزمایشگاه بایستی دارای دستور کار مستند برای گزارش تلفنی نتایج بحرانی در محدوده زمان کوتاه حدود یک ساعت باشد و شخصی که نتایج را دریافت میکند، پزشک، پرستار یا مسئول مراقبت بیمار باشد. واحد نتایج بحرانی با توجه به محدودیتهای رفرانس و تاریخ و زمان آزمایشگاه ذکر گردد. آدرس و شماره تلفن بیمار و یا شخص مراقب و یا پزشک در دسترس باشد و در صورت در دسترس نبودن بایستی راههای انتخابی دیگر جهت ارسال نتایج در دسترس باشد. با ارسال الکترونیکی نتایج بایستی فیدبک دریافت گردد.
مدیریت مقادیر بحرانی و اهمیت تهیه گستره محیطی در آزمایشگاه خونشناسی (1)
مقادیر بحرانی تستهای هموستاز (2)
کنترل کیفی در آزمایشگاه خونشناسی
مطالعه استاندارد گستره محیطی و شمارش افتراقی
برای دانلود فایل pdf بر روی لینک زیر کلیک کنید
ورود / ثبت نام