باكتريهاي بيهوازي بدون اسپور
دكتر رضا ميرنژاد (استاد تمام دانشگاه)
در گذشته توجه ميكروبيولوژيست ها و پزشكان فقط به باكتريهاي هوازي و بيهوازي اختياري معطوف بود. باکتریهای بي هوازي اجباري مدتها در نظر گرفته نمی شدند ( هرچند كه هم اكنون هم در كشور ما اين باكتري متاسفانه جائي ندارند و اغلب بررسي نشده و اگرهم بررسي مي شوند بيشتر در كارهاي تحقيقاتي و در دانشگاهها مي باشد)، زيرا تكنيك هاي كشت معمولي براي جداسازي و شناسايي آنها مناسب نبود. آبسه ها معمولاً عفونتهاي مخلوطي هستند كه هم در اثر باسيل هاي گرم منفي بي هوازي اختياري و هم بي هوازي بوجود می آیند. چون معمولاً اين عفونتها در اثر باكتريهاي روده اي است، پزشكان معمولاً براي درمان آبسه ها از درمان باكتريهاي روده اي استفاده می كنند.
وقتي عفونت جزو عفونتهاي اگزوژن (عفونت هايي كه از منابع خارجي گرفته می شوند) باشد اين گونه درمان مناسب است، اما اهميت بي هوازي هاي اجباري بعنوان عوامل عفونتهاي اندوژن (عفونتهاي حاصل از ميكروفلوراي خود فرد) تا به همين اواخر در نظر گرفته نمی شد. اكنون بي هوازيها به عنوان قسمت اصلي فلور نرمال طبیعی بدن در نظر گرفته می شوند و حضور آنها را در هر آبسه اندوژن بايد در نظر گرفت.
خصوصيات عمومي و طبقه بندي
بي هوازيها، باكتريهايي هستند كه در غياب اكسيژن هوا رشد می کنند. آنها را به دو قسمت بزرگ تقسيم می كنند. نسبتاً بي هوازي كه در فشار O2 3% و كمتر رشد می کنند و بي هوازي اجباري كه فقط فشار O2 0/5% يا كمتر باشد، قادر به رشد می باشند. بی هواز ی اختیاری در حضور و یا عدم حضور هوای اتاق رشد خواهد می کند. اصطلاح میکروائروفیل به طور مشخص تعریف نشده است ولی عموما برای باکتری هائی که تنها با به طور ترجیحی در یک اتمسفر با اکسیژن کاهش یافته و دی اکسید کربن افزایش یافته رشد می کنند ( مانند کامپیلوباکترها، هلیکوباکترها و استرپتوکوک ها). بي هوازيها در هر سطحي از بدن كه فشار كم اكسيژن را براي تكثيرشان فراهم كند، یافت می شوند.
به بیان دیگر عامل ضروری در استقرار بی هوازی ها در یک فرایند عفونت بی هوازی، کاهش پتانسیل اکسیداسیون -احیا (Eh) در ان ناحیه است که ممکن است ناشی از عدم تغذیه خونی آن ناحیه یا تکثیر باکتری ها در آن مکان باشد. چنانچه در جدول 1 نشان داده شده است، بي هوازيها برروي پوست، مجاري تنفسي، مجاري گوارشی و دستگاه تناسلي ادراري يافت می شوند. نسبت بي هوازيها به هوازي ها در حفرات دهان و كولون 1000 به 1 است و در مجاري بيني، دهانه رحم و واژن نسبت 5 به 1 است. شيوع بي هوازيها در سطح دندانها و بزاق همانند هوازيهاست.
بعضي بي هوازيهاي اجباري بسيار نسبت به هوا بي تحملند و بلافاصله وقتي در معرض هوا قرار می گیرند، می میرند. اساس بيوشيميايي بي هوازيها هنوز مشخص نيست. بسياري از بي هوازيهای اجباری فاقد سوپراكسيد ديسموتاز ،كاتالاز يا هر دو می باشند. بعنوان يك قانون كلي، فقدان اين آنزيمها، باكتري را نسبت به راديكالهاي آزاد مشتق از اكسيژن، كه در هنگام مصرف اكسيژن توسط سيتوكروم بي هوازيها بعنوان گيرندۀ نهايي الكترون ايجاد می شود، حساس می کند. البته استثنائاتي هم در اين قانون است كه محققين را معتقد كرده كه بي هوازي بودن پروسه ای است که چندین عامل در آن دخالت دارد.
بي هوازيها گرم مثبت یا گرم منفی و كوكسي يا باسيل هستند. عموماً باسيلهاي بي هوازي بيشتر از باسيلهاي بي هوازي اختياري يا هوازي، پلئومرف هستند و معمولاً انتهايشان پهن است. بيشتر باسيلهاي گرم مثبت بي هوازي از اعضاي جنس كلستريديوم می باشند كه توليد اسپور می کنند و در گذشته توضیح داده شدند و عامل مهم عفونتهاي اگزوژن و گاهي اندوژن می باشند. ساير باکتریهاي گرم مثبت بي هوازي توليد اسپور نمی کنند و اغلب عفونتهاي حاصل از اين باكتريهاي بدون اسپور، اندوژن می باشند.
هنگامي كه یک راه نفوذ، در يكپارچگي سطح بدن اختلال ايجاد كند يا اينكه عمل سيستم ايمنی كاهش يابد، فرصت ورود فلور طبیعی بي هوازي به مكانهاي استريل بدن ایجاد می شود و سبب عفونتهاي اندوژن می شوند. اگر بافتي در اثر تروما در قسمتهايي ازبین برود (مثلاً بدليل زخمها يا جراحات عميق) باکتریهای بي هوازي توان استقرار و ايجاد عفونت را پيدا می کنند. آبسه ها معمولاً عفونتهاي مخلوطي هستند كه در اثر بي هوازيها و باسيل هاي بي هوازي اختياري گرم منفی بوجود می آیند. آبسه هاي بي هوازي معمولاً در نزديكي سطح مخاط ايجاد می شوند و بي هوازيهای عامل عفونت از مخاط مجاور آن نشأت می گیرند. مثلاً عفونتهاي شكمي وقتي كه مدفوع به حفره شكم راه پيدا كند، ايجاد می شوند. عفونت بصورت پريتونيت شروع و بصورت آبسه داخل شكمي ادامه می یابد.
جدول 1 عفونت های معمول حاصل از بی هوازیها را نشان می دهد. بي هوازيها در حداقل 70 درصد اين عفونتها دخالت دارند: آبسه هاي مغزي، عفونت هاي بعد از جراحي در سر، شكم و زایمان، آبسه هاي پري تونسيلار، آبسه دندان، پنوموني استنشاقي (آسپيراسیونی)، آبسه ريه، برونشكتازي، آبسه هاي درون شكم، آبسه هاي لوله تخمدان، سقط عفوني، اندومتريت، فاشئیت نكروزان، زخم پاي ديابتيها، سلوليت و آبسه هاي پري ركتال.
جدول 1: عفونت هاي معمول حاصل از باكتريهاي بي هوازي
| محل عفونت | نوع عفونت | بي هوازي شايع |
| سیستم اعصاب مرکزی | آبسه هاي مغزي، اپيدورال و ساب دورال | فوزوباكتريوم، پپتواسترپتوکوکوس و پروبيوني باكتريوم |
| پوست و بافت نرم | زخمهاي گزشي، سلوليت، زخمهاي decubitus، زخم پاي ديابتي، ميونكروز، فاشئيت نكروزان و آبسه پري ركتال | پپتواسترپتوکوکوس و پروبيوني باكتریوم |
| دهان، سينوس و مجاري تنفسي | پنوموني بيمارستاني يا آسپيراسيونی، برونشكتازي، عفونت گوش میانی مزمن، سينوزيت مزمن، آبسه دندان (شامل ريشه ،پریودنتال و آبسه هاي دهاني–سري)، امپیم، ژنژیویت، آبسه های ریوی، ماستوئیدیت و آبسه های پری تونسیلار | اكتينوماسيس، باكتروئيدس، يوباكتریوم، فوزوباكتریوم، پپتواسترپتوکوکوس، پورفيروموناس، پرووتلا، پروبيوني باكتریوم و ويلونلا |
| مجاري گوارشي | آپانديسيت، آبسه هاي درون شكم، آبسه كبد و پريتونيت | لاكتوباسيلهاي معده در هنگام روزه، لاكتوباسيلوس، پپتواسترپتوکوکوس و استرپتوكوكهاي روده كوچك و کوکسیهای بیهوازی، باکتروئیدس، بیفیدوباکتریوم، كلستريديوم، يوباكتریوم، فوزوباكتریوم، پورفيروموناس و پروبيوني باكتریوم در ايلئوم انتهايي و روده بزرگ |
| مجاري تناسلي زنان | واژينوز باكتريايي، آبسه غدد بارتولين، اندومتريت، سالپنژيت، سقط عفوني، آبسه لوله هاي تخمدان | باكتروئيدس، كلستريديوم، يوباكتریوم، لاكتوباسيلوس، موبلينكوس، پپتواسترپتوکوکوس، پورفيروموناس، پرووتلا، پروبيوني باكتریوم و ويلونلا در واژن و باكتروئيدس، فوزوباكتریوم، پپتواسترپتوکوکوس، پرووتلا و پروبيوني باكتریوم در پيشابراه |
| ساير محلها | آبسه های بعد از جراحي درهر عضو | باكتري هاي اختصاصي محل |
باسيل هاي بي هوازي
مهمترين باسيل هاي بي هوازي گرم منفي عبارتند از (1) باكتروئيدس فراژيليس[1] و اعضاي گروه DOT شامل: باكتروئيدس ديستاسونيس[2]، باكتروئيدس اُواتوس[3] و باكتروئيدس تتايوتائوميكرون[4] و (2) پرووتلا ملانينوجنيكوس[5] و ساير سويه هاي رنگدانه دار پرووتلا شامل: پرووتلا كورپوريس[6]، پرووتلا دِنتي كولا[7]، پرووتلا اينترمديا[8] و پرووتلا لوچي[9]. باسيلهاي گرم منفي ديگر كه در انسان سبب بيماري می شوند عبارتند از گونه هاي رنگدانه دار پورفيروموناس[10]، پرووتلا بيويا فاقد رنگدانه[11]، پرووتلا اوراليس[12] و پرووتلا رومينیكولا[13] و فوزوباكتريوم نكروفورم[14] و فوزوباكتريوم نوكلئاتوم[15]. از ميان همه اينها باكتروئيدس فراژيليس شايعترين عامل در عفونتهاي انساني است.
باسيل هاي بي هوازي گرم مثبتي كه در انسان ايجاد عفونت می کنند عبارتند از: اكتينومايسس، كلستريديوم ، بيفيدوباكتريوم، يوباكتريوم، لاكتوباسيلوس، موبيلونكوس و پروبيوني باكتريوم. در جدول 1 محلهايي از بدن را كه معمولاً اين باكتريها را می توان در آن يافت، ارائه شده است.
باسيل هاي بي هوازي گرم منفي خصوصاً در بيماراني كه جراحي می کنند و با آمينوگليكوزيدها درمان می شوند يا ديابت، لكوپني و سرطان دارند و يا توسط حيوانات گاز گرفته می شوند، سبب آبسه و تخريب بافت می شود. معمولاً باسيل هاي گرم منفي بي هوازي كه از نمونه هاي كلينيكي جدا می شوند شامل باكتروئيدس فراژيليس، پرووتلا داراي رنگدانه، سويه هاي پورفيروموناس و فوزوباكتريوم نوكلئاتوم می باشند.
باكتروئيدس فراژيليس
بيشتر اطلاعات كنوني ما درباره بيماريزايي عفونتهاي حاصل از باسيل هاي بي هوازي، از مطالعه باكتروئيدس فراژيليس حاصل شده است كه باسيل بي حركت با انتهاي مدور 0/5تا 0/8 در 1/5 تا 9 ميكرومتر است. باكتروئيدس فراژيليس كپسولي دارد كه بنظر می رسد در بيماريزايي آن نقش دارد، هم چنین این باکتری دارای پلاسميدهاي فراوان، باكتريوفاژ و قدرت انتقال مقاومت به آنتي بيوتيك از طريق انتقال ژن می باشد. این باکتری مي تواند اسيدهاي صفراوي را دكونژوگه كند كه این ویژگی به باكتري اجازه رشد در حضور 20 درصد صفرا را می دهد. كپسول باكتروئيدس فراژيليس مانع فاگوسيتوز شدن باكتري توسط لكوسيتهاي پلي مورفونوكلئر می شود و آن با مكانيسم مرگ داخل لكوسيتي تداخل ايجاد كرده و سبب می شود كه سلولهاي فاگوسيتيك، TNF-α و سه نوع اينترلوكين (IL-1a ،IL-8 و IL-10) را ترشح كنند.
باكتروئيدس فراژيليس توليد انتروتوكسين و اسيد سوكسينيك می کند كه اسيد سوكسينيك ماده شيميايي بوده كه با پدیده فاگوسيتوز تداخل می کند. سوكسينات حاصل از باكتروئيدس فراژيليس، ساير باكتريها را نيز از فاگوسيتوز محافظت می کند و ممكن است عاملي براي ايجاد عفونتهاي مشابه اشرشیا كلي، توسط باكتروئيدس فراژيليس باشد.
ليپوپلي ساكاريد (LPS) باكتروئيدس فراژيليس، فعاليت قابل مشاهده اندوتوكسيني ندارد، اما بعضي از محققين گزارش كرده اند كه تزريق آن به بافتها توليد آبسه را تحريك می کند. در عوض ليپوپلي ساكاريد فوزوباكتريوم فعاليتي شبيه ليپوپلي ساكاريد باكتريهاي روده اي دارد. فوزوباكتريوم ليپاز و سم لكوسيدال نيز توليد می کند.
باكتروئيدس فراژیليس سبب عفونتهاي مختلفي می شود، اما بیشتر در آبسه هاي داخل شكم و سپتي سمي با منشاء شكمي، ديده می شود. معمولاً عفونتهاي باكتروئيدس فراژيليس دو مرحله اي و سينرژيك است كه در آنها، هم باكتروئيدس فراژيليس و هم باسيل هاي روده اي مثل اشريشیا كلي، دخالت دارند. باكتروئيدس فراژيليس در زنان نيز عامل عفونت هاي خطرناك دستگاه تناسلي می باشد.
از مدل موشي براي مطالعه عفونتهاي سپسيس داخل شكمي باكتروئيدس فراژيليس استفاده می شود. در اين مدل، عفونت باكتروئيدس فراژيليس دو فازي می باشد. در طي فازهاي اوليه، اشريشیا كلي سبب پريتونيت شده و سبب مرگ بافتها و كاهش PO2 می شود. در طي فاز بعدي باكتروئيدس فراژيليس در پريتونئوم تكثير يافته و ايجاد يك آبسه بي هوازي می کند. بنظر می رسد اين مراحل شبيه مراحل عفونت در انسان است و اين حقيقت را تاييد می کند كه درمان ضدميكروبي آبسه هاي بي هوازي خصوصاً انواع شكمي، بايد هم برضد اشريشیا كلي و هم برضد بي هوازيها باشد.
پرووتلا ها و پورفيروموناس ها
پرووتلا ملانينوجنيكوس بدليل توليد پيگمان تيره شبه هِم به اين نام ناميده می شود. باكتري شديداً سخت رشد بوده و به احتياجات خاصي براي رشد نياز دارد و رشدش بواسطه اسيدهاي صفراوي ممانعت می گردد. بيماريزايي پروتلا ملانينوجنيكوس ممكن است با فعاليت فسفوليپازي آن ارتباط داشته باشد و فسفوليپاز A سبب رها شدن آراشيدونيك اسيد[16] از غشاء سلولي می شود و اين ماده می تواند به پروستاگلاندين[17]، اينترلوكين و ترومبوكسان[18] تبديل شود.
پورفيروموناس ژنژيواليس[19] يكي از عوامل التهاب لثه، توليد يك پروتئاز خارج سلولي می کند كه C5 كمپلمان انساني را می شکند و با تحريك فعاليت التهابي نوتروفيل در التهاب لثه مشاركت دارد.
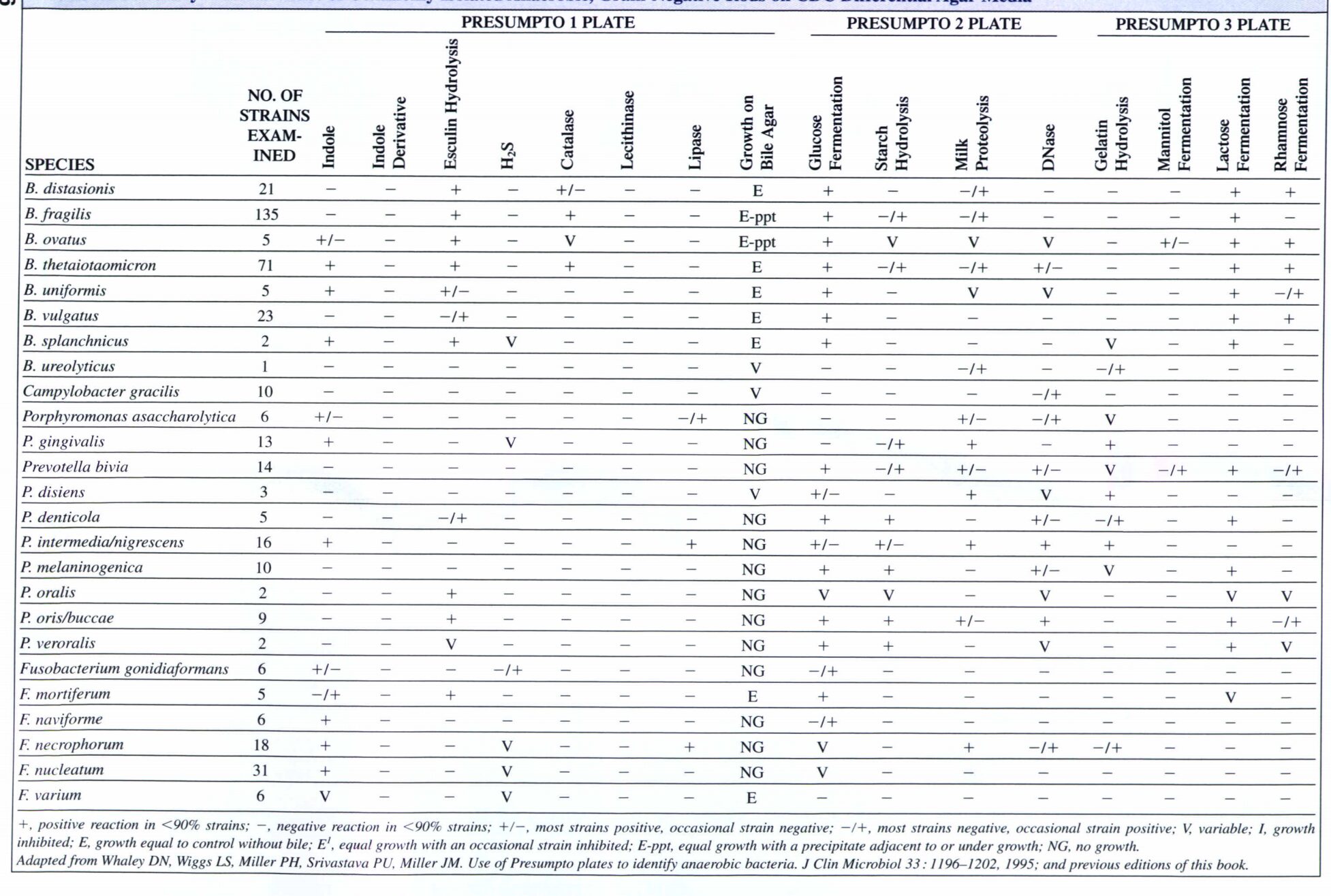
چند گونه پرووتلا و پورفيروموناس داراي رنگدانه براي رشد به ويتامين k و هِمين نياز دارند. برخلاف گونه هاي پورفيرموناس، گونه هاي پرووتلا می توانند كربوهيدراتها را به عنوان منبع كربن و انرژي مصرف كنند. برخلاف گونه هاي باكتروئيدس، گونه هاي فوزوباكتريوم به كانامايسين حساس اند و ايندول مثبت می باشند (جدول 3).
گونه هاي پرووتلاي رنگدانه دار و پورفيروموناس غالباً با عفونت هاي دندان و ساير عفونت هاي سروگردن و دستگاه تنفسي مرتبط است. آنها با عفونت هاي لگن و داخل شكم و مواردي از عفونت بافت نرم نيز مرتبط می باشند. علاوه بر گونه هاي فوزوباكتريوم، گونه هاي پرووتلا و پورفيروموناس معمول ترين عوامل پنوموني آسپيراسيوني، آبسه ريه، پنوموني نكروزه و امپيم می باشند. پرووتلا بيويا اغلب با عفونتهاي سقط مرتبط اند اما سبب عفونت هاي سروگردن نيز می شوند.
فوزوباكتريوم ها
فوزوباكتريوم نوكلئاتوم عامل مهم پنوموني آسپيراسيون و آبسه ريه هستند و در عفونتهاي دهان، آبسه مغزي، سينوزیت مزمن، استئوميليت متاستاتيك، عفونت هاي شكمی و عفونت مايع آمنيوتيك شركت دارد. فوزوباكتريوم نكروفروم در دستگاه گوارشي يافت می شود و سبب آبسه كبدي، عفونت هاي شكمي و التهاب لثه می گردد. هم چنین این باکتری با سندروم لمیر[20] در ارتباط است. بيشتر عفونت هاي فوزوباكتريوم عفونت هاي مخلوط هستند كه با كوكسي هاي بي هوازي، باكتروئيدس، پورفيروموناس، پرووتلا يا اعضاي فاميل انتروباكترياسه همراه می باشند.
پروبيوني باكتريوم ها
بيشترين باكتري كه از همه نمونه هاي كلينيكي جدا می شود، پروبيوني باكتريوم آكنه
است كه باسيل بدون اسپور گرم مثبت می باشد. گاهي عامل آرتریت سپتیک، اندوكارديت و عفونتهاي شانت دستگاه اعصاب مركزي در بیماران هیدروسفالی و اندوافتالمیت بعد از جراحی آب مروارید چشم می شود، اما شناخته شده ترين عامل آكنه است. پروبيوني باكتريوم پروبيونيكوم[21] عامل آبسه سروگردن و آبسه ريوي شبيه نوع اكتنيوميستي می باشد. بيفيدوباكتريوم اريكسوني[22] عامل عفونت چندميكروبي ريه است. گونه هاي يوباكتريوم [23]گاهي سبب التهاب لثه می شوند. لاكتوباسيلوس كاتنافرم[24] گاهي سبب عفونتهاي جنب و ريه[25] می شود.
سایر باسیل های گرم منفی بی هوازی
موبيلنكوس در پيشرفت عفونتهاي واژينوزيس باكتريايي[26] دخالت دارد، اما عفونت احتمالاً مخلوط است و گاردنرلا واژيناليس[27] و گونه هاي پپتواسترپتوكوك و بعضي از گونه هاي باكتروئيدس نيز در آن دخالت دارند. علائم واژينوز باكتريايي شامل ترشح بسيار زياد واژن، pH بالاي واژن و حضور سلولهاي Clue (سلولهاي اپي تليال مكعبي پوشيده شده با باسيل هاي گرم منفي) می باشد.
جدول 3: ويژگي هاي مهم باسيل هاي گرم منفي بي هوازي اجباري
كوكسي هاي بي هوازي
ويلونلا[28] تنها جنس كوكسي هاي بي هوازي گرم منفی است كه در انسان بيماريزاست. گونه هاي ويلونلا در حفره دهان و مجاري ادراري تناسلي زنان يافت می شوند. گزارش شده است كه، آنها در حدود 3 درصد از نمونه هاي بي هوازي جدا شده از بيماران را تشكيل داده و گاهي سبب آبسه دندان يا ادراري تناسلي می شوند.
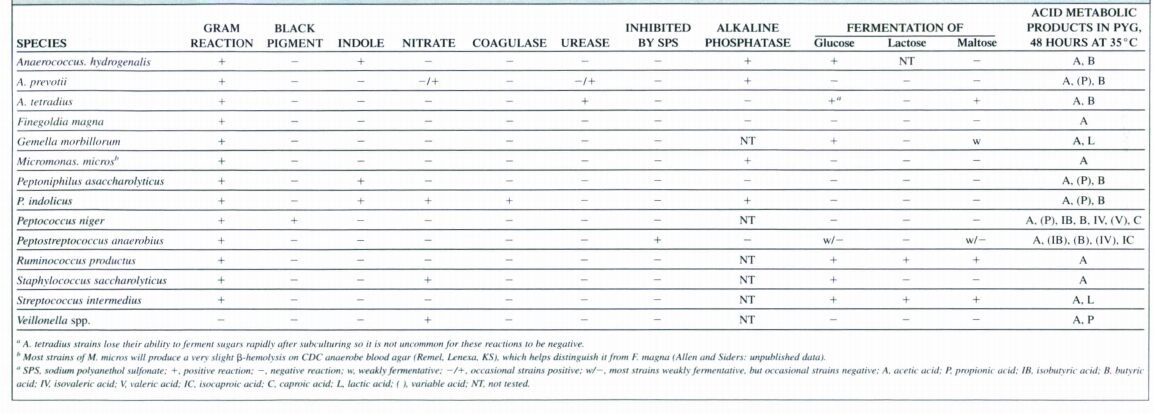
بيشترين كوكسي بي هوازي گرم مثبتي كه از نمونه ها جدا می شوند، اعضاي جنس پپتواسترپتوكوك[29]، استرپتوكوك و ژملا[30] ، فینگولدیا مگنوس و پاروی موناس میکره می باشند. اينها قسمتي از فلور اندوژن دهان، مجاري تناسلي و مجاري گوارشي می باشند. اعضاي جنس پپتواسترپتوكوك سبب ايجاد آبسه هاي متنوعي می شوند، اما اغلب عامل عفونت زخم، پنوموني آسپيراسيون، آبسه ريه و مغز، عفونت گوش مياني مزمن و سقط و عفونت هاي زنان می باشد. كوكسي هاي بي هوازي به پني سيلين G و كليندامايسين حساسند. در جدول زير ويژگي هاي مهم كوكسي هاي بي هوازي اجباري جهت شناسائي آنها از نمونه هاي باليني نشان داده شده است.
جدول4: ويژگي هاي مهم كوكسي هاي بي هوازي اجباري جهت شناسائي آنها در نمونه هاي باليني
تشخیص و تعيين هويت بي هوازيها
نمونه هايي كه مشكوك به داشتن باکتری بي هوازي است، بايد با دقت جمع آوري شده و در محيط انتقالي كه قبلاً احيا شده، براي كشت هرچه زودتر به آزمايشگاه ارسال شود. سيستم هاي آماده بسته بندي براي انتقال، كشت و شناسايي باكتريهاي بي هوازي در دسترس است و استفاده از اتاقکهای كوچك كشت بي هوازي نسبتاً آسان است. بنابراين، بيشتر بيمارستانها قادر به كشت و تشخيص بي هوازيهاي بدون اسپوري كه معمولاً جدا می شوند، می باشند.
قبل از گرفتن نمونه از پوست و غشاء مخاطي، ناحيه بايد بخوبي با اتانول 70 درصد يا ايزوپروبانول و تنتوريد تمیز شود و يُد بايد با الكل پاك شود. نمونه ها به جای سواپ، بايد با سوزن و سرنگ جمع آوري شوند.
پرسنل آزمايشگاه بايد نمونه را از لحاظ بوي بد يا وجود چرك امتحان كنند. نمونه خون بايد در يك سيستم كشت خون استاندارد بي هوازي مثل سيستم BACTEC كشت داده شود. ساير نمونه ها را برروي محيط هاي غيرانتخابي، انتخابي يا غني شده می توان كشت داد. محيط هاي غني شده به باكتريهاي سخت رشد اجازه رشد می دهد و حاوي آنتی بیوتیک مناسب براي ممانعت از رشد بي هوازيهاي اختياري نظير باكتريهاي روده اي می باشد. اغلب از يك آمينوگليكوزيد (نظير كانامايسين) براي ممانعت از رشد باكتريهاي گرم منفی و وانكومایسين براي جلوگيري از رشد باکتریهای گرم مثبت استفاده می شود.
محيطهاي بي هوازي که معمولاً براي جداسازي اوليه استفاده می شوند (جدول 2) عبارتند: از محيط بي هوازي آگار خوندار بی هوازیCDC (CDC Anaerobe Blood Agar (AnBAP))، آگار خوندار حاوی فنيل اتيل الكل بی هوازی (Anaerobe Phenylethyl Alcohol Blood Agar (PEA))، آگار خوندار بي هوازي حاوی كانامايسين–وانكومایسين (Anaerobe kanamycin-Vancomycin Blood Agar(KV))، آگار خوندار شسته شده بي هوازي حاوی پارمومايسين– وانكومايسين (Anaerobes Parmomycin-Vancomycin Lacked Blood Agar )، محيط سيكلوسرين– سفوكسيتين فروكتوزآگار (CCFA) و تيوگليكولات براث غني شده (Enriched Thioglycollate Broth(THIO)). محيطهاي بي هوازي را بايد درجارهاي بي هوازي يا جعبه هاي بي هوازي در اتمسفر 85 %N2، 10%H2 و 5% Co2 كه 4 تا 16 ساعت قبل از استفاده اين اتمسفر را داشته باشد، قرار داد.
شكل 1: سيستم گازپك جهت كشت باكتري هاي بي هوازي
غالبا باكتري هاي بي هوازي اجباري در محيط هايي بايد قرار بگيرند كه اتمسفر كمتراز 0/5 درصد فشار O2 داشته باشد كه توسط سيستم هاي تجاري قابل حصول است و نسبتاً هم ارزان هستند. معمولی ترین آنها گازپك و جار بي هوازي Oxoid است (شكل 1). در اين سيستم، جار بزرگ است و می توان هواي آن را تخليه كرد. پتري ديشها درون جار قرار داده می شوند. با استفاده از كاتاليستهايي كه از H2 و O2، آب توليد می کند، اكسيژن اتمسفر آنرا خارج می کنند (شكل 2).
در بسياري موارد كاتاليست بصورت صفحات آلومينيومي پوشيده از پالاديوم (Palladium) می باشد. يك معرف متيلن بلو نيز در جار گذاشته می شوند. وقتي هيچ اكسيژني در جار نيست نوار معرف سفيد می شود و در حضور اكسيژن آبي رنگ می شود. جار را با وكيوم نيز می توان بي هوازي كرد و هوا را با مخلوطي از 85%N2، 10%H2 و 5%Co2 جايگزين نمود.
شكل 2: جار بي هوازي Oxoidجهت كشت باكتري هاي بي هوازي
بعد از 48 ساعت انكوباسيون در 35 درجه تا 37درجه سلسيوس، محيطهاي جامدي كه نمونه كلينيكي روي آنهاست بايد چك شوند. اگر در اين زمان رشدي مشاهده نشود، انكوباسيون به مدت 2تا4 روز بصورت بي هوازي ادامه می یابد و دوباره چك می شود. كلني ها از نظر تحمل نسبت به هوا، مورفولوژي، ايجاد حفره در محيط كشت، توليد رنگدانه و هموليز بررسي می شوند. بوسيله رنگ گرم باكتريهاي جدا شده را رنگ كرده و شكل آن را تعيين می کنند. سپس از كشت اوليه برروي محيط جديدي كه فعاليت بيوشيميايي سويه ها را تعيين می کند، تلقيح می کنند. محيط هاي آگار كه در پتري ديشهاي چند قسمتي ريخته می شوند و حاوي محيط Lombard-Dowell بعنوان پايه می باشند، 20 خصوصيات بيوشيميايي را نشان می دهند.
بي هوازيها را با اندازه گيري سريع آنزيم نيز می توان تشخيص داد و بعضي بي هوازيها را، با نشان دادن حضور زنجيره هاي منحصربه فرد اسيد چربي كه توليد می کنند، با استفاده ازكروماتوگرافي گاز-مايع می توان تشخيص داد. امروزه از روش MALD-TOF-MS برای شناسائی طیف وسیعی از باکتری های بی هوازی توسعه یافته است. نکته ای که قبل از هر چیز باید به آن توجه داشت این است که ارزش بالینی هر گزارش مبنی بر وجود باکتری های بی هوازی به سرعت فراهم سازی نتایج در آزمایشگاه است. روش های شناسائی معمولا نیازمند 1 تا 2 هفته می باشند که فقط مورد توجه محققین هستند. شناسائی هر بی هوازی به روش کشت مناسب نیست و شواهد بالینی باید در کنار تشخیص مورداستفاده قرار بگیرد.
جدول 2: محيط هاي اختصاصي جهت جداسازي باكتري هاي بي هوازي از نمونه هاي كلينيكي
درمان:
در عفونتهاي حاصل از بيهوازيهاي اجباري، مواد نكروز بايد خارج و آبسه تخليه شود و آنتي بيوتيك مناسب براي عفونت بيهوازي تجويز شود. در موارد آبسه شكمي آنتي بيوتيك بايد هم برضد باكتري بيهوازي و هم برضد اشرشیا كلي موثر باشد.
زماني باكتروئيدس فراژيليس و باكتروئيدس هاي گروه DOT همگي به پني سيلين G حساس بودند و به تتراسيكلين نيز پاسخ می دادند. امروزه حداقل 50 درصد سويه هاي باكتروئيدس فراژيليس به تتراسايكلين مقاومند و بسياري توليد بتالاكتاماز می کنند. آمينوگليكوزيدها برضد بيهوازيها موثر نيستند، زيرا انتقال آنها به درون باكتري، نياز به نيروي شارژ پروتوني قوي دارد. داروي انتخابي براي درمان عفونتهاي باكتروئيدس، مترونيدازول يا كليندامايسين است. در ضمن، سفوكسيتين، ايمي پنم، سفمتازول، سفوتتان يا مخلوطي از پني سيلين بعلاوه مهاركننده هاي بتالاكتاماز نيز تجويز می شود. براي عفونتهايي كه باكتروئيدس و اشرشیا كلي بطور مخلوط وجود دارند، براي حذف باكتريهاي روده اي بايد آمينوگليكوزيد هم به درمان افزوده شود.
گونه هاي پروتلا و پورفيروموناس عموماً به آنتي بيوتيكهاي زيادي مثل سفوپرازون، سفوتاكسيم، كليندامايسين، مترونيدازول و تركيبي از آمپي سيلين بعلاوه سولباكتام حساس می باشند.
باسيلهاي بدون اسپور بيهوازي گرم مثبت به آمپي سيلين و پني سيلين G حساسند و عموماً به مترونيدازول حساس نيستند.
انجام تست های تعیین حساسیت در گذشته برای باکتری های بی هوازی غیرضروری بود ولی امروزه با توجه به افزایش مقاومت داروئی وضیعت تغییر کرده است. علاوه بر این بخش های بالینی خاصی وجود دارند که در آنها تصمیمات برپایه انتخاب عوامل آنتی بیوتیکی به دلیل موارد زیر حیاتی است: شکست رژیم های درمانی معمول و پایداری عفونت، نقش کلیدی عوامل ضد میکروبی در تعیین نتیجه عفونت و دشواری در تصمیمات درمانی تجربی با توجه به پیشنیه درمانی. عفونت هائی که ایزوله های جدا شده از آنها باید تست شوندشامل آبسه های مغزی، اندوکاردیت ها، استئومیلیت ها، عفونت مفاصل، عفونت های تجهیزات مصنوعی عروقی، باکتریمی پایا و بازگشت کننده هستند.
ایزوله هائی که برای این موارد تست می شوندشامل اعضای کمپلکس باکتروئیدس فراژیلس، گونه های خاص فوزوباکتریوم ، کلستریدیوم پرفرنژنس و کلستریدیوم راموزوم هستند. اگرچه یک روش آگار دایلوشن برای اهداف توصیه شده است، آزمایشگاه های بالینی اساسا از میکرودایلوشن و یا E-test استفاده می کنند. بررسی گروهی سویه های ایزوله حفظ شده به صورت سالانه به منظور توسعه انتی بیوگرام برای استفاده توسط پزشکان و پایش گسترش احتمالی مقاومت توصیه شده است.
[1] –Bacteroides fragilis
[2] –B. distasonis
[3] –B. ovatus
[4] –B. thetaiotaomicron
[5] –Prevotella melaninogenica
[6] –P. corporis
[7] –P. denticola
[8] –P. intermedia
[9] –P. loeschii
[10] -pigmented Porphyromonas species
[11] -Nonpigmented Prevotella bivia
[12] –P. oralis
[13] –P. ruminicola
[14] –Fusobacterium necrophoroum
[15] –F. nucleatum
[16] -Arachidonic acid
[17]– Prostaglandins
[18] -Thromboxanes
[19] –Porphyromonas gingivalis
[20] -Lemiere s syndrom
[21] –P. propionicum
[22]– Bifidobacterium eriksonii
[23] –Eubacterium species
[24]– Lactobacillus catenaforme
[25]– pleuropulmonary infections
[26] -Bacterial vaginosis
[27] –Gardnerella vaginalis
[28] –Veillonella
[29] –Peptostreptococcus
[30] –Gemella
آنتیبیوتیکهای موثر بر روی سنتز و ساختمان اسید نوکلئیک
https://www.slideshare.net/MMASSY/non-spore-forming-anaerobic-bacteria
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام