گزارش آزمایشگاهی مونوسیتوز از نگاه بالینی
دکتر حبیباله گلافشان
محمد اسماعیل خدمتی
دانشکده پیراپزشکی شیراز
مونوسیتها و سلولهای دندریتیک نقش مهمی در ایمنی ذاتی دارند و گر چه نمیتوان از نظر مورفولوژی سلولهای دندریتیک را شناسایی کرد ولی در جریان خون وجود دارند. سلولهای مونوسیت و دندریتیک از سلول مادر خونساز سرچشمه گرفته و قابلیت زیادی برای مهاجرت به بافتها و محل التهاب دارند و با ترشح سایتوکاینها و کموکاینها موجب فراخوانی سلولهای التهابی دیگر به محل آسیب بافتی میشوند.
مونوسیت/ ماکروفاژها با فاگوسیتوز بافتهای نکروزشده و میکروبها و نیز پردازش آنتیژن به لنفوسیتهای اختصاصی، راه را برای ترمیم و بهبود زخم هموار میسازند و هرگونه بینظمی و اختلال در این سلولها عوارض نامطلوبی را به بار میآورد.
دو فنوتیپ جداگانه از سلولهای دندریتیک در گردش خون وجود دارد؛ سلولهای دندریتیک با ریشه سلولهای مایلوئیدی (+HLA-DR+ ,CD11c+ ,CD123) و با منشأ لنفوســــیتی پلاســـــــــماسیتوئیدی (+HLA-DR+ ,CD11c– ,CD123) که با روش فلوسایتومتری میتوان آنها را افتراق افتاد. سلولهای دندریتیک حدود 0/6درصد (0/15 تا 1/3) گلبولهای سفید را به خود اختصاص میدهند.
مونوسیتها ۱ تا ۸ درصد گلبولهای سفید خون را شامل میشوند. شمارش مطلق مونوسیتها تا دو هفته از تولد حدود ۱۵۰۰ (300 تا 3000 در هر میلیمتر مکعب) است که پس از چند ماه در بچهها و بالغین به میانگین ۴۰۰ در میلیمتر مکعب میرسد. شمارش بیشتر از ۸۰۰ در میلیمتر مکعب بهعنوان مونوسیتوز قلمداد میشود.
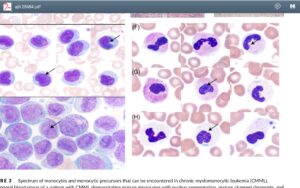
حداقل سه زیرگروه مونوسیتی شناخته شده است؛ مونوسیتهای کلاسیک (Mono 1) با مارکر ++CD14 (گیرنده لیپوپلیساکارید میکروبها) و – CD16 (گیرنده FC) حدود ۸۵ درصد مونوسیتهای خون را تشکیل میدهند. مونوسیتهای غیرکلاسیک (Mono 2) با مارکرهای +CD16 و ++ CD14 حدود 6 درصد و مونوسیتهای نوع ۳ (Mono 3) با مارکرهای ++ CD14 و ++ CD16 حدود 9 درصد را شامل میشوند. مونوسیتهای تایپ ۲ و ۳ قابلیت فاگوسیتوز کمتری دارند.
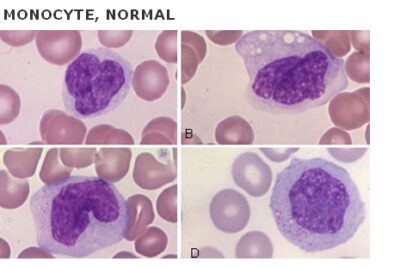
مونوسیت، سلول تکهستهای با سیتوپلاسم شبیه شیشه مات و هستهای با فضای پاراکروماتین است
محاسبه اندکسهای پیشآگهیدهنده
با استفاده از پارامترهای خون میتوان یک سری اندکسها از قبیل نسبت نوتروفیل به لنفوسیت (NLR)، نسبت لنفوسیت به مونوسیت (LMR)، نسبت پلاکت به لنفوسیت (PLR) و نسبت پلاکت به حجم متوسط پلاکتی یا نسبت Plat/MPV را در جمعیت نرمال به دست آورد و تغییرات آن در بیماریهای حاد و مزمن و سرطانها را مورد سنجش قرار داد.
برای مثال در مطالعهای که در ایران بر روی کل جمعیت سالم جوان تا میانسال انجام شده است، میانگین NLR برابر 0/7±1/7 و میانگین LMR، 11/15±3/14 و میانگین PLR برابر 47/73±117/05 بوده است.
برای مثال در یک مطالعه بر روی بیماران مبتلا به کولیت اولسردار فعال و غیرفعال و افراد سالم، نسبت NLR به ترتیب برابر 0/43±2/63 و 0/25±1/64 و 0/19±1/44 بوده است.
در یک مطالعه دیگر با محاسبه نسبت NLR بیماران با عفونت میکروبی از بیماران با عفونتهای ویروسی تشخیص افتراقی داده شده است. گفتنی است که در غالب سرطانهای بافت جامد (Solid tumor) افزایش مونوسیتها دارای پیشآگهی خوب نبوده و ممکن است بیانگر متاستاز سرطان به غدد لنفاوی باشد؛ برای مثال در مطالعهای که بر روی مبتلایان به سرطان تخمدان صورت گرفت، افزایش نسبت مونوسیت به لنفوسیت (با حد cut off برابر 0/23) همراه با پیشآگهی نامطلوب بوده است.
از آنجا که پلاکت سلول فاز حاد است و افزایش شمارش آن با کوچک شدن اندازه (MPV)نشانگر بیماریهای التهابی و عفونی است، میتوان از افزایش نسبت Plat/MPV برای ارزیابی وسعت التهاب استفاده کرد.
مونوسیتوز واکنشی Reactive Monocytosis
مونوسیتوز واکنشی در موارد زیر شایع است:
- فاز بهبودی از آگرانولوسیتوز یا نوتروپنی
- فاز بهبودی از نوتروپنی با تزریق G-CSF
- عفونتهای مزمن از قبیل ویروسی، سل، مالاریا، اندوکاردیت تحت حاد، سفلیس مادرزادی
- بیماریهای ایمونولوژیک و خود ایمن
- سکته قلبی
- کمخونیهای همولیتیک
- بعد از درآوردن طحال
- تومورهای بافت جامد
در این نوشتار به اهمیت گزارش آزمایشگاهی تعدادی از موارد بالینی که با مونوسیتوز همراهی دارند پرداخته میشود. مونوسیتوز واکنشی در سل بیانگر مرحله اگزودا و پخش بیماری است. گاهی برای دستیابی به وسعت بیماری از نسبت مونوسیت به لنفوسیت استفاده میشود.
در حالتهای شدید ممکن است این نسبت به یک نزدیک گردد. گاهی مونوسیتهای گردش خون در سل و اندوکاردیت تحت حاد شبیه به ماکروفاژ با هسته اسفنجی و سیتوپلاسم زیاد به رنگ آبی یا خاکستری با گرانولهای آژروفیل مشاهده میگردد و ممکن است هموفاگوسیتوز هم مشاهده شود. اندوکاردیت توسط میکروبهای استرپ ویریدنس وگاهی استاف ایجاد شده و لایه درونی قلب و دریچهها را عفونی میکند.
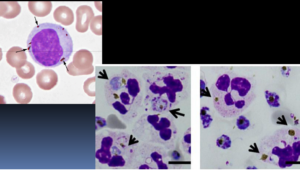
فاگوسیتوز گلبولهای قرمز توسط مونوسیت و نوتروفیل در هموگلوبینوری حملهای سرمایی (PCH) مشاهده میگردد. همچنین اریترو فاگوسیتوز در کمخونیهای اتوایمیون گزارش شده است.
هموفاگوسیتوز در مغز استخوان و اریتروفاگوسیتوز در خون محیطی
سکته قلبی و مونوسیتوز:
افزایش مونوسیتها پس از سه روز از سکته قلبی مشاهده شده است. ارتباط مستقیمی بین افزایش تروپونین و فعالیت آنزیم کراتین کیناز و شمارش مونوسیت وجود دارد که بیانکننده ارتباط مستقیم بین وسعت منطقه نکروزشده و افزایش مونوسیت است. تداوم مونوسیتوز پس از سکته قلبی ارتباط با نارسایی در پمپاژ قلب دارد. پس از جراحی بایپس قلبی، افزایش مونوسیت با کاهش بیان سطحی مارکر CD14 و افزایش سطح پلاسمایی CD14 مشاهده شده است که بیانگر فعالیت مونوسیتها است.
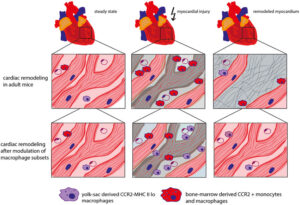
فراخوانی مونوسیتها به ناحیه نکروزشده در سکته قلبی برای فاگوسیتوز بافت مرده و نکروزشده و ترشح سایتوکاینها برای ترمیم و رگسازی (Angiogenesis) لازم است. گفتنی است که مونوسیتها با فعال کردن کلاژنسازی و ماده ماتریکس فیبرونکتین مانع از پارگی ناحیه انفارکتوس میگردند، از طرف دیگر ممکن است که مونوسیت- ماکروفاژها با به راه انداختن طوفان سایتوکاینها موجب تداوم التهاب و حتی تأخیر در التیام شوند؛ از این رو به تعادل ظریف مونوسیت- ماکروفاژها نیاز داریم.
مدل دادن و تغییر وضعیت قلب (remodeling) به دنبال ترشح سایتوکاینها صورت میگیرد که شامل فیبروز قلب، افزایش سلولهای فیبروبلاستها، انوریسم بطن چپ، نارسایی و حوادث قلبی و عروقی و فوت ناگهانی است.
افزایش نئوپترین که متابولیتی از گوانوزین تری فسفات است در نارسایی قلب مشاهده شده است که گویای افزایش فعالیت مونوسیتها است.
مدل دادن و تغییر وضعیت قلب remodeling)) به دنبال ترشح سایتوکاینها صورت میگیرد که شامل فیبروز قلب، افزایش فیبروبلاستها و نارسایی قلبی است
مونوسیتوز و سل:
افزایش شمارش مونوسیت در TB فعال مشاهده گردیده و بیانگر مرحله اگزوداتیو و انتشار آن است.
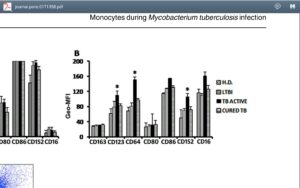
در گزارشهای مختلفی برای دستیابی به سل فعال و نهــــــفته از نسبت شمارش مونوسیت به لنفوسیت (M:L ratio) استفاده شده است. بیماران با TB فعال دارای نسبـــــت بالاتری (میانگین 0/5) و IQR:0.36-0.64 نسبت به افراد سالم (میانگین 0/18) و IQR:0.15-0.21 بودهاند.
در سل نهفته، میانگین این نسبت 0/25 و IQR:0.2-0.28 بوده است. مطالعات نشان داده که با درمان مناسب نسبت M:L به نرمال نزدیک میشود.
از طرف دیگر بیان مارکرهای CD64 و CD123 و CD152 روی مونوسیتهای گردش خون در سل فعال در مقایسه با افراد سالم بیشتر بوده است.
با حاصلضرب میانگین ژئومتری شدت فلورسانس CD64 در نسبت مونوسیت به لنفوســـــــیت، اندکس ML-CD64 محاسبه میگردد که حاصل عددی آن با وضوح بهتری میتواند سل فعال از نهفته و افراد سالم را جدا کند.
از این رو با محاسبه نسبت M:L نه تنها میتوان سل فعال را شناسایی کرد بلکه با آن میتوان روند درمان را نیز پایش کرد.
شمارش مطلق منوسیت و نسبت منوسیت به لنفوسیت در افراد سالم (HD)، سل نهفته (LTBI)، سل فعال و سل بهبودیافته
مونوسیتوز و مالاریا:
در هر بیمار مبتلا به تب و لرز و ترومبوسیتوپنی بایستی حتماً کشت خون انجام گیرد و گستره محیطی برای مشاهده میکروب خارج یا داخل سلولی، انگل مالاریا و ارلیشیوز و بورلیا (borellia) مورد بررسی قرار گیرد.
در یک مطالعه بر روی ۱۳۳ بیمار مبتلا به مالاریا از نوع فالسیپاروم و ویواکس، ۸۳% ترومبوسیتوپنی، ۲۴% لنفوپنی و ۱۰% مونوسیتوز گزارش گردیده است. شدت ترومبوسیتوپنی در مالاریا از نوع فالسیپاروم بیشتر از نوع ویواکس بوده است.
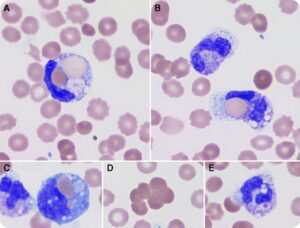
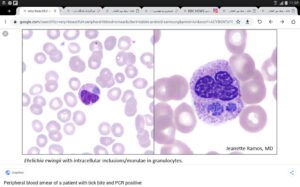
در هنگام مشاهده گستره محیطی برای مالاریا بایستی حداقل ۲۰۰ میدان با بزرگنمایی ۱۰۰ را برای یافتن انگل مالاریا مورد بررسی قرار داد. حین بررسی علاوه بر گلبولهای قرمز بایستی درون سیتوپلاسم مونوسیتها برای یافتن رنگدانهها و انگل مالاریا نیز بررسی گردد. میکروب بورلیا بهصورت فنری شکل در خارج از سلولهای خون و میکروب ارلیشیا بهصورت میکروکلونی درون نوتروفیلها و یا مونوسیت مشاهده میگردد.
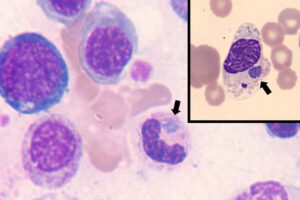
رنگدانههای مالاریا درون سلولهای فاگوسیتکننده و میکروکلونیهای ارلیشیوز درون سیتوپلاسم نوتروفیل و منوسیت
مونوسیت بهعنوان فاکتور خطر و پیشبینیکننده آنفارکتوس مغزی در بیماران با خونریزی سابآراکنوئید:
خونریزی زیر عنکبوتیه (subarachnoid) عامل ۲ تا ۵ درصد موارد جدید آنفارکتوس مغزی است؛ گرچه حدود یک سوم از بیماران علائم ایسکمی مغزی را در ۱۴ روز اول بعد از خونریزی دارند. برای پیشبینی آنفارکتوس متعاقب خونریزی از آزمایشهای گوناگونی از قبیل مارکرهای التهابی، شمارش گلبول سفید، نسبت نوتروفیل به لنفوسیت و پارامتر RDW استفاده شده است.
فراخوانی مونوسیتها به منطقه خونریزی در پاسخ به سایتوکاینهای یاختههای میکروگلیال و ترشح اندوتلین از سوی مونوسیتها موجب انقباض عروقی و ایسکمی میگردد و گزارشها ارتباط معناداری بین افزایش مونوسیت در بدو پذیرش با شمارش مونوسیت بیشتر از ۶۰۰ در هر میلیمتر مکعب با ایسکمی مغزی متعاقب خونریزی نشان میدهند.
افزایش بیان TLR4 (Toll like receptor)در سطح مونوسیتها که موجب پدیدههای التهابی و ترشح سایتوکاینهای IL-1β، IL-6،TNF-α و MCP-I میگردد همراه با انقباض عروقی موجب ایسکمی و نکروز سلولهای عصبی میگردند. گفتنی است از پارامترهای مهم دیگر پیشبینی کننده، افزایش شمارش گلبول سفید و افزایش نسبت نوتروفیل به لنفوسیت (NLR) است.
مونوسیتوز و سرطان سینه (breast cancer)
در یـــک مطالعه که بر روی ۹۹ بیمار مبتلا به سرطان سینه، ۵۶ بیمار مبتلا به بیماری خوشخیم سینه و ۶۰ نفر کنترل انـــــــجام گرفته، افزایـــــــــش شمارش مونوسیتهای M2 نه تنها در بافت سرطانی بلکه در جریان خون بیماران هم افزایش داشته است. آنـــــــــالیز فلوســــــــایتومتری بــــــرای یافتن نشانههای سطحی
+CD14+CD163+CD204+،CD14+CD204+، CD14+CD163 در سطح مونوسیتها بوده است و تفاوت چشمگیری بین درصد مونوسیتهای M2 در گردش خون بیماران مبتلا به سرطان بدخیم سینه در مقایسه با بیماریهای خوشخیم سینه و افزایش کنترل داشته است و حتی گزارش گردیده که این یافته ارزش تشخیصی بهتری نسبت به مارکرهای CA15-3 و CEA در تشخیص سرطان دارد.
خیز برگشت گلبولهای سفید:
بیماران مبتلا به آگرانولوسیتوز (AGC<500) ناشی از شیمی درمانی یا کمخونی مگالوبلاستیک یا در نوزادان با کاهش ذخایر گرانولوسیتی و یا در الکلیسم که ذخایر کاهش مییابد، مشاهده مونوسیتوز علامت برگشت مغز استخوان به حالت نرمال است، در این حالت علاوه بر مونوسیتوز ممکن است میل به چپ و حضور سلولهای بلاست مشاهده گردد و با لوسمی حاد اشتباه شود.
تزریق G-CSF که به منظور افزایش نوتروفیل بعد از شیمی درمانی تجویز میگردد و یا اینکه به منظور جمعآوری سلول مادر خونساز از خون محیطی به اهداکننده انجام میشود میتواند تصویر گستره محیطی را بهطور موقت شبیه لوسمی، اختلالات مایلو پرولیفراتیو، میل به چپ با گرانولاسیون توکسیک و اجسام دهل درآورد.
در بسیاری از موارد نوتروپنی ارثی و اکتسابی، افزایش مونوسیت در خون محیطی بهصورت جبرانی مشاهده میشود.
افتراق مونوسیتوز واکنشی از مونوسیتوز بدخیم:
برای افتراق مونوسیتوز واکنشی از بدخیم به موارد زیر دقت کنید:
- شمارش مطلق سلولهای مونوسیت را بهدست آورید. مونوسیتوز بیشتر از ۱۰ درصد یا شمارش مطلق بیشتر یا مساوی 1000 در میلیمتر مکعب را مونوسیتوز گویند. آیا مونوسیتوز برای هفتهها یا ماهها تداوم دارد؟ تداوم مونوسیتوز در لوسمیها و سرطان بافتهای جامد مشاهده میشود.
- چنانچه همراه با مونوسیتوز، کمخونی و ترومبوسیتوپنی و یا لکوسیتوز همراه با میل به چپ وجود دارد، نیاز بهدقت بیشتر است.
- آیا مونوسیتهای نارس از قبیل پرومونوسیت یا مونوبلاست در همراهی با مونوسیتوز مشاهده میشود؟ اگر آری، شما با یک گستره غیرطبیعی روبرو هستید. چنانچه جواب مثبت باشد احتمال لوسمیهای مایلومونوسیتیک مطرح میشود.
- آیا تغییرات دیسپلاستیک از قبیل اشکال پلگروئید و یا نوتروفیلهای کم گرانول در همراهی با مونوسیتوز مشاهده میکنید؟ چنانچه جواب مثبت باشد احتمال سندرمهای مایلودیسپلاستیک مطرح میشود.
- مورفولوژی گلبولهای قرمز چگونه است؟ آیا گلبولهای قرمز ماکروسیت، دایمورف، بازوفیلیک استیپلینگ خشن و هاول ژولی بادی مشاهده میکنید؟ این مورفولوژیها ممکن است بیانگر دیساریتروپوئز باشد.
- آیا در گستره محیطی تغییرات دیسپلاستیک در پلاکتها از قبیل سایز بزرگ با کاهش گرانول و پلاکتهای آمیبی شکل مشاهده میشود؟ این گونه مورفولوژی در بدخیمیهای بافت خونساز مشاهده میشود.
- ارگانومگالی مثل طحال یا غدد لنفاوی و یا کبد بزرگ در همراهی با مونوسیتوز، اخطاری جهت بدخیمی است.
- مونوسیتوز همراه با افزایش ائوزینوفیل در برخی از انواع لوسمی مزمن مایلومونوسیتیک و در لنفوم هاچکین گزارش شده است.
- افزایش سلولهای مونوسیت همراه با سلولهای بلاست در لوسمی حاد مایلومونوسیتیک (AML-M4) و مونوبلاستیک (AML-M5) مشاهده میگردد. لوسمیهای مونوبلاستیک با افزایش شمارش گلبولهای سفید نسبت به لوسمیهای دیگر خانواده مایلوئیدی همراهی دارند. لیزوزوم اوری و کاهش پتاسیم خون در این نوع لوسمی مشاهده میشود.
لوسمیهای خون که با مونوسیتوز همراهی دارند:
لوسمی مایلومونوسیتیک جوانی (JMML) یک اختلال هماتولوژیکی در اوایل کودکی است که ویژگیهای سندرمهای مایلودیسپلاستیک و مایلوپرولیفراتیو را دارا است. این لوسمی شباهت زیادی از نظر پاتولوژی و معیارهای تشخیصی با لوسمی مزمن مایلومونوسیتیک (CMML)دارد که بهطور غالب سنین پیری را مبتلا میکند. حدود ۸۵ درصد از کودکان مبتلا به JMML جهشهای سوماتیک یا جهشهای سلولهای نطفه (Germ line) در ژنهای خانواده NF1 ,NRAS ,KRAS ,PTPN11 دارند. شایعترین جهشهای لوسمی مزمن مایلومونوسیتیک شامل جهش در TET2 ,SRSF2 ,ASXL1 و RAS بوده و عموماً جهش سوماتیک هستند ولی با وجود تفاوت در جهشها، هر دو با تغییرات دیسپلاستیک و معیارهای شبیه به هم برای تشخیص میباشند.
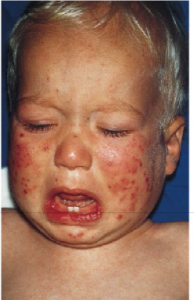
گستره محیطی در کودک مبتلا به لوسمی مایلومنوسیتیک جوانی با ضایعات و بثورات پوستی در صورت
میانگین سن ابتلا در CMML بین ۶۵ تا ۷۵ سالگی است و گستره محیطی بیشتر از ۱۰ درصد مونوسیت با شمارش مطلق بیشتر از ۱۰۰۰ در میلیمتر مکعب همراه با سلولهای نارس مایلوبلاست، مونوبلاست و پرومونوسیت را نشان میدهد. تعداد سلولهای بلاست کمتر از ۲۰ درصد بوده و مورفولوژی دیسپلاستیک یک یا چند ردهای مشاهده میگردد. برخی از انواع CMML همراه با ائوزینوفیلی هستند که بایستی برای جابجایی ۵ و ۱۲ مورد بررسی قرار گیرند. لوسمی JMML که شبیه CMML است در بچههای زیر ۶ سال با میانگین سنی 2 سال مشاهده میشود و نسبت درگیری پسر به دختر حدود 2/5 به یک است.
بزرگی کبد و طحال و غدد لنفاوی و تب و راشهای پوست از علائم لوسمی است. افزایش هموگلوبین F نامتناسب با سن مشاهده گردیده و معیارهای مورفولوژی مانند CMML است. مونوزومی ۷ در ۲۵ تا ۳۰ درصد موارد، اختلال کروموزومی ۳ و ۸ در ۵ تا ۱۰ درصد موارد، جهشهای ژن RAS در ۲۵ درصد موارد و جهش NF1 (نوروفیبروماتوز) در ۳۰ درصد موارد مشاهده شده است. در مبتلایان به نوروفیبروماتوز در تعدادی از بیماران لکههای قهوهمانند و تومورهای زیرپوستی نوروفیبروماتوز به اندازه نخود و تومور روی عصب بینایی (Optic glioma) مشاهده شده است. این بیماران ۵۰۰ برابر نسبت به جمعیت نرمال مستعد JMML هستند. جهش در ژن PTPN11 در ۳۵ درصد بیماران مبتلا به JMML مشاهده شده است. جهش این ژن با سندرم نونان همراه است.
نواقص قلب، قد کوتاه، تغییرات چهره و اختلال در یادگیری از علائم این بیماری است.
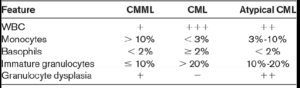
افتراق آزمایشگاهی لوسمی مزمن مایلو منوسیتیک از لوسمی مزمن مایلوسیتیک تیپیک و آتیپیک
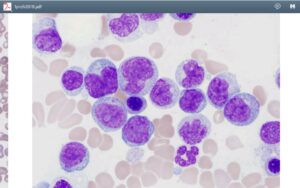
گستره محیطی در لوسمی مزمن مایلومنوسیتیک و مشاهده تغییرات دیسپلاستیک در نوتروفیل
سندرم منوماک:
جهش در فاکتور نسخهبرداری GATA2 بهصورت اتوزومال غالب و اسپورادیک با کاهش شدید و حتی فقدان مونوسیتها همراهی دارد. ابتلا به مایکوباکتریوم منتشره بهویژه از نوع Mycobacterium avian complex (Mac)، عفونتهای قارچی فراگیر، عفونت با ویروس پاپیلوما و پروتئیــــنوز حبابـــــچههای هوایی (alveolar proteinosis) از ویژگیهای سندرم مونوماک است. در تعدادی از فرزندان خانوادههایی که به مونوماک مبتلا شدهاند، کاهش لنفوسیتهای B و NK علاوه بر کاهش شدید مونوسیتها مشاهده شده است. بیماران مستعد سندرمهای مایلودیسپلاستیک و لوسمیهای حاد MDS/AML نیز هستند و از این رو در مغز استخوان مبتلایان، تغییرات دیسپلاستیک در ردههای خونی دیده میشود. فاکتور نسخهبرداری گاتا 2 نقش مهمی در تنظیم ریزهخواری ماکروفاژها و کنترل خونسازی دارد.
کاهش شدید مونوسیتها بهصورت اکتسابی در کمخونی آپلاستیک و لوسمی سلولهای مودار مشاهده شده است. با مشاهده پانسیتوپنی همراه با مونوسیتوپنی و طحال بزرگ بایستی با دقت گستره محیطی را برای مشاهده سلولهای مویی بررسی کرد.
References:
- Moosazadeh, M., et al., Normal values of neutrophil-to-lymphocyte ratio, lymphocyte-to-monocyte ratio and platelet-to-lymphocyte ratio among Iranian population: Results of Tabari cohort. Caspian Journal of Internal Medicine, 2019. 10(3): p. 320.
- KhaingSwe, K., L.L. Win, and T.Y. Aung, Approach to the patients with monocytosis. IOSR Journal of Dental and Medical Sciences, 2015. 14(5): p. 81-86.
- Tamelytė, E., et al., Early blood biomarkers to improve sepsis/bacteremia diagnostics in pediatric emergency settings. Medicina, 2019. 55(4): p. 99.
- Wang, J., et al., Ratio of monocytes to lymphocytes in peripheral blood in patients diagnosed with active tuberculosis. Brazilian Journal of Infectious Diseases, 2015. 19(2): p. 125-131.
- Xiang, J., et al., Preoperative monocyte-to-lymphocyte ratio in peripheral blood predicts stages, metastasis, and histological grades in patients with ovarian cancer. Translational Oncology, 2017. 10(1): p. 33-39.
- George, T.I., Malignant or benign leukocytosis. Hematology 2010, the American Society of Hematology Education Program Book, 2012. 2012(1): p. 475-484.
- La Manna, M.P., et al., Quantitative and qualitative profiles of circulating monocytes may help identifying tuberculosis infection and disease stages. PloS one, 2017. 12(2): p. e0171358.
- Djordjevic, D., et al., Neutrophil-to-lymphocyte ratio, monocyte-to-lymphocyte ratio, platelet-to-lymphocyte ratio, and mean platelet volume-to-platelet count ratio as biomarkers in critically ill and injured patients: which ratio to choose to predict outcome and nature of bacteremia? Mediators of inflammation, 2018. 2018.
- Shahid, F., G.Y. Lip, and E. Shantsila, Role of monocytes in heart failure and atrial fibrillation. Journal of the American Heart Association, 2018. 7(3): p. e007849.
درمان بدخیمیهای سلول B (قسمت 2)
اساس كار، کنترل کیفی و کالیبراسیون آنالیزورهای خون شناسی (2)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8057007/
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام