غربالگری سرطان پروستات با استفاده از تست آنتیژن اختصاصی پروستات (PSA): یک گایدلاین بالینی
دکتر حمیدرضا هجرانی، دکترای علوم آزمایشگاهی
نقش غربالگری آنتیژن اختصاصی پروستات (PSA) در سرطان پروستات چیست؟ یک هیئت (panel) تخصصی این توصیهها را بر اساس یک مطالعه مروری سیستماتیک، تهیه و ارائه کرده است. این پژوهش مروری در یک مقیاس بزرگ و با انجام چندین کارآزمایی بالینی تصادفی بر روی غربالگری PSA در مردان بدون تشخیص قبلی سرطان پروستات در سال ۲۰۱۸ منتشر شد (کادر ۱). مشخص شد که از لحاظ مرگومیر سرطان پروستات، تفاوتی بین انجام یک مرتبه غربالگری PSA و روش استاندارد وجود ندارد، اما پس از یک دوره پیگیری (follow up) ۱۰ ساله، تشخیص سرطان پروستات کمخطر افزایش مییابد.
| آنچه باید بدانید
· سنجش PSA تعداد مردانی را که مبتلا به سرطان پروستات تشخیص داده شده و تحت درمان قرار میگیرند را افزایش داده است اما بسیاری از این مردان هرگز علائم یا مرگ ناشی از سرطان پروستات را تجربه نکردهاند · این گایدلاین بر اساس یک پژوهش مروری سیستماتیک بهروزشده، عدم انجام غربالگری PSA بهطور سیستماتیک را بهصورت ضعیف توصیه مینماید. ضعیف بودن این توصیه به این دلیل است که ممکن است غربالگری مزایایی اندک، هرچند نامشخص در ارتباط با مرگومیر ناشی از سرطان پروستات داشته باشد. · مردانی که به اجتناب از عوارض ناشی از بیوپسی و درمان سرطان، بیشتر اهمیت میدهند، احتمالاً انجام غربالگری را رد میکنند اما در مقابل مردانی که کاهش مرگ ناشی از سرطان پروستات حتی به میزان اندک، برایشان اهمیت بیشتری دارد (مانند مردانی با ریسک پایهای بالا به دلیل سابقه خانوادگی، نژاد افریقایی یا کسانی که میخواهند این تشخیص را کنار بگذارند) ممکن است به انجام غربالگری تن بدهند. · در ارتباط با مردانی که خواهان انجام غربالگری هستند، برای اتخاذ تصمیمی متناسب با ارزشهای شخصی و اولویتهای آنها، باید تصمیمگیری بهصورت اشتراکی انجام شود. اگرچه پزشکان نباید احساس اجبار برای طرح مسئله غربالگری PSA با بیمارانشان داشته باشند. |
با وجود اینکه نتایج این مطالعه پیشنهاد میکند که این غربالگری باارزش نیست، اما چندین گایدلاین از انجام این تست در برخی موارد حمایت میکنند. این مطالعه از پژوهشهای قبلی بسیار وسیعتر بود و کارآزماییهای منتشرشده، نتایج پیگیری گستردهتری داشتند و تیم توصیههای سریع BMJ (BMJ Rapid Recommendations) احساس کردند که این موارد شایسته ارزیابی جدیدی از مدارک و شواهد میباشند. این گایدلاین قصد دارد تا شواهد بالقوهای که میتوانند نحوه عمل پزشکان را تغییر دهند را بر اساس چهارچوب GRADE و با پیروی از استانداردهای گایدلاینهای قابل اعتماد، به توصیههای عملی برای پزشکان و بیماران تبدیل کند.
این کمیته با غربالگری سیستماتیک PSA مخالف است (توصیه ضعیف). اعضای کمیته تشخیص دادهاند که اغلب مردان انجام غربالگری را کاهش خواهند داد زیرا مزایای آن اندک و نامشخص بوده و آسیبهای آن بسیار واضح است، با این وجود احتمالاً تفاوتهای قابلتوجهی در ارزشها و اولویتهای افراد وجود دارد. مردانی با سابقه خانوادگی سرطان پروستات، نژاد آفریقایی یا وضعیت اجتماعی- اقتصادی پایینتر که ریسک پایهای بالاتری برای مرگ ناشی از سرطان پروستات دارند، بیشتر احتمال دارد که غربالگری PSA را انتخاب کنند. مردانی که غربالگری را در نظر دارند، باید با مشورت اقدام نمایند.
کادر ۲ تمامی مقالات و شواهد مرتبط با اینRapid Recommendation را نشان میدهد. اینفوگرافیک اصلی، مرور کوتاه و مفیدی بر تمامی مزایا و معایب غربالگری PSA را فراهم میآورد. جدولی که در انتهای مقاله آورده شده است، هر مدرکی که از زمان انتشار این گایدلاین پدیدار شده است را نشان میدهد.
کادر ۱. نتایج کارآزمایی بالینی تصادفی CAP
این مجموعه کارآزماییهای تصادفی با شرکت 419582 مرد انگلیسی در مارس ۲۰۱۸ منتشر شد. پس از یک دوره پیگیری بهطور متوسط ۱۰ ساله، تفاوت معنیداری در مرگ ناشی از سرطان پروستات در مردانی که از طریق اقدامات عمومی خدمات بهداشتی دریافت میکنند و بهصورت تصادفی تحت یک بار غربالگری PSA قرار گرفتند و مردانی که بهطور تصادفی از طریق روشهای درمانی استاندارد و بدون انجام غربالگری تحت مراقبت قرار گرفتند، مشاهده نشد.
تشخیص موارد سرطان کمخطر پروستات در گروه افراد غربالگریشده بالاتر بود. اگرچه این کارآزمایی با محدودیتهایی مانند پایین بودن adherence در بخش مداخلهای (۳۶%) و دوره پیگیری تنها به مدت ۱۰ سال روبرو بود، اما یافتههای آن از استفاده از سنجش PSA منفرد برای غربالگری مبتنی بر جمعیت حمایت نکرد. کمیته اجرایی توصیههای سریع احساس میکرد که این مطالعه جدید- که با دادههای پیگیری گسترده برگرفته از کارآزماییهای موجود همراه است- نیازمند یک ارزیابی جدید از بدنه شواهد، برای بیماران و پزشکان است.
روش فعلی
سرطان پروستات یکی از شایعترین سرطانها در مردان و علت اصلی مرگ ناشی از سرطان در ۲۴ کشور با رتبه هشتم در جهان، رتبه ششم در کشورهای پردرآمد و رتبه دوازدهم در کشورهای کمدرآمد است. غربالگری سرطان پروستات با آزمایش PSA خون انجام میشود. سطوح افزایشیافته PSA میتواند نشانه سرطان پروستات باشد، اما به دلیل بزرگ شدن غیرسرطانی پروستات یا التهاب آن نیز رخ میدهد. بسیاری از مردان بدون آنکه مبتلا به سرطان باشند سطوح بالایی از PSA را نشان میدهند (که این میتواند یک نتیجه مثبت کاذب باشد)، در مقابل، تعداد قابلتوجهی از مردان با سطوح PSA پایین، مبتلا به سرطان پروستات تشخیص داده میشوند (نتایج منفی کاذب).
| چگونه این توصیه شکل گرفت؟
کمیته بینالمللی ما شامل شرکتکنندگان بیمار (مردانی در خطر ابتلا به سرطان پروستات)، پزشکان عمومی، متخصصان داخلی، اورولوژیستها، اپیدمیولوژیستها، متدلوژیستها و متخصصان آمار میشود. آنها حیطه سؤالاتی را که توصیه باید به آنها اشاره کند و اینکه چه نتایجی برای بیماران خواهان غربالگری بیشترین اهمیت را دارد، مشخص کردند. هیچیک از افراد در این مطالعه نفع مالی نداشتند و تضاد منافع فردی و حرفهای به حداقل رسیده و مدیریت شد. (ضمیمه ۱ را در bmj.com را ببینید). این کمیته هشت نتیجه اساسی را که باید در همه توصیهها اطلاعرسانی شوند، شناسایی نمود: مرگ ناشی از تمام دلایل، مرگ به دلیل سرطان پروستات، میزان تشخیص سرطان پروستات (در تمام مراحل)، میزان بروز سرطان موضعی (مراحل I و II)، میزان بروز سرطان پیشرفته (مراحل III و IV)، عوارض ناشی از بیوپسی (مانند خونریزی، درد، عفونت و بستری شدن در بیمارستان)، عوارض ناشی از درمان سرطان پروستات (مانند بیاختیاری ادرار و اختلالات نعوظ) و کیفیت زندگی. این کمیته همچنین سه نتیجه دیگر که برای بیماران حائز اهمیت است را تشخیص داده است: میزان نتایج مثبت کاذب (مردان با PSA افزایشیافته که بیوپسی منفی خواهند داشت)، میزان نتایج منفی کاذب (مردان با PSA نرمال که متعاقباً مبتلا به سرطان تشخیص داده میشوند) و اضطراب و تردید مرتبط با نگرانیهای حاصل از ابتلا به سرطان. کمیته درخواست کرد که اثرات زیرگروهی احتمالی بر اساس سن، فاصله غربالگری، سابقه خانوادگی، داشتن نژاد افریقایی و سطوح پایین اجتماعی- اقتصادی بررسی شوند. آنها همچنین آنالیز حساسیت تأثیر غربالگری، محدود به کارآزماییهای در ریسک سوگیری کمتر را درخواست کردند. برای کاملتر ساختن توصیه، اعضای کمیته درخواست دو پژوهش مروری سیستماتیک در مورد سؤالات زیر را داشتند: · مزایا و آسیبهای غربالگری PSA در برابر عدم غربالگری چیست؟ · چه شواهدی ارزشها و اولویتهای مردانی که خواهان انجام غربالگری PSA هستند را توصیف میکنند؟ دو تیم بهصورت موازی این پژوهشهای مروری را انجام دادند که مرتبط با این مقاله هستند. اعضای پنل برای بحث در مورد شواهد و تنظیم کردن یک توصیه گرد هم آمدند. آنها از دستورالعمل Rapid Recommendation BMJ، شامل استفاده از روش GRADE برای تفسیر شواهد و تدوین توصیهها، برای تدوین یک توصیه ارزشمند پیروی کردند (ضمیمه ۲ را در bmj.com ببینید). کمیته، تعادل بین مزایا، آسیبها و بار تحمیلشده از غربالگری PSA، کیفیت شواهد برای هر یک از نتایج و تفاوتهای مورد انتظار در ارزشها و اولویتهای بیماران و همچنین امکانپذیر بودن و قابلیت پذیرش را در نظر گرفت. توصیهها میتوانند قوی یا ضعیف باشند و به نفع انجام یک عمل یا برخلاف انجام آن باشند. توصیهها دارای چشمانداز بیمارمحور هستند و بر دیدگاههای اجتماعی، سلامت عمومی و متولیان سلامت (health payer) تاکید ندارند. |
بررسیهای لازم پس از PSA افزایشیافته
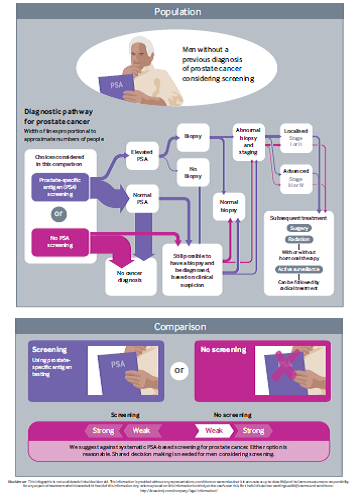
اگر PSA افزایش یافته باشد، معمولاً تست تکرار میشود. مردانی با PSA بالای پایدار، عموماً تحت بیوپسی سوزنی ترانسرکتال که با اولتراسوند راهنمایی میشود، قرار میگیرند تا برای سرطان پروستات آزمایش شوند (اینفوگرافیک اصلی را ببینید). اگر سرطان در بافت بیوپسیشده تشخیص داده شود، گزینههای مدیریت بیماری شامل جراحی، پرتودرمانی، درمان هورمونی، نظارت فعال (active surveillance) یا انتظار هشیارانه (watchful waiting) میشوند. مطالعات تصویربرداری تشخیصی مانند اولتراسونوگرافی، تصویربرداری رزونانس مغناطیسی (MRI)، اسکن استخوان و توموگرافی کامپیوتری برای بررسی گسترش بیماری، بهویژه در مردانی که ریسک ابتلا به بیماری در آنها بالاتر است، غالباً انجام میشوند.
مناقشات غربالگری
بنا به دلایل بسیار، غربالگری PSA همچنان مناقشهبرانگیز است. حمایتکنندگان از این غربالگری غالباً نظرات خود را بر مطالعه تصادفی غربالگری سرطان پروستات در اروپا (European Randomised study of Screeinig for Prostate Cancer, ERSPC) استوار ساختهاند که پیشنهاد میکند غربالگری میتواند ریسک بلندمدت مرگومیر ناشی از سرطان پروستات را حداقل تا 9% کاهش دهد (کاهش نسبی). آنها همچنین اشاره کردهاند که شواهد مشاهدهای قابلتوجهی وجود دارد که کاهش در بیماری پیشرفته و در مرگومیر ناشی از سرطان پروستات را نشان میدهد و این مسئله را میتوان به رواج یافتن غربالگری PSA نسبت داد.
مخالفان غربالگری PSA، کند بودن ذاتی سیر پیشرفت سرطان پروستات را برجسته میسازند و به پژوهشهای مروری سیستماتیک که تأثیر اندک یا عدم تأثیر غربالگری PSA بر روی مرگومیر کلی و مرگومیر ناشی از سرطان پروستات را گزارش کردهاند، استناد میکنند. مخالفان همچنین پیشنهاد میکنند که آسیبها و بار تحمیلشده ناشی از تشخیص بیش از حد و درمان غیرضروری منجر به بیوپسی بیمورد پروستات میشود و نقص در عملکرد ادراری، جنسی و شکمی بهعنوان عوارض جانبی جراحی یا پرتودرمانی بر مزایای نامشخص و نسبتاً اندک آن غلبه دارد.
گایدلاینهای فعلی در ارتباط با سنجش PSA
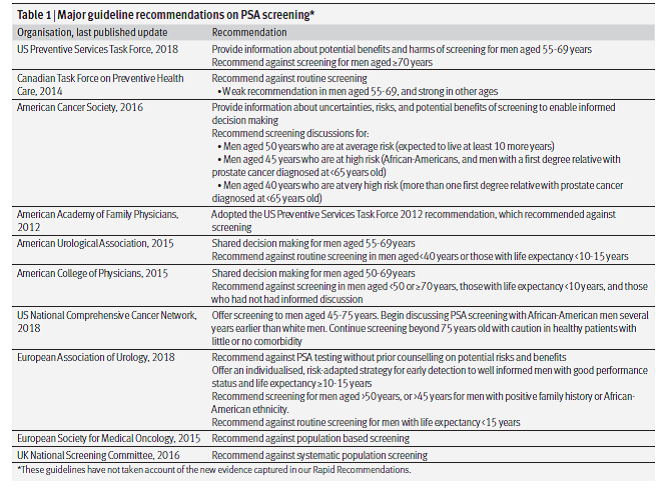
گایدلاینها در توصیههای خود در ارتباط با سنجش PSA با یکدیگر متفاوت هستند (جدول ۱ را ببینید). کارگروه کانادایی مراقبت سلامتی پیشگیریکننده (Canadian Task Force on Preventive Health Care) غربالگری PSA را برای مردان ۵۵ تا ۶۹ ساله توصیه نمیکند، اگرچه کارگروه خدمات پیشگیریکننده ایالات متحده (US Preventive Services Task Force ) اخیراً توصیههای خود را بدون توصیه مشخص به انجام یا عدم انجام غربالگری، به این صورت تغییر داده است: «تصمیمگیری در مورد اینکه آيا غربالگری سرطان پروستات باید انجام شود یا نه بستگی به هر فرد دارد» در حالی که پیش از این، عدم انجام غربالگری را توصیه کرده بود.
گایدلاینهای شبکه مرکز ملی سرطان (National Cancer Center Network, NCCN) (که مراکز سرطان در امریکا را نشان میدهد) آغاز غربالگری PSA در سن ۴۵ سالگی را توصیه میکند. گایدلاینهای انجمن اورولوژی امریکا (AUA) و انجمن اورولوژی اروپا (EAU) گفتگو با بیماران در مورد انجام غربالگری PSA را توصیه میکنند.
انجام سنجش PSA
میزان بروز سرطان پروستات بهطور چشمگیری در ربع قرن اخیر افزایش یافته است. این مسئله با استفاده گسترده از سنجش آنتیژن اختصاصی پروستات (PSA) برای تشخیص سرطانهای پروستات در مراحل اولیه همراه بوده است. تفاوتهای گستردهای در پذیرش غربالگری سرطان پروستات وجود دارد. در بریتانیا حدود ۳۹% مردان ۵۹-۴۵ ساله در ۱۰ سال گذشته تست PSA را انجام دادهاند. در سوئد ۲۳% مردان ۶۹-۵۰ ساله در ۱۲ ماه گذشته و ۵۸% در ۱۰ سال گذشته یک تست PSA انجام دادهاند.
اگرچه میزان غربالگری در طول دهه گذشته در امریکا کاهش یافته است، اما تا حدود نیمی از مردان ۷۴-۶۰ ساله در هر سال مورد غربالگری قرار میگیرند. بهعلاوه در حدود ۳۳% مردان مسن امریکایی که در حال مبارزه با همابتلاییهای بالینی با ریسک بالای مرگ ناشی از سایر عوامل بودند، مورد غربالگری قرار گرفتند و دو برابر این مردان به خاطر دارند که بهجای صحبت از آسیبهای این غربالگری تنها از مزایای بالقوه آن صحبت شده است.
مردان افریقایی- امریکایی نسبت به مردان امریکایی غیر افریقایی با احتمال کمتری مورد غربالگری قرار میگیرند. بهطورکلی، دو سوم مردان گزارش کردهاند که با پزشک خود صحبتی در مورد مزایا، معایب یا عدم قطعیت علمی غربالگری نداشته و تصمیمگیری اشتراکی در مورد غربالگری سرطان پروستات وجود نداشته است.
شواهد
پژوهش مروری سیستماتیک بهروزشده در ارتباط با مزایا و آسیبهای غربالگری PSA، دادههای خود را از پنج کارآزمایی تصادفی کنترلشده (با ERSPC شامل هشت کشور اروپایی)، جمعآوری کرده است و در مجموع 712718 مرد (از جمله 419582 نفر در آخرین کارآزمایی CAP) در آن شرکت داشتهاند.
ویژگیها و محدودیتهای اصلی کارآزماییها
شکل ۲ مروری کلی بر روی ویژگیهای کارآزماییها و بیماران شرکتکننده در آنها را ارائه میدهد. همه کارآزماییها، محدودیتهای متدولوژیکی دارند. در کارآزمایی CAP تنها ۳۶% مردانی که بهطور تصادفی برای بخش غربالگری انتخاب شدند واقعاً سنجش PSA را انجام داده بودند (که این مقدار برای غربالگری کم است)، در حالی که در حدود ۱۵-۱۰% در بخش غیرغربالگری ، واقعاً تست PSA را انجام داده بودند (که به معنی ناخالصی (contamination) است).
CAP همچنین از این لحاظ که از یک بار غربالگری (one time screaning) استفاده کرده بود با دیگر کارآزماییهای با مقیاس بزرگ متفاوت است؛ دیگر کارآزماییها از غربالگریهای مکرر در فاصلههای زمانی متغیر بین هر سال یا هر دو سال یا بیشتر استفاده کرده بودند. کارآزمایی غربالگری سرطانهای پروستات، ریه، کولورکتال و تخمدان (PLCO) انجامشده در امریکا، فاقد allocation concealment است و میزان تستهای PSA انجامشده در بخش غیرغربالگری از۵۰% نیز تجاوز نمود و حتی احتمالاً به ۸۰% نیز رسید.
مطالعه تصادفی غربالگری سرطان پروستات در اروپا (European Randomised Study of Screening for Prostate Cancer, ERSPC) در هشت کشور اروپایی انجام شد. احتمالاً در این مطالعه allocation concealment ناکافی بوده است و نگرانیهایی در مورد اینکه ممکن است گروهها درمانهایی با کیفیتهای متفاوت برای سرطان پروستات دریافت کنند، وجود داشت (خطای عملکرد performance bias). با این وجود نویسندگان این پژوهش مروری سیستماتیک، معتقدند کارآزمایی ERSPC احتمالا حداقل سوگیری را قرار دارد. کمیته Rapid Recommendation BMJ، بر اساس آنالیز حساسیت از پیش تعریفشده تصمیم گرفت که هم خلاصه بدنه اصلی شواهد و نیز دادههای منتخب در ریسک پایینتر سوگیری از مطالعه ERSPC را ارزیابی کند (اینفوگرافیک اصلی را ببینید).
اگرچه اغلب پژوهشها مرگومیر و وقوع سرطان را گزارش کردهاند، اما دادههای تصادفی محدودی در مورد عوارض ناشی از بیوپسی یا درمان متعاقب سرطان پروستات و در مورد کیفیت زندگی پس از درمان وجود دارد؛ بنابراین محققان این پژوهش مروری شواهد پیگیری موجود را از بخشهای مداخلهای کارآزماییها و پیگیریهای منتشرشده جستجو کردند.
آنها از دادههای فرعی ERSPC برای کیفیت زندگی (یعنی بخش فنلاندی مطالعه) و میزان مثبت کاذب استفاده کردند. آنها میزان منفی کاذب در میان مردانی با سطوح PSA پایین را از یک مطالعه پیگیری کوهورت از کارآزمایی پیشگیری سرطان پروستات (Prostate Cancer Prevention Trial) تخمین زدند. میزان عوارض ناشی از چگونگی درمان، از کارآزمایی ProtecT که بخشی از کارآزمایی CAP بود به دست آمد که در آن بیماران با تشخیص سرطان پروستات در کارآزمایی غربالگری CAP بهطور تصادفی تحت نظارت فعال، پروستاتکتومی رادیکال یا رادیوتراپی رادیکال به انضمام هورمونها قرار گرفتند.
بهطور مشابه میزان عوارض ناشی از بیوپسیها، از مطالعه کوهورت اثرات بیوپسی پروستات (Prostate Biopsy Effects) که بخشی از کارآزمایی ProtecT بود، بهدست آمد. با مدلسازی احتمال مقادیر افزایشیافته PSA، بیوپسیها، تشخیصهای سرطان و نحوه درمان (از برنامه نظارت، اپیدمیولوژی و نتایج نهایی NIH )، پژوهش مروری سیستماتیک مرتبط، تعداد مطلق بیوپسی و درمان مرتبط با عوارض را در میان مردانی که مورد غربالگری قرار گرفته بودند در برابر مردانی که غربالگری نشده بودند، تخمین زد (برای اطلاعات بیشتر اینفوگرافیک و ضمیمه شماره ۳ را در bmj.com ببینید). ارزیابی کیفیت شواهد با GRADE، محدودیتهای منحصربهفرد در شواهد برای هر نتیجه را در نظر میگیرد.
شواهد مرتبط باارزشها و اولویتهای مردان
شواهد پیشنهاد میکنند که افراد مختلف، مزایا، آسیبها و عوارض تست PSA را بهصورتهای متفاوتی ارزیابی میکنند. پژوهش مروری سیستماتیک مرتبط با ارزشها و اولویتهای مردانی که تست PSA را در نظر دارند انجام دهند، شامل مطالعاتی میشود که دادههای کمّی در ارتباط با میزان مزایا و معایبی که افراد در نتیجه غربالگری سرطان پروستان ممکن است به آنها دچار شوند، گزارش کردهاند. پنج پژوهش که در آنها یک گزینه مستقیم مرتبط با غربالگری PSA مورد بررسی قرار گرفته بود، شناسایی شد.
این پژوهشها از متدلوژیهای مختلفی استفاده کرده بودند و در نحوه گزارش نتایج بهطور چشمگیری با یکدیگر متفاوت بودند. یک پژوهش نشان داد که مردان حاضرند از تن دادن به غربالگریی که 2 درصد میزان مرگ و میر ناشی از سرطان پروستات را کاهش می دهد اما 10 درصد به میزان بیوپسی و درمان غیر ضروری میافزاید، صرف نظر کنند. در یک مطالعه دیگر، مردان حاضر به پذیرفتن ۶۵ تا ۲۳۳ بیوپسی غیرضروری در هر ۱۰۰۰۰ مورد بودند تا از یک مرگ ناشی از سرطان پروستات به ازای ۱۰۰۰۰ نفر جلوگیری شود. این نتایج نسبت به سن متغیر بودند: مردانی که در دهه ۵۰ عمر خود بودند نسبت به مردانی که در دهه ۴۰ یا ۶۰ قرار داشتند، حاضر به پذیرش بیوپسیهای غیرضروری بیشتری بودند.
این پژوهش مروری همچنین شامل ۶ مطالعه بود که در آنها با نشان دادن نتایجی مانند تشخیص سرطان پروستات و مرگومیر ناشی از سرطان پروستات، به روند تصمیمگیری مردان کمک شده بود. تمایل به انجام تست از 37% در مطالعهای که کاهش مرگومیر را ۱۰ مورد در ۱۰۰۰ مورد نشان داده بود تا ۴۴% در مطالعهای که کاهش مرگومیر را ۷ مورد به ازای ۱۰۰۰ مورد نشان داده بود، متغیر بود. این پژوهش مروری، مطالعهای را نیافت که بهصورت اختصاصی این موضوع را که آیا ارزشها و اولویتهای مردان در بین مردانی که سابقه خانوادگی سرطان پروستات داشتند با مردانی با نژاد افریقایی یا مردانی با سطح اقتصادی اجتماعی پایینتر، تفاوتی دارد یا خیر، بررسی کرده باشد.
درک توصیهها
به علت مزایای اندک و نامشخص غربالگری در مرگومیر ناشی از سرطان پروستات و تفاوت چشمگیر در ارزشها و اولویتهای مردان توصیه ضعیفی به عدم انجام غربالگری PSA وجود دارد. در عمل، توصیه ضعیف به این معنی است که تصمیمگیری اشتراکی حائز اهمیت است. پزشکان باید از مردانی که انجام غربالگری را در نظر دارند، حمایت کنند تا یک تصمیم آگاهانه در راستای ریسک خاص خود فرد و متناسب باارزشها و اولویتهای آنها اتخاذ گردد.
یکی دیگر از دلایل توصیه ضعیف ما این است که پزشکان الزامی به مطرح کردن این مسئله با بیماران بهطور سیستماتیک نداشته باشند. آنها میتوانند غربالگری PSA را مطرح کنند یا صبر کنند تا بیمار موضوع را مطرح کند. هر دو روش منطقی هستند. این مسئله به پیشزمینه بیمار و موضوع مورد بحث در هر مواجهه بالینی بستگی دارد.
این کمیته معتقد است که اغلب مردانی که اطلاعات کافی در اختیارشان قرار گرفته غربالگری را رد میکنند اگرچه برخی با پذیرش بار تشخیصی و درمانی تحمیلشده و آسیبهای احتمالی، انجام تست را انتخاب میکنند.
مزایا و آسیبهای قطعی
اینفوگرافیک اصلی توصیهها را شرح میدهد و یک مرور کلی بر روی مزایا و آسیبهای قطعی غربالگری در یک افق زمانی ۱۰ ساله به منظور یکپارچگی و ارتباط آسانتر را ارائه میدهد. با این حال تک تک کارآزماییها در طول دوره پیگیری از ۱۰ تا ۲۰ سال متغیر بودند (شکل ۲) و ما از تخمینهای نسبی از اثرات در طولانیترین دوره پیگیری موجود که در پژوهش مرور سیستماتیک مرتبط جمعآوری شده بود، استفاده کردیم. برای افق زمانی ۱۰ ساله، از بخش غربالگرینشده در کارآزمایی CAP بهعنوان ریسک پایهای (baseline risk) استفاده کردیم. این بخش، نزدیکترین تخمینها از ریسکهای موجود در یک نمونه بزرگ از مردان که نشاندهنده زمینه عمومی هستند را فراهم میآورد.
مرگ و تشخیص سرطان
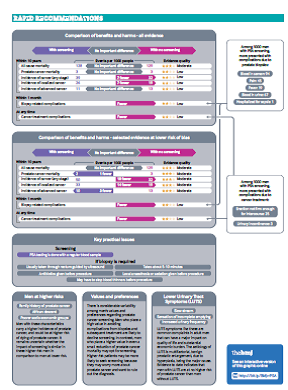
غربالگری PSA ممکن است تشخیص سرطان پروستات را افزایش دهد {۷ نفر بیشتر در ۱۰۰۰ مرد (۹۵% فاصله اطمینان ۱ تا ۱۵ مورد بیشتر) در 10 سال} بهویژه در سرطانهای موضعی {۷ نفر بیشتر در ۱۰۰۰ مرد (۲ تا ۱۵ مورد بیشتر)}؛ اما دادهها تفاوتی در مرگ ناشی از سرطان پروستات نشان نمیدهند. اطمینان کلی در این تخمینها در بین این نتایج، اندک بود زیرا احتمال سوگیری و نیز ناسازگاری یافتهها بین پژوهشهای مختلف وجود دارد.
زمانی که بر روی مطالعههایی با ریسک سوگیری پایینتر- کارآزمایی ERSPC- تمرکز کنیم، کمیته اطمینان دارد که در طول یک دوره ۱۰ ساله:
- غربالگری PSA احتمالاً تأثیر اندکی بر روی مرگ دارد یا فاقد تأثیر است
- مرگ به هرعلت {۰ مورد کمتر در ۱۰۰۰ مرد (۹۵% فاصله اطمینان ۳ مورد کمتر تا ۳ مورد بیشتر)}
- مرگ ناشی از سرطان پروستات {۱ مورد کمتر در ۱۰۰۰ مرد (۱ تا ۰ مورد کمتر)}
- مرگ ناشی از سرطان پروستات در دورههای طولانیتر تا ۱۸ سال پیگیری نیز مشابه است (۱ تا ۲ مورد کمتر در ۱۰۰۰ مرد)
- غربالگری PSA احتمالاً تشخیص سرطان پروستات را افزایش میدهد.
- تشخیص هر سرطان پروستات {۱۸ مورد بیشتر در ۱۰۰۰ مرد (۱۶ تا ۲۰ مورد بیشتر)}
- تشخیص سرطان موضعی {۱۴ مورد در ۱۰۰۰ مرد (۱۳ تا ۱۶ مورد بیشتر)}
- اما احتمالاً منجر به کاهش اندکی در تشخیص سرطان پروستات پیشرفته میشود {۳ مورد کمتر در ۱۰۰۰ مرد (۴ تا ۲ مورد کمتر)}
کمیته همچنین در مورد موارد زیر اطمینان دارد:
- حدود دو سوم مردانی که به دلیل PSA افزایشیافته مورد بیوپسی قرار میگیرند، نتایج بیوپسی آنها نرمال خواهد بود و مبتلا به سرطان پروستات نیستند (که به معنی نتایج مثبت کاذب غربالگری PSA است).
- حدود ۱۵% از مردان با نتایج PSA نرمال متعاقباً مبتلا به سرطان پروستات تشخیص داده میشوند؛ حدود ۲% مردان با PSA نرمال، مبتلا به سرطان پیشرفته تشخیص داده میشوند (که به معنی نتایج منفی کاذب غربالگری PSA است).
- متعاقب هر بیوپسی ریسک اثرات جانبی و عوارض جدی وجود دارد از جمله وجود خون در مایع منی (۹۳%)، خون در ادرار (۶۶%)، درد (۴۴%)، تب (۱۸%) و بستری در بیمارستان به دلیل سپسیس
(1-2درصد).
بنابراین در حدود یک مرد از هر هفت مردی که غربالگری PSA را انجام میدهد، نتیجه PSA افزایشیافته خواهند داشت و اغلب آنها بیوپسی خواهند شد (حدود ۸۵% در کارآزماییهای CAP و ERSPC، ضمیمه ۳ را در bmj.com ببینید):
- در میان یک جمعیت فرضی ۱۰۰۰ نفره از مردان، با انجام غربالگری PSA، در حدود ۹۴ نفر وجود خون در مایع منی؛ ۶۷ نفر وجود خون در ادرار؛ ۴۵ نفر درد؛ ۱۹ نفر تب و ۱ نفر ب بستری شدن به علت سپسیس را به دلیل انجام بیوپسی پروستات تجربه خواهند کرد.
- کمیته تصدیق میکند که در این تخمینها، عدم قطعیت وجود دارد زیرا این نتایج بر اساس مدلسازی و چندین فرض در میزان بیوپسیها و سرطانهای تشخیص دادهشده در مردانی که غربالگری را انجام داده و کسانی که انجام نداده بودند، استوار شدهاند. احتمالاً این تخمینها با توجه به زمینههای بالینی و استراتژیهای تشخیصی، متغیر خواهند بود؛ برای مثال روشهای جدید {شامل ژنتیک یا بیومارکرها، ابزارهای طبقهبندی ریسک (risk stratification tools) و بیوپسی هدایتشده با MRI} امکان اجتناب از بیوپسی را در مردان مبتلا به سرطان غیرپیشرونده یا با پیشروی آهسته را بهوجود میآورد و بنابراین احتمال آسیب ناشی از عوارض غربالگری از طریق سنجش PSA را کاهش میدهد، اگرچه تأثیر چنین مواردی بر روی نتایج مهم برای بیمار، نامشخص باقی مانده است.
آسیبهای مرتبط به مدیریت سرطان پروستات
کمیته از میزان عوارض گزارششده در ارتباط با درمان سرطان پروستات اطمینان دارد، بهویژه:
- بیاختیاری ادرار (استفاده از پد در ۶ سال پس از درمان) در ۱۷% مردانی که عمل جراحی انجام دادهاند، ۴% در کسانی که تحت پرتودرمانی قرار گرفتهاند و ۸% در مردانی که تحت نظارت فعال بودهاند.
- نعوظها برای برقراری رابطه جنسی در ۸۳% مردانی که عمل جراحی انجام دادهاند، ۷۳% در کسانی که تحت پرتودرمانی قرار گرفتهاند و ۷۰% در مردانی که تحت نظارت فعال بودهاند، به اندازه کافی سفت نمیباشند.
بنابراین:
- با بکار بردن این اعداد برای یک جمعیت ۱۰۰۰ نفره مردان، به دلیل درمان سرطان پروستات تشخیص دادهشده از طریق غربالگری PSA، در حدود سه نفر بیشتر بیاختیاری ادرار را نشان خواهند داد (هر استفاده از پد) و ۲۵ نفر بیشتر نعوظهایی خواهند داشت که به اندازه کافی برای برقراری رابطه جنسی سفت نیست (ضمیمه ۳ را ببینید). یک بار دیگر باید گفته شود که کمیته، اعتماد اندکی به این تخمینها دارد چرا که آنها بر اساس چندین فرض وابسته به زمینههای خاص بوده و نیازمند مدلسازی دادهها هستند. استراتژیهای تشخیصی جدید میتوانند تعداد مردانی که تحت نظارت فعال قرار میگیرند را نسبت به جراحی رادیکال یا پرتودرمانی تغییر دهند.
کیفیت زندگی
کمیته در مورد تأثیر غربالگری بر روی کیفیت کلی زندگی یا اضطراب ناشی از سرطان، نامطمئن است:
- تفاوتی از لحاظ کیفیت زندگی بین مردانی که غربالگری PSA را انجام داده بودند و کسانی که انجام نداده بودند، وجود نداشت؛ اما این مقایسه تنها در زیرگروهی از مردان از یک کارآزمایی در دسترس بود (۱۰۸۸=n، برای اطلاعات بیشتر MAGICapp را در اینفوگرافیک اصلی ببینید).
- شواهد تصادفی که افراد غربالگریشده را با افراد غربالگرینشده از لحاظ اضطراب ناشی از تشخیص سرطان مقایسه کند، وجود نداشت. یک مطالعه کوهورت بزرگ در سوئد بین 4/3 میلیون مرد، افزایش احتمال خودکشی {ریسک نسبی 2/6 (۹۵% فاصله اطمینان 2/1 تا 3/0)} طی سال اول پس از تشخیص را نشان میدهد.
- یک مطالعه کوهورت در ایالت متحده بین ۳۴۳۰۰۰ مرد، افزایش احتمال خودکشی در طول سال اول، پس از استفاده گسترده از غربالگری PSA (پس از سال ۱۹۹۳) را نشان نداد، اما احتمال مرگ ناشی از نارسایی قلبی عروقی در ماه اول پس از تشخیص افزایش یافته بود {ریسک نسبی تطبیق دادهشده 1/5 (1/3تا 1/8)}؛ بنابراین اینکه آیا غربالگری منجر به تغییر اضطراب ناشی از سرطان میشود یا خیر، نامشخص مانده است.
تطبیق ارائه تست برای مردانی با ریسک بالاتر سرطان پروستات و مرگ
پژوهش مروری سیستماتیک مرتبط، یک اثر زیرگروهی نسبی (relative subgroup effect) ناشی از سن را مشاهده نکرد: اثرات غربالگری در بین ردههای سنی مختلف سازگار بودند. سن مردان شرکتکننده در مطالعه بین ۴۵ تا ۸۰ سال قرار داشت و اکثر افراد ۶۹-۵۰ ساله بودند. این هیئت معتقد است که این شواهد بدون در نظر گرفتن سن، در مورد مردان صدق میکند. اگرچه هر مزیت احتمالی غربالگری، ممکن است با کاهش امید به زندگی به دلیل سن یا همابتلاییها، قابل چشمپوشی باشد.
دادههای تصادفی شدهای در مورد اینکه آیا کارایی غربالگری در مردانی با سابقه خانوادگی مثبت، مردانی از نژاد افریقایی یا مردانی از سطوح اجتماعی- اقتصادی پایینتر، متفاوت است یا خیر، وجود ندارد. این موضوع که آیا اثر نسبی غربالگری با اثر آن در جمعیت عمومی مشابه است، نامشخص مانده است. با این حال، این عوامل در مطالعات مشاهدهای و همچنین در پیگیریهای منتشرشده از کارآزماییهای موجود در پژوهش مروری سیستماتیک مرتبط (بخش فنلاند و سوئیس از کارآزماییهای ERSPC و PLCO) با میزان بالاتری از بروز سرطان پروستات و احتمال بالاتر مرگ ناشی از سرطان پروستات همراه هستند.
با استفاده از شواهد موجود در این کارآزماییها یعنی مطالعات با ریسک سوگیری کمتر (که دادههای ERSPC است)، ما ریسک پایهای خود را در خلاصهای از یافتهها (summary of findings) تعدیل کردیم. در این مطالعهها، سوابق خانوادگی از طریق خودگزارشی (self- reporting) در یک پرسشنامه ارزیابی شده بود و در صورتی مثبت در نظر گرفته میشد که فرد اعلام کرده بود پدرش یا حداقل یک برادرش مبتلا به سرطان پروستات تشخیص داده شدهاند. در رابطه با نژاد یا قومیت، سیاهپوستان غیر اسپانیایی با سفیدپوستان غیر اسپانیایی مقایسه شدند. سطح آموزش بهعنوان نمایانگر وضعیت اقتصادی- اجتماعی استفاده شد و مردانی با سطح سواد ابتدایی بهعنوان افرادی در سطح پایین آموزش و مردانی با آموزشهای متوسطه یا دانشگاهی (secondary/ tertiary education) بهعنوان افرادی در سطح بالای آموزش در نظر گرفته شدند.
در مورد مردانی با نژاد افریقایی در طول یک دوره ۱۰ ساله:
- ریسک پایهای ابتلا به سرطان پروستات در هر مرحلهای احتمالاً بالاتر از جمعیت عمومی است (در حدود ۵۱ مورد به ازای هر ۱۰۰۰ مرد تشخیص دادهشده تخمین زده میشود) و غربالگری PSA احتمالاً تشخیص آنها در هر مرحلهای از سرطان را با مقدار بیشتری نسبت به جمعیت عمومی افزایش میدهد {۲۹ مورد بیشتر به ازای ۱۰۰۰ مورد (۹۵% فاصله اطمینان ۲۶ تا ۳۲ مورد بیشتر)}.
- ریسک پایهای مرگ ناشی از سرطان پروستات نیز احتمالاً در این افراد نسبت به جمعیت عمومی مردان غربالگریشده بالاتر است (در حدود ۷ مورد به ازای ۱۰۰۰ مرد که در طول ۱۰ سال میمیرند، تخمین زده میشود). اگرچه غربالگری PSA در کاهش مرگ ناشی از سرطان پروستات بهصورت مطلق، اثر اندکی دارد {۱ مورد کمتر به ازای ۱۰۰۰ مورد (1 تا 2 مورد کمتر)}.
در مورد مردانی با سابقه خانوادگی در طول یک دوره ۱۰ ساله:
- مانند مردانی با نژاد افریقایی، ریسک پایهای ابتلا به سرطان پروستات، احتمالاً بالاتر از جمعیت عمومی است (در حدود 50 مورد به ازای هر ۱۰۰۰ مرد تشخیص دادهشده در هر مرحلهای از سرطان پروستات و حدود ۲۵ مورد به ازای ۱۰۰۰ مورد سرطان موضعی تخمین زده میشود). غربالگری PSA احتمالاً تشخیص آنها در هر مرحلهای از سرطان (۲۹ مورد بیشتر به ازای ۱۰۰۰ مورد (۲۶ تا ۳۱ مورد بیشتر) و همچنین در سرطانهای موضعی {۱۹ مورد بیشتر به ازای ۱۰۰۰ مورد (۱۷ تا ۲۱ مورد بیشتر)} را افزایش میدهد.
- این ریسکهای پایهای تخمین زدهشده بر اساس مطالعاتی هستند که در صورتی که افراد اعلام کرده باشند پدر یا حداقل یک برادرشان مبتلا به سرطان پروستات تشخیص داده شدهاند، سابقه خانوادگی را مثبت در نظر گرفتهاند. این ریسکهای پایهای تخمین زدهشده ممکن است با افزایش تعداد خویشاوندان مبتلا به سرطان پروستات افزایش پیدا کنند.
- دادههای محدودی در مورد اینکه این مردان چه مقدار ریسک پایهای بالاتری دارند، وجود دارد. با در نظر گرفتن سطح آموزش پایین بهعنوان نمایانگر سطح اجتماعی اقتصادی پایین، ما ریسک مرگ ناشی از سرطان پروستات (حدود ۴ مورد به ازای ۱۰۰۰ مورد مرگ در طول ۱۰ سال) و ریسک مرگ ناشی از تمامی دلایل دیگر (حدود ۱۹۶ به ازای ۱۰۰۰ مرد) این افراد را بالاتر تخمین زدهایم.
- تأثیر مطلق غربالگری PSA کاملاً با این تأثیر در زیرگروههای دیگر قابل مقایسه بود و کاهش اندکی در مرگ ناشی از سرطان را نشان میداد (۱ مورد کمتر به ازای ۱۰۰۰ مرد (۱ تا ۰ مورد کمتر)).
- غربالگری PSA احتمالاً تأثیر اندکی بر روی مرگ ناشی از دلایل دیگر دارد یا فاقد تأثیر است (در حدود ۴ مورد کمتر به ازای ۱۰۰۰ مورد (۱۰ تا ۰ مورد کمتر)).
ارزشها و اولویتها
اعضای کمیته و همچنین شرکتکنندگان بیمار، فکر میکردند که این تغییرپذیریها در ارزشها و اولویتها موجب توصیهی ضعیف میشود. توصیههایی که علیه غربالگری وجود دارد این باور را منعکس میکند که بیشتر مردان به اجتناب از عوارض بیوپسی و درمانهای متعاقب بهای بیشتری میدهند، زیرا میزان اثری که غربالگری بر کاهش سرطان پروستات و مرگ ناشی از آن داشته است اندک و غیرقطعی است. سرطان پروستات در اغلب موارد -نه همیشه- رشد آهستهای دارد.
مردانی که بهای زیادی به اجتناب از عوارض بیوپسی و درمانهای متعاقب میدهند، احتمال بیشتری دارد که انجام غربالگری را نپذیرند، در حالی که مردانی که ارزش بیشتری برای کاهش- حتی به میزان کم- در سرطان پروستات قائل هستند احتمالاً غربالگری را انتخاب میکنند. برخی از اعضای کمیته فکر میکردند بیماران با ریسک بالای ابتلا؛ مانند بیماران با سابقه خانوادگی سرطان و یا نژاد آفریقایی با احتمال بالاتری خواهان غربالگری هستند، زیرا بیشتر نگران سرطان پروستات هستند و میخواهند از ابتلا به بیماری پیشگیری کنند.
در مردانی که غربالگری را میپذیرند، تصمیمگیری برمبنای مشورت برای اطمینان از همجهت بودن تصمیم ایشان با ارزشها اولویتهایشان ضروری است. خلاصهی شواهد این Rapid Recommendation در MAGICapp موجود است، همچنین راهنماییهایی که به تصمیمگیری اشتراکی کمک میکند در سایت زیر در دسترس است. (https://app.magicapp.org/public/guideline/n32gkL)
مشکلات کاربردی و دیگر ملاحظات
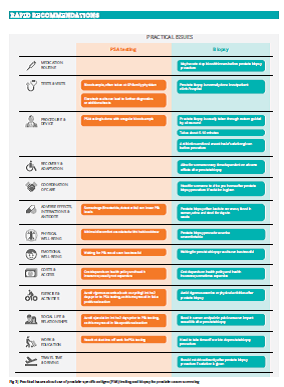
عکس ۳ بهطور خلاصه مشکلات اصلی را بیان میکند. تست PSA را میتوان بر هر نمونه خون نرمالی انجام داد، اما بیوپسی پروستات و پیگیریهای متعاقب آن عوارض قابلتوجهی بر زندگی روزانه فرد دارد.
علایم دستگاه ادراری تحتانی (جریان آهسته ادرار، احساس تخلیه ناکامل ادرار، افزایش دفعات دفع ادرار) از شکایتهای رایج در مردان بالغ است که میتواند اثر قابلتوجهی بر کیفیت زندگی فرد بگذارد. بزرگ شدن خوش خیم پروستات معمولا باعث بروز این علایم میشود. شواهد تا به امروز نشان میدهد که این افراد در ریسک بیشتری برای ابتلا به سرطان پروستات نیستند. در مردانی که آزمایش PSA انجام میشود تعداد بهینه انجام آزمایش همچنان مبهم است. عکس ۲ خلاصهای از دفعات غربالگری انجامشده در کارآزماییهای مختلف را نشان میدهد، با این حال پژوهشهای مروری سیستماتیک نتوانستند هیچ اثر فرعی از پیامدهای غربالگری با این دفعات مختلف بیابد. بر اساس دادههای ERSPC، با انجام تست PSA هر ۴ سال یک بار بهجای انجام آن در هر سال و یا تنها یک بار در کل عمر، میتوان ریسک سوگیری را کاهش داد.
هزینهها و منابع
نتایج بهدستآمده از یک مطالعه انجامشده بر روی هزینه و بهرهوری که برای ایالات متحده آمریکا طراحی شده بود، پیشنهاد میکند که غربالگری در بین سنین ۵۵ تا ۶۹ به همراه نظارت فعال در مردان با خطر کم، اگر تعداد دفعات انجام غربالگری کم باشد (هر ۴ سال یکبار)، و نظارت فعال به تمام مردانی که ریسک ابتلای کمی برای سرطان پروستات دارند (که این افراد امتیاز گلیسون < 6 و استیج < T2a دارند) پیشنهاد شود تنها تا 100هزار دلار صرفهجویی دارد. استراتژیهای درمانی با فواصل غربالگری کوتاهتر که درمانهای فوری به تمام مردان پیشنهاد میشد، مقرون بهصرفه نبودند. اگرچه کمیته Recommendations Rapid بیشتر بر اولویتهای بیماران تمرکز داشت تا اولویتهای جامعه، توصیههای ما با این یافتهها سازگاری دارد.
ابهامات برای تحقیقات آینده
شواهد اخیر پیشنهاد میکند که استفاده از MRI در بررسی افرادی که نتایج تست PSA مثبت دارند نرخ مثبت کاذب و بنابراین تعداد بیمارانی که متحمل بیوپسی غیرضروری میشوند را کاهش میدهد و همچنین ممکن است صحت بیوپسی انجامشده در بیمارانی که سرطان پروستات دارند را افزایش دهد. کمیتهRapid Recommendation در نظر داشت که این موضوع را در گایدلاین مطرح کند، اما اثرات طولانی مدت MRI بر بروز سرطان پروستات، مرگومیر و عوارض درمان مبهم است. مدلسازی تصمیمگیری پیشرفته ممکن است این موضوع را روشن کند، اما کمیته به علت ملاحظات تدارکاتی و عملیاتی، و همچنین به علت اینکه بررسی شواهد توسط کمیته پیشنهاد میکند که این مدلسازی باعث اضافه کردن ابهامات بیشتری در ارتباط با عوارض MRI بر روی نتایج مهم از نظر بیمار میشود تصمیم گرفتند که چنین آنالیزی را حمایت نکنند
سؤالات اصلی برای تحقیق جهت آگاهسازی تصمیمگیرندهها و گایدلاینهای آینده شامل موارد زیر میشود:
- آیا غربالگریها و تکنیکهای جدید میتوانند ضررها و بار روندهای تشخیصی را با شناخت بهتر سرطانهای غیرپیشرونده و سرطانهای با پیشروی آهسته که احتمال دارد همراه با بروز علائم باشد و بر کیفیت و طول عمر اثر بگذارد، کاهش دهند؟ این استراتژیها میتواند شامل مارکرهای ژنتیکی و یا بیومارکرها، ابزارهای طبقهبندی خطر و یا بیوپسیهای هدایتشده به کمک MRI باشند. برای مثال دو مورد از مطالعات با کیفیت اخیر بر روی بیوپسیهای هدایتشده به کمک MRI، نتایج دلگرمکنندهای از MRI در کاهش تشخیص بیش از حد داشته است؛ اما اثرات این استراتژی بر عوارض طولانی مدت بر روی بیمار (مانند بروز سرطان پروستات، مرگومیر و عوارض ناشی از درمان) مبهم باقی مانده است.
- محدوده سنی و فواصل زمانی ایدهآل در مردانی که غربالگری را انتخاب میکنند کدام است؟ آزمایشهای تصادفی، پیشنهادهای متفاوتی در ارتباط با کفایت انجام تست PSA تنها یک بار و یا انجام چندبارهی آن میدهند و اینکه کدام استراتژی مناسبتر است مبهم باقی مانده است.
- عوارض غربالگری بر مردانی با ریسکهای بالاتر از متوسط (مردان با سابقه خانوادگی سرطان، مردان از نژاد آفریقایی، مردان با وضعیت اجتماعی اقتصادی پایینتر) کدام است؟ آیا ارزشها و اولویتهای آنها با عموم مردان متفاوت است.
| از آموزش تا عمل
· به چه کسانی غربالگری PSA را برای سرطان پروستات پیشنهاد میکنید؟ آیا احتمال دارد که این مقاله طرز عملکرد شما را تغییر بدهد؟ · چطور مزایا و معایب بالقوه غربالگری PSA را به مردان مراجعهکننده توضیح میدهید؟ چگونه این مقاله به شما در مطرح کردن این عوارض کمک میکند؟ · چگونه به بیمار در تصمیمگیری برای انجام غربالگری PSA با توجه به ارزشها و اولویتهایشان کمک میکنید؟ |
| بیماران چگونه در شکلگیری این مقاله نقش داشتند:
سه تن از افراد واجد شرایط برای غربالگری PSA از اعضای اصلی کمیته بودند. آنها نتایج مهم را شناسایی و مباحث را به ارزشها و اولویتها هدایت کردند. آنها در تمام تلهکنفرانسها و گفتوگوها بر روی شواهد و توصیهها بهوسیله ایمیل شرکت داشتند. آنها همچنین در شناسایی مشکلات عملی مرتبط به تصمیمگیری برای انجام غربالگری PSA شرکت داشته و تمام معیارهای لازم برای نویسندگی این مقاله را داشتند. |
این مقاله ترجمهای است از:
Prostate cancer screening with prostate-specific antigen (PSA) test: a clinical practice guideline
BMJ: first published as 10.1136/bmj.k3581 on 5 September 2018
برای دانلود فایل pdf بر روی لینک زیر کلیک کنید
ورود / ثبت نام