مروری تازه بر خانواده نیسریا ها
دكتر رضا ميرنژاد (استاد دانشگاه)
کوکسیهای گرم منفی که در انسان سبب عفونتهای چرکی در برخی نواحی از دستگاه تناسلی و تنفسی میشوند، شامل خانواده نیسریاها، بوردتلاها و هموفیلوسها میباشند. این باکتریها در انسان سبب عفونتهایی مثل اورتریت چرکی (گونوره یا سوزاک)، مننژیت، پنومونی، برونشیت، سینوزیت، اوتیت، کونژنکتیویت و سیاهسرفه (پرتوسیس) میشوند. در این مقاله تنها خانواده نیسریاها بحث میشود و در مقالات بعدی خانوادههای بوردتلا و هموفیلوس بحث خواهند شد.
نیسریاها:
خانواده نیسریاسه دارای چندین جنس است که عبارتند از:
- Neisseria
- Kingella
- Eikenella
- Simonsiella
- Alysiella
در گذشته این خانواده به چهار جنس نیسریا، کینگلا، موراکسلا و اسینتوباکتر تقسیم میشدند که افتراق آنها مطابق جدول زیر بود:
جدول 1: خصوصیات خانواده نیسریا بر اساس طبقهبندی قدیم
| جنس خصوصیات | مورفولوژی | تخمیر گلوکز | اکسیداز | کاتالاز | درصد مولکول گوانین + سیتوزین |
| نیسریا | کوکسی گرم منفی دوتایی | +/- | + | + | |
| موراکسلا | کوکسی گرم منفی باسیل | + | + | + | 46/5-53/5 |
| موراکسلا زیرجنس موراکسلا | کوتاه بهصورت دوتایی یا زنجیره کوتاه | – | + | + | 40-47/5 |
| موراکسلا زیرجنس برانهاملا | کوکسی | – | + | + | 40-47/5 |
| اسینتوباکتر | کوکسی بیضی یا باسیل کوتاه | +/- | – | + | 38-47 |
| کینگلا | باسیل | + | + | – | 47-55 |
جنس نیسریا کوکسی گرم منفی، هوازی و بیحرکت هستند که معمولاً بهصورت جفت یا دوتایی با سطوح صاف بوده که با ظاهری شبیه دانههای لوبیایی مانند کلیه یا دانههای قهوه دیده میشوند. این ارگانیسمها سخترشد هستند و در برخی موارد نیازمند اضافه نمودن خون، سرم، کلسترول و یا اسید اولئیک به محیط هستیم تا مهارکنندههای رشد نظیر اسیدهای چرب خنثی شوند.
نیسریا گونورهآ (گنوکوک) و نیسریا مننژیتیدیس (مننگوکوک) برای انسان بیماریزا هستند و بهطور مشخص در داخل یا در اطراف سلولهای پلیمورفونوکلئر (PMN) یافت میشوند. بقیه گونهها ساکن طبیعی مجاری تنفسی انسان بهشمار میروند که بندرت ایجاد بیماری در میزبانهای دارای سیستم ایمنی ضعیفشده میکنند و معمولاً بهصورت خارج سلولی هستند. انسان تنها میزبان نیسريا گونورهآ (باکتریی که اغلب گنوکوک نامیده شده و عامل سوزاک و انواع دیگر بیماریها مانند اورتریت چرکی، سروسیت، سالپنژیت، سپتیسمی، آرتریت، کونژنکتیویت، فارنژیت و بیماری التهابی لگن (PID) است) میباشد. اگرچه گنوکوک بهعنوان بخشی از فلور نرمال نیست، اما میتواند در زنان سبب عفونتهای بدون علامت گردد. سوزاک بیماریی است که دارای انتشار جهانی است و انحصاراً بهوسیله تماس جنسی و معمولاً از طریق مردان و زنان دارای عفونت بدون علائم بالینی منتقل میشود. میزان عفونتزایی این ارگانیسم بهحدی است که شانس کسب عفونت در یک بار تماس با شریک جنسی آلوده حدود 20 تا 30 درصد برای مردان و حتی بیشتر از این برای زنان است. با اجتناب از تماس جنسی با شریکهای جنسی متعدد، ریشهکنی سریع گنوکوکها در اشخاص آلوده بوسیلة تشخیص و درمان زودهنگام، یافتن موارد بیماری از طریق غربالگری جمعیت در معرض خطر و افراد در تماس با آنها و آموزش، میزان بروز عفونت در جامعه کاهش مییابد.
مننژیت مننگوکوکی بهصورت امواج همهگیری (مثلاً در اردوگاههای نظامی، در میان زائرین مذهبی، در نواحی جنوب صحرای آفریقا و در برزیل) و موارد کمی بهصورت تکگیر در فواصل بین همهگیریها رخ میدهد. در فواصل بین همهگیریها، 5 تا 20 درصد از افراد طبیعی ممکن است مننگوکوکها (اغلب از انواع غیرقابل گروهبندی) را در نازوفارنکس خود داشته باشند. در خلال همهگیری ممکن است میزان حاملین به حدود 70 تا 80 درصد برسد. قبل از افزایش تعداد موارد بیماری، تعداد حاملین افزایش مییابد. مننگوکوک همچنین در انسان سبب پنومونی، سپتیسمی، اورتریت، آرتریت، پلوریت و پریکاردیت میگردد. مننگوکوک همچنین از منابع تناسلی جدا میگردد، اما اهمیت بالینی آن در دستگاه تناسلی مشخص نشده است. هنگامی که کشت از این منابع انجام شود، باکتریها ممکن است اشتباهاً بهعنوان نیسریا گونورهآ تشخیص داده شوند، مگر در حالتی که تستهای مناسب برای افتراق این گونهها استفاده گردد.
تشخیص افتراقی گونههای نیسریا نیازمند استفاده از تستهای مختلف از جمله تخمیر قندها و تست سوپراکسول است که هزینهبر و وقتگیر است و در آزمایشگاههای ما متداول نیست. بهطورکلی اگر یک دیپلوکک گرم منفی و اکسیداز مثبت از مجاری تناسلی جدا شود، میتوان آن را گنوکوک تلقی نمود و اگر از مایع نخاعی جدا گردد، مننگوکوک تلقی میشود، اما جدا شدن میکروبی با چنین خصوصیاتی از سایر محلها مثل حلق به لحاظ پیامدهای طبی و قانونی محتاج جستجوی دقیق و احیاناً ارجاع به آزمایشگاه رفرانس جهت تشخیص قطعی است.
تشخیص آزمایشگاهی
برای تشخیص بیماریهای ناشی از نیسریاها، نمونههای خون، مایع مغزی– نخاعی (CSF)، ترشحات قسمت خلفی و بینی، مایع مفصلی، ضایعات جلدی خلط جهت شناسایی مننگوکوک، رکتوم، ترشحات مجاری ادراری، ترشحات ملتحمه چشم، ترشحات واژن، بیوپسی زخم، خون، مایع مفصلی و سوآب گلو جهت شناسایی گنوکوک به آزمایشگاه ارسال میشوند. توجه داشته باشید اگر کشت و انکوباسیون فوری امکانپذیر نیست، نمونه باید در سیستم انتقالی کشت (محیط کشت انتقالی نیمهجامد بافریشده استوارت و آمیز) حاوی CO2 قرار بگیرد تا شانس جداسازی افزایش یابد. گونههای بیماریزای نیسریا به خشکی و دمای بالا حساساند. آنها مزوفیل هستند و بهطورکلی در دمای اتاق بهطور ضعیف رشد دارند.
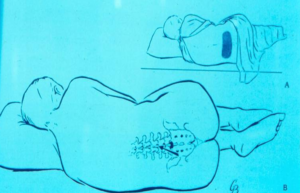
شکل (1): نحوه نمونهبرداری از مهرههای کمر جهت بررسی مایع مغزی- نخاعی
نکته 1: در جمعآوری نمونهها از بیماران مبتلا به گنوکوک بایستی از سوآب داکرون، ریون و کلسیم آلژینات با دسته پلاستیکی بجای سوآب پنبهای استفاده کرد، چرا که سوآب پنبه با دسته چوبی برای گنوکوک سمی است. برای نمونهگیری صحیح باید از مجاری ادراری مردان، 2 تا 3 سانتیمتر و در زنان 1 تا 2 سانتیمتر سوآب را وارد اندوسرویکس کرده و دو تا سه بار چرخاند.
نکته 2: معمولاً CSF در افراد مبتلا به مننژیت مننگـــوكوكي كدر بوده و تعداد پلیمورفونوکلئردر آن ml/400-20000 است. ميتوان دپيلوكك گرم منفی را بهراحتی در CSF سانتريفوژشده ديد. میزان پروتئین در CSF تا حد mg80-500 افزايش و میزان گلوكز کاهش یافته و به كمتر ازmg 35 در 100 میلیلیتر ميرسد.
نکته 3: نیسریا مننژیتیدیس جزء ارگانیسمهای سطح ایمنی (Biosafety) 2 است، لذا هرگونه دستکاری نمونههای مشکوک به آلودگی با مننگوکوک بایستی زیر هود انجام شود.
اسمیر مستقیم:
نایسریاها در رنگآمیزی گرم بهصورت دیپلوککهای گرم منفی لوبیایی شکل که دوبهدو پهلو به هم متصل هستند در داخل یا خارج PMN مشاهده میشوند.
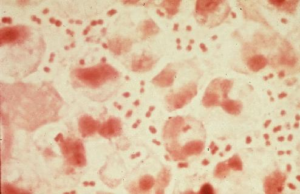
نکته: اگر در اسمیر مستقیم مجاری ادراری برای تشخیص گنوکوک، دیپلوککهای گرم منفی فقط در خارج گلبولهای سفید دیده شوند، نمیتوان به گنوکوک بودن آنها اطمینان داشت و باید بهصورت داخل سلولی هم دیده شوند (شکل 2).
اسمیر رنگآمیزیشده چرک مجاری ادراری مردان دارای حساسیت حدود 90 و اختصاصیت 99 درصد است، در صورتی که اسمیر رنگآمیزیشده مجاری ادراری و تناسلی زنان دارای حساسیت حدود 50 و اختصاصیت 90 درصد میباشد، به همین دلیل انجام تستهای تأییدی برای نمونههای مثبت مردان لازم نیست ولی برای نمونههای زنان باید با انجام کشت و تستهای مولکولی تأیید گردند.
شکل (2): اسمیر مستقیم مجاری ادراری برای تشخیص گنوکوک
دیپلوککهای گرم منفی بایستی داخل و خارج گلبولهای سفید دیده شوند
کشت:
تشخیص کامل دیپلوککهای شبیه به گنوکوک را همیشه باید بهوسیله کشت و بررسی خواص بیوشیمیایی تأیید نمود. نیسریاهای کومنسال و مننگوکوک هم بر روی بلادآگار و هم بر روی شکلات آگار (محیط شکلات آگار محیطی است که دارای خون حرارتدیده است) رشد میکنند، ولی گنوکوک خیلی سخترشد است و روی بلادآگار قادر به رشد نیست. بجای آن این باکتری روی محیط شکلات آگار یا روی محیطهای انتخابی و غنیشده حاوی نیازمندیهای تغذیهای و آنتیبیوتیکهایی جهت بازدارندگی از رشد باکتریهای سطوح مخاطی، کشت داده میشوند، از جمله این محیط کشتها میتوان به تایرمارتین اصلاحشده (MTM)، نیویورکسیتی مدیوم، GC-Lect و مارتین لوئیس آگار اشاره کرد. برای جلوگیری از رشد زیاد آلودهکنندهها و جهت بازدارندگی از رشد باکتریهای سطوح مخاطی، محیطهای کشت باید دارای داروهای ضدمیکروبی (مانند وانکومایسین μg/ml 3، کولیستین μg/ml7/5، آمفوتریسین B μg/m 1 و تریمتوپریم μg/ml3) باشند. توجه شود در بعضی محیطهای انتخابی از آنتیبیوتیکهای لینکومایسین (μg/ml1)، نیستاتین (μg/ml12/5) و آنیزومایسین (μg/ml20) همچنان استفاده میگردد. از آنجائی که حدود 10 درصد گنوکوکها در محیط حاوی آنتیبیوتیک رشد نمیکنند، بهتر است همراه محیط اختصاصی یک پلیت شکلات آگار ساده هم کشت داده شود.
نیسریا سینره، نیسریا سیکا، نیسریا سابفلاوا و نیسریا موکوزا برخلاف سایر گونههای نیسریا روی محیط تایرمارتین قدرت رشد ندارند. لازم به ذکر است که برخی از سویههای موراکسلا کاتارالیس نیز قدرت رشد روی این محیط را ندارند.
تلقیح مستقیم نمونهها به محیط در هنگام نمونهگیری و سپس انکوباسیون سریع در 35 درجه سلسیوس در حضور CO2 مناسب است. این امر میتواند به چندین روش انجام گیرد؛ از جمله قرار دادن محیط در جار شمعدار، قرار دادن محیط در کیسههای دربسته دارای قرصهای اسید سیتریک بیکربنات و قرار دادن محیطها در بطریهای دارای اتمسفر CO2. چنانچه لازم باشد هر یک از سیستمهای کشت به آزمایشگاه مرجع جهت بررسی فرستاده شوند، باید ابتدا به مدت یک شبانهروز جهت اطمینان از رشد ارگانیسم انکوبه گردند.
شرایط انکوباسیون
نیسریاها هوازی بوده، اما نیسریاهای بیماریزا به 5 درصد CO2 برای رشد احتیاج دارند، بنابراین برای جداسازی اولیه این باکتریها باید نمونهها را در انکوباتور یا جار بیهوازی (جار شمعدار) در حضور 5 درصد CO2 در 37-35 درجه سلسیوس کشت داد. لازم به ذکر است که دمای انکوباتور بسیار مهم است، بهطوریکه اگر دمای انکوباتور 37/5 درجه سلسیوس شود، گاه میتواند مانع رشد نیسریاها گردد. نیازمندی به CO2 وابسته به سویه بوده و در فازهای مختلف رشد ارگانیسم متغیر است و اغلب در کشتهای بعدی این نیازمندی برطرف میگردد. نیسریا مننژیتیدیس و بیشتر سویههای نیسریا گونورهآ توسط وانکومایسین، لینکومایسین و نیستاتین مهار نمیشوند. بندرت ایزولههای نیسریا گونورهآ بهویژه سویههای AUH که نیازمند آرژینین، اوراسیل و هیپوگزانتین هستند به وانکومایسین حساس میباشند. گنوکوکهای حساس به وانکومایسین بر روی محیطهای لینکومایسین رشد دارند، اگرچه به دلیل واکنش سینرژیک لینکومایسین و تریمتوپریم، تریمتوپریم باید از محیطهای حاوی لینکومایسین حذف گردد. اکثر سویههای حساس به وانکومایسین نیسریا گونورهآ نمیتوانند روی محیط تایرمارتین رشد کنند.
شکل کلنی:
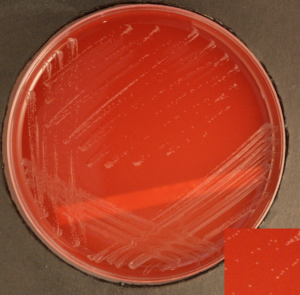
بعد از 24 ساعت انکوباسیون، کلنی گنوکوک بین mm1-5 خواهد بود. کلنیها به شکل محدب، کدر (Opaque)، به رنگ خاکستری تا سفید و براق بدون همولیز است. با گذشت زمان انکوباسیون، اندازه آن به mm3 هم میرسد. همچنین کلنیها معمولاً موکوئیدی هستند و با شستشو از سطح آگار کنده میشوند (شکل 3).
کلنیهای گنوکوک از نظر شکل و اندازه متغیر بوده و تا پنج تیپ میتوانند باشند که تیپهای T1 ,T2 دارای کلنی کوچک و تیپهای T3 ,T4 ,T5 دارای کلنی بزرگ میباشند، به همین جهت ممکن است در مرحله اول مشاهده نتیجه کشت، ظن آلودگی برود، اما این تنوع شکل کلنی از اختصاصات گنوکوک بوده و میتواند وجه تشخیصی آن باشد، بهویژه که اگر کشت دو تا سه مرتبه پاساژ داده شود، این تنوع آشکارتر میگردد.
شکل (3): کلنیهای گنوکوک روی محیط تایرمارتین
کلنیهای مننگوکوک بزرگتر از گنوکوک بوده و بعد از 24 ساعت انکوباسیون اندازه آن از یک میلیمتر تجاوز میکند. کلنی آن گرد و محدب با سطحی نرم، مرطوب و درخشان تا خاکستری است. در برخی از سوشها کلنیهای موکوئیدی مشاهده میشود. همچنین در بعضی از سوشها در محلی که غلیظ کشت داده شدهاند، ممکن است کلنیهای کرم رنگ ایجاد شود.
توجه: 48 ساعت بعد از کشت، ارگانیسمها را میتوان بهوسیله رنگآمیزی گرم، مثبت بودن آزمون اکسیداز، آزمونهای، کوآگولاسیون، رنگآمیزی ایمونوفلوئورسانس یا سایر آزمونهای آزمایشگاهی بهراحتی شناسایی کرد. نژاد باکتری را در کشت بعدی میتوان بهوسیله واکنشهای تخمیری مشخص کرد. با توجه به اینکه سایر نیسریاها علاوه بر نیسریا گونورهآ ممکن است از دستگاه تناسلی ایزوله شوند، انجام تستهای تأییدی قویاً پیشنهاد میگردد و همچنین برای همه ایزولههای جداشده از قسمتهای غیرتناسلی و در مواردی که سوءاستفادههای جنسی مورد شک است یا نیسریاهای جدا شده از کودکان، با استفاده از دو آزمون تأییدی متفاوت مورد شناسایی قرار میگیرد (جهت مسائل قانونی و اجتماعی).
نکته: نیسریا سیکا، نیسریا موکوزا و نیسریا سابفلاوا برخلاف سایر نیسریاها قدرت رشد روی محیط نوترینت آگار در دمای 25 درجه سلسیوس را دارند. موراکسلا کاتارالیس هم قدرت رشد در این شرایط را دارد.
تست اکسیداز
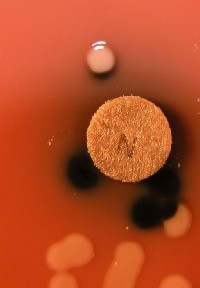
نیسریاها از دیگر کوکسیهای مخاطی بر اساس نیازمندیهای پیچیده، ویژگیهای رنگآمیزی و واکنش تست اکسیداز متمایز میشوند. در تست اکسیداز، از تترامتیلپارا فنیلایندامیندیهیدروکلراید 1 درصد (معرف کواکس) بهعنوان معرف استفاده میشود. یک قطره از معرف بهطور مستقیم روی یک یا چند کلنی باکتری که روی کاغذ صافی گذاشته شده است، ریخته میشود. همچنین میتوان دیسک حاوی معرف تست اکسیداز را مستقیماً روی کلنی در سطح محیط کشت قرار داد. اگر باکتری در کلنی دارای سیتوکروم اکسیداز انتهائی باشد، رنگ معرف ظرف چند ثانیه بنفش یا سیاه میشود. نایسریاها اکسیداز مثبت میباشند (شکل 4).
شکل (4): تست مثبت اکسیداز در نیسریاها
در جدول زیر ویژگیهای نیسریاهای بیماریزا و کومنسال با دیگر باکتریهایی که اغلب از سطوح مخاطی جدا میشوند، مقایسه شده است.
جدول 2- ویژگیهای نیسریاها و دیگر باکتریهایی که اغلب از سطوح مخاطی جدا میشوند
| باکتری | رنگآمیزی گرم | نوع هموليز | رشد در
بلاد آگار |
رشد در شکلات اگار | نتیجه تست اكسيداز | نتیجه تست كاتالاز |
| نیسریا كومنسال | ديپلوكوك گرم منفی | متغیر | + | + | + | + |
| نیسریا بیماریزا | ديپلوكوك گرم منفی | گاما | متغير* | + | + | + |
| استرپتوکوک گروه A | كوكسي گرم مثبت (زنجيره) | بتا | + | + | – | – |
| استرپتوکوکوس ويريدانس | كوكسي گرم مثبت (زنجيره) | a | + | + | – | – |
| پنوموكوك | ديپلوكوك گرم مثبت | a | + | + | – | – |
| استافیلوکوکوس اورئوس | كوكسي گرم مثبت (خوشه) | b | + | + | – | + |
*نیسریا مننژیتیدیس را میتوان روی بلاد آگار کشت داد ولی نیسریا گونورهآ را نمیتوان کشت داد.
تست سوپراکسول:
این تست را میتوان برای تمایز گنوکوک، مننگوکوک و نیسریا لاکتامیکا استفاده کرد. تست سوپراکسول مشابه تست اکسیداز اجرا میشود، با این تفاوت که از آب اکسیژنه (H2o2) 30 درصد بهجای 3 درصد استفاده میگردد. هنگامی که باکتری با H2o2 روی یک لام مخلوط شوند، اگر امولسیون دارای گنوکوک و نیسریا کوچی باشد، بهسرعت به مقدار زیاد حباب ایجاد میکنند، اما اگر میزان حباب تولیدشده کم بود یا اصلاً تولید نشد، باکتری مننگوکوک یا نیسریا لاکتامیکا است.
تست تخمیر قندها:
بهمحض اینکه یک ایزوله بهعنوان نیسریا شناسایی شد، باید تعیین گونه گردد. گونههای نایسریا بر اساس توانایی آنها در تخمیر چهار قند (گلوکز، مالتوز، سوکروز ولاکتوز) از همدیگر متمایز میشوند.
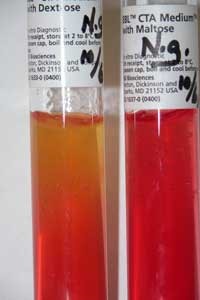
روش اجرا: در تست تخمیر قندها از محیط سیستئین تریپتیکاز آگار (CAT) که در هر لوله حاوی یک قند فوق و یک معرف (فنل رد) است، استفاده میگردد. نمونهها به داخل لولهها تلقیح میگردند و بعد از 24 ساعت از انکوباسیون در 35 درجه سلسیوس در شرایط بدون CO2، نتایج خوانده میشود. در صورت مثبت بودن تست و داشتن قدرت تخمیر قند، رنگ از قرمز به زرد تبدیل میگردد (شکل 5). امروزه یک تست سریع رنگسنجی برای ارزیابی مصرف قند (API Quadferm+) در دسترس است. در این سیستم تجاری، تلقیح باید از یک کشت خالص ایزوله انجام گیرد، لذا تشخیص اساساً 24 ساعت پس از جداسازی ارگانیسم امکانپذیر است. تولید اسید در برخی از ایزولههای گنوکوک و تا حدودی در مننگوکوک ممکن است از نظر تفسیر مشکل بوده و یا توسط برخی کیتها گمراهکننده باشد و سویههایی از نیسریا گونورهآ که مقدار کمی اسید تولید میکنند ممکن است گلوکز منفی تفسیر شوند. برخی از سویههای نیسریا سینرا که معمولاً از گلوکز اسید تولید نمیکنند ممکن است در برخی از سیستمها گلوکز مثبت به نظر آیند.
شکل (5): تست تخمیر قند روی محیط سیستئین تریپتیکاز آگار
(لوله سمت چپ تست مثبت و لوله سمت چپ تست منفی)
در جدول 3 سادهترین راههای افتراق گنوکوک و مننگوکوک ارائه شده است. در صورتی که ایزوله جداشده دارای هرکدام از خصوصیات ذیل باشد، آن نیسریای پاتوژن نیست:
1- تولید پیگمان
2- رشد در 22 درجه سلسیوس (شکلات آگار)
جدول 3: ویژگیهای گنوکوک و مننگوکوک جهت افتراق آن دو
| ویژگی | گنوکوک | مننگوکوک |
| رشد بر روی شکلات آگار | + | + |
| رشد بر روی بلادآگار | – | + |
| رشد بر روی نوترینت آگار در 35 درجه سلسیوس | – | + |
| تولید اسید از گلوکز | + | + |
| تولید اسید از مالتوز | – | + |
| تست سوپراکسول | + | – |
نکته 1: اگر نمونه خون حاوی سدیم پلیآنتول سولفونات (SPS) است، بایستی سریعاً به داخل محیط کشت اختصاصی نیسریاها انتقال داده شود، چرا که SPS اثر بازدارندگی روی رشد نیسریاهای پاتوژن دارد. لازم به ذکر است که میتوان با اضافه کردن ژلاتین استریل (1 درصد حجم نهائی) به محیط کشت، یا با ایزلاتور (لیز با سانتریفوژ) به نمونه خونی اثر SPS را خنثی کرد.
نکته 2: در جار شمعدار که پلیتهای مربوط به گنوکوک و مننگوکوک را قرار میدهید، یک پنبه مرطوب جهت تأمین رطوبت موردنیاز تعبیه نمایید. در ضمن از شمع رنگی نباید استفاده کرد چرا که برای آنها سمی است.
نکته 3: در تماس با افراد مشکوک به مننژیت محتاط باشید، زیرا که تماس نزدیک (مثل غذا خوردن و خوابیدن) با بیمار مننگوکوکی خطر ابتلا به مننژیت را تا 1000 مرتبه افزایش میدهد.
نکته 4: جهت افتراق کوکوباسیلهای گرم منفی از دیپلوکک میتوان آن را در مجاورت دیسک پنیسیلین 10 واحدی کشت داد و از حاشیه هاله رشد، لام تهیه کرده و رنگآمیزی نمود. بدیهی است که در این صورت باسیلها بهطور واضح از کوکسیها متمایز خواهند شد.
سرولوژی:
سرم و مایع مجاری تناسلی حاوی آنتیبادیهای IgG ,IgA علیه مژه، پروتئینهای غشاء خارجی و LPS گنوکوک است. بعضی از IgMهای سرم انسان در محیط آزمایشگاهی برای گنوکوکها کشنده است. در اشخاص آلوده، آنتیبادیهای ضدمژه و پروتئینهای غشاء خارجی را میتوان با روشهای ایمونوبلاتینگ، رادیوایمونواسی و الیزا نشان داد، با این وجود این آزمایشها به چند دلیل زیر برای کمک به تشخیص مفید نیستند:
ناهمگونی آنتیژنی گنوکوکها، تأخیر در تولید آنتیبادیها در عفونتهای حاد و سطح بالای آنتیبادیها در افراد فعال از نظر جنسی.
تستهای سوبسترا- آنزیم تشخیص سریع (1 تا 4 ساعت) در ایزولههای دیپلوکوک گرم منفی اکسیداز مثبت جداشده از محیطهای انتخابی را فراهم کردهاند. این تستها برای تمایز سویههای مالتوز منفی مننگوکوک از گنوکوک ارزشمند هستند، اما دارای تغییر رنگ کمی بوده و لذا اگر تفسیر بهخوبی انجام نگیرد ممکن است نیسریا مننژیتیدیس و سایر گونههای نیسریا به اشتباه نیسریا گونورهآ در نظر گرفته شوند، علاوه بر این، سویههای نیسریا سینرا و کینگلا دنتیریفیکانس که بروی محیطهای انتخابی گنوکوک توان رشد دارند در صورتی که توسط سایر روشها تأیید نشوند ممکن است اشتباهاً گنوکوک تشخیص داده شوند. محصولات تجاری که تستهای سوبسترا- آنزیم را با تستهای متداول اصلاحشده تلفیق نمودهاند، شناسایی دقیق گونههای نیسریا و هموفیلوس را فراهم میکنند.
نکته: تستهای ایمونولوژی مورد استفاده برای شناسایی گنوکوک مانند آگلوتیناسیون را میتوان برای تأیید تشخیص بیوشیمیایی گنوکوک استفاده کرد. برای این منظور 3 تست وجود دارد: تست GCمنوکلونال، GonoGen I و GonoGenII. نتایج مثبت و منفی کاذب در استفاده از این ترکیبات گزارش شدهاند.
آنتیبادیهای ضدپلیساکاریدهای مننگوکوکی را میتوان با لاتکس آگلوتیناسیون یا هماگلوتیناسیون یا با فعالیت باکتریکش آنها اندازهگیری کرد. این آزمایشها فقط در آزمایشگاههای مرجع انجام میشوند.
تستهای آمپلیفیکاسیون اسید نوکلئیک[1]:
تعدادی از آزمایشگاهها برای تشخیص مستقیم جهت حضور گنوکوک، از پروب اسيد نوكلئيك استفاده میکنند. سنجش پروب تقویتشده با کمولومینسانس Chemiluminescence’s-enhanced probe بنام rRNA- PACE گنوکوکي داراي 90 درصد حساسيت و 99/4 درصد اختصاصيت برای نیسریا گونورهآ است، همچنین در بعضی از آزمایشگاهها از PCR و آمپلیفیکاسیون جایگزینی زنجیره {Strand displacement amplification (SDA)} جهت شناسایی گنوکوک استفاده میگردد.
اندازهگیری با روشهای مولکولی براي نمونههای ضایعات تناسلي در عرض 2 ساعت جواب ميدهد و بر روی نمونه ادرار قابل اجرا است، اما دارای سه محدودیت است:
اول: نميتوان بهوسیله این تست نمونههاي خارج دستگاه تناسلي (برای مثال از ركتوم یا خون) را بررسي کرد.
دوم: حساسيت این روش كمتر از كشت باكتري است چرا که با سایر نیسریاها واکنش متقاطع میدهد.
سوم: نتايج بدست آمده در اين تست به دلیل غيرقابل استفاده بودن نمونه مورد استفاده در سایر تستها، با کشت قابل تأیید نیست.
این تست در افرادی که تحت درمان قرار گرفتهاند نمیتواند بهعنوان یک تست تکی مورد استفاده قرار گیرد چرا که این تستها تا 3 هفته بعد از درمان موفق همچنان مثبت باقی میمانند. لازم به ذکر است که افرادی که هم تحت درمان قرار گرفته و درمان نشدهاند بایستی با کشت مورد بررسی قرار بگیرند.
در آزمایشگاههای پیشرفته از تکنیک مولکولی PCR برای تشخیص مستقیم مننگوکوک در نمونه استفاده میگردد.
آنتیبیوگرام:
نظر به اینکه اکثر گنوکوکها نسبت به پنیسیلین، سولفونامیدها و آنتیبیوتیکهای دیگر مقاومت نشان میدهند، بهتر است با انجام آنتیبیوگرام، آنتیبیوتیک مناسب جهت درمان را انتخاب کرد. در صورتی که نمونه به پنیسیلین مقاوم باشد بهتر است گزارش نمود که آیا بتالاکتاماز مثبت است یا منفی. در حال حاضر از دیسکهای پنیسیلین، سفالوسپورینهای تزریقی، خوراکی (مانند سفیکسیم، سفوتاکسیم، سفتراکسون، سفیمتازول، سفوتتان، سفوکسیتین و سفورکسیم)، تتراسایکلین، فلورکینولونها (سیپرفلوکساسین، افلوکساسین، لوفلوکساسین) و اسپکتینومایسین جهت آنتیبیوگرام استفاده میشود. مقاومت به فلورکینولونها درگنوکوک مشاهده شده است، ولی به سفالوسپورینها هنوز مقاومت مشاهده نگردیده است، لذا اگر پس از درمان هنوز علائم بیماری وجود دارد بایستی تست تعیین حساسیت انجام گیرد. تولید بتالاکتاماز را میتوان با استفاده از سفالوسپورینهای کروموژنیک شناسایی نمود. دیسک دیفیوژن را میتوان با استفاده از GC آگار حاوی یک درصد مکمل رشد جهت تعیین حساسیت نیسریا گونورهآ به سفالوسپورینها، کینولونها و اسپکتینومایسین استفاده نمود. CLSI روش آگار دایلوشن یا دیسک دیفیوژن را جهت انجام تستهای نیسریا گونورهآ پیشنهاد نموده است، علاوه بر آن E-test را نیز میتوان انجام داد. به دلیل اینکه هیچ سویه مقاومی تاکنون ثبت نشده است، فقط برای برخی عوامل Break point حساسیت در دسترس است؛ برای مثال اگر ایزولهای با نتایج عدم حساسیت به سفالوسپورینهای نسل سوم شناسایی شود، تستهای تأییدی و ارسال به آزمایشگاههای مرجع بایستی انجام گیرد.
با توجه به اینکه حساسیت سویههای مننگوکوک به پنیسیلین کمی کاهش یافته، ولی هنوز این دارو جهت درمان عفونتهای مننگوکوک استفاده میگردد. انجام تست حساسیت ضدمیکروبی و تعیین MIC برای ایزولههای مننگوکوک مشکل است. طبق توصیه CLSI برای میکرودایلوشن و یا آگار دایلوشن از محیط مولرهینتون براث غنیشده با کاتیون (2 تا 5 درصد خون لیزشده اسب) و یا مولرهینتون آگار (5 درصد خون گوسفند) استفاده میشود. غنیکنندههایی نیز مانند ایزوویتال X (1 درصد) ممکن است موردنیاز باشد. در آزمایشگاههایی که فاقد تستهای تعیین حساسیت برای نیسریا مننژیتیدیس هستند، اگر شکست درمانی با پنیسیلین مشاهده شود میتوان تست بتالاکتاماز را با استفاده از دیسک سفالوسپورین کروموژنیک و دیسک نیتروسفین سفیناز انجام داد و چنانچه نتیجه تست مثبت بود ایزولهها جهت انجام تستهای بیشتر به آزمایشگاه مرجع ارسال شوند.
سایر نیسریاها
نیسریا لاکتامیکا بسیار بندرت ایجاد بیماری میکند، ولی از این نظر اهمیت دارد که در محیطهای انتخابی که برای کشت نمونههای بالینی گنوکوک و مننگوکوک استفاده میشوند (مانند محیط تایر- مارتین تغییریافته) رشد میکند. نیسریا لاکتامیکا میتواند از نازوفارنکس 3 تا 4 درصد از افراد کشت داده شود و اغلب در کودکان یافت میگردد. برخلاف سایر نیسریاها، نیسریا لاکتامیکا لاکتوز را تخمیر میکند (جدول 4).
نیسریا سیکا، نیسریا سابفلاوا، نیسریا سینرا، نیسریا موکوزا و نیسریا فلاویسنس نیز جزء فلور طبیعی مجاری تنفسی بخصوص نازوفارنکس هستند که بسیار بندرت ایجاد بیماری میکنند. نیسریا سینرا از نظر الگوهای تخمیری کربوهیدارتها شبیه به نیسریا گونورهآ است (جدول 4).
موراکسلا کاتارالیس
موراکسلا کاتارالیس که قبلاً برانهاملا کاتارالیس و قبل از آن نیسریا کاتارالیس نامیده میشد، یکی از اعضای فلور طبیعی در 50-40 درصد از کودکان دبستانی است. این ارگانیسم دارای کپسول بوده و پیلیها از غشای خارجی آن به بیرون گسترش دارند و همانند ادهسینها عمل میکنند. موراکسلا کاتارالیس ایجاد برونشیت، پنومونی (خصوصاً در افرادی با بیماریهای زمینهای مزمن و ریوی)، سینوزیت، عفونت گوش میانی و التهاب ملتحمه (کونژنکتیویت) میکند و همچنین از عوامل ایجاد عفونت در بیماران دچار نقص ایمنی است. برخلاف دیگر اعضای جنس موراکسلا (نظیر موراکسلا لاکوناتا[2]، موراکسلا اوسلئنسیس[3] و موراکسلا آتلانتا[4] که باسیلی شکل هستند، کوکسی شکل بوده و از نظر ظاهری شبیه نیسریاها است. این باکتریها اکسیداز و کاتالاز مثبت هستند، اما به دلیل توانایی آنها در رشد روی محیط بلاد آگار، فقدان متابولیسم اکسیداتیو (قندها را تخمیر نمیکنند) و تولید DNase از گونههای نیسریا افتراق داده میشوند. (جدول 4)، همچنین موراکسلا کاتارالیس تولید بوتیرات استراز میکند که پایهای برای آزمایشهای فلئورومتریک سریع برای شناسایی آن است. بسیاری از نژادهای موراکسلا کاتارالیس در عفونتهای مهم علامتدار، بتالاکتاماز تولید میکنند که توسط نیتروسفین قابل شناسایی هستند. این ارگانیسمها باید مقاوم به پنیسیلین در نظر گرفته شوند، زیرا ایزولهها معمولاً به سفالوسپورینها، تریمتوپریم- سولفامتوکسازول و عوامل مهارکننده بتالاکتاماز حساس باقی ماندهاند.
جدول (4): ویژگیهای نیسریاها، برانهاملا و کینگلا جهت افتراق آنها
| نیاز به CO2 | DNase | لاکتوز (ONPG) | سوکروز | فروکتوز | مالتوز | کلوگز | کاتالاز | سوپراکسول | پیگمانت | گونه |
| خیلی ضروری | – | – | – | – | – | + | + | + | – | N. gonorrhoeae |
| مهم | – | – | – | – | + | + | + | – | – | N. meningitidis |
| کم | – | + | – | – | + | + | + | – | – | N. lactamica |
| کم | – | – | – | – | – | – | + | – | – | N.cinerea |
| نیاز ندارد | – | – | – | – | + | + | + | – | – | N. polysaccharea |
| مهم | – | – | – | – | – | + | + | + | – | N. kochii |
| نیاز ندارد | – | – | – | – | – | – | + | – | + | N. flavescens |
| نیاز ندارد | – | – | + | + | + | + | + | – | متغیر | N. sicca |
| نیاز ندارد | – | – | متغیر | متغیر | + | + | + | – | + | N. subflava |
| نیاز ندارد | – | – | – | – | – | متغیر | – | – | – | N.elongata |
| نیاز ندارد | – | – | + | + | + | + | + | – | + | N. mucosa |
| نیاز ندارد | + | – | – | – | – | – | + | – | – | M. catarrhalis |
| مهم | – | – | – | – | – | + | – | – | – | K. denitrificans |
[1] Nucleic Acid Amplification Tests (NAAT)
[2] Moraxella lacunata
[3] Moraxella osleonsis
[4] Moraxella atlantae
موراکسلا کاتارالیس Moraxella catarrhalis
نکات مهم کاربردی در میکروبشناسی بالینی (1)
نکات مهم کاربردی در میکروبشناسی بالینی (3)
تازههایی از باسیل گرم منفی غیرتخمیرکننده
https://www.sciencedirect.com/topics/medicine-and-dentistry/neisseria
برای دانلود پی دی اف برروی لینک زیر کلیک کنید
ورود / ثبت نام