مروری بر روشهای تشخیصی استرونژیلوئیدس استرکولاریس
دکتر صفا آریامند، دانشیار انگلشناسی
شهرام خادم وطن، دانشجوی انگلشناسی
مقدمه:
انگل استرونژیلوئیدس استرکولاریس در تمام نقاط جهان بخصوص مناطق گرمسیری و نیمه گرمسیری در کشورهای آفریقایی، آمریکای جنوبی، آسیای جنوب شرقی و بندرت در ایالات متحده و اروپا نیز دیده میشود. این انگل در ایران هم وجود داشته و بیشتر در نواحی شمالی کشورمان در کشاورزان و چایکاران و شالیکاران شایع است. شیوع این انگل در سرتاسر دنیا 100-30 میلیون نفر است، اما برآوردها به دلیل حساسیتهای ضعیف روشهای غربالگری نامطمئن است. میزبان اصلی آن فقط انسان است، ولی در موارد نادر گونه میمونی به نام استروژیلوئیدس فولبورنی نیز دیده شده است.
محل جایگزینی انگل روده باریک است و کرم ماده وارد مخاط پرزهای روده شده و در آن بهصورت مارپیچ نقب زده، تخمگذاری میکند و مواد غذایی خود را بدست میآورد. کرمها اغلب در دئودنوم و ژژنوم فوقانی دیده میشوند، ولی در عفونتهای شدید؛ پیلور، رودهی کوچک و بزرگ، مجرای صفراوی و مجرای لوزالمعده نیز ممکن است گرفتار شوند. فرم بیماریزا، لارو فیلاریفرم و راه آلودگی از طریق پوست است. این انگل به دو صورت آزاد و انگلی وجود دارد که از نظر شکلشناسی تفاوتهای کمی بین آنها دیده میشود. پس از باز شدن تخم، لارو رابدیتیفرم وارد اپیتلیوم غدهای و سپس مجرای روده شده و با مدفوع خارج میشود.
بیماری طی سه مرحله ایجاد میشود:
1- مرحله ورود لاروها به داخل پوست که مربوط به ورود لاروهای فیلاریفرم میشود. علائم بهصورت سوزش، خارش، گاهی کهیر و همچنین نقاط خونریزی که جای آنها تغییر میکند (به علت حرکت لاروها)، است. به این نقاط creeping eruption یا بثورات خزنده میگویند.
2- مرحله مهاجرت: که مربوط به وجود و حرکت لاروها در ریه است. علائم مانند کرمهای قلابدار و آسکاریس میباشد (سندرم لفلر).
٣- مرحله ناراحتی گوارشی: در آلودگیهای خفیف علائم ظاهر نمیشود، ولی چنانچه تعداد انگل و یا لاروها زیاد باشد باعث تورم مخاط روده و اسهال همراه با سوء جذب میشود که در این حالت قطعهای از روده به وسعت 0/5 تا ١ سانتیمتر کنده شده و همراه مدفوع دفع میشود که به این حالت تروپیکال اسپرو گفته میشود. ائوزینوفیلی تا ٧٠ % بالا میرود. در اثر کاهش و یا از بین رفتن ایمنی، عفونت منتشره ایجاد مینماید. در بیماری ایدز که فرد دچار نقص ایمنی میباشد در برخی موارد علت مرگ را همین نوع انگل دانستهاند. همچنین در بیماریهائی مثل سرطان، مننژیت، ایدز، سل و سیفلیس که دفاع بدن کم میشود هم میتواند منجر به مرگ شود. داروی انتخابی برای درمان استرونژیلوئیدس، ایورمکتین یا آلبندازول بهعنوان جایگزین است. همه بیمارانی که در معرض خطر استرونژیلوئیدس منتشر هستند باید درمان شوند.
روشهای تشخیصی:
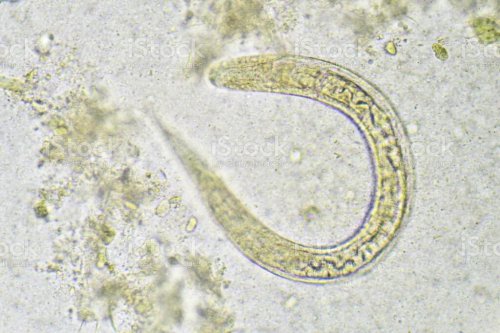
در گذشته یک تست جلدی با استفاده از عصاره لارو فیلاریفرم برای مدت 70 سال استفاده میشده است. این تست آنتیبادی IgE را ارزیابی کرده و 80% قابل اعتماد بود، ولی اکنون بدلیل واکنشهای متقاطع با عفونتهای فیلاریایی و سایر بیماریهای کرمی رودهای فسخ شده است. امروزه تشخیص آزمایشگاهی مبتنی بر آزمایش مدفوع و محتویات دئودنوم به روش مستقیم یا تغلیظ است. وجود لاروهای رابدیتیفرم متحرک و مشخص کرم در نمونهی مدفوع تازه وجه تشخیص مهمی است (1).
1: روش Wet mount یا گسترش مرطوب
آزمايش مدفوع براي جستجوی تکیاختهها (تروفوزئيت، کيست) و کرمها (لارو، تخم و برخي فرمهای بالغ) انجام میشود. کرمهای بالغ و قطعات کرمهای نواري را با چشم غیرمسلح میتوان مشاهده كرد، ولي تخمها، لاروها، تروفوزوئيتها و کیستها را تنها با ميكروسكوپ میتوان ديد. براي مشاهده اين اجسام در مدفوع، نمونه مدفوع را بايد بهخوبی تهيه كرد و با دقت مورد مطالعه ميكروسكوپي قرار داد.
یکی از معایب این روش در تشخیص استرونژیلوئیدس، نیاز به فرد میکروسکپیست ماهر و باتجربه میباشد. بدلیل کم بودن تعداد لاروها احتمال گزارش منفی کاذب بیشتر میشود.
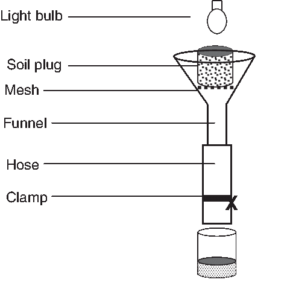
2: روش برمن:
با استفاده از این روش میتوان شانس مشاهده لارو انگل در مدفوع تازه را افزایش داد (شکل 1). در این روش لاروها بهطور فعال از میان یک تور سیمی که با گاز دیگری پوشیده شده عبور کرده و وارد آب میشوند و در آنجا جمع میشوند. در این روش 10 گرم نمونه مدفوع را با اپلیکاتور روی الک توری پخش کرده و بر روی یک قیف که در انتهای آن یک لوله پلاستیکی و گیره وصل است، قرار داده میشود. اگر نمونه اسهالی یا مدفوع آبکی باشد میتوان آن را روی یک کاغذ صافی پخش کرد و سپس وارونه روی گاز قرار داد. پس از 2 ساعت، 5 میلیلیتر از رسوب ته لوله با پیپت پاستور برداشته شده و از نظر وجود لارو مرحله اول مورد بررسی قرار میگیرد.
شکل 1: روش برمن در تشخیص استرونژیلوئیدس
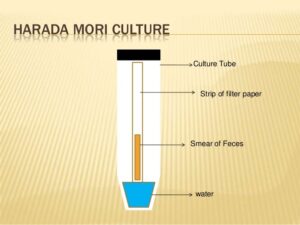
3: روش هارداموری:
برای یافتن عفونتهای سبک کرم قلابدار، استرونژیلوئیدس و تریکوسترونژیلوس بهگونهای که تشخیص اختصاصی را سهولت بخشد، تکنیک روی نوار کاغذ صافی هاراداموری بسیار سودمند است. این روش توسط هارادا و موری ابداع شد. در این تکنیک باید در دست زدن به نوار کاغذ صافی احتیاط کرد، زیرا لارو عفونتزای استرونژیلوس ممکن است همانند مهاجرت بهطرف پایین، به سمت بالا نیز مهاجرت نماید. در این روش مقدار 0/5 گرم مدفوع را در مرکز نوار باریک کاغذ صافی گسترش داده و به هر لوله سانتریفوژ 4 میلیلیتر آب مقطر اضافه میشود. نوار داخل لوله قرار داده شده بطوریکه انتهای نوار نزدیک ته لوله باشد. لوله در دمای 28-24 درجه سلسیوس نگه داشته میشود. جریان موئینه آب را بهطرف بالا کشانده و مدفوع را مرطوب نگاه میدارد. لارو عفونتزا را میتوان بعد از روز پنجم یافت.
شکل 2: روش هاراداموری در تشخیص استرونژیلوئیدس
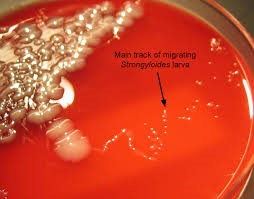
4: روش کشت در پلیت آگار (APC: Agar plate culture):
عفونت با نماتودها تولید لاروهایی میکند که در خاک یا بافتها از تخم خارج میشوند و با استفاده از روشهای خاصی برای تغلیظ لارو میتوان آنها را تشخیص داد. این تکنیکها بخصوص برای آلودگیهای کرمهای قلابدار، استرونژیلوئیدس و تریکوسترونژیلوسها مفید هستند. رشد مرحله عفونتزای لارو نماتودها به تشخیص اختصاصی کرمهای قلابدار از تریکوسترونژیلوسها کمک میکند، زیرا تخم بسیاری از این کرمها از همدیگر قابل تشخیص نیست و تشخیص اختصاصی بر اساس مشاهده مورفولوژی لارو قرار دارد. در این روش 2 گرم مدفوع را در وسط محیط کشت آگار گذاشته و دورادور لبههای محیط کشت را با نوارچسب مهروموم میکنیم و 48 ساعت در دمای 28 درجه سلسیوس نگه داشته و سپس از نظر وجود لارو بررسی میکنیم. لاروهای زنده استرونژیلوئیدس دارای حرکت شلاق گونه روی محیط کشت هستند، لاروهای انگل بر سطح آگار خزیده و با خود باکتریهای موجود در مدفوع را نیز به همراه میبرند و به این صورت از خود ردپا برجای میگذارند. در این روش به دلیل کاهش بار انگل و حذف لاروها لازم است نمونههای متفاوت در روزهای مختلف گرفته شود. برای ایمنی بیشتر و جلوگیری از خروج لارو عفونی، میتوان از پتریدیش دوجداره استفاده نمود که در فضای بین دو ظرف گلیسیرین 25% ریخته میشود. مسیر حرکت لاروها را میتوان با چشم غیرمسلح مشاهده نمود، ولی پتریدیش باید توسط میکروسکوپ ترکیبی با یک فیلتر سبز رنگ و با بزرگنمایی 40× بررسی شود. بهمنظور تشخیص نهایی میتوان با استفاده از یک پنس داغ، چاله کوچکی در آگار ایجاد کرد و سپس فرمالین 10% اضافه کرد، با استفاده از پیپت پاستور از ته آن، مایع موجود را برداشته و رسوب حاصل از نظر وجود لارو بررسی میشود. این روش حساسترین روش تشخیصی است (شکل 3) (2).
شکل 3: روش کشت در پلیت آگار (APC)
5: کشت روی ذغال چوب:
یکی دیگر از روشهای کشت لارو کرم قلابدار، استرونژیلوئیدس و تریکوسترونژیلوئیدس استفاده از کشت روی ذغال است. این نوع کشت شرایطی مشابه شرایط طبیعی فراهم میکند. این روش راه مناسبی جهت جمعآوری مقدار زیادی لارو عفونتزا برای کارهای تحقیقاتی میباشد. در این روش مقدار کمی از مدفوع را با قسمتی از ذغال مخلوط کرده، سپس مخلوط را در یک لیوان کاغذی گذاشته و پس از مرطوب کردن، آن را در حرارت اتاق قرار میدهند. پس از 7-5 روز میتوان لارو را روی ذغال یا داخل آب مشاهده کرد. این روش برای شناسایی لارو استرونژیلوئیدس و تریکوسترونژیلوئیدس به کار میرود.
6: روش انتروتست:
شامل بلعیدن نخ نایلونی در داخل کپسول ژلاتینی و سپس گرفتن دوباره آن همراه با لاروهای به دام افتاده است. در موارد هاپیراینفکشن، لارو ممکن است در خلط یا حتی ادرار یافت شود. این روش برای بازیابی تخم کلونورکیس، اوپیستورکیس، فاسیولا و سایر انگلهای روده کوچک مانند ژیاردیا و کریپتوسپوریدیوم نیز استفاده میشود (شکل 4).
شکل 4: روش انتروتست در تشخیص استرونژیلوئیدس
7: روشهای رادیولوژیک:
در عفونتهای خفیف، تصویر رادیولوژیک روده باریک ممکن است کاملاً طبیعی باشد، اما در برخی افراد نشانههای تورم اثنیعشر یا ژژنوم دیده میشود. در عفونتهای شدید تغییراتی چون افزایش قطر لومن روده باریک، ادم مخاطی، هایپوتونی منتشر و زخمهای مخاطی در روده باریک مشاهده میشود (3, 4).
8: روشهای سرولوژیک:
به دلیل عدم کارایی آزمایش مدفوع در تشخیص این عفونت انگلی، روشهای سرولوژیک متنوعی بر اساس تجسس آنتیبادیها علیه آنتیژنهای لارو استرونژیلوئیدس ابداع شده است که به میزان روزافزونی استفاده میشوند (5).
در روشهای سرولوژی برای تشخیص این بیماری از آنتیژنهای خام یا Crude و نوترکیب یا Recombinant استفاده میشود. استفاده از آنتیژنهای خام در مواردی سبب بروز واکنشهای متقاطع با کرمهای آسکاریس و فیلاریاها میشود به همین دلیل از آنتیژنهای نوترکیب استفاده میشود. دو آنتیژن نوترکیبی که استفاده میشوند NIE و SSIR نام دارند. NIE آنتیژن 31 کیلودالتونی است که از لارو فیلاریفرم بدست میآید و حساسیت و ویژگی بالاتری نسبت به آنتیژنهـــــــــــــــــای خام دارد. SSIR (Sterongyloides stercolaris immuno reactive Ag) هم در الیزا مورد استفاده قرار میگیرد (6, 7).
9: روشهای مولکولی:
روشهای فعلی 4 منطقه را مورد هدف قرار میدهند:
1) ,rRNA 282) ,COX13),ITS-1 4)18S rRNA که از روشهایc-PCR وQ-PCR برای شناسایی استفاده میشود. روشهای مولکولی حساسیت بالاتری نسبت به روشهای قبلی داشته است و در تشخیص موارد مشکوک بیماری استفاده میگردد (8).
نتیجهگیری:
با توجه به شیوع این انگل در سواحل شمالی کشورمان و به دلیل افزونی موارد ایدز، کورتیکوتراپی، انواع بدخیمیها، الکلیسم و … آلودگی به این انگل از اهمیت بالایی برخوردار است، لذا لزوم استفاده از روشهای تشخیصی با حساسیت و ویژگی بالا برای تشخیص سریعتر و دقیقتر ضروری است.
منابع:
- Ericsson CD, Steffen R, Siddiqui AA, Berk SL. Diagnosis of Strongyloides stercoralis infection. Clinical Infectious Diseases. 2001;33(7):1040-7.
- Sykes AM, McCarthy JS. A coproantigen diagnostic test for Strongyloides infection. PLoS neglected tropical diseases. 2011;5(2):e955.
- Montes M, Sawhney C, Barros N. Strongyloides stercoralis: there but not seen. Current opinion in infectious diseases. 2010;23(5):500.
- Watts MR, Robertson G, Bradbury RS. The laboratory diagnosis of Strongyloides stercoralis. Microbiology Australia. 2016;37(1):4-9.
- PAULA FMd, Malta FM, Corral MA, Marques PD, Gottardi M, MEISEL DMCL, et al. DIAGNOSIS OF Strongyloides stercoralis INFECTION IN IMMUNOCOMPROMISED PATIENTS BY SEROLOGICAL AND MOLECULAR METHODS. Revista do Instituto de Medicina Tropical de São Paulo. 2016;58.
- Buonfrate D, Formenti F, Perandin F, Bisoffi Z. Novel approaches to the diagnosis of Strongyloides stercoralis infection. Clinical Microbiology and Infection. 2015;21(6):543-52.
- Ramanathan R, Burbelo PD, Groot S, Iadarola MJ, Neva FA, Nutman TB. A luciferase immunoprecipitation systems assay enhances the sensitivity and specificity of diagnosis of Strongyloides stercoralis infection. The Journal of infectious diseases. 2008;198(3):444-51.
- Mendes T, Minori K, Ueta M, Miguel DC, Allegretti SM. Strongyloidiasis Current Status with Emphasis in Diagnosis and Drug Research. Journal of parasitology research. 2017;2017.
استرانژیلوئیدس در بیمار مبتلا به ضعف ایمنی
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام