مرتضی محمدی رخ
مشاور مدیریت کیفیت و استانداردسازی آزمایشگاه
m-mohammadirokh@farabi.tums.ac.ir
کار در آزمایشگاه تشخیص ملکولی به علت حساسیت ذاتی آن، نیاز به تدابیر ویژهای در جنبههای مختلف با هدف تشخیص درست بیماری و جلوگیری از خطاهای احتمالی ناشی از وقوع انواع آلودگی دارد و لازم است در رعایت این موارد نهایت دقت بکار برده شود. در این مقاله به جنبههای مختلف یک آزمایشگاه مولکولی از قبیل فضاسازی، ایمنی زیستی، تجهیزات، فرآیندهای قبل، حین و پس از آزمایش، کنترل کیفی، اصول نگهداری، تنظیم مستندات و … میپردازیم با این هدف که سنجههای چکلیستهای معتبر رعایت شوند تا جواب قابل اطمینان و دقیق خروجی کار آزمایشگاه باشد.
1- فضاسازی و تأسیسات:
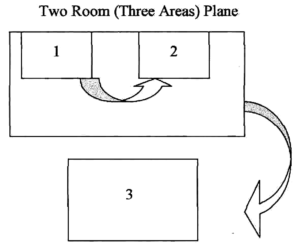
واحد تشخیص مولکولی باید از سایر واحدهاي آزمایشگاهی جدا در نظر گرفته شود. در فضاسازی واحد تشخیص مولکولی، مهمترین موضوع جداسازی محل تخلیص و نگهداری نمونهها، محل نگهداری و تهیه معرفهای واکنش و افزودن اسید نوکلئیک به معرفهای واکنش (Pre PCR) و محل انجام تکثیر و مراحل بعد آن مثل الکتروفورز، آشکارسازی و مستندسازی (Post PCR) از یکدیگر است. همچنین باید فضای جداگانهای برای آمادهسازی نمونهها قبل از استخراج اسیدهای نوکلئیک پیشبینی شود.
در فضاي قبل از ورود به این دو اتاق یک فضاي مشترك (پیش ورودي) باید باشد که روشویی داشته و امکان تعویض لباس و روکفشی یا دمپایی در آن در نظر گرفته شود. همچنین وجود کفشوی در این اتاق برخلاف اتاقهای Post PCR و Pre-PCR الزامی است.
فضایی که در آن عملیات استخراج انجام میشود باید داراي فشار مثبت باشد. فضای Pre PCR و Post PCR تا حد امکان باید دور از یکدیگر بوده و کانالهای هواسازهای این فضاها باید کاملاً از یکدیگر مستقل باشند. همچنین توصیه میشود هر یک از این فضاها مجهز به سینک و فاضلاب مستقل باشند.
جهت جلوگيري از انتقال آلودگي، رعايت گردش کار يک سويه ضروری است که این به معنای عدم انتقال مواد و تجهيزات از اتاقهای ديگر، عدم استفاده مشترك از ابزارها و اجتناب از رفت و آمد غیرضروری و مکرر بين اتاقها است. همچنین روپوش مخصوص براي هر اتاق باید تأمین گردد و قبل از خروج تعويض گردد.
از آنجا که از ابتدا دريافت نمونه، آمادهسازی اوليه، استخراج اسيد نوکلئيک، تهيه مخلوط واکنشي و افزودن مواد ژنتيکي حاصل از تخليص به لوله آزمايش نيازمند مراحل گوناگوني است، توصيه میشود براي هر يک از مراحل، ست کاري مستقل شامل اتاقک کاري (WORK STATION) سمپلرهاي متغير، سر سمپلر، لولههای آزمايش، دستکشهای يکبار مصرف لاتکس فاقد پودر و لولههای آزمايش مناسب اختصاص داده شود.
شکل 1- نمایی از جداسازی فضاهای کار در آزمایشگاه تشخیص مولکولی که گردش کار یک سویه در آن رعایت شده است
2- بهداشت و ایمنی زیستی:
فضاها و امکانات اختصاص داده شده براي فرآيند تشخيص مولکولي بايد با سطح ايمني زيستي موردنیاز براي میکروارگانیسمهای مورد جستجو تناسب داشته باشد، همچنین ملاحظات ایمنی کار با معرفها و مواد شیمیایی خطرناک (مانند فنل، اتیدیوم بروماید) و مواد رادیواکتیو و … باید رعایت گردد. در دفع پسماند باید ملاحظات ايمني رعایت شود تا احتمال انتشار عوامل بيماريزای موجود در نمونه بيمار به حداقل برسد.
براي آلودگیزدایی سطوح در فضاهاي اختصاص داده شده میتوان از محلول رقيق هيپوکلريت سديم کمک گرفت که در عین ارزان بودن در صورت استفاده بجا و رعايت اصول ايمني به اندازه کافي کارايي دارند. لامپ UV به تعداد مناسب براي از بین بردن آلودگیهای احتمالي باید وجود داشته باشد، لذا ضروريست زمان لازم استفاده شده و فاصله تنظيم شده مناسب باشد و لامپ با طول موج مفيد استفاده گردد. لامپ UV میبایست در فواصل زماني منظم تميز شود تا گردوغبارهای موجود بر سطح مشکلي براي اثربخشی آن نداشته باشد.
تجهيز آزمايشگاه به وسايل حفاظت از قبیل محافظ صورت یا عینک حفاظتی در برابر اشعه UV در هر مكاني که از اين اشعه استفاده میشود، خصوصاً به هنگام مشاهده نتايج بر روي UV transilluminator الزامي است. توصيه میشود از وسايل مجهز به فيلترهاي UV-B با محدوده 300 تا 312 نانومتر استفاده گردد.
3- تجهیزات:
تمامی تجهیزات باید دارای شناسنامه و دستورالعمل فنی باشند. اطلاعات لازم این مستندات طبق موارد مندرج در “الزامات تجهیزات آزمایشگاهی” مشخص میشود. در مورد تجهیزاتی که بیش از یک کاربر دارند باید برگه ثبت اطلاعات کاربری (log book) داشته باشند تا اطلاعات هر نوبت استفاده از دستگاه (شامل نام کاربر، تاریخ و ساعت استفاده از دستگاه و وضعیت دستگاه در شروع و خاتمه کار) را نشان دهد.
پس از خرید و نصب دستگاه و قبل از شروع به کار، دستگاه باید با کنترل مورد ارزیابی قرار گرفته و مستندات آن آرشیو شود. سوابق مربوط به سرویس و تعمیرات (تاریخ خروج از کار، تاریخ سرویس یا تعمیر، نحوه ضدعفونی قبل از ارسال، شرح تنظیمات و تعمیرات انجام شده و …) باید موجود بوده و پس از سرویس و تعمیر و قبل از ورود مجدد به جریان کار باید عملکرد آن با کنترلهای مناسب ارزیابی شده و مستندات آن موجود باشد. به علت حساسیت ذاتی آزمایشهای مولکولی لازم است کاربران مجاز برای هر دستگاه تعیین شده و آموزشهای لازم جهت کاربری به آنها داده شود.
برای اطمینان از عملکرد تجهیزات از قبیل سانتریفیوژها، میکروسانتریفیوژ، وسایل حرارتی (حمام آب گرم، ترموسایکلر و بلوک حرارتی)، وسایل برودتی (یخچال، فریزر) و میکروپیپتها باید برنامه نگهداری و کالیبراسیون دورهای موجود بوده و سوابق آن نگهداری شود.
همچنین در چیدمان تجهیزات در فضاهای اختصاصی باید به جریان کار یکطرفه، فاصله مناسب برای عدم تداخل دستگاهها در کار یکدیگر، دسترسی مناسب، ملاحظات ایمنی و شرایط عملکرد بهینه توجه نمود.
4- فرآیندهای قبل از انجام آزمایش:
باید روش مشخص و مدون برای احراز هویت بیماران در هنگام پذیرش، آمادهسازی بیماران، نمونهگیری، انتقال و نگهداری نمونه موجود باشد. همچنین تاریخ و ساعت پذیرش و نمونهگیری و نام افراد مسئول آن باید ثبت شده و شرححال کامل بیمار و اطلاعات بالینی لازم آن هنگام پذیرش جمعآوری شود.
معیارهای رد یا قبول نمونههای مختلف مشخص و مکتوب شده باشد و تمهیدات لازم برای تماس بهموقع با پزشک و بیمار پیشبینی شده باشد. حداکثر فاصله زمانی قابل قبول بین جمعآوری نمونه تا انجام آزمایش و شرایط مناسب نگهداری نمونهها قبل از انجام آزمایش باید مکتوب و رعایت شود.
5- فرآیند انجام آزمایش:
کیتهای مورد استفاده در تمام مراحل آزمایشهای تشخیص مولکولی باید دارای تأییدیههای بینالمللی یا وزارت بهداشت بوده و برای استخراج اسید نوکلئیک نمونههای مختلف باید از کیتهای متناسب با آن استفاده نمود. در صورت عدم استفاده از کیتهای معتبر یا تغییر در روشهای اجرایی و یا استفاده از پروتکلهای خانگی باید صحهگذاری شده و نتایج با روش معتبر و مورد تأیید مقایسه شود و مستندات مربوطه نگهداری شوند.
به صورت منظم عملکرد و پایداری کیتهای مورد استفاده و همچنین صحت عملکرد فرآوردههای تشخیصی جدید قبل از استفاده باید با نمونههای کنترلی بررسی شده و مستندات آن موجود باشد. در هر نوبت آزمایش باید تاریخ، ساعت و نام فرد انجام دهنده و مشخصات معرفها، کیتها، استانداردها و کنترلهای مورد استفاده ثبت شود.
مطابق با اصول مستندسازی باید دستورالعمل انجام آزمایش و سیاست آزمایشگاه برای لزوم تکرار آزمایش یا تأیید نتایج آن (شامل تکرار آزمایش یا نمونهگیری مجدد، استفاده از روشهای تأییدی، بررسی اطلاعات بالینی و سایر آزمایشها، ارسال به آزمایشگاههای معتبر دیگر و …) مکتوب و سوابق رعایت این موارد موجود باشد.
کیفیت سوابق انجام آزمایش مانند تصاویر، نمودارها و منحنیها باید مناسب و قابل آنالیز بوده و در صورتی که از روش آماری یا فرمول محاسباتی یا نرمافزار خاص برای به دست آوردن نتیجه نهایی استفاده میشود از درستی و اعتبار آن اطمینان حاصل گردد.
6- فرآیند پس از انجام آزمایش:
مدت زمان، مکان و شرایط مناسب نگهداری نمونههای مختلف پس از انجام آزمایش مکتوب شده و رعایت میگردد. نگهداری نمونهها و موارد استخراج شده به گونهای است که در صورت لزوم افراد مجاز دسترسی مناسب به آنها داشته باشند. همچنین باید توجه شود که از بازگرداندن آنچه از نمونه برای آزمایش برداشته شده است به ظرف اصلی خودداری شود. نحوه دفع پسماندها شامل نمونهها، کیتها و ملزومات آزمایش باید مشخص و مکتوب شده باشد.
7- گزارشدهی:
مستندات هر آزمایش به صورت کاغذی حداقل دو سال و به صورت الکترونیک به مدت نامحدود نگهداری شده و در صورت لزوم در دسترس افراد مجاز قرار بگیرد.
باید توجه شود که در برگه جوابدهی نوع روش یا فناوری به کار گرفته شده در تشخیص مولکولی، خصوصیات و محدودیتهای مهم روش تشخیص مولکولی (مثل حساسیت تشخیصی یا محدودیت در تشخیص ژنوتیپهای خاص) و اطلاعات لازم برای تفسیر نتایج بالینی درج شود. همچنین در صورتی که برحسب ضرورت نمونهی نامناسب برای آزمایش مورد استفاده قرار گرفت، محدودیتها و لزوم احتیاط برای تفسیر بالینی صحیح نتایج درج شود.
فهرست نتایج بحرانی باید مکتوب و در دسترس همه کارکنان مرتبط باشد. گزارش نتایج بحرانی باید به سرعت انجام شده و سوابق مرتبط باید نگهداری شوند. در صورت لزوم باید نتیجه آزمایش با سایر آزمایشهای مرتبط و سوابق بالینی مقایسه شود. همچنین باید فاصله زمانی بین پذیرش و دریافت نمونه تا گزارش نتیجه معین شده و رعایت آن پایش شود.
8- کنترل کیفیت:
مسئول فنی موظف است روشهای صحهگذاری برای پروتکلهای استخراج ژنوم و انجام PCR را تهیه نماید. ویژگیهای علمی هر روش تشخیصی مولکولی نظیر حساسیت، ویژگی، دقت و صحت باید به طور مستند تعیین و در دسترس باشد
جهت اطمینان از صحت نتایج در هر نوبت آزمایش باید از کنترلهای مناسب شامل کنترل مثبت (مخصوصاً کنترل حد حساسیت تشخیصی)، کنترل منفی و کنتــرل آب (no template control) استفاده شود. با هدف اطمینان از عدم وجود مهارکننده واکنش در آزمایشهای مولکولی میبایست از کنترل داخلی یا روشهای جایگزین آن استفاده نمود.
کلیه دستگاهها به صورت مرتب بررسی شده و مستندات کنترل کیفی شامل دستورالعمل و نتایج آن و گزارشهای کنترل کالیبراسیون دورهای موجود باشد. همچنین با توجه به اهمیت کنترل عملکرد ترموسایکلر و هیتینگ بلوک مخصوصاً به لحاظ حرارتی باید امکانات کنترل و کالیبراسیون در آزمایشگاه موجود بوده و صحت و دقت تنظیم دما و یکنواختی آن در سرتاسر بلوک لحاظ گردد. کنترل دمای هیتینگ بلوک حتی در صورت مجهز بودن به دماسنج به وسیله یک دماسنج خارجی مستقل و کالیبر توصیه میشود.
به صورت دورهای میتوان صحت نتایج نمونههای آزمایش شده را با پروتکل قابل جایگزین مورد آزمایش قرار داد یا برخی نمونهها را جهت بررسی به آزمایشگاه همکار ارسال کرد و یا در برنامههای مهارت آزمایی یا ارزیابی خارجی کیفیت شرکت نمود. تکرار همزمان آزمایش یک نمونه میتواند مؤید صحت تکرارپذیری پروتکل اجرایی آزمایشگاه باشد.
9– انبارش و نگهداری نمونهها، مواد و کیتها:
براي نگهداري نمونهها قبل و بعد از تخليص، حداقل به يك فريزر 20- درجه سانتيگراد نياز است. تعداد و حجم فريزر بايد متناسب با حجم کار و طراحي فضاي آزمايشگاه تشخيص مولكولي باشد. دمای فريزر میباید روزانه چک شده و در چارت مخصوص ثبت گردد. براي اجتناب از نوسانات دمای ناشي از مراجعات مكرر به فريزر، فضاي داخل آن براي نگهداري نمونهها، مواد و معرفها بهطور مجزا طبقهبندی شود. فريزر ضد برفک براي نگهداري نمونهها و معرفها مناسب نيست. براي نگهداري RNA به مدت طولاني استفاده از فريزر 70- درجه سانتيگراد توصيه میشود. استفاده از قسمت يخدان يخچال به عنوان فريزر براي نگهداري غالب مواد و معرفها به هيچ عنوان توصیه نمیشود.
نگهداري نمونه تخليص شده در کنار نمونههاي بيماران ممکن است سبب آلودگي نمونه تخلیص شده گردد، بنابراین اکیداً توصيه میگردد نمونههاي باليني از مواد تخليص شده در طبقات جداگانه نگهداري شود. کليه مواد موردنیاز براي انجام آزمايش PCR و تهيه مخلوط واکنشي میبایست کاملاً جداگانه از نمونه بيماران و مواد تخليص شده در فریزر نگهداري گردد. فريزر مواد و نمونهها ترجيحاً بايد در فضاي Pre-PCR باشد. در صورتی که از فريزري در فضاي ديگر نظير فضاي عمومي استفاده میشود بايد براي اجتناب از آلودگیهای احتمالي اقدامات پيشگيرانه رعايت شود. از فريزر فضاي Post-PCR به هيچ عنوان نبايد براي نگهداري نمونهها و مواد مربوط به فضاي Pre-PCR استفاده نمود.
تأمینکنندگان معرفها، کیتها و تجهیزات باید مورد تأیید وزارت بهداشت، درمان و آموزش پزشکی باشند. مواد و کیتهای آزمایشگاهی مورد استفاده باید دارای برچسب مشخصات شامل ماهیت معرف، تاریخ ساخت، تاریخ انقضا، سری ساخت و شرایط نگهداری باشند. همچنین باید مستندات مربوط به فرآیند خرید و انبارش شامل فهرست موجودی، نقطه سفارش و… موجود باشد.
10- تنظیم مستندات:
مسئول فنی باید دستورالعمل پذیرش، آمادهسازی بیمار و نمونهگیری را تهیه نماید. در این دستورالعمل باید سیاست آزمایشگاه در عدم پذیرش نمونههای نامناسب و نحوه مطلع کردن پزشک از نامناسب بودن نمونه به روشنی قید شده باشد و مشخصات الزامی برای هر نمونه (شامل مشخصات بیمار، تاریخ و زمان دریافت)، نحوه بستهبندی و حمل نمونه قید گردد. در صورتی که آزمایشگاه طرف قرارداد همکاری با مراکز دیگر داشته باشد موظف است به روشنی روش تهیه و ارسال نمونه و رعایت شرایط لازم نظیر زنجیره سرد را در دستورالعمل قید کند. همچنین باید کلیه پروتکلهای کاری شامل فرآیندهای قبل و بعد از PCR به همراه کلیه مستندات مربوط به نتایج هر نمونه در دسترس باشد. مستندات مربوط به هر آزمایش تا دو سال باید نگهداری شود.
دستورالعمل اجرایی هر پروتکل کاری شامل فرآیندهای قبل PCR و یا بعد از آن به صورت کامل باید در آزمایشگاه موجود باشد و همچنین هرگونه تغییری که در نحوه استاندارد پروتکل آزمایش به منظور بهینهسازی یا سهولت روش اعمال میشود باید مستند گردیده و ثبت گردد.
11- کارکنان:
کارکنان آزمایشگاه تشخیص مولکولی شامل مسئول فنی و پرسنل فنی هستند. مسئول فنی باید صلاحیت علمی لازم برای انجام آزمایشهای مولکولی را داشته باشد و بتواند نظارت کامل بر فرآیندهای بخش تشخیص مولکولی (شامل کنترل مدارک و سوابق، ارزیابی صلاحیت کارکنان، فرآیندهای قبل، حین و بعد از آزمایش، کنترل کیفیت، ایمنی، مدیریت تجهیزات، خرید و انبارش و مدیریت عدم انطباق) را داشته باشد. همچنین آزمایشگاه میتواند در جهت حل مشکلات فنی خود از مشاورین فنی و بالینی استفاده کند.
پرسنل فنی باید حداقل دارای مدرک کارشناسی علوم آزمایشگاهی یا رشتههای مرتبط باشند. شرح وظایف محوله، مسئولیتها و اختیارات هر یک از پرسنل توسط مسئول فنی باید به صورت مکتوب مشخص شده باشد. صلاحیت کارکنان برای انجام وظایف محوله برای مسئول فنی محرز شده باشد و سوابق ارزیابی دورهای صلاحیت کارکنان موجود باشد. باید برنامه مشخصی برای آموزش کارکنان موجود باشد و کارکنان آموزشهای لازم جهت انجام وظایف محوله را دریافت کرده و مستندات آن موجود باشد.
12- ارجاع نمونه:
باید توجه شود که طبق دستورالعمل ضوابط ارجاع نمونهی آزمایشگاه مرجع سلامت، قرارداد مشخصی برای نوع ارتباط، مسئولیتها و تعهدات طرفین مکتوب و مشخص باشد. همچنین مشخصات بیماران و نمونههای ارسالی و نوع آزمایشهای درخواستی و نتایج آنها باید به صورت مناسب ثبت و نگهداری شود. شرایط لازم جهت انتقال و نگهداری نمونه از نظر درجه حرارت، زمان، ظرف و … با هدف حفظ کیفیت نمونه و رعایت اصول ایمنی زیستی باید رعایت شود. همچنین حمل و نقل مناسب طبق دستورالعمل یادشده با هدف حفاظت و ایمنی فردی صورت گیرد.
13- موارد عدم انطباق:
باید روشهای مشخصی برای شناسایی خطاها و موارد عدم انطباق در بخش وجود داشته باشد. خطاها و موارد عدم انطباق باید ثبت شده و برای برطرف نمودن آن باید اقدامات فوری (در صورت لزوم)، اقدامات اصلاحی یا اقدامات پیشگیرانه اتخاذ گردد و سوابق آن نگهداری شود.
Establishment of PCR laboratory in developing countries, 2nd edition