عفونتهای قارچی مجاری تنفسی
(قسمت دوم)
دکتر محمد قهری- استادیار دانشگاه امام حسین(ع)- دانشکده علوم پایه- گروه زیست شناسی
مقدمه:
عفونتهای قارچی ریه نسبت به عفونتهای باکتریال و ویروسی از شیوع کمتری برخوردار هستند، اما مطرح کننده مشکلات مهم و با اهمیتی در تشخیص و درمان میباشند. این دسته از عفونتها بطور عمده افرادی را که در مناطق جغرافیائی خاصی زندگی میکنند و یا افرادی که دارای نقص در سیستم ایمنی خود هستند را درگیر میکند. ویرولانس آنها از حالات بدون علائم تا حالتهای مهلک و مرگآور فرق میکند.
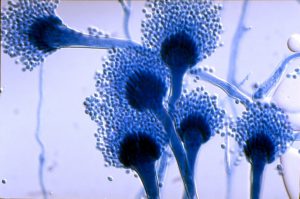
منظره میکروسکپی از کشت آسپرجیلوس فومیگاتوس
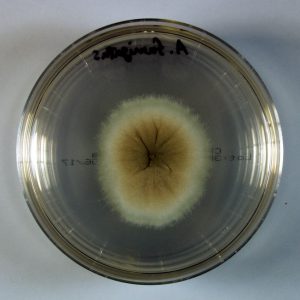
منظره کلنی آسپرجیلوس فومیگاتوس
چه کسانی تحت تأثیر قرار میگیرند؟
اپیدمیولوژی، شیوع، بار اقتصادی، جمعیتهای آسیب پذیر و میزان عفونتهای قارچی مهاجم در طول دهههای اخیر سیر سریعی پیموده است که علت عمده آن افزایش اندازه جمعیت در معرض خطر میباشد. این گروه جمعیتی شامل بیمارانی است که سیستم ایمنی آنها بعلت بیماریهائی مانند کنسرهای سلولهای ایمنی خون، مغز استخوان و عقدههای لنفاوی سرکوب شده است و نیز افرادی که به عفونت با ویروس HIV دچار شدهاند. همچنین شامل بیمارانی میشود که داروهای سرکوبگر سیستم ایمنی دریافت میکنند مانند افرادی که برای اجتناب از رد عضو پیوند شده و یا سلولهای بنیادی پیوند شده از این دسته از داروها استفاده میکنند و یا بعنوان درمان برای بیماریهای خودایمنی نظیر آرتریت روماتوئید مصرف میشوند. داروهای سرکوب کننده سیستم ایمنی برای کاهش التهاب نیز بکار میروند، بعنوان مثال کورتیکوستروئیدها اغلب اوقات برای بیماریهای مختلف ریه استفاده میشوند. یک دسته جدید از عوامل سرکوب کننده سیستم ایمنی شامل ترکیباتی است که ملکولهای رگولاتوری (تنظیمی) که توسط سیستم ایمنی و بنام سیتوکاینها تولید میشوند را بلوک میکنند. یکی از این سیتوکاینها فاکتور نکروز دهنده تومور است که کلید بسیاری از فرآیندهای ایمنی بدن میباشد. علاوه بر این بیماران مبتلا به بیماریهای ناتوان کننده مزمن که در وضعیت نقص ایمنی هستند میزبانهای جذابی برای تهاجم قارچها میباشند. رشد عظیم و حجیم جمعیت، توسعه شهرنشینی و تغییرات آب و هوایی نیز از جمله فاکتورهایی هستند که به افزایش شیوع عفونتهای قارچی در مناطق و نواحی خاصی کمک کردهاند. به تازگی حوادث طبیعی مانند تسونامی و طوفانها نیز در تغییرات اپیدمیولوژیک عفونتهای قارچی سهیم شناخته شدهاند. بار مالی و اجتماعی عفونتهای قارچی متحیر کننده و تکان دهنده است.
ادامه بحث گذشته
آسپرجیلوزیس مهاجم: تظاهرات بالینی
Pannuti و همکارانش دریافتند که گونههای آسپرجیلوس مسبب 36% (20 مورد از 55 بیمار مطالعه شده) از موارد ثابت شدهی پنومونی بیمارستانی بودهاند. مرگ و میر خام بیماران مبتلا به پنومونی آسپرجیلوسی 95% بوده است. آنالیزهای بیشتر نشان داد که رفع 90% از موارد آسپرجیلوزیس تهاجمی موجب کاهش مرگ و میر خام مرتبط به میزان 43% میگردد. شناسائی آسپرجیلوزیس مهاجم ریوی بدواً به شناسائی میزبانهای حساس بستگی دارد. در بین جمعیت بیماران با بیشترین خطر برای آسپرجیلوزیس مهاجم، افرادی هستند که نوتروفیلهای در گردش خون ناکافی دارند و نیز افرادی که عملکرد نوتروفیلهای آنها دارای نقص است. شایعترین و بیشترین مبتلایان در بین جمعیت بیماران نئوپلاستیک آنهائی هستند که گرانولوسیتوپنی پایا و ماندگار دارند و نیز بیمارانی که دریافت کنندهی کورتیکوستروئیدها هستند. بیماران دریافت کنندهی درمانهای سیتوتوکسیک، افرادی که پیوند مغز استخوان میگیرند، افراد دریافت کنندهی پیوند اعضاء، و یا افرادی که با دوزهای بالای کورتیکوستروئیدها درمان میشوند بخش بزرگی از بیماران در معرض گرفتاری آسپرجیلوزیس تهاجمی ریوی را شامل میشوند. آسپرجیلوزیس تهاجمی در بیماران دارای نقائص اکتسابی یا ارثی در عملکرد نوتروفیلها واقع میشود. بیمارانی که بصورت مداوم دوزهای بالاتر از سه دهم میلیگرم به ازای هر کیلو وزن در روز کورتیکوستروئید دریافت میکنند و بیمارانی که سطوح بالای کورتیکوستروئیدهای اندوژنوس دارند بیشتر در معرض خطر آسپرجیلوزیس تهاجمی میباشند. حتی درمانهای کوتاه مدت با کورتیکوستروئیدها بر توسعهی آسپرجیلوزیس تهاجمی ریوی دلالت میکند. این داروها مستقیماً موجب افزایش رشد آسپرجیلوس فومیگاتوس میشود. در بین بیماران با اختلالات ارثی بدعملکردی نوتروفیلی، بیماران با بیماری گرانولوماتوز مزمن و سندرم hyper-IgE حوادث عود کنندهی آسپرجیلوزیس تهاجمی رجحان دارد. الگوی آسپرجیلوزیس تهاجمی در بیماران آلوده به HIV اغلب یکی از طرحهای گرفتار شدن وسیع درخت تراکئوبرونشیال است. بیماران آلوده به HIV با درگیری برجستهی راههای بزرگ تراکئوبرونشیال ممکن است تکههای بزرگ موکوسی که حاوی هایفی قارچ هستند را از طریق خلط خود خارج کنند. در این دسته از بیماران نوتروپنی مربوط به درمان ضد ویروسی، استفاده از کورتیکوستروئید و نقص عملکردی زمینهای نوتروفیلها و ماکروفاژها در برگزیده شدن آنها برای توسعهی آسپرجیلوزیس تهاجمی ممکن است سهیم باشند. به نظر میرسد که تمامی این ریسک فاکتورها در بیماران مبتلا به ایدز پیشرفته و آنهائی که شمارش CD کمتر از 50 سلول در میلیمتر مکعب دارند بسیار شایعتر باشد. تظاهرات آسپرجیلوزیس مهاجم در بیماران مبتلا به ایدز متغیر و شکلپذیر است و میتواند شامل فرمهای تهاجمی، برونشیال (سودومامبرانو) و حفرهای مزمن باشد. بیماری حفرهدار مزمن ممکن است با هموپتیزی مهلک کمی به وضعیت بغرنج و پیچیدهای تبدیل شود و در نتیجه مرگ و میر بالائی داشته باشد. کنیدیهای کوچک آسپرجیلوس به قطر 3 تا 5 میکرون و خواص هیدروفوبیک آنها این اجازه را میدهد که این اجرام از طریق جریان هوا به داخل فضاهای هوائی آلوئلار انتقال یابند. ماکروفاژهای آلوئلار ریوی که اولین خط دفاعی میزبان بر علیه کنیدیهای استنشاقی هستند از ژرمیناسیون کنیدیها و تشکیل هایفی قارچی جلوگیری میکنند. هر کدام از این کنیدیها اگر از این سیستم مراقبتی فرار کنند و به هایفی تبدیل شوند در آن صورت به دام نوتروفیلها خواهند افتاد، نوتروفیلها علیالخصوص از طریق راههای میکروبکشی اکسیداتیو قادر به صدمه رساندن به سلولهای هایفی هستند.
منظره تهاجم بافتی آسپرجیلوس
نشانههای مختلف کلینیکی آسپرجیلوزیس تهاجمی ریوی به ویژه در بیماران نوتروپنیک بازتابی از پاتوژنز اساسی آن یعنی تهاجم عروقی، ترومبوز و انفارکتوس است. آسپرجیلوزیس تهاجمی ریوی در بیماران دارای نقص سیستم ایمنی دارای چند نوع تظاهر است: پنومونی، هموپتیزی، تهاجم به ساختمانهای مجاور داخل قفسه سینه و انتشار.
این یافتهها برای آسپرجیلوزیس غیراختصاصی هستند و ممکن است از تظاهرات انواع دیگری از قارچهای فرصت طلبی باشند که قدرت تهاجم عروقی دارند.
الگوهای عفونت تهاجمی ریوی مربوط به قارچهای مهاجم عروقی: گونههای آسپرجیلوس، زیگومیستها، سودوآلشریا بویدیای و گونههای فوزاریوم
__________________________________________________________________________________________
برونکوپنومونی
سفت شدن (consolidation) سگمنتال یا لوبی
تشکیل حفره
پلورال افیوژن
تهاجم عروقی ریوی، ترومبوز و انفارکتوس
انتشار به بافتهای خارج ریوی
تهاجم به دیواره قفسه سینه، دیافراگم، پریکاردف و میوکارد
انسداد راههای هوائی بدلیل درگیر شدن تراشهها
سندرم پانکوست حاد (نئوپلاسم بدخیم شیار فوقانی ریه)
هموپتیزی
فیستولها:
برونکوآرتریول
برونکوپلورال
برونکوکوتانئوس
عفونت نکروز دهندهی مزمن
تراکئوبرونشیت نکروز دهنده
منظره کلنی آسپرجیلوس نیجر
منظره میکروسکپی از کلنی آسپرجیلوس نیجر
یک حالت شایع برای آسپرجیلوزیس تهاجمی ریوی تب مداوم یا عود کننده در بیماری است که وضعیت گرانولوسیتوپنیک پایدار با انفیلترای ریوی دارد. بیمارانی که در طول مدت گرانولوسیتوپنی در آنها انفیلترای ریوی ایجاد میشود ظاهراً در معرض خطر بیشتری برای ابتلا به آسپرجیلوزیس تهاجمی ریوی هستند تا آن دسته که در طول بهبودی و رهائی از وضعیت گرانولوسیتوپنی خود در آنها ارتشاح ریوی پیدا شده است. علاوه بر این آسپرجیلوزیس تهاجمی ریوی ممکن است در بیمارانی که قبلاً درمان تجربی آمفوتریسین B گرفتهاند نیز بوجود آید. Burch و همکارانش مشاهده کردند که 11 بیمار از 15 بیمار لوکمیک مبتلا به آسپرجیلوزیس تهاجمی ریوی قبلاً آمفوتریسین B تجربی دریافت کرده بودند (نیم میلیگرم به ازای هرکیلوگرم وزن در روز). ارتشاح ریوی ممکن است در ابتدا بدلیل بروز یک پاسخ حداقل (مینیمال) التهابی خوب توسعه نیابد. تب ممکن است اولین نشانهی آسپرجیلوزیس تهاجمی باشد. همچنین، این بیماران ممکن است درد پلوروتیک، سرفهی خشک، هموپتیزی، پلورالراب و گاهگاهی صداهای تنفسی نابجا داشته باشند.
آسپرجیلوس یک میل طبیعی قوی برای تهاجم به عروق خونی دارد که این گرایش در بدن بیمار منجر به ترومبوز واسکولار، انفارکتوس و نکروز بافتی میشود. این فرآیند به بسیاری از تظاهرات کلینیکی آسپرجیلوزیس تهاجمی ریوی یعنی درد پلورتیک، هموراژی، هموپتیزی و کاویتاسیون (تشکیل حفره) کمک میکند. هموپتیزی یکی دیگر از نشانههای کلینیکی آسپرجیلوزیس تهاجمی مزمن است. در یک مطالعهی گذشته نگر پنومونی قارچی بعنوان شایعترین علت هموراژی مهلک در بین بیماران مبتلا به بدخیمیهای هماتولوژیک مطرح شد. دو الگوی هموراژ ریوی در بیماران سرطانی مشاهده شد. اولین الگو انفارکتوس هموراژیک مربوط به تهاجم عروقی در طول مدتی که بیمار گرانولوسیتوپنی داشته است و دومین الگو تشکیل آنوریسمهای قارچی در طول دوره بهبودی از وضعیت گرانولوسیتوپنیک بوده است. به موازات بهبود یافتن بیمار از وضعیت گرانولوسیتوپنی، نوتروفیلها دیوارهی عروق خونی عفونی شده را مورد حمله قرار میدهند که این امر به تخریب حالت الاستیک عروق خونی برونشیال ریوی میانجامد. عروق اصلی مانند آئورت و شریان ریوی نیز ممکن است درگیر شوند و حتی گاهی اوقات نیز مسدود شوند. در نتیجه حملهی نوتروفیلها، آنوریسمهای قارچی تشکیل میشوند و ممکن است پاره شوند و در نتیجه هموپتیزی بالقوه مرگآوری را در بیماران گرانولوسیتوپنیک ایجاد کنند. بنابراین با مشاهده و یا با شروع هموپتیزی در بیماری که دارای وضعیت گرانولوسیتوپنی ماندگاری بوده و در حال دریافت آنتیبیوتیکهای وسیعالطیف نیز میباشد هشداری است برای اینکه پزشک سعی و تلاش جدی را برای نشان دادن حضور گونههای آسپرجیلوس در مجاری تنفسی بنماید. هموپتیزی قابل توجه مربوط به آسپرجیلوزیس ریوی یک اضطرار جراحی و برش یا قطع قسمتهائی از ریه را به منظور نجات بخشیدن بیمار از مرگ نشان میدهد. گونههای آسپرجیلوس ممکن است از طریق پلور احشائی به فضای پلور، عضلات بین دندهای، دندهها یا به دیواره پریکارد، شاید هم به داخل فضای پریکاردیال راه یافته و هایفی قارچ به پریکارد تهاجم یافته موجب افیوژن پریکارد شود و به سمت اپیکارد و میوکارد توسعه یابد و منجر به انفارکتوس میوکارد شود. تظاهرات رادیوگرافیک آسپرجیلوزیس تهاجمی ریوی شامل برونکوپنومونی، سفت شدن لوب ریه، پنومونی سگمنتال، و لزیون های متعدد ندولار شبیه به آمبولی سپتیک و لزیونهای حفرهای میباشد. رادیوگراف سینه ممکن است انفیلتراهای ریوی پیشرونده را نشان دهد که به مات و کدر شدن کامل تمامی لوبها (opacification) منجر میشود و با بدتر شدن وضعیت کلینیکی متناظر است. تصاویر CT از سینه معمولاً لزيونهای بسیار وسیعتری مربوط به آسپرجیلوزیس تهاجمی ریوی نسبت به رادیوگراف ریه نشان میدهند. لزیونهای اولیه که در اسکن CT مشاهده میشوند اغلب بصورت ندولهای تحت پلور یا ندولهای پریفرال مجاور با درخت عروقی ریه هستند. یک مطالعه جدید با اسکن CT نشان داده است که ندولها در قسمتهای مرکزی لوبها و دارای سفت شدگی اطراف برونشها هستند و شناسائی آنها برای بنا کردن تشخیص زودرس آسپرجیلوزیس تهاجمی ریه مفید بوده است. لزیونهای حفرهای ممکن است در رادیوگراف سینه دیده شوند، اگرچه به نظر میرسد که این قبیل لزیونها نشان دهندهی نکروز داخل ضایعه و مربوط به مرحلهی بعدی توسعه بیماری باشد.
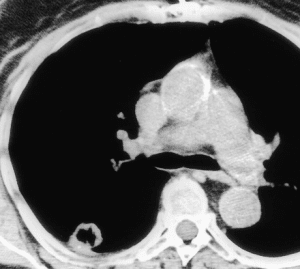
اسکن CT آسپرجیلوزیس ریوی: کاویتاسیون لوب فوقانی
اسکنهای CT ممکن است حفرهی هلالی شکل در لزیونها را نشان دهد در حالی که هیچکدام از این اشکال در رادیوگرافی ریه آشکار نمیباشند. حضور چنین لزیونهای هلالی شکلی در یک بیمار تبدار گرانولوسیتوپنیک همراه با انفیلتراسیون ریوی بیشترین تطبیق را با آسپرجیلوزیس تهاجمی ریوی دارا میباشد. علامت “هاله” یا “حلقهی نور” یک مشخصه یا ویژگی CT در ارگانیسمهای مهاجم عروقی است و شامل گونههای آسپرجیلوس و یا میکوزهای دیگر میباشد. این علامت در بیماران نوتروپنیک در بهترین فرم دیده میشود. به نظر میرسد که انفیلتراهای آلوئلار نیمه شفاف مربوط به نواحی ایسکمی باشند و با درمان ضدقارچی برگشت پذیر هستند. شناسائی زودرس این لزیونها در سرعت شروع درمان ضدقارچی مناسب برای آسپرجیلوزیس مهاجم کمک کننده هستند. معرفی تکنولوژی فوقالعاده سریع CT یا UFCT زمان اسکن کردن را به 5 تا 10 دقیقه کاهش داده است و اجازه میدهد که این تکنیک در بیمارانی که در معرض خطر بالاتری هستند و یا دارای بیماری شدیدتری میباشند کاربرد وسیعتری پیدا کند. نتیجهی اسکنینگ سریعتر در بیمارانی که در نهایت آسپرجیلوزیس تهاجمی ریوی تشخیص داده شدهاند موجب شروع زودتر درمان ضدقارچی و در نتیجه بهبودی در زنده ماندن این دسته از بیماران شده است.
ادامه دارد . . . .
Rf. Anaissie EJ., McGinnis MR., and Pfaller MA. Clinical Mycology. Churchill Livingstone 2003 Chap 25
کاندیدیازیس در بیماران مبتلا به سیستیک فیبروزیس
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام