درباره اهدای خون بیشتر بدانیم
(قسمت یازدهم)
اهدای پلاکت
علي اصغر صفري فرد، كارشناس ارشد خون شناسي و بانك خون
safarifardas@Gmail.com
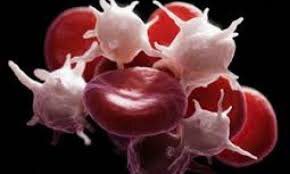
خون مایعی لزج است که بخشی از آن را مایعی به نام پلاسما و بخش دیگری را عناصر جامد معلق در پلاسما تشكيل میدهد. بخش جامد خون شامل گویچههای قرمز خون، گویچههای سفید خون و پلاکتها است. پلاکتها كاركرد مهمی در كنترل خونريزي و انعقاد طبیعی خون دارند و بدون آن بیماران، خونریزی خواهند كرد. هنگامي كه رگ خوني، آسيب ميبيند، پلاكتها در محل خونريزي جمع ميشوند و تشكيل چسبي را ميدهند كه به اصطلاح”ميخ پلاكتي” ناميده ميگردد. با تشكيل توده پلاكتي، به طور موقت جلوي خونريزي گرفته ميشود، سپس پلاكتها عوامل انعقادي را در پلاسما فعال ميكنند تا لخته تشكيل شده و خونريزي به طور كامل بند بيايد.
پلاکتهای خون به شکل کروی یا تخم مرغی هستند که 2 تا 5 ميكرون قطر دارند و از قطعه قطعه شدن سیتوپلاسم سلولهای بزرگی به نام “مگاکاریوسیت” در مغز استخوان حاصل میشوند. پلاکتهای انسان و پستانداران فاقد هسته بوده و به همین دلیل بیشتر محققین آنها را تشكيلات غیر سلولی میپندارند. عمر متوسط پلاکتها كوتاه بوده و حدود 11 – 8 روز است. تعداد پلاکتها در خون انسان 200 هزار تا 400 هزار در هر میلیمتر مکعب ميباشد که این تعداد نیز در طول شبانه روز دارای نوساناتی است. تعداد پلاکتها در خون محیطی در روز زیاد و در شب کاهش مییابد، و اين روند احتمالاً به میزان کار و استراحت بستگی دارد. پس از کار سنگین بدنی تعداد پلاکتها در خون انسان 3 تا 5 برابر بیشتر میگردد.
پلاکتهای خون در هنگام خونريزي به سرعت شكسته شده و عوامل مؤثر در انعقاد را به درون پلاسما آزاد میکنند. از شكسته شدن پلاکتها مواد منقبض كننده رگ نيز به خون رها میشود، بنابراین پلاکتها نه فقط از طریق هموار کردن انعقاد خون، بلکه از طریق انقباض رگی نیز از خونريزي جلوگیری میکنند.
کاهش تعداد پلاکتها با اختلالات انعقادی همراه است. در مواقع کاهش تعداد پلاکتها همراه با شكنندگي عروق، لكههاي آبی تا سیاه در سطح بدن ايجاد میشود. برای بیماران دچار کاهش و یا اختلال عمل پلاکت، تزریق پلاکت میتواند در جلوگیری از خونریزی مؤثر باشد.
تهيه پلاكت
تا سال 1960 میلادی پلاکت در دسترس پزشکان بجز پلاكتهاي موجود در خون تازه نبود. بیماران به ويژه بيماراني كه تحت شیمی درمانی بودند، اغلب در نتیجه خونریزی شدید ناشی از کمبود پلاکت از دنيا ميرفتند. ايجاد تجمع پلاکتی در موقع تهیه پلاکت، آلودگی ميكروبي پلاکت در موقع جداسازی پلاکت و پلاسما از خون کامل و اشكال در نگهداری پلاکت عاري از ميكروب در حرارت اتاق دلايلي بودند كه تهيه پلاكت در ساليان گذشته را سخت و دشوار میکرد.
اختراع کیسههاي پلاستیکی خونگيري همراه با کیسههای كوچك جانبي متصل به آن، جداسازی پلاکت را بدون آلودگی امکان پذیر ساخت. اين کیسههای ويژه نگهداري پلاکت، اجازه عبور اکسیژن و خروج گاز کربنیک را از جدار کيسه میدهند، و بالاخره ساخت تکان دهندههای دائمی پلاکت، باعث جلوگيري از ايجاد تجمع پلاكتي و چسبيدن آنها به هم شد. تمام اين اقدامات سبب گرديد نگهداری پلاكتها در حرارت اتاق میسر شود.
آفرزیس
تا چند سال پيش تنها راه جمعآوري پلاكت به ميزان كافي براي يك بار تزريق به يك بيمار نيازمند، جمعآوري پلاكتها از پنج تا ده نفر اهدا كننده خون بود. در اين روش پلاكتهاي موجود در چند كيسه خون كامل، از سلولهاي ديگر خوني جدا شده، مخلوط گرديده و به نيازمندان تزريق ميشدند. امروزه با پيشرفت تجهيزات درماني و ساخت جدا كنندههاي سلولي، پلاكت كافي براي تزريق از يك اهدا كننده حاصل ميشود. با استفاده از تكنيكي كه “آفرزيس” ناميده ميشود،
خون از وريد فرد اهدا كننده گرفته شده و وارد دستگاهي ميگردد كه اجزاء مختلف خوني را با استفاده از روش “سانتريفوژ” يا گريز از مركز، از هم جدا ميكند. جداسازي اجزاء مختلف خون در سانتريفوژ بر اساس اختلاف در وزن و دانسيته اين اجزا است. با تنظيم دستگاه، نوعي از سلولها مانند پلاكتها جدا شده، در حاليكه بقيه سلولها از طريق همان وريد خونگيري يا وريد ديگري به فرد اهدا كننده بازگردانده ميشوند.
در شرايط معمول، از هر واحد خون كامل اهدايي، فقط معادل دو قاشق چايخوري پلاكت تهيه ميگردد. شش نفر بايد خون اهدا كنند تا از پلاكتهاي حاصله از خونهاي اهدايي مقدار لازم براي يك بار تزريق به بيمار نيازمند حاصل شود. اما در روش تهيه پلاكت به وسيله آفرزيس، يك بار اهدا، ميزان كافي پلاكت را كه شش برابر پلاكت تهيه شده از يك واحد خون اهدايي است، تأمين ميكند. هر چند در اين روش زماني كه صرف میشود (در حدود هفتاد دقيقه تا دو ساعت) بيش از زمان كل اهدا خون است، اما حجم پلاكت بدست آمده خيلي بيشتر است.
روش آفرزیس خيلي آسان و ايمن بوده و جذابتر از روش اهدای خون عادي است. در هنگام آفرزيس، شخص اهدا كننده استراحت كرده و به مشاهده تلويزيون، جستجو در اينترنت يا مطالعه ميپردازد. بايد توجه داشت تمامي ملزومات بكار گرفته شده در روند اهدای پلاكت (شامل سوزن، شيلنگهاي جمعآوري و كيسهها) استريل و يك بار مصرف بوده و پس از مصرف، معدوم ميگردد، در نتيجه احتمال انتقال بيماريهاي عفوني از طريق اهدای پلاكت يا ساير اجزاء خوني وجود ندارد. همينطور تمام مراحل اهدای پلاكت تحت نظر كارشناسان مربوطه انجام ميشود. در ضمن حسگرهاي هوا كه در مسير لوله برگشت خون به داخل وريد فرد دهنده پلاكت قرار دارند اجازه ورود هوا را به درون بدن فرد دهنده نميدهند.
براي جلوگيري از لخته شدن خون در داخل ماشين جداسازي اجزای خون، ماده ضد انعقاد سيترات، مورد استفاده قرار ميگيرد. ممكن است مقدار جزئي از اين ماده به بدن فرد اهدا كننده پلاكت وارد گردد. هر چند كه بلافاصله سيترات در داخل خون خنثي ميشود، اما ممكن است در پارهاي از اوقات سبب ايجاد سوزش در اطراف لبها و انگشتان، طعم فلز در دهان و مختصري احساس گيجي شود. اين مشكل به زودي از بين ميرود و نگراني خاصي ندارد.
علاوه بر آزمايشهاي انجام شده معمول كه بر روي خونهاي اهدايي انجام ميگيرد، تستهاي اختصاصي مانند شمارش پلاكتي و مشخص كردن گروه بافتي، نيز در مورد اهدا كنندگان پلاكت انجام ميشود. گروه بافتي هر فرد مشخص كننده آنتيژنهاي بافتي او است. آنتيژنهاي گروه بافتي با آنتيژنهاي گروههاي خوني متفاوت است. گروه بندي بافتي در برخي افراد مهم است، زيرا ممكن است گروه بندي پلاكتهاي فرد اهدا كننده با گيرنده پلاكت يكسان نبوده و پلاكتهاي تزريقي توسط گيرنده پس زده شود.
بهتر است بدانيم كه در روند تهيه پلاكت، فقط درصد اندكي از پلاكتهاي شما گرفته ميشود و خطر خونريزي وجود ندارد. با اين حال، حدود 30 تا 40 ميليليتر خون در حين نمونه گيري و باقي ماندن در شيلنگهاي دستگاه از دست ميرود، بنابراين هر بار كه اقدام به اهدای پلاكت نماييد، بررسي و آزمايش اطمينان از عدم وجود كمخوني بر روي شما انجام ميگيرد. در ضمن در روند جداسازي پلاكتها از اجزای ديگر سلولي، گلبولهاي سفيدي كه همراه پلاكتها هستند از آنها جدا ميشوند، زيرا اين گلبولهاي سفيد براي گيرنده پلاكت مشكل ايجاد ميكنند.
شرايط اهدا كنندگان پلاكت
تمام داوطلبان اهدای پلاكت، شبيه اهدا كنندگان خون كامل تحت معاينه پزشكي و انجام آزمايشهاي مختلف قرار ميگيرند. كل زمان اين كار در حدود دو ساعت است. تمام داوطلباني كه حائز شرايط براي اهدای خون باشند ميتوانند پلاكت اهدا كنند. این شرایط شامل حداقل 18 سال سن، حداكثر سن 60 سال، داشتن سلامتي كامل، حداقل وزن 50 كيلوگرم و عدم استفاده از آسپرين يا داروهاي ضد التهابي و مسكنها مانند ايبوپروفن، 48 ساعت قبل از اهدا پلاكت است. (اين داروها سبب اختلال در عملكرد صحيح پلاكتها ميشوند).
ممكن است برخي داروهاي گياهي مانند گياه “جينسينگ” كه براي تقويت توانايي جنسي بكار ميرود، سير و چاي سبز باعث صدمه به پلاكتها شوند. بهتر است تا 48 ساعت پس از مصرف اين گياهان، اهدای پلاكتي صورت نگيرد.
بعد از اهدای پلاكت، بدن شروع به بازسازي ذخيره پلاكتي ميكند. در عرض 48 ساعت كل پلاكتهاي اهدايي جايگزين شده است. از آنجايي كه جايگزيني پلاكتهاي اهدا شده به سرعت صورت ميگيرد، اهدای پلاكت ميتواند بسته به شرايط فرد و شمارش پلاكتي مناسب، هر 48 ساعت تكرار شود، اما بيش از دو بار در هفته و در مجموع بيش از 24 بار در سال مجاز نيست.
موارد مصرف پلاکت
بيشتر پلاكتهاي اهدايي به بيماراني تزريق ميشود كه قادر به توليد پلاكت به تعداد كافي در مغز استخوان خود نيستند. براي مثال، بيماراني كه مبتلا به بدخيميهاي خوني يا ساير بدخيميها بوده و به علت خود بيماري يا اثرات درمان بر روي بيماري، دچار كاهش شديد تعداد پلاكت هستند. اگر سلولهاي خوني كاهش پيدا كنند، بيمار احساس ضعف خواهد كرد. اگر پلاكتها يا عوامل انعقادي پلاسما كاهش پيدا كنند، بيمار دچار خونريزي ميگردد. بيشتر بيماران تحت پيوند مغز استخوان، جراحيهاي بزرگ، شيمي درماني، پرتو درماني يا پيوند عضو نياز به پلاكت دارند تا ادامه حيات دهند. بدون تزريق پلاكت، خونريزيهاي تهديد كننده زندگي رخ ميدهد. در حقيقت محققين و پزشكان دريافتهاند كه پلاكتها يك نقش حياتي در درمانهاي نوين دارند و اهميت آنها هر روز بيشتر آشكار ميگردد. در اينجا به چند مورد كه سبب مصرف پلاكت ميگردد، اشاره ميشود:
- کاهش پلاکت: شیمی درمانی، پرتو درماني، عدم پلاكت سازي مغز استخوان (به علت وجود مشكل در مغز استخوان) و بیماری ایدز
- افزایش مصرف پلاکت: انعقاد منتشر داخلی عروقی، بزرگی طحال، ایدز، عفونت منتشر و بيماريهاي خود ايمني پلاكتي
- اختلالات عملكرد پلاکتي: اختلالات مادرزادی، اختلالات عملكرد پلاکتي در اعمال قلبی عروقی و اختلالات عملكرد پلاکتي به علت مصرف برخي داروها
- عملهاي جراحي: مانند عمل قلب باز و مصدومان و مجروحان حوادث و تصادفها
تزريق پلاكت براي هزاران نيازمند انجام ميگيرد. در برخي موارد، تعداد واحدهاي مصرفي كم است. در برخي موارد نيز مانند بيماران تحت عمل جراحي قلب باز به 6 واحد، بيماران دچار سوختگي به 20 واحد، بيماران دريافت كننده عضو به 30 واحد و بيماران دريافت كننده مغز استخوان به 120 واحد پلاکت نیاز دارند.
به خاطر اينكه طول مدت نگهداري پلاكت خيلي كم و فقط پنج روز است، نياز به پلاكت خيلي زياد و مداوم است. پلاكتهاي اهدايي سريعاً به بيماراني كه به آنها نياز دارند، تزريق ميشود و به مدت طولاني قابل نگهداري نيست. با اهدای پلاكت، شما هديه بسيار گرانقيمتي را تقديم ميكنيد. اهدا كنندگان پلاكت به خوبي ميدانند كه پلاكتهاي اهدايي آنها زندگي را به نيازمندان و بيماران ميبخشد و به اين كار خود افتخار ميكنند.
اهداي خون اتولوگ(در تب جدید مرورگر باز می شود )
پلاسمای غنی از پلاکت(در تب جدید مرورگر باز می شود )
https://www.oneblood.org/about-donating/blood-donor-basics/donation-methods/platelet-donation.stml
https://platelets.blood.co.uk/
برای دانلود فایل pdf بر روی لینک زیر کلیک کنید
ورود / ثبت نام