مروری تازه بر باسیلهای گرم منفی
(انتروباکتریاسه- قسمت دوم)
دكتر رضا ميرنژاد (استاد دانشگاه)
جنس اشریشیا (Escherichia genera)
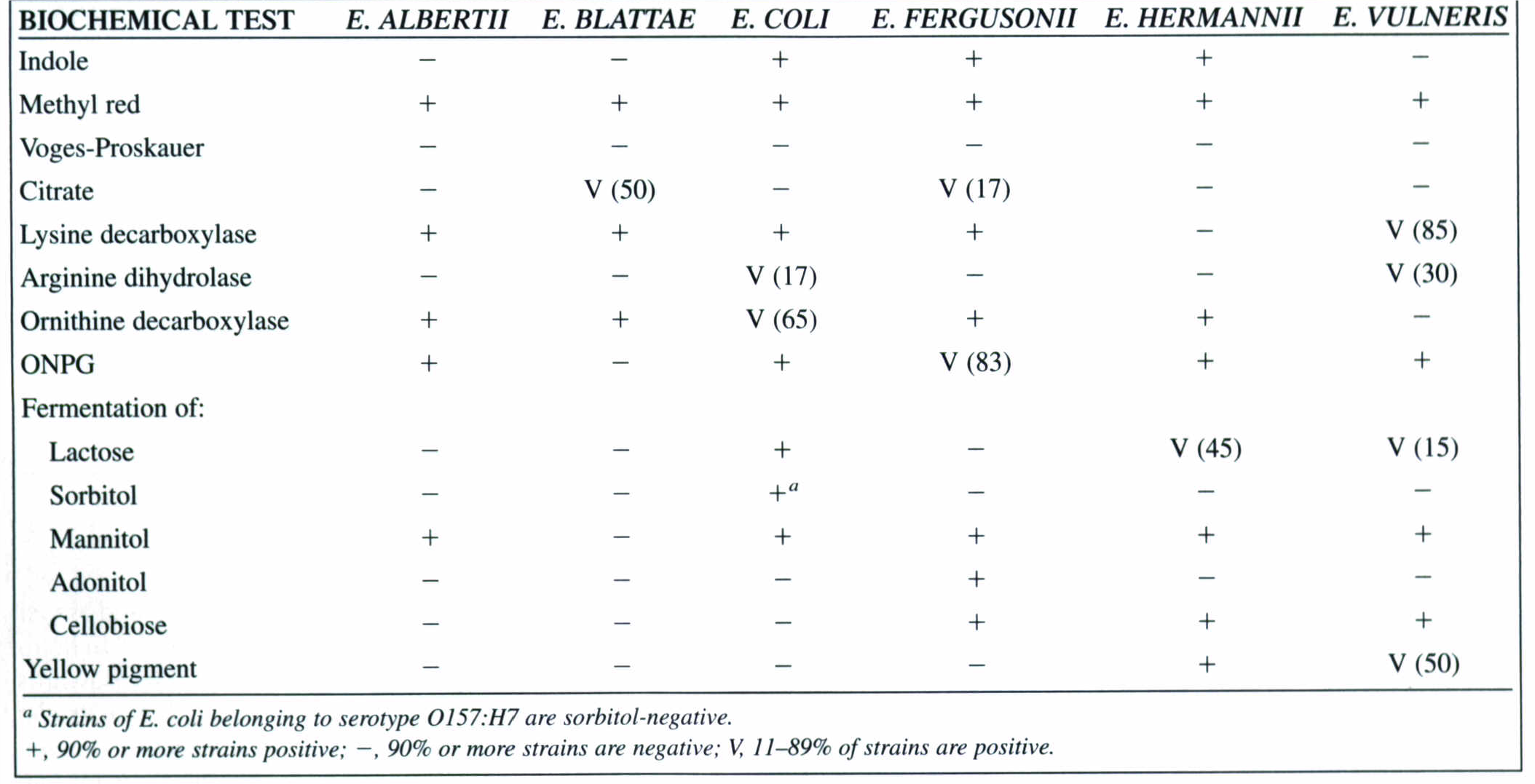
جنس اشریشیا دارای گونههای مختلفی است که از انسان جدا میگردند (جدول 1). اشریشیا آلبـــرتی (E. albertii) از مدفوع اسهالی کودکان ایزوله میشود و لاکتوز و سوربیتول منفی بوده و اغلب کارکنان آزمایشگاه آن را با هافنیا آلوئی اشتباه میگیرند.
اشریشیا فرگوسنی (fergusonii E.) اغلب از خون، ادرار، مثانه و مدفوع ایزوله میگردد و لاکتوز و سوربیتول منفی است.
اشریشیا هرمانی (E. hermanii) اغلب از زخم، خلط، CSF، مایع پلور، خون و مدفوع ایزوله میشود و همانند E. coli O157 سوربیتول منفی است.
اشریشیا ولنریس (E. vulneris) اغلب از زخم بازوها و ساق پاها و از باکتریمی ناشی از کاتتر ایزوله میشود. ایندول و سوربیتول منفی است.
اشریشیا بلاته (E. blattae) اغلب با عفونتهای انسانی در ارتباط نیست.
جدول 1: وجوه تمایز گونهها در جنس اشریشیا
اشریشیا کلی
اشریشیا کلی باکتری بیهوازی اختیاری و بخشی از فلور نرمال روده انسان و حیوانات است و يكي از پاتوژنهاي كليدي عفونتهای بيمارستاني است. این باکتری بر روی محیطهای خيلي ساده بهآهستگي رشد میکند، متحرك با فلاژلهاي پريتريش است، لاكتوز را تخمير كرده و بر روی ائوزين متيلن بلو ايجاد جلاي فلزي سبزرنگ میکند، داراي فعاليت دكربوكسيلاسيون ليزين است و سيترات را بهعنوان تنها منبع كربن میتواند استفاده كند و تريپتوفان را هيدروليز و ايجاد ايندول مینماید.
آزمایشگاههای رفرانس سویههای خاص اشریشیا كلي را با سروتايپ آنتیژنهای O، H،K تشخيص میدهند. آنتیژن O، آنتیژن سوماتیک دیواره سلولی یا همان اندوتوکسین باکتریهای گرم منفی است. صدها آنتیژن O از این باکتری شناسایی شده است. آنتیژن O، مقاوم به حرارت است. آنتیژن H، مربوط به فلاژل باکتری میشود. آنتیژن K شامل ساختارهای سطحی باکتری از قبیل فیمبریه، تاژک، پروتئینهای غشای خارجی و پلیساکارید کپسولی بوده و میزان آن در شرایط مختلف رشد متفاوت است. آنتیژنهای K به سه گروه تقسیمبندی شدهاند (A، L و B). يك مثال سويه تيپيك اشریشیا كلي بهصورت H11: E.coli O26:K60(B6) نمايش داده میشود.
بيشتر بیماریهای اشریشیا كلي عفونتهای فرصتطلب در کلیه، مثانه، زخم، ريه يا مننژ هستند كه هر كدام میتوانند به سپسيس كشنده منجر شوند، بنابراين اشریشیا كلي يكي از پاتوژنهاي كليدي عفونتهای بيمارستاني است. البته اشریشیا كلي میتواند به عفونتهای ادراري اكتسابي نيز منجر شود و سویههای خاصي از آن نيز عامل اسهال هستند كه اين سویهها را بهصورت انتروتوكسيژنيك[1] (ETEC)، انتروپاتوژنيك[2] (EPEC)، انترواينوازيو[3] (EIEC) و انتروهموراژيك[4] (EHEC) دستهبندی میکنند، بعلاوه، چون سویههای EHEC توليد وروتوكسين میکنند گاهي اوقات آنها را سویههای وروتوكسيژنيك[5] (VTEC) نيز مینامند.
فاکتورهای بیماریزایی:
اشریشیا کلی توانایی بیماریزایی در هر یک از سیستمهای میزبان را دارد و فاکتورهای بیماریزایی متعددی را تولید میکند. اهمیت نسبی هر یک از این فاکتورها نهتنها به ژنتیک یک سوش معین بلکه به جایگاه عفونت و شرایط زمینهای میزبان بستگی دارد. اندوتوکسین یا همان لیپوپلیساکارید غشاء خارجی مانند بقیه باکتریهای خانواده انتروباکتریاسه از عوامل مهم بیماریزایی این باکتری است. اشريشيا كلي طيف گستردهای از اگزوتوكسينها را توليد میکند که توسط پلاسمید یا کروموزوم باکتری کد میشود. اين اگزوتوكسينها عبارتند از: توكسين شبه شيگا (STX-2-STX-1)، انتروتوكسينهاي مقاوم به حرارت (STB,STA)، انتروتوكسينهاي حساس به حرارت (LT-1,LT-2) و هموليزين (HlyA) (که در پاتوژنز بیماریهای ناشي از اشريشيا كلي اوروپاتوژنیک اهميت بالايي دارد).
باکتری اشريشيا كلي داراي تعداد زيادي عوامل چسبندگی اختصاصي است. بيشتر از 80 درصد سویههای شناختهشده اشریشیا كلي بهعنوان عوامل پيلونفريت داراي فيبمريه p هستند كه به گليکولیپيدهاي حاوي واحدهاي ديساكاريد گالاكتوز متصل میشوند. فيبمريه p به سلولهای مخاط و كليه متصل میشود و بهنظر میرسد از فاگوسيت شدن اشریشیاكلي توسط سلولهای سفيد چندهستهای (PMN) جلوگيري میکنند.
به نظر میرسد سویههای اشریشیاكلي كه عامل اسهال كودكان هستند، توسط پيلي تيپ IV به مخاط روده باريك متصل میشوند. به اين نوع پيلي Bundle forming نيز گفته میشود كه علاوه بر EPEC در ويبريو كلرا و نيسريا گونورهآ نيز ديده میشود. ساير سویههای مولد اسهال اشریشیا كلي ايجاد پیلیهایی بنام آنتیژنهای فاكتوركلونيزاسيون[6] (CFA) میکنند. دو تيپ CFA وجود دارد؛ CFA/I كه اتصال آن حساس به مانوز است و توسط آن مهار میشود و CFA/II كه اتصال آن مقاوم به مانوز است.
همچنین فیمبریه S از اجزای این باکتری است که باعث اتصال اشریشیا کلی به گیرندههای سطح اندوتلیوم عروق خونی و پوشش اپیتلیال مغز میشود. این فیمبریه در استقرار سوشهای بیماریزا اهمیت دارد.
بیماریزایی:
باكتري اشریشیا كلي به تعداد زيادي در روده تمام انسانها يافت میشود و بهواسطه آلودگي مدفوعي پراكنده میگردد. مطالعات نشان داده است كه در بيماران بستري در بيمارستان، شمار عفونتهای مهاجم بهموازات شيوع عفونتهای اشریشیا كلي افزايش يافته است. براي مثال، برخي بيماران ديابتي معمولاً در طول استفاده از وسايلي نظير كاتتر در اثر تماس با اشریشیا كلي آلوده میگردند. از عوامل مؤثر در ايجاد مننژيت نوزادان توسط اشریشیا كلي میتوان به زايمان همراه با ضربه، تولد زودرس، وزن كم در زمان تولد و استفاده از وسايل كمك زايمان آلوده اشاره كرد.
عفونت ادراري اكتسابي حاصل از اشریشیا كلي معمولاً بهصورت خودآلودگي[7] است و اغلب در زنان روي میدهد، چون مجراي ادراري در زنان كوتاه است، كلي فرمها در واژن مستقر میگردند. اشریشیا كلي بهراحتی میتواند در مجراي ادراري به سمت مثانه و كليه بالا برود. سيستيت در زناني كه بهتازگی ازدواجکردهاند (سيستيت ماهعسل[8]) بسيار شايع است. در مردان بالاي 45 سال، هيپرتروفي پروستات از عوامل خطر عفونت ادراري است. ساير عوامل خطر در زنان و مردان عبارتند از ديابت و سنگ كليه.
بيماراني كه توسط اشریشیا کلی دچار عفونتهای ادراري میشوند، تظاهرات سيستيت، پيلونفريت يا سپسيس دارند.
سيستيت عفونت مثانه است كه معمولاً با تكرر ادرار و اشكال در ادرار كردن همراه است و بيماران ندرتاً تب و درد پهلو دارند. برخلاف آن، پيلونفريت عفونت پارانشيم كليه و لگن است كه غالباً با تب، درد پهلو تكرر ادرار و اشكال در ادرار كردن همراه است. گاهي اوقات بيماران دچار لرز، تهوع، استفراغ، اسهال، لكوسيتوز با شيفت به چپ و باكتريمي نيز میگردند. پيلونفريت فاكتور خطر مهمي براي سپسيس خصوصاً در بيماران جوانتر است. سپسيس كه با عبور باكتري اشریشیا کلی از مجاري ادراري به خون روي میدهد، از موارد اورژانس پزشكي با ميزان مرگومیر بالا است.
سيستيت و پيلونفريت با گرفتن نمونه ادرار مياني (با رعايت موارد مهم در نمونهگیری) و آزمايش و كشت آن تشخيص داده میشوند. ادرار مبتلايان به سيستيت حاوي RBC، WBC و باكتري است و در آزمايش آنتیبادی فلورسنت، باكتري با آنتیبادی پوشيده میشود.
در عمده بيماران مبتلا به سيستيت و در بيش از 80 تا 90 درصد بيماران مبتلا به پيلونفريت ساده، اشریشیا کلی عامل بیماریزا است. ساير عوامل سيستيت عبارتند از: استافيلوكوكوس ساپروفيتيكوس و انتروكوكوس فكاليس و ساير عوامل پيلونفريت عبارتند از: پروتئوس ميرابيليس، پروتئوس ولگاريس و انتروكوكها.
تعداد محدودي از سویههای اشریشیا كلي ايجاد اسهال میکنند. اگرچه بسياري از مردم ایالات متحده آمريكا به اسهال مبتلا میشوند، اما اسهال آبكي عامل عمدهای در مرگومیر اطفال در كشورهاي توسعهيافته است. جدول 2 ليستي از سروگروپهاي معمول را در انسان نشان میدهد.
جدول 2: سروگروپهاي شایع اشریشیا کلی در انسان
طبقهبندی سروگروپهاي آنتیژن O
فلور نرمال روده 81،1،2،4،6،7،8،18،25،45،75
عامل عفونتهای فرصتطلب 75 و 1،2،4،6،7،8،9،11،18،22،25،62
عامل عفونت ادراري 1،4،6،18،75
عوامل ایجادکننده اسهال
سویههای انتروتوكسيژنيك (ETEC) ،6،8،15،20،25،27،63،78،80،85،115
139،148،153،159،167 ،ac128
سویههای انتروپاتوژنيك (EPEC) ، 18،44،55،86،111،112،114،119،125
142،ab126،127،128
سویههای انتروهموراژيك (EHEC) 26،111،157
سویههای انترواينوازيو (EIEC) 29،124،136،143،144،152،164،167
الف) اشریشیاكلي انتروتوكسيژنيك:
اشریشیاكلي انتروتوكسيژنيك عامل معمول اسهال آبكي در نوزادان دچار سوءتغذیه و عامل اصلي اسهال مسافرين است. عفونت با خوردن آب يا غذاي آلوده به مدفوع كسب میشود. ETEC در ناحيه پاروكسيمال روده كوچك مستقر شده، از طريق پيلي به مخاط آن ناحيه چسبيده و توليد سم ST يا LT میکند. ST يا LT سبب ترشح بيش از حد مايعات و الکترولیتها شده كه منجر به اسهال آبكي میگردد. عفونت ETEC با تظاهرات اسهال آبكي، تهوع، كرامپ شكم و تب پايين در افراد مشخص میگردد.
ب) اشریشیاكلي انتروپاتوژنيك:
اشریشیاكلي انتروپاتوژنيك عامل اپيدمي نوزادان، خصوصاً نوزاداني كه در شهرها زندگي میکنند يا در بيمارستان بستري هستند، است. ندرتاً در افراد بالاي 1 سال ايجاد اسهال میکند و تقریباً همه بيماران 6 ماهه يا کوچکتر هستند. گاهي اپيدمي EPEC در مهدکودکهای ایالات متحده آمريكا رخ داده و گاهي عامل اسهالهای طولانیمدت میگردند و با تظاهرات اسهال آبكي، تب، درد، استفراغ و مدفوع مملو از موكوس بدون خون در افراد مشخص میشود.
باكتري EPEC با مكانيسم Localized adherence محكم به غشاء انتروسيت میچسبد. علاوه بر پوشاندن سلولها بهصورت يكسان، باكتري از طريق پيلي تيپ IV بهصورت ميكروكلنيهاي مجزا به اپیتلیوم اتصال مییابد. در فرآيندي كه توسط ژنهای كروموزومي و پلاسميدي كنترل میشود، باكتري سبب افزايش كلسيم داخل سلولهای هدف شده و سبب محو ميكروويلي میگردد. ادهيسین ديگري بنام اينتيمين[9] وجود دارد كه سبب اتصال محكم به انتروسيت میشود و سبب میگردد كه در زير هر باكتري متصل به مخاط، رشتههای اكتين پروليفره شود.
گاهي اوقات EPEC به سلول تهاجم میکند ولي اين تهاجم به اندازة EIEC گسترده نيست. در اين فرآيند ممكن است ميكروويليها تخريب شده و سبب مقداري سوء جذب شوند، اما عامل دقيق اسهال در اثر EPEC مشخص نيست و اسهال حاصل از EPEC آبكي و موكوئيدی است و در مدفوع خون ديده نمیشود.
(ج) اشریشیاكلي انتروهموراژيك:
گوساله مخزن اوليه آن است و اسهال حاصل از EHEC از همبرگر نیمپزی حاصل میشود كه آلوده به مدفوع گاو است. عمدتاً اسهال EHEC در ایالات متحده آمريكا توسط سويه O157:H7 و در كانادا و پاسيفيك شمال غربي با سويه O26:H11 سويه 30 مرتبط است. موارد تکگیر از خانه سالمندان و مهدکودکها گزارش میشود. اسهال EHEC با چسبيدن باكتري به مخاط كولون و توليد وروتوكسين روي میدهد. اسهال حاصله، خوني است ولي تفاوتش با ديسانتري اين است كه در مدفوع PMN ديده نمیشود. عفونت EHEC سبب اسهال آبكي و درد شكم در 4 روز بعد از ورود باكتري EHEC به روده بيمار میگردد. در حدود 40 درصد از بيماران در روز پنجم به اسهال خوني مبتلا میشوند اين اسهال به کولیت هموراژيك[10] معروف است و با درد شكمي فراوان، ولي اغلب بدون تب همراه است.
در 11 درصد از بيماراني كه مبتلا به کولیت هموراژيك میشوند بهزودی علائم سندرم اورمي هموليتيك ظاهر میگردد. اسهال EHEC بهخودیخود خطرناك است، اما خطرناکتر، حالتي است كه در 2 تا 11 درصد موارد منجر به سندرم اورمي هموليتيك میگردد. EHEC همانند EIEC اسهال خونی میدهد. دوز عفونی EHEC همانند دوز عفونی شیگلاها پائین (100 تا) است.
(د) اشریشیاكلي انترواينوازيو:
باكتري EIEC بيشتر در كشورهاي توسعهيافته حضور دارد و ندرتاً در ایالات متحده آمريكا ديده میشود. انتقال EIEC از طريق غذا و آب آلوده به مدفوع است. آنها به مخاط كولون متصل شده، سپس به مخاط و لامينا پروبريا حمله میکنند. اگرچه اين امر ابتدا سبب اسهال آبكي میشود، ولي بعد از مدتي اسهال شبه ديسانتري داده و در مدفوع خون و موكوس يافت میشود.
(ه) اشریشیاكلي انترواگريگيتيو[11].
در سالهای اخیر محققين سویههایي از اشریشیا کلی را پيدا کردهاند كه میتوانند در شرايط آزمايشگاهي بهصورت دستهای به سلولهای HEP-2 متصل شوند. اين سویههای انترواگريگيتيو میتوانند از طريق پیلیهای Bundle forming نيز به مخاط كلون متصل شده و بهواسطه توليد انتروتوكسين مقاوم به حرارت با وزن مولکولی پايين كه با ST و LT متفاوت است، توليد اسهال آبكي بنمايند. بيشتر اسهالهای ناشي از اين سويه در جنوب شرقي آسيا روي میدهد.
(و) ساير سویههای اشریشیاكلی:
باکتریهای اشریشیا کلی غيرتوكسيژنيك، كه داراي پیلیهای مقاوم به مانوز (CFA/II) هستند، به روده كوچك چسبيده و در بيماراني كه سوءتغذیه دارند سبب اسهالهای طولانیمدت میگردند. مكانيسم عمل اين نوع اسهال ناشناخته است.
درمان و پیشگیری:
چنانكه در جدول 3 نشان داده شده از آنتیبیوتیکهای مختلفي براي درمان عفونتهای حاصل از اشریشیا کلی میتوان استفاده كرد. انتخاب دقيق آنتیبیوتیک به نوع عفونت و حساسيت سويه اشریشیا کلی جداشده به آنتیبیوتیکها بستگي دارد.
در درمان اسهال، بدون توجه به سويه مولد، رهيدراتاسيون براي جبران آب و الکترولیتهای ازدسترفته لازم است. سازمان بهداشت جهاني فرمول رهيدراتاسيون استانداردي ارائه داده كه میتوان بهصورت خوراكي مصرف كرد و محلولهای خوراكي رهيدراتاسيون بسياري نيز بهصورت تجاري در دسترس است. از آنجایی که مواد بندآورنده مدفوع، مدت و خطر اسهال اشریشیا کلی را افزايش میدهند، بهتر است استفاده نشوند.
شيوع عفونتهای فرصتطلب ناشي از اشریشیا کلی، با رعايت ملاحظات ضدعفونی وسايل كلينيكي و با اجتناب از مصرف وسايل مهاجم مثل كاتترها قابل كاهش است
نگهداري بهداشتي آب مصرفي، پخت كامل گوشت، تغذيه نوزاد با شير مادر و پاستوريزاسيون شير مقدار اسهال حاصل از اشریشیا کلی را كاهش میدهد. مسافران كشورهاي توسعهيافته بايد از خوردن هر چيزي كه كاملاً پخته نشده امتناع كنند و از نوشيدن مايعاتي كه جوشانده نشدهاند يا بهطور تجاري بستهبندی نشدهاند، خودداري نمايند. پيشگيري دارويي عموماً براي مسافران توصيه نمیشود، اما استفاده از فلوروكينولونهايي نظير سيپروفلوكساسين، نورفلوكساسين يا افلوكساسين براي افراد در معرض خطر تجويز میگردد.
جدول 3: آنتیبیوتیکهای مصرفي براي درمان بیماریهای حاصل از اشریشیا کلی
| بيماري | درمان آنتیبیوتیکي مؤثر |
| سيستيت | TMP/SMX؛ سفالكسين يا فلوروكينولون. |
| اسهال EHEC | TMP/SMX به همراه رهيدراتاسيون. |
| اسهال EIEC | TMP/SMX به همراه رهيدراتاسيون؛ يا فلوروكينولون به همراه رهيدراتاسيون. |
| اسهال EPEC | TMP/SMX به همراه رهيدراتاسيون؛ جنتامايسين به همراه رهيدراتاسيون؛ يا كليستين به همراه رهيدراتاسيون. |
| اسهال ETEC | TMP/SMX به همراه رهيدراتاسيون؛ يا فلوروكينولون به همراه رهيدراتاسيون. |
| پيلونفريت در انواع حاد و ساده: | آمپیسیلین بعلاوه جنتامايسين؛ TMP/SMX؛ يا سيپروفلوكساسين. در انواع پيچيده يا بيمارستاني: سفالوسپورين نسل سوم؛ تتراسايكلين بعلاوه كلاوونات؛ پنیسیلین ضد سودوموناسی بعلاوه آمينوگليكوزيد ضد سودوموناسی؛ يا سيپروفلوكساسين. |
تشخیص آزمایشگاهی
مدفوع، ادرار، خون، زخم، چرک، خلط، سنگهای کلیوی، CSF و مایع پلور نمونههای ارسالی به آزمایشگاه برای شناسایی اشریشیاها هستند. باید توجه داشت که تنها جدا کردن اشریشیا کلی تشخیص را قطعی نمیکند و باید ثابت کرد که در نمونه، پاتوژن دیگری وجود ندارد. كشت مدفوع گران و مشكل است و نتايج آن سبب تغيير در روند درمان نميگردد، به همین دليل بهصورت روتين نبايد انجام گيرد. البته در موارد اسهال نامشخص و طولاني بايد مدفوع در ظرفي جمعآوری، آزمايش و كشت شود. اگر به ظاهر مدفوع توجه شود میتوان محل، مكانيسم و نوع عفونت را حدس زد.
مدفوع از لحاظ ميكروسكپي از نظر PMNها، اريتروسيتها و انگلها بررسي میگردد. نمونه مدفوع حتيالامكان بايد هر چه زودتر كشت داده شود. اگر امکان کشت در عرض 4 ساعت از نمونهگيري مدفوع وجود ندارد، بايد نمونه در يخچال قرار داده شود. بعد از كشت، سويههاي خاص اشریشیا کلی را به راههاي گوناگون میتوان شناسايي كرد:
(الف) ETEC را با جستجوي سموم LT و ST میتوان شناسايي كرد. برای افتراق آن از سایر E.coliها از PCR هم استفاده میکنند (ژنهای ST ,LT را ردیابی میکنند). پروب ژن و بيواسي براي هركدام از اين سموم در دسترس است و توسط آزمايشگاههاي رفرانس انجام میگیرد، همچنین با بررسی تجمع مایعات در روده حیوانات، تغییرات سیتولوژیک مشخص در کشت سلولی تخمدان هامستر چینی و تحریک تولید استروئیدها در کشت سلولهای تومور آدرنال روش LT را شناسایی میکنند.
(ب) EPEC را با روشهای سروتايپنيگ شناسایی میکنند.
(ج) EAEC با پروب DNA شناسايي میشود.
(د) EIEC را با استفاده از تست سرمی میتوان تشخیص داد. در اين آزمايش مايع حاوي باكتري به چشم خوكچه هندي تلقيح میگردد و اگر ايجاد كراتوكونژتكتيويت شد، نتيجه مثبت است. EIEC نيز مانند شيگلاها تست سرمی مثبت دارد. همانند شیگلا بدون حرکت است، لاکتوز را با تأخیر تخمیر میکند یا اصلاً تخمیر نمیکند و دارای پلاسمید تهاجمی است. برای افتراق از سایر سویهها از تست سرمی استفاده میشود. سويههاي EIEC را میتوان با توانايي اين باكتري براي تهاجم به رده سلولی هلا در شرايط آزمايشگاهي تشخیص داد. در ضمن اگر قطرهاي از مدفوع بر روي لام با متيلن بلو رنگآميزي شود، میتوان صفحاتي از PMN را مشاهده نمود.
(ه) EHEC را با دو روش تشخيص میدهند؛ بيشتر سويههاي اشریشیا کلی در هنگام رشد بر روي محيط كشت مكانکي حاوي سوربيتول، سوربيتول را تخمير میکنند، اما EHEC داراي اين خاصيت نيست، بنابراين EHEC را میتوان بهصورت اشریشیا کلی سوربيتول منفي تشخيص داد و سپس آن را سروتايپبندی كرد. این سویه از نظر تست MUG هم منفی است، علاوه بر اين در آزمایشگاه مرجع با استفاده از آنتیسرمهای اختصاصی روشهای بيواسي با استفاده از سلولهای Vero (کلیه میمون سبز آفریقائی) شناسایی میگردد.
در عفونتهای خارج رودهای ابتدا نمونه روی محیطهایی مانند EMB، مکانکی آگار و SS آگار کشت داده شده و بعد از مشاهده باسیلهای گرم منفی، کاتالاز مثبت و اکسیداز منفی، تستهای بیوشیمیایی از جمله IMViC (اندل، متیلرد، ووگس– پروسکوئر، سیمون سیترات)، TSI، تحرک در 37 درجه سلسیوس و دمای اتاق (با محیط SIM)، تست اوره، لیزین دکربوکسیلاز، آرژینین دیهیدرولاز و تخمیر قندهایی مانند مانیتول، سوربیتول، آرابینوز، رامنوز و غیره انجام میشود.
بهطورکلی باكتري اشریشیا كلي بر روي محیطهای خيلي ساده به آهستگي رشد میکند، متحرك با فلاژلهاي پريتريش است، کاتالاز مثبت، احیاکننده نیترات، بیهوازی اختیاری و غیر اسپوردار است. در جداسازی اولیه از نمونههای بالینی، تخمیر یا عدم تخمیر گلوکز توسط این باکتریها اهمیت دارد و به همین علت به دو گروه لاکتوز مثبت (اغلب آنها لاکتوز مثبت هستند) و لاکتوز منفی تقسیم میشوند. اشریشیا کلی قادر است از استات بهعنوان منبع کربن استفاده کند، اما قادر به استفاده از سیترات نیست، لذا از محیط سیمون سیترات برای شناسایی آن استفاده میشود. این باکتری گلوکز و سایر کربوهیدراتها را تخمیر کرده و پیرووات تولید میکند، سپس آن را به اسیدهای لاکتیک، استیک و فرمیک تبدیل میکند. قسمتی از اسید فرمیک تولیدشده، طی سیستم پیچیده هیدروژن لیاز[12] به مقادیر مسـاوی از CO2، H2 تبدیل میشود.
اشریشیا کلی، ژلاتین را ذوب کرده و معمولاً آنزیم تریپتوفاناز داشته و به همین دلیل اندول تولید میکند. VP آن منفی و MRآن مثبت است که این آزمایش در تمایز این باکتری از انتروباکتر آئروژنز اهمیت فراوان دارد. همچنین این باکتری قادر به تجزیه اوره نیست. بهطورکلی برای تمایز باکتریهای رودهای از فرمول IMViC استفاده میشود که بدین ترتیب میتوان این باکتری را از کلبسیلا، انتروباکترها و سایر کلیفرمهای خاک و گیاهان متمایز نمود. سویههایی که لاكتوز را تخمير میکنند روی مکانکی بهواسطه تخمیر، لاکتوز کلنی صورتی میدهند.
بر روی ائوزين متيلن بلو ايجاد جلاي فلزي سبزرنگ میکنند، همچنین داراي فعاليت دكربوكسيلاسيون ليزين بوده و تريپتوفان را هيدروليز و ايجاد ايندول مینمايند. اورهآز منفی هستند و تولید H2S نمیکنند و تست IMViC آنها بهصورت – – + + است. سویههای عامل عفونت ادراری روی BA، همولیز β دارند. باکتـــــری روی A/A :KIA، H2S منفی و تولید گاز مثبت است. بیش از 90% از E.coliهای جداشده، تست بتاگلوکورونیدار (MUG) مثبت دارند.
در کشت ادرار باید ادرار استریل گرفته شود و هرچه زودتر باید کشت شود. ادرار در زنان معمولاً بهوسیله سوند و در مردان از ادرار وسط تهیه میگردد. تعداد بالای صدهزار کلنی در روی محیط کشت نشاندهنده عفونت مجاری ادراری است و کمتر از این تعداد مشکوک باید در نظر گرفته شود.
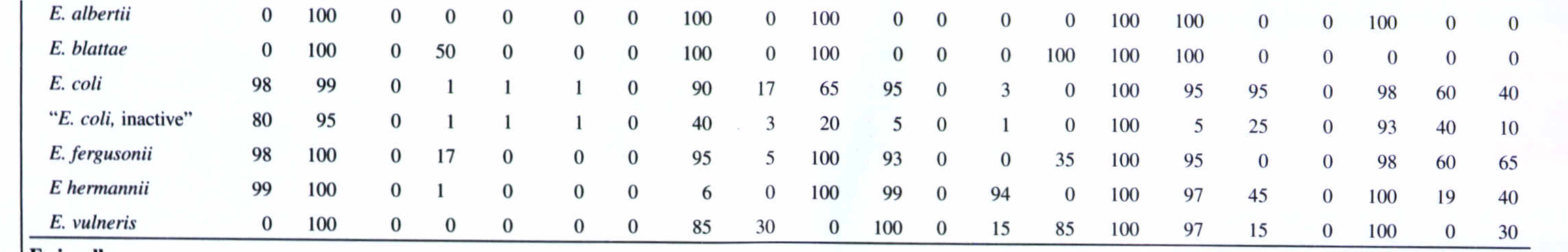
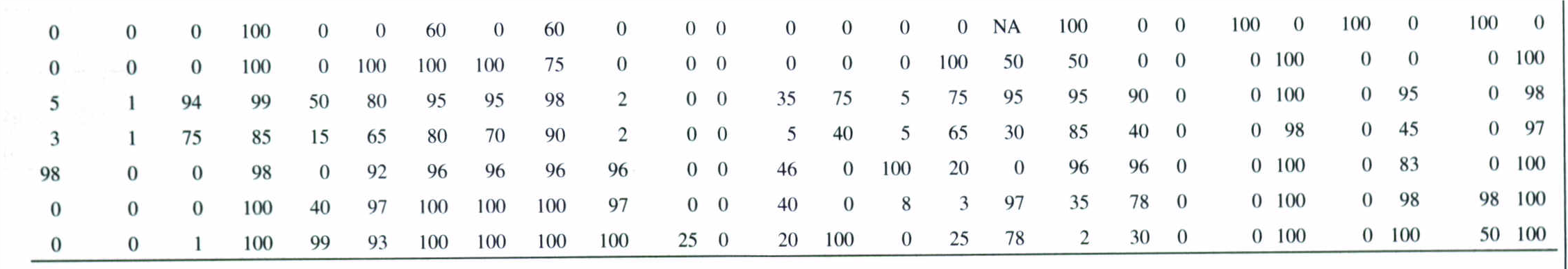
به دلیل بروز مقاومت بالای دارویی در بین این باکتریها، در مرحله نهایی باید الگوی حساسیت به آنتیبیوتیکها مشخص شود. اشریشیا کلی و کلبیسلا پنومونیه تولیدکننده بتالاکتامازهای وسیعالطیف (ESBL)، به سفوتاکسیم، سفتازیدیم و آزترونام مقاوم هستند، هرچند امروزه مطالعات نشان داده که این آنزیمها در بیشتر انتروباکتریاسهها و سودوموناسها تولید میشوند. در جدول 4 واکنشهای بیوشیمیایی كه در گونههای مختلف اشریشیا رخ میدهد، نشان داده شده است.
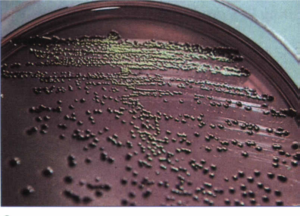
شکل 1: جلای فلزی ناشی از اشریشیا کلی روی محیط EMB
نکته 1: اشریشیا کلی جزء عوامل اصلی ایجادکننده عفونتهای بیمارستانی در دنیا و ایران است. باید توجه داشت که سایر انتروباکتریاسهها در عفونتهای بیمارستانی شایع هستند.
نکته 2: الگوهای حساسیت به آنتیبیوتیکها در کشور خودمان باید با احتیاط تفسیر شوند.
نکته 3: بايد براي باکتریهای رودهای كه از ادرار جدا میشوند، تست حساسيت به آنتیبیوتیک انجام داد.
جدول 4: واکنشهای بیوشیمیایی گونههای مختلف اشریشیا
[1]– Enterotoxigenic
[2] -Enteropathogenic
[3] -Enteroinvasive
[4] -Enterohemorrhagic
[5] -Verotoxigenic
[6] -Colonization factor antigens
[7] -Self-infection
[8] -Honey moon cystitis
[9] -Iintimin
[10] -Hemorrhagic colitis
[11]-Enteroaggregative E. coli
[12] Hydrogen lyase
مروری بر آزمایش میکروبیولوژیکی مدفوع
بررسی فراوانی انگل بلاستوسیستیس هومینیس با استفاده از PCR
مروری بر درمان تکیاختهای رودهای
https://www.mayoclinic.org/diseases-conditions/e-coli/symptoms-causes/syc-20372058
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام