نگاهی اجمالی بر روشهای تشخیص آزمایشگاهی
استافیلوکوکوس اورئوس مقاوم به متیسیلین
تاجالدین اکبرزاده – کارشناس ارشد میکروبشناسی
دکتر حسین شریفی- دکترای حرفهای پزشکی عمومی
دکتر فتحاله عینالهزاده- دکترای حرفهای دندانپزشکی
دکتر رضا فخری- دکترای حرفهای پزشکی عمومی
عادل نصیری- کارشناس علوم آزمایشگاهی
مقدمه
استافیلوکوکوس اورئوس گونهای از باکتری است که معمولاً بر روی پوست و یا در بینی افراد سالم یافت میشود. اگرچه بهطورمعمول در این محلها بیضرر است، اما ممکن است بهطور اتفاقی از طریق آسیب به پوست مانند خراش، بریدگی، زخمها، بریدگی جراحی و محل ورود کاتتر وارد بدن شده و سبب عفونت شود. این عفونتها ممکن است خفیف باشند مانند جوشها یا دملها، یا جدی و تهدیدکننده زندگی باشند مثل عفونت جریان خون، استخوانها یا مفاصل.
استافیلوکوکوس اورئوس مقاوم به متیسیلین (meticillin resistant Staphylococcus aureus =MRSA) نوعی از استافیلوکوکوس اورئوس است که مقاوم به فعالیت ضدباکتریایی متیسیلین و دیگر آنتیبیوتیکهای کلاس پنیسیلین است. در سال ۱۹۴۰ درمان عفونتهای استافیلوکوکوس اورئوس با معرفی آنتیبیوتیک پنیسیلین متحول شد، بااینحال بسیاری از سویههای استافیلوکوکوس اورئوس اکنون مقاوم به پنیسیلین هستند، زیرا استافیلوکوکوس اورئوس میتواند مادهای بنام β-لاکتاماز تولید کند که پنیسیلین را تخریب کرده و اثرات ضدباکتریایی آن را از بین میبرد. در اوایل ۱۹۶۰، نوع جدیدی از آنتیبیوتیک پنیسیلین بنام متیسیلین توسعه یافت. متیسیلین توسط β-لاکتاماز تخریب نمیشود و میتوان از آن جهت درمان عفونتهای ایجادشده توسط سویههای استافیلوکوکوس اورئوس تولیدکننده β-لاکتاماز استفاده کرد، سپس متیسیلین توسط آنتیبیوتیکهای جدیدتر و بهتر کلاس پنیسیلین مثل فلوکلوکساسیلین جایگزین شد که آنها نیز توسط β-لاکتاماز تحت تأثیر قرار نمیگیرند. متأسفانه اندکی پس از معرفی متیسیلین، سویه خاصی از استافیلوکوکوس اورئوس ظاهر شد که مقاوم به متیسیلین و فلوکلوکساسیلین بودند، این استافیلوکوکوس اورئوس مقاوم به متیسیلین بهاختصار MRSA خوانده میشود و اگرچه متیسیلین دیگر تجویز نشد و با فلوکلوکساسیلین جایگزین شد، اصطلاح MRSA همچنان استفاده میشود. با این وجود انواع دیگر آنتیبیوتیکها هنوز جهت درمان عفونتهای حاصل از MRSA استفاده میشوند، این داروهای جایگزین بهصورت قرص در دسترس نیستند و باید بهصورت تزریقی مورد استفاده قرار گیرند.
روشهای تشخیص آزمایشگاهی MRSA
آزمایشگاههای تشخیصی میکروبیولوژی و آزمایشگاههای مرجع جهت برآورد شیوع MRSA کلیدی هستند. تکنیکهای سریع جدیدی جهت شناسایی و تشخیص MRSA ایجاد شدهاند، با این وجود بهطورکلی باکتری باید از خون، ادرار، خلط یا دیگر مایعات قابلکشت بدن جداسازی شود و کشت به مقدار کافی در آزمایشگاه، این آزمون تأییدی را انجام میدهد؛ بنابراین روش سریع و آسان برای تشخیص عفونت MRSA وجود ندارد.
درمان اولیه اغلب بر پایه “حدس قوی” توسط پزشک معالج میباشد، ازاینرو هر تأخیری در درمان این نوع عفونت میتواند نتایج مرگباری به همراه داشته باشد. تکنیکهای تشخیصی شامل PCR در زمان واقعی و PCR کمی هستند و بهطور روزافزون جهت تشخیص و شناسایی سویههای MRSA در آزمایشگاههای بالینی بکار گرفته میشوند. آزمون آزمایشگاهی معمول دیگر آزمون آگلوتیناسیون سریع لاتکس است که پروتئین PBP2a را شناسایی میکند. PBP2a واریانتی از پروتئین اتصالی به پنیسیلین است که به استافیلوکوکوس اورئوس توانایی مقاومت به اکساسیلین را اعطا میکند.
غربالگری آزمایشگاهی MRSA، تعادل پیچیده بین سرعت نتایج، حساسیت، اختصاصیت و هزینه است. امروزه اکثر روشهای غربالگری بر پایه استفاده از روشهای کشت میباشند، بااینحال تعدادی روش جایگزین شامل روشهای بر پایه محیط کشت براث، محیط رنگزا، کیتهای غربالگری سریع، آزمایشهای مولکولی و سیستمهای خودکار بهطور روزافزون استفاده میشوند. به علت وجود تعداد زیادی از ارگانیسمهای “آلودهکننده” که از محلهای غیراستریل در سوآبها ناشی میشوند، جداسازی از سوابهای غربالگری میتواند یک روند طولانی باشد.
1- تشخیص مرسوم استافیلوکوکوس اورئوس
تشخیص روتین استافیلوکوکوس اورئوس با استفاده از آزمون اسلاید کوآگولاز و آزمون کوآگولاز لولهای انجام میشود. نتیجه مثبت آزمون کوآگولاز باید با استفاده از آزمون کوآگولاز لولهای تأیید شود. از محیط DNase نیز میتوان استفاده کرد، اما نتیجه مثبت آن نیازمند تأیید بیشتر است.
شکل 1- تشخیص مرسوم استافیلوکوکوس اورئوس
2- تشخیص MRSA با استفاده از محیطهای غنیشده بر پایه براث
این محیطها معمولاً جهت افزایش حساسیت استفاده میشوند، هرچند ایجاد نتایج سریع با آنها هزینهبر است. معمولاً NaCl به همراه متیسیلین یا اکساسیلین و سفوکستین، به محیطهای بر پایه براث اضافه میشود. از ترکیبات نشانگر نیز میتوان جهت نشان دادن وجود MRSA استفاده کرد.
3- تشخیص MRSA با استفاده از محیط آگار جامد
روش استاندارد جهانی جهت غربالگری و جداسازی MRSA با استفاده از محیط آگار جامد وجود ندارد. محیطهای انتخابی زیادی در دسترس هستند و متکی بر مهارکنندههایی مانند NaCl و یا آنتیبیوتیکها هستند و به همراه نشانگر pH استفاده میشوند، بهعنوان مثال آگار نمک مانتیول حاوی 7% NaCl به همراه mg/L4 متیسیلین یا mg/L2 اکساسیلین، محیط بردپارکر به همراه mg/L8 سیپروفلوکساسین، آگار مولرهینتون با ۴% NaCl و mg/L6 اکساسیلین موجود میباشند. حساسیت در ۲۴ ساعت تا ۴۸ ساعت انکوباسیون متفاوت بوده و اغلب برای حصول نتیجه قابلقبول موردنیاز است.
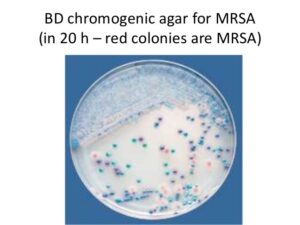
4- تشخیص MRSAاز طریق محیط رنگزا
این محیط رشد اولیه و انتخاب را ترکیب کرده و MSRA را از استافیلوکوکوس کوآگولاز منفی تشخیص میدهد. این محیطها در مقایسه با محیطهای مرسوم، ویژگی و حساسیت بهبودیافتهای را نشان میدهند، اما جهت حصول نتیجه ۸۵% > نیازمند ۴۸ ساعت انکوباسیون میباشند.
شکل 2- تشخیص MRSA از طریق محیط رنگزا
5- تشخیص MRSA با روشهای مولکولی
اکثر روشهای مولکولی مورداستفاده جهت تشخیص MRSA بر پایه پرایمرهای مولتیپلکس PCR استوار هستند که ژنهای خاصی از استافیلوکوکوس اورئوس (nuc,fem) و mecA مقاوم به متیسیلین را تشخیص میدهند. بسیاری از این روشها فقط جهت استفاده با کشتهای خالص مناسب هستند و به علت حضور استافیلوکوکوس کوآگولاز منفی ناقل ژن مقاومت به متیسیلین mecA برای غربالگری سوآبهای حاوی نمونه مناسب نیستند. آزمایشهای تکثیری تجاری جدید، ژن mecA را در ترکیب با مارکرهای دیگر مثل کوآگولاز مورد هدف قرار داده و نتایج دلگرمکنندهای را نشان دادهاند.
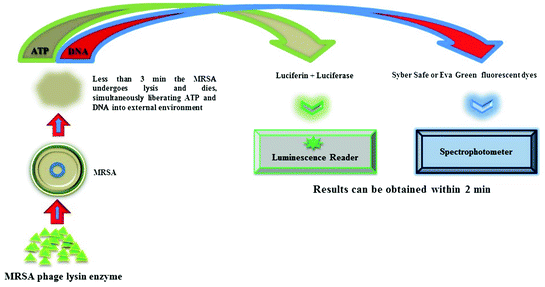
6- تشخیص MRSA با روش بیولومینسانس
پیشرفتهایی با روش بیولومینسانس بخصوص در استفاده از آدنیلاتکیناز (AK) وجود دارد، این آنزیم در همه سلولها وجود داشته و باعث تولید ATP از ADP میشود. اندازهگیری AK بسیار حساستر از سیستمهای بر پایه ATP است و امکان تشخیص معمول ۵۰ ارگانیسم یا بیشتر را در یک نمونه میدهد. دادههای اولیه، کارایی و نتایج همارز با روشهای کشت معمول را نشان دادهاند اما نتایج را در عرض ۵ ساعت ارائه میدهند.
شکل 3- تشخیص MRSA با روش بیولومینسانس
7- کیتهای آگلوتیناسیون
این کیتها بهطور گسترده در دسترس هستند و میتوان از آنها جهت تأیید استافیلوکوکوس اورئوس با شناسایی پروتئین A و فاکتور تجمع استفاده کرد، با این وجود برخی سویههای MRSA مقدار کمی از این پروتئینها را دارند. اکنون کیتهای جدید نیز از طریق شناسایی آنتیژن سطحی عمل میکنند. کیتهای لاتکس دیگر، PBP2a را شناسایی میکنند که در داخل غشای سلولی رخ میدهد و جهت شناسایی نیازمند لیز سلولی هستند.
طیف وسیعی از کیتهای بیوشیمیایی تجاری دستی و خودکار در دسترس است که بر پایه آرایه آزمون بیوشیمیایی استوار است و پروفایل قابل ارزیابی با بانک اطلاعاتی یا جداول را ارائه میدهد.
8- تشخیص MRSA با استفاده از روشهای آزمون حساسیت به متیسیلین و اکساسیلین
بسیاری از سیستمهای خودکار جهت تأیید MRSA، تشخیص بیوشیمیایی استافیلوکوکوس اورئوس را با پانل حساسیت آنتیبیوتیک ترکیب میکنند. روشهای آزمون حساسیت گسترده هستند. روش منفردی وجود ندارد که مناسب برای تمام سویههای MRSA باشد. روشهای استاندارد در امریکا بهوسیله مؤسسه استاندارد آزمایشگاه بالینی (CLSI) (که قبلاً بهعنوان NCCLS شناخته میشد) منتشر شده است.
حداقل غلظت مهاری (MIC) بهوسیله روش رقیقسازی، بهطور سنتی روش مرجع است. CLSI، آگار مولر هینتون با 2% NaCl و 104cfu/ml تلقیحشده و انکوباسیون در دمای 35-33 درجه سانتیگراد را توصیه کرده است. روشهای مولکولی که ژن mecA را بجای MIC شناسایی میکنند بهعنوان روش مرجع میباشند.
آزمون حساسیت آنتیبیوتیکی با استفاده از روشهای انتشار دیسک، روشی با استفاده وسیع باقی مانده است اما نتایج تحت تأثیر طیفی از فاکتورها شامل محیط، غلظت NaCl، دما، اینکولوم و ماده آزمون قرار میگیرد.
تعدادی از مطالعات اخیر با استفاده از روش انتشار دیسک سفوکسیتین پیشنهاد میکند که این روش اطمینان بیشتری نسبت به روش انتشار دیسک اکساسیلین دارد. محیط یا دمای انکوباسیون خاصی موردنیاز نیست و آزمون کمتر تحت تأثیر تولیدکننده بیشتر پنیسیلیناز قرار میگیرد.
References:
- Millar M.R., Walsh T.R. and Linton C.J., Carriage of antibiotic resistant bacteria by healthy children, J Antimicrob Chemother, 47, 605-610,2001.
- Sanford M.D., Widmer A.F. and Bale M.J., Efficient detection and long term persistence of the carriage of MRSA, Clin Infect Dis., 19, 1123-1125,1994.
- Frank U., Lenz W. and Damrah E., Hospital staff and nasal carriage, In: JWM van der Meer, editor, Nasal carriage of Staphylococcus (a round table discussion), Amsterdam: Excerpta Medica; 15-19,1990.
- Salaria M. and Singh M., Methicillin resistant Staphylococcus aureus, Indian Pediatr, 38, 29-36,2001.
- Mc Donald M., The epidemiology of methicillin-resistant Staphylococcus aureus: surgical relevance 20 years on, Aust N Z J Surg, 67, 682-685,1997.
- Jensen S.O. and Lyon B.R., Genetics of antimicrobial resistance in Staphylococcus aureus, Future Microbiol, 4(5), 565–82,2009.
- Lowy F.D., Antimicrobial resistance: the example of Staphylococcus aureus, J. Clin. Invest., 111(9), 1265–1273,2003.
- Pantosti A., Sanchini A. and Monaco M., Mechanisms of antibiotic resistance in Staphylococcus aureus, Future Microbiol, 2(3), 323–334,2007.
- Francois P. and Schrenzel J., Rapid Diagnosis and Typing of Staphylococcus aureus, Staphylococcus: Molecular Genetics, Caister Academic Press,2008.
- Mackay I.M. (editor) Real-Time PCR in Microbiology: From Diagnosis to Characterization, Caister Academic Press,2007.
استافیلوکوکوس مقاوم به متیسیلین (MRSA)
مروری تازه بر خانواده استافیلوکوکها
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام