کارباپنمازها در باکتریهای گرم منفی
تشخیص آزمایشگاهی و اهمیت بالینی
رضا بهلولی خیاوی کارشناس ارشد میکروبشناسی دانشگاه علوم پزشکی اردبیل
کارباپنمها آنتیبیوتیکهای بتالاکتام قوی هستند که برای درمان عفونتهای جدی در بیمارستانها بکار گرفته میشوند. در مقایسه با پنیسیلینها، سفالوسپورینها یا بتالاکتامهای حاوی مهارکننده بتالاکتاماز، طیف اثر ضدمیکروبی وسیعی دارند که شامل باکتریهای گرم مثبت (مثل ایمیپنم، دوریپنم) و گرم منفی (مثل مروپنم، ارتاپنم) میباشند. ایمیپنم و مروپنم فعالیت بهتری روی سودوموناس ائروجینوزا دارند در حالیکه ایمیپنم و دوریپنم فعالیت کشندگی بهتری بر روی اسینتوباکتر بوومانی نسبت به مروپنم دارند. دوریپنم کمترینMIC علیه سودوموناس ائروجینوزا و اسینتوباکتر در مقایسه با ایمیپنم و مروپنم دارد و نیز کمترین حساسیت در برابر هیدرولیز بوسیله کارباپنمازها را دارا میباشد.
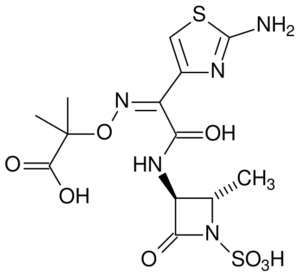
ساختمان عمومی یک کارباپنم (Aztreonam)
برای عمل روی PBPS کارباپنمها باید از طریق OMP (پورینها) به دیواره سلولی باکتریهای گرم منفی وارد شوند. آنها با اتصال به PBPSسنتز دیواره سلولی را متوقف میکنند که سرانجام منجر به مرگ سلول باکتریایی میشوند.
مقاومت به کارباپنمها در باکتریهای گرم منفی میتواند نتیجه تولید یک بتالاکتاماز، بیان پمپهای افلوکس، از دست دادن پورینها و تغییر در PBPS باشد. از آنجایی که بتالاکتامها، شامل ترکیبات شبه کارباپنم محصولات طبیعی باکتریها و قارچهای محیطی متعدد میباشند تصور بر این است که در سایر باکتریهایی که به تولید بتالاکتامازهای ذاتی خودشان مبادرت میکنند این امر به آنها مزیت انتخابی برای بقا میدهد، بنابراین ژنهای متعدد کدکننده کارباپنمازها میتواند در باکتریهای محیطی مثل باسیلوس آنتراسیس، سراشیا، سودومونس سپاسیا و آسینتوباکتر بعنوان بخشی از کروموزمهای آنها وجود داشته باشد. قدم بعدی در این تکامل مقاومت، فرار کردن ژنهای کدکننده کارباپنمازها به عناصر ژنتیکی متحرک بود (مثل پلاسمیدها، ترانسپوزونها)، مشروط بر اینکه توزیع افقی موفقیتآمیز ژنهای مقاومت حتی بین جنسهای گوناگون باکتریها را امکانپذیر سازد. بعد ازاین کشف، کارباپنمازها یک مشکل جهانی شدند.
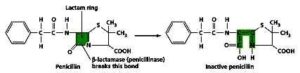
بر طبق دستهبندیAmbler بر اساس شباهتهای ساختمانی، کارباپنمازها متعلق به کلاسهای A,B,D میباشند.
کارباپنمازهای کلاس A دارای سرین در جایگاه فعال خود هستند و قادر به هیدرولیز کردن تمام بتالاکتامها مثل آزترونام میباشند. در این گروه از کارباپنــــــــــــــــــمازها آنزیمهای Sme(Sme-1 تا Sme-3)، IMI (IMI-1 تاIMI-3)، NmcA و SFC-1 عمدتاً توسط کروموزم کد میشوند. در حالیکه KPC (KPC-2 تا KPC-31) و GES (GES-1 تاGES-20 ) توسط پلاسمید کد میشوند. کارباپنماز غالب در این گروه KPC میباشد که در سال 1996 در کارولینای شمالی شناسایی شد که در حال حاضر عامل شیوع گسترده در بسیاری از مناطق است. بومی شمال شرقی آمریکا، اسرائیل، چین، پورتوریکو و یونان بوده و شیوع آن در سراسر اروپا بیشتر میشود. علاوه بر کلبسیلا پنومونیه که توسط یک کلون غالب بنام ST258 تولید میشود در سایر آنتروباتریاسهها و همچنین در سودوموناس و اسینتوباکتر بومانی و کالکواستیکوس نیز یافت شده است. بعضی اوقات تشخیص این موضوع که MICهای مربوط به کارباپنمها در موارد زیادی پایینتر از نقطه شکست هستند. مشکل است.
کارباپنمازهای کلاس B نیز بعنوان متالوبتالاکتامازها شناخته شدهاند (MBL)، زیرا دارای یونهای فلزی در جایگاه فعال خود میباشند. علاوه بر آنهایی که به صورت ژنهای کروموزومی در باکتریهای محیطی مثل Bacillus cereusBCI,BCII،CphA Aeromonas spp.- و S.maltophilia-L1 وجود دارند ژنهای اکتسابی کدکننده MBL اغلب در کاستهای ژن در داخل اینتگرونها قرار گرفتهاند که اولین بار در سال 1991 در ژاپن توصیف شدند طوری که آنزیمهای IMP نام گرفتند. در حال حاضر شامل 30 مشتق فرعی میباشند و هنوز MBLهای غالب در قاره آسیا بوده و عامل شیوعهای تکی اصلی هستند. VIM-enzymes (شامل بیش از 30 مشتق فرعی) ابتدا در سودوموناس آئروجینوزا توصیف شدند ولی بعداً در آنتروباکتریاسهها پدیدار شدند طوری که بسرعت در سراسر اروپا پخش شدند و عامل شیوعها در بسیاری از کشورهای مدیترانهای مثل یونان، ایتالیا و ترکیه شدند. اینها در حال حاضر شایعترین کارباپنمازهای پخششونده جهانی بوده ولی در ارتباط با سودوموناس آئروجینوزا بسیار بیشتر از انتروباکتریاسهها از کشورهای مدیترانهای مثل یونان و ترکیه یافت شدهاند.
متالوبتالاکتاماز موذی دیگری از هندوستان در سال 2008 میلادی گزارش شده و NDM-1 ( New dehli MBL) نامیده شد که تاکنون بیشتر از 10 واریانت از آن توصیف شدهاست و در چندین سال بعد بسرعت در تمام نقاط هندوستان پخش شدند. این آنزیمها (علاوه بر آنزیمهایی که در سویههای پخششونده در محیط وجود داشته و در جمعیتهای عمومی بوسیله فلورای طبیعی حمل میشوند) نه تنها با سویههای منسوب غیرکلون شده کلبسیلا پنومونیه و اشریشیا کولای همراه هستند بلکه در سودوموناس ائروجینوزا و آسینتوباکتر بوومانی هم توصیف شدهاند.
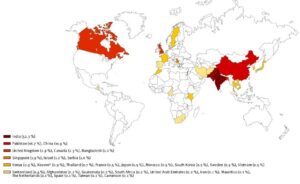
دیگر منبع این آنزیمها میتواند ناحیه بالکان باشد. اگزاسیلینازها از کلاس D اغلب در گونههای آسینتوباکتر یافت شدهاند. آنها به گروه بسیار شایع جهانی OX-23 تقسیم میشوند. نیز در ایزولههای محیطی گونههای اسینتوباکتر یافت شدهاند. پیشنهاد شده است که منبع ممکن طبیعی و غیربیمارستانی این ژنها یعنی گروه OX-24 به اندازه OX-23 گستردگی جهانی نداشته و بطور عمده در اروپا و آمریکا توصیف شده است و گروه OX-58 در چندین شیوع در سراسر دنیا توصیف شدهاند. OX-48 در آنتروباکتریاسه بویژه در کلبسیلا پنومونیه و با شدت پایینتر در اشریشیاکولای کشف شدند که در تمام نقاط دنیا پخش شدهاند ولی اختصاصاً محدود به کشورهای دریای مدیترانه میباشند.
باکتریهای گرم منفی مولد بتالاکتاماز میتوانند باعث طیف وسیعی از عفونتها باشند مثل باکتریمی، پنومونی بیمارستانی، عفونتهای زخم، آندوکاردیت و عفونتهای دستگاه ادراری. این عفونتها اغلب با شکستهای درمانی و با بستری طولانی مدت در بیمارستان و با میزانهای بالای مرگومیر همراه میباشند. بعنوان مثال دامنه مرگومیر ناشی از عفونتهای سودوموناس آئروجینوزای مقاوم به کارباپنماز بین 2/51 درصد تا 95 درصد متغیر است.
برای تشخیص آزمایشگاهی کارباپنمازها روش تشخیص مناسب یا تست آزمایشگاهی اختصاصی تاکنون به طور استاندارد راهاندازی نشده است.
تست تغییریافته Hodge: تنها تست توصیه شده توسط CLSI تشخیص فنوتیپیک فرایندهای کاباپنماز است ولی اغلب فاقد حساسیت و اختصاصیت میباشد.
چند تست نیز بر اساس مهارسازی با استفاده از مهارکنندههای مختلف ابداع شدهاند که شامل:
EDTA و Phenantroline به عنوان مهارکنندههای MBLS، Phenylboronic acid به عنوان مهارکننده KPC) در ترکیب با کارباپنم (مثل مروپنم) یا سفالوسپورین (مثل سفتازیدیم) در اشکال مختلف انتشار دیسک یا رقت در محیط مایع یا E-TEST وجود دارند.
مهارکننده اختصاصی که بتواند در تشخیص کلاس D کارباپنمازها استفاده شود وجود ندارد، ولی گزارشهایی مبنی بر استفاده از دیسک Temocilidin (یا در ترکیب با Avibactam) برای این منظور در دست است.
تست Carba NP: یک تست ساده بیوشیمیایی است که بر اساس هیدرولیز ایمیپنم میباشد این فرایند توسط یک تغییر رنگ در معرف در نتیجه کاهش PH قابل تشخیص است و در اکثر آزمایشگاههای میکروبیولوژیکی کاربرد دارد.
با وجود اینکه استاندارد مرجع در تشخیص محصول کارباپنمازها اندازهگیری اسپکتروفوتومتریک هیدرولیز کارباپنم در حضور یا عدم حضور مهارکننده است ولی هنوز فقط در سطح آزمایشگاههای رفرانس قابل انجام است.
اخیراً استفاده از Mass spectrometry (MALDI-TOFF) بر اساس آنالیز تجزیه مولکول کارباپنم تشخیص سریع کارباپنماز KPC رادر 45 دقیقه یا MBL را در 150 دقیقه قادر ساخته است.
سرانجام Simplex PCR یا multiplex PCR، Real- time PCR و تستهای هیبریدیزاسیون توانستند بطور موفقیتآمیزی تشخیص ژنهای کارباپنمازها را در آزمایشگاه بالینی با رفع موانع و مشکلات مربوط به حساسیت و اختصاصیت در تستهای فنوتایپک بهبود ببخشند. با این وجود روشهای مولکولی مستلزم ابزارهای گرانقیمت و آموزش کارکنان آزمایشگاه میباشد.
هنوز ابهاماتی در درمان خوشبینانه عفونتهای ناشی از سویههای مولد کارباپنماز وجود دارند. لذا بطور جدی پیشنهاد میشود که درمان ترکیبی شامل کولیستین، تایگسایکلین، آمینوگلیکوزیدها، آزترونام و کارباپنمها در اشکال مختلف ترکیبی هنوز بر تک درمانی برتری دارد و آن رژیمهای حاوی کارباپنم وقتی که با دوز مناسب بکار برده میشدند بر سایرین امتیاز دارند.
کنترل کردن انتقال میکروارگانیسمهای مقاوم به کارباپنمها در بخش مراقبت بهداشتی، که شامل خانواده آنتروباکتریاسه مقاوم به کارباپنم CRE (Carbapenem Resistant Enterobacteriaceae) است چندین مرحله دارد و آن مهم است که این باکتریها را به عنوان شاخص اپیدمیولوژیکی برای شناختن شیوع در منطقه بخصوص شناسایی کنیم و این امر ما را قادر میسازد بیماران عفونت یافته و کولونیزه شده با این باکتریها را تشخیص داده و برای اجرای فرایند متوقف کردن انتقال CRE اقدام نماییم. مجموعهای از این فرایندها که که معمولاً اجرا می شوند شامل بهداشت مناسب دست، جداسازی تماس یابندهها، آموزش، استفاده دقیق از وسایل، همکاری بیماران و کارکنان، گزارشهای سریع آزمایشگاهی، نظارت ضدمیکروبی و استراتژیهای مختلف غربالگری میباشند.
بهترین نتایج فقط وقتی بدست میآیند که تمام فرایندها بطور همزمان اجرا شوند. غربالگری بیماران در معرض خطر برای کنترل پخش شدن CRE بسیار سخت است. غربالگری میتواند به تماس یابندهها یا به بیمارانی که قبلاً در مؤسسههای CRE مثبت بستری شدهاند محدود شود.
نمونههایی که اغلب اخذ میشوند سوابهای رکتال، مدفوع یا ادرار هستند. نمونههای محیطی برای اینکار مفید نمیباشند و فقط برای کنترل ضدعفونی کردن و تمیز کردن بکار میروند.
آزمایشگاه میکروبشناسی باید حاوی دستورالعملهایی برای تشخیص CRE و پروژههایی برای گزارش سریع نتایج CRE مثبتها باشد. دستورالعملهای صادره از CDC و HICPAC ( Healthare Infection Control Practices Advisory Committee) تحقیق در اطلاعات بدست آمده از آزمایشگاه برای CREهای ناشناخته را پیشنهاد میکنند. اگر CRE مثبتها یافت شوند این اجازه به ما داده میشود که مطالعه نقطه شیوع را در بخشهای اختصاصی انجام دهیم. بعد از آن، پیشنهاد میشود که نظارت فعال را تا حصول نتایج منفی باید اعمال کنیم و نیز لازم است که مقاومت به کارباپنمها را در بخش مراقبت بهداشتی با تسهیلات مراقبتی طولانی مدت در بیماران همیشه گزارش نماییم.
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام