نکات مهم کاربردی در میکروبشناسی بالینی
دکتر مریم متوسل دکتری تخصصی باکتریشناسی
استادیار دانشکده پیراپزشکی، دانشگاه علوم پزشکی شیراز
قسمت اول
کلیات
باکتریها در محیط اطراف، کلیه سطوح، داخل و خارج بدن انسان و سایر موجودات زنده یافت میشوند و میتوانند بهصورت ساپروفیت، فرصتطلب و بیماریزا رشد، تکثیر و بقا یابند. بخشهای مختلف بدن انسان مانند دستگاه گوارش، بخش خارجی دستگاه تناسلی، پوست، مخاط و بخش فوقانی دستگاه تنفس واجد باکتریهای مقیم هستند که به نام فلور نرمال (Normal flora یا Normal biota) نامیده میشوند و یا مانند دستگاه گردش خون، دستگاه عصبی، بخش تحتانی دستگاه تنفس و دستگاه ادراری فاقد هرگونه ارگانیسمی هستند که اصطلاحاً به عنوان نواحی استریل بدن شناخته میشوند.
بهطور کلی شناسایی باکتریها در آزمایشگاه میکروبشناسی پزشکی شامل سه مرحله است؛ در مرحله اول نمونههای ارجاع شده به آزمایشگاه، آمادهسازی میشوند. این مرحله شامل هر نوع فرآیندی است که نمونه را جهت جداسازی عامل عفونت مهیا مینماید. برای روشن شدن بحث میتوان به اقدامات زیر اشاره نمود:
- غنیسازی نمونه مدفوع برای جداسازی سالمونلا و شیگلا
- آلودگیزدایی (Decontamination) نمونه خلط برای جداسازی عامل سل
- سانتریفیوژ نمونه مایع مغزی نخاعی (CSF) برای جداسازی عوامل مننژیت
- سانتریفیوژ نمونه ادرار برای جداسازی قارچ و مایکوباکتریو توبرکلوزیز
- آسیاب نمودن نمونه بیوپسی معده برای دستیابی به کشت مناسب هلیکوباکتر پیلوری
مرحله دوم اقدامات آزمایشگاه میکروبشناسی، انجام آزمونهای تخصصی جهت شناسایی باکتریهای بیماریزا در نمونههای بیماران است که در مقالات آینده بهطور اجمال به تصویر کشیده خواهند شد. مرحله نهایی و مهمترین بخش آزمایشگاه میکروبشناسی، آزمونهای تعیین حساسیت ضد میکروبی (Susceptibility tests) هستند که هدف اصلی این آزمونها، تعیین حساسیت یا مقاومت باکتریهای استخراج شده از بیماران نسبت به آنتیبیوتیکهای رایج درمانی است.
از آنجا که هدف اصلی این نگارش بحث و بررسی در خصوص نمونهگیری و پردازش نمونههاست، از دو مبحث دیگر بهطور جمعبندی عبور مینماییم.
آمادهسازی و کشت نمونه در آزمایشگاه میکروبشناسی پزشکی، با رعایت اصول ضدعفونی (Aseptic principle) و در کنار شعله انجام میگیرد. اغلب نمونههای میکروبی، ابتدا به روش گرم (Gram) رنگآمیزی شده و سپس بر روی محیطهای مناسب کشت داده میشوند.
باکتریها در طبقهبندی آزمایشگاهی، به کمک رنگآمیزی گرم (Gram)، به دو گروه گرم مثبت و گرم منفی دستهبندی میشوند. باکتریهای گرم مثبت به اشکال کوکسی (Cocci) و میلهای (Bacilli یا Rod) مشاهده میشوند و باکتریهای گرم منفی با اشکال کوکسی (Cocci)، میلهای (Bacilli یا Rod)، کوکوباسیل (Coccobacilli)، خمیده (Vibrio)، مارپیچ (Spirocket) و میلهای نوکتیز (Fusiform) قابل مشاهده هستند. دستهای از باکتریهای گرم مثبت نسبت به مرحله رنگبری مقاومت نشان میدهند که این ویژگی سبب شده که روش رنگآمیزی اسید فاست (Acid fast) برای شناسایی این دسته از باکتریها بکار گرفته شود.
در نمونههای بهدستآمده از نواحی استریل بدن که فاقد هرگونه فلور نرمال هستند، یافتن حتی یک باکتری میتواند نشانه آلودگی و عفونت این مناطق باشد. از این رو در این گونه موارد، رنگآمیزی مستقیم از نمونههای ذکرشده، کمک قابلتوجهی به تشخیص عفونت احتمالی مینماید.
مورفولوژی باکتریهای بیماریزا در نواحی غیر استریل، شبیه فلور نرمال مقیم آن ناحیه است از این رو معمولاً در این موارد، رنگآمیزی و مطالعه میکروسکوپی بهتنهایی، کمک چندانی به تشخیص نمینماید. در عوض، جداسازی ارگانیسم از کشت نمونه بیمار، مهمترین راه تشخیصی در نواحی مذکور بهحساب میآید.
گاهی اوقات برحسب وضعیت بالینی بیمار، پزشک معالج نیاز به گزارش خاص درباره عامل عفونت دارد. در این مواقع درخواست پزشک، تعیینکننده خطمشی آزمایشگاه میگردد. موارد زیر مثالهایی از درخواست پزشک برای انجام آزمایش روی نمونه ارسالی به آزمایشگاه است:
- رنگآمیزی اسید فاست از رسوب ادرار به منظور جداسازی Mycobacterium tuberculosis
- رنگآمیزی متیلن بلو از نمونه مدفوع به منظور شناسایی Campylobacter jejuni
- رنگآمیزی گرم از چرک گلو جهت تشخیص عفونت قارچی و آنژین ونسان
- رنگآمیزی اسید فاست برای مشاهده باسیلهای Mycobacterium tuberculosis و باسیلهای منشعب (Branching bacilli) مشکوک به Nocardia astroides در نمونه خلط و ترشحات لاواژ
- کشت میکروائروفیل از نمونه بیوپسی دئودنوم به منظور جداسازی و شناسایی Helicobacter pylori
- کشت نمونه مشکوک به COVID- 19 ارسالی به آزمایشگاه از نظر بررسی آلودگی میکروبی
در مرحله شناسایی باکتریهای بیماریزا، اولین تست تشخیصی که در شناسایی باکتریهای گرم مثبت بکار میرود، تست کاتالاز و در مورد باکتریهای گرم منفی، اکسیداز است، لذا باکتریهای شایع جداسازی شده در آزمایشگاه میکروبشناسی به گروههای زیر دستهبندی میشوند.
- کوکسیهای گرم مثبت و کاتالاز مثبت مانند خانواده میکروکوکاسیه
- کوکسیهای گرم مثبت و کاتالاز منفی مانند خانواده استرپتوکوکاسیه
- باسیلهای گرم مثبت و کاتالاز مثبت که خود به دو گروه اسپوردار و بدون اسپور تقسیم میشوند.
الف) باکتریهای میلهای هوازی بدون اسپور مانند خانواده کورینه باکتریاسیه شامل جنسهای کورینه باکتریوم دیفتریه، لیستریا منوسایتوژنز، اریزیپلوتریکس روزیوپاتیه و دیفتروئیدها
ب) باکتریهای میلهای هوازی اسپودار مانند باسیلوس سابتیلیس (به عنوان ساپروفیت)، باسیلوس سرئوس (به عنوان یکی از عوامل مسمومیت غذایی)، باسیلوس آنتراسیس (عامل سیاه زخم) از خانواده باسیلاسیه
ج) باکتری میلهای بیهوازی مانند کلستریدیوم دیفیسیله به عنوان فلور نرمال دستگاه گوارش که تحت شرایط مصرف طولانی مدت آنتیبیوتیکها تبدیل به عامل بیماری کولیت با غشای کاذب میشود.
- باسیل، کوکسی و کوکوباسیلهای گرم منفی و اکسیداز مثبت مانند خانوادههای نایسریاسیه، ویبریوناسیه، سودوموناس ائروژینوزا و جنس کریزئوباکتریوم مننگوسپتیکوم (Cryseobacterium meningosepticum) با نام قبلی فلاووباکتریوم مننگوسپتیکوم
- باسیل و کوکوباسیلهای گرم منفی و اکسیداز منفی مانند خانواده انتروباکتریاسیه و جنسهای بورخولدریا سپاشیا (Borkholderia cepacia) و ایکنلا کوررودانس (Eikenella korodans)
کوکسیهای گرم مثبت و کاتالاز مثبت را از لحاظ آنزیمهای کوآگولاز (Coagulase) و دی ان آز (DNase)، به منظور جداسازی خانواده میکروکوکاسیه خصوصاً جنس استافیلوکوکوس بررسی مینمایند.
کوکسیهای گرم مثبت و کاتالاز منفی را از لحاظ انواع همولیزینها جهت جداسازی باکتریهای خانواده استرپتوکوکاسیه ارزیابی مینمایند.
باسیلهای گرم منفی اکسیداز منفی را به منظور تشخیص خانواده انتروباکتریاسه، یرسینیا انتروکولیتیکا (Yersinia enterocolytica)، اسینتوباکتر (Acinetobacter) و بورخولدریا سپاشیا (Burkholderia cepacia) بررسی مینمایند.
همچنین باسیلها و کوکسیهای گرم منفی اکسیداز مثبت را جهت شناسایی سودوموناس ائروژینوزا (Pseudomonas aeruginosa)، ویبریو کلرا (Vibrio cholera)، ائروموناس (Aeromonas)، پلزیوموناس (Pelsiomonas)، آلکالیژنز (Alcaligenes)، کریزئوباکتریوم مننگوسپتیکوم (Chryseobacterium or Flavobcterium meningosepticum)، موراکسلا لاکوناتا (Moraxella lacunata) و باکتریهای خانواده نایسریاسیه (Neisseriacea)، مورد آزمایش قرار میدهند.
مهمترین و آخرین مرحله در آزمایشگاه میکروبشناسی، آزمونهای تعیین حساسیت ضد میکربی هستند. این آزمونها، حساسیت باکتریها را نسبت به عوامل ضد میکروبی ارزیابی مینمایند و به دو صورت کیفی و کمی انجام میشوند. اولین قدم در صحت و دقت انجام آزمونهای حساسیت ضد میکروبی، تهیه سوسپاســیون میکروبی با غلظت معادل نیم مکفارلند (3.8× 108 CFU/mL) است. قدم بعدی، قرار دادن سوسپانسیون تهیه شده در معرض آنتیبیوتیکهای مصرفی است که به روشهای مختلف انجام میشود. آسانترین روش ارزیابی حساسیت ضد میکروبی، روش کیفی انتشار در آگار (Disk Agar diffusion) است که با نامهای آنتیبیوگرام Antibiogram)) و کربی باور (Kirby-Bouer) نیز شناخته میشود. روشهای دیگر تعیین حساسیت شامل روشهای کمی تهیه رقت (Dilution methods) برای تعیین حداقل غلظت ممانعت از رشد
Minimum Inhibitory Concentration یا (MIC) و حداقل غلظت کشندگی Minimum Bactericidal Concentration یا (MBC) دارو هستند که در موارد درخواستی پزشک برای تجویز مقدار مؤثر دارو و پیشگیری از بروز مقاومت دارویی انجام میشوند. خود روش رقت، به دو طریق رقت در آبگوشت و رقت در آگار انجام میشود.
امروزه از یک روش دیگر به نام روش اپسیلومتری (Epsilometer Method or E- test) استفاده میشود که تلفیقی از روشهای کیفی و کمی است و علاوه بر ارزیابی کیفیت تأثیر دارو بر باکتری، کمیت MIC نیز سنجش میشود.
به کمک روشهای کیفی (Qualitative) میزان حساسیت باکتری نسبت به عوامل ضد میکروبی بهصورت حساس (Sensitive)، مقاوم (Resistant) و حد وسط (Intermediate) ارزیابی میگردد. در روش کمی که خود در دو مقیاس حجمی به نامهای Micro dilution و Macro dilution قابل انجام است، علاوه بر کیفیت، کمیت دارو نیز سنجش میشود. نتایج بهدستآمده نیز در قالب مقادیر MIC و MBC گزارش میشوند.
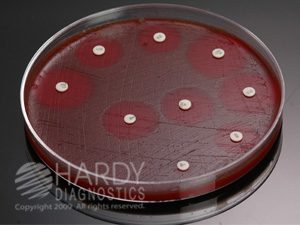
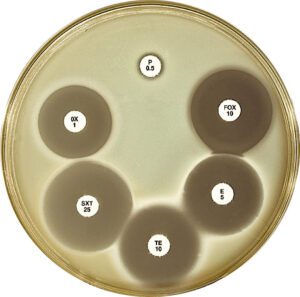
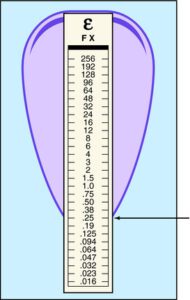
اساس آزمایش روشهای انتشار در آگار، بر مبنای تشکیل هاله عدم رشد (Inhibition zone) و اندازهگیری قطر هاله (برحسب میلیمتر) است. شکل هاله در روش کربی باور بهصورت گرد (Round shape) و در روش اپسیلومتری به شکل بیضی (Elliptical shape) مشاهده میشود. MIC در روش E- test با مشاهده کمترین غلظتی از آنتیبیوتیک به دست میآید که نقطه تلاقی رأس هاله عدم رشد است.
فهرست کلی آنتیبیوتیکها در آزمون آنتیبیوگرام یا انتشار در آگار به قرار زیر است:
- بر علیه باکتریهای گرم منفی از آنتیبیوتیکهای آمپیسیلین، سفازولین، سفپم، سفوتاکسیم، سفتریاکسون، سفتازیدیم، کارباپنمها (ایمیپنم، مروپنم)، آمینوگلیکوزیدها (جنتامایسین، آمیکاسین)، فلوروکینولونها (سیپروفلوکساسین)، تریمتوپریم- سولفومتوکسازول و نیتروفورانها (نیتروفورانتوئین) استفاده میگردد.
- در آنتیبیوگرام ادرار، حتماً از نالیدیکسیک اسید، نیتروفورانتوئین و SXT (سولفامتوکسازول/تریمتوپریم) استفاده میشود.
- در عفونت شیگلایی از آنتیبیوتیکهای نالیدیکسیک اسید و سفکسیم علاوه بر سایر آنتیبیوتیکهای ضد گرم منفیها استفاده میگردد.
- در عفونت سالمونلایی، کلرامفنیکل به سایر آنتیبیوتیکهای ضد گرم منفی اضافه میگردد.
- در عفونت باکتریهای گرم منفی خانواده انتروباکتریاسیه خصوصاً کلبسیلا (Klebsiella) و ای.کولای ( coli) که مولد بتالاکتامازهای وسیعالطیف (ESBL یا Extended- Spectrum Beta Lactamases) هستند، عمدتاً از آنتیبیوتیکهای آزترونام، سفتازیدیم، سفوتاکسیم و سفتریاکسون به منظور شناسایی این گروه از باکتریها استفاده میگردد و قطر هاله عدم رشد در آنها تا حد 22 الی 27 میلیمتر افزایش مییابد.
- علیه سودوموناس ائروژینوز (Pseudomonas aeruginosa) از پیپراسیلین-تازوباکتام
(Piperacillin- tazobactam)، سیپروفلوکساسین، ایمیپنم، مروپنم، سفپم، جنتامایسین، آمیکاسین و توبرامایسین استفاده میشود. - در قبال استافیلوکوس آرئوس از دیسکهای وانکومایسین، اگزاسیلین، داکسیسیلین، کلیندامایسین، اریترومایسین و سفتریاکسون استفاده میگردد.
- علیه انتروکوک از وانکومایسین، جنتامایسین، لینهزولید (Linezolid) و سیپروفلوکسـاسین استفاده میشود.
به منظور شناسایی حداکثری عوامل عفونی، زمان جمعآوری نمونه از اهمیت ویژهای برخوردار است زیرا نمونهگیری در زمان مناسب، سبب افزایش احتمال بازیابی و جداسازی عوامل عفونی میگردد؛ به عنوان مثال بهترین زمان برای جداسازی باکتریها، قبل از شروع درمان ضد میکربی است.
الف
ب
ج 
د
تصویر 1- تست تعیین حساسیت ضد میکروبی
الف: کربی باوور، ب: کربی باور روی محیط مولر بلاد آگار، ج: تعیین حساسیت بروش اپسیلومتری (E- test)، د: تعیین غلظت MIC با روش E-test
(در این شکل µg/mL0/25MIC=)
نمونههای غیر قابل قبول در آزمایشگاه میکروبشناسی:
- ادرار 24 ساعته
- خلط مخلوط شده با آب دهان
- نمونههای انتقال یافته در فرمالین
- نمونههای انتقال یافته در محیطهای کشت آگاردار خشک شده
مکانیسمهای مقاومتهای آنتیبیوتیکی (2)
مروری بر آزمونهای تعیین حساسیت ضد میکروبی و روشهای نویدبخش در آینده
فراوانی باکتریهای عامل عفونتهای بیمارستانی
برای دانلود فایل pdf بر روی لینک زیر کلیک کنید
ورود / ثبت نام