مروری تازه بر باسیلهای گرم مثبت بدون اسپور
(نوکاردیا و اکتینومیستهای هوازی)
دكتر رضا ميرنژاد (استاد دانشگاه)
گونههای نوکاردیا:
گونههای نوکاردیا گروهی از اکتینومیستها هستند که بهطور وسیعی در دنیا منتشر شدهاند. این ارگانیسمها غالباً به شکل ساپروفیت هستند، اما برخی از آنها بهصورت پارازیت با گیاهان و حیوانات زندگی میکنند.
.Nocardia spp به علت داشتن آنزیمهای پروتئولیتیک قادر به تجزیۀ مواد آلی خاک مانند پارافین هستند که میتوانند از آنها بهعنوان تنها منبع کربن و انرژی استفاده نمایند. عفونتهای ناشی از .Nocardia spp اگزوژن هستند (یعنی توسط ارگانیسمهایی که جزء فلور نرمال انسان نیستند، ایجاد میشوند). این باکتریها در انسان و سایر پستانداران از جمله بزها، گربهها، سگها، خوکچه هندی، پستانداران آبزی و کیسهداران قادر به ایجاد بیماری هستند. حضور همهجانبه ارگانیسم در خاک غنی با ماده آلی و تعداد رو به افزایش افراد با ضعف سیستم ایمنی در جوامع، منجر به افزایش شدید بیماری ایجادشونده توسط این ارگانیسم شده است. این افزایش بهویژه در جمعیتهای پرخطر نظیر بیماران سرپایی که با ویروس نقص ایمنی انسان (HIV) عفونی شدهاند و یا کسانی که پیوند مغز استخوان یا یک عضو جامد دریافت کردهاند، در خور توجه است. عفونت انسانی نوکاردیاها اندکی بیشتر در مردان شایعتر از زنان است.
نوکاردیاها باكتريهاي هوازی، باسیلی، گرم مثبت بلند، نازک با ظاهری مهرهمانند هستند و تشكيل شاخهاي شبيه ميسليوم قارچهای هوازي ميدهند (ازاینرو قبلاً جزو قارچها مطالعه ميشدند). در اصل باكتريهاي حقيقياند و بهصورت شاخهشاخه ديده ميشوند و شديداً شكننده بوده و به باسيل يا كوكوباسيل تبديل ميشوند، فاقد اسپور، كونيدي و ارگانلهاي داخل سلولياند. در ديواره سلولي داراي اسيد موراميك، ديآمينو پيمليك اسيد و يا ليزين هستند (قارچها فاقد اين تركيباتاند). نوكاردياها گرم متغير بوده و بهصورت ضعيف اسيدفست هستند.
آنها بر روي محيطهاي كشت باسيل سل مانند لونشتاين- جانسون كلني شبيه مايكوباكتريوم آتيپيك ايجاد ميكنند. از آنجایی که باکتریهای این گروه از نظر شکل ظاهری و به دلیل ایجاد رشتههای ظریف در محیط کشت شباهت زیادی به قارچها دارند، در ابتدا آنها را جزء قارچها طبقهبندی کردند؛ اما در دهۀ 1950 میلادی به دلیل شناخت بیشتر ساختمان و خصوصیات دیوارۀ سلولی و پپتیدوگلیکان در جدارۀ سلولی، جزء باکتریها طبقهبندی شدند. اخیراً توسط آنالیزهای فنوتیپی و مولکولی، تقریباً 100 جنس از Nocardia spp. مشخص شده است.
بیماریزایی .Nocardia spp به ماهیت و وسعت سیستم دفاعی میزبان و نیز ویرولانس باکتری بستگی دارد. ویرولانس .Nocardia spp با فرار آنها از سیستم دفاعی میزبان و یا تضعیف پاسخهای سیستم ایمنی مرتبط است. مکانیسمهای مقاومت میزبان نسبت به عفونتهای .Nocardia spp پیچیده است. سلولهای فاگوسیتوزکنندۀ سیستم رتیکواندوتلیال میتوانند باکتریهای .Nocardia spp (از طریق فاگوسیتوز غیرانتخابی باکتریهای مهاجم) را از بین ببرند. علاوه بر این، فاگوسیتوز تحت کنترل ایمنی هومورال و سلولی میتواند نقش مهمی در تقویت پاسخ سیستم دفاعی میزبان در برابر عفونت .Nocardia sppیی داشته باشد. Nocardia spp. بهصورت باکتریهای داخل سلولی اختیاری هستند و میتوانند افراد سالم و همچنین افراد دچار اختلال سیستم ایمنی را آلوده نمایند.
این باکتریها در خاک یافت میشوند. از میان انواع مختلف Nocardia spp.، کمپلکس N.asteroides شایعترین و خطرناکترین گونۀ پاتوژن انسانی محسوب میشود و عامل اصلی عفونتهای ریوی در بیماران با نقص سیستم ایمنی بوده و تمایل به گسترش به جریان عمومی خون داشته و ایجاد نوکاردیوزیس سیستم عصبی مرکزی (آبسههای مغزی) یا عفونتهای پوستی مینماید. شایعترین گونههای نوکاردیا، نوکاردیا سیــــــــــــریاجورجیکا (N. cyriageorgia)، نوکاردیا فارسینیکا (N. farcinica) و نوکاردیا نوا (N. nova) هستند و بعد از این عوامل نوکاردیا برازیلنسیس (N.brasiliensis) و بهندرت نوکاردیا اوتیتدیس کاویاروم (N.otitidis caviarum) هستند.
ابتلا به آمیفزم ریوی، برونشکتازی، عفونتهای مزمن و پیشرفتۀ ریوی مثل سل، اعتیاد به مواد مخدر تزریقی، ایدز، لوسمی، لنفوم، نقص ایمنی سلولی، الکلیسم، مصرف مداوم کورتیکواستروئیدها، گیرندگان پیوند عضو و بهطور کلی تمام کسانی که به هر دلیل سیستم دفاعی آنها ضعیف شده باشد، از جمله افراد در معرض خطر ابتلا به نوکاردیوزیس ریوی هستند. اگرچه نوکاردیوزیس ریوی علائمی شبیه به سل ریوی دارد، ولی برخلاف سل فاقد گرانولوم است. گاهی اوقات ضایعه ریوی خفیف و بدون علائم بالینی است و گاهی بهصورت پنومونی ظاهر میگردد.
ضایعه ریوی موضعی بوده و بهصورت یک آبسه است که بهتدریج بزرگتر میگردد. گاهی آبسه همراه با حفرات متعدد و فیستوله خواهد شد. امکان پخش باکتری از طریق جریان خون و لنف نیز وجود دارد. انتشار بیماری هر عضوی را آلوده میسازد، ولی مغز و کلیهها بیش از سایر اعضاء مبتلا میشوند. آبسه مغزی، عفونت و ضایعات کلیوی (قسمت مرکزی و قشری کلیه) و دملهای احشایی مکرراً دیده شده است. بیماری پوستی و یا زیرجلدی ممکن است بهصورت پیودرم، سلولیت، آبسههای منفرد یا چندتایی، بیماری جلدی لنفاوی شبیه اسپوروتریکوزیس یا ندول بروز یابد.
N.brasiliensis نیز از گونه شایع در عفونت انسانی است، لیکن نیاز به ضعف سیستم ایمنی در بدن میزبان نداشته و عفونت اولیه ایجاد میکند. این گونه باکتری از 5% تا 6% موارد عفونت نوکاردیوزیس جدا میشوند و عفونت ناشی از ارگانیسم عموماً محدود به جلد است. این باکتری در آفریقای جنوبی یا مرکزی با عفونت اولیه پوست سبب ایجاد یک اکتینومایستوما (یک توده گرانولوماتوز برجسته سطحی با مجراهای سینوسی مترشحه چرک و گرانولهای سولفور) بهطور تیپیک بر روی اندامهای انتهائی میشود، در حالی که N.otitidiscaviarum از 3% تا 4% موارد عفونتهای مایستومایی و جلدی لنفاوی جدا میشود. مطالعات نشان میدهد که N.brasiliensis ویرولانس بیشتری نسبت به N.asteroides و N.otitidiscaviarum دارد. N.brasiliensis قادر است بهسرعت در حیوانات آزمایشگاهی عفونت تجربی ایجاد کند و همچنین قادر است در اشخاص سالم ایجاد بیماری سیستمیک نماید، درصورتیکه N.asteroides از نظر بیماریزایی ویرولانس کمتری داشته و بندرت پاتوژن اولیه است و معمولاً فرصتطلب است.
برخلاف نوکاردیوزیس جلدی و زیرجلدی که عمدتاً توسط N.brasiliensis ایجاد میشود، عامل بیماریزایی کراتیت عمدتاً N.arthritidis است. تصور میشود نوکاردیوزیس چشمی نسبت به سایر انواع عفونتها نادر باشد اما گزارشهایی از عفونت نوکاردیوزیس چشمی به علت نقص پایدار اپیتلیالی وجود دارد، از جمله: التهاب صلبیه، التهاب کیسۀ اشکی، کراتیت و گرانولوم لایۀ خارجی کیسۀ اشکی، با این حال، تشخیص نوکاردیوزیس چشمی دشوار است که در نتیجه منجر به تشخیص اشتباه میشود و بروز آن کمتر از حد واقعی در نظر گرفته میشود.
تشخیص آزمایشگاهی:
نمونه ارسالی به آزمایشگاه جهت تشخیص آزمایشگاهی نوکاردیاها، CFS، لاواژ برونکوآلوئولار (BAL)، چرک، خلط یا سایر اگزوداها است. لازم به ذکر است که تهیه سواب از اگزودا مناسب نیست.
نمونههای لاواژ برونکوآلوئولار، با استفاده از روش برونکوسکوپی توسط پزشک متخصص ریه جمعآوری میگردد. این روش بهعنوان شیوهای برای بدست آوردن ترشحات دستگاه تنفس تحتانی از بیماران بدحال و یا دچار ضعف سیستم ایمنی که پنومونی پیچیده و یا پیشرونده دارند، شناخته میشود. روش برونکوسکوپی بیخطر بوده و تقریباً خوب تحمل میشود؛. در این روش مواد بیحسکننده موضعی برای بیمار تجویز میگردد که البته به دلیل فعالیت ضدمیکروبیشان احتمال جداسازی .Nocardia spp و حساسیت نتایج کشت کاهش مییابد، به این خاطر هیچگونه ماده شیمیایی به نمونهها اضافه نمیگردد.
پزشک متخصص، لوله فیبروپتیک را از راه بینی یا از طریق دهان به مجرای تنفسی تحتانی بیمار وارد میکند. لوله، مشابه تلسکوپ در داخل بدن عمل کرده، به پزشک این امکان را میدهد که زخم، چرک و موکوس غیرمعمول و یا اشکالات موجود در راههای هوایی را مشاهده نماید. پزشک، نمونهها و اجسام خارجی یا بافتهای مشکوکی که در طی این روند با آنها روبهرو میشود را برمیدارد. این پروسه شامل تزریق مقدار فراوانی از نرمال سالین از طریق برونکوسکوپ به شش و سپس مکش سریع مایع از ریهها است که مایع برگردانده شده در آزمایشگاه مورد بررسی قرار میگیرد.
اصولاً برای تشخیص نوکاردیاها از روشهای زیر استفاده میشود:
آزمایش مستقیم:
رنگآمیزی گرم:
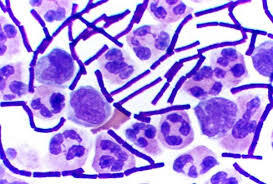
در رنگآمیزی گرم باسیلها، سلولهای کوکوباسیل و رشتههای شاخهدار که بعضاً رنگپذیری ناهمگن، اما در مجموع گرم مثبت دارند، دیده میشود. این تابلو مربوط به اکتینومایکوزیس یا نوکاردیوزیس است (شکل 1).
رنگآمیزی ذیل– نلسون:
یا رنگآمیزی اسیدفست اصلاحشده با محلول رنگبر H2SO4 1% یا Hcl 1% انجام میشود. در این روش بعضی از نوکاردیاها مثل N. madurau و N. pelleteri رنگ نمیگیرند، اما بقیه مثل N. brasiliensis, N. asteroides رنگ میگیرند و اسیدفست نسبی هستند. اسیدفست نسبی بهسختی نشان داده میشود، ولی با رشد ارگانیسم به مدت 4 روز روی محیط میدل بروک آگار 7H10 یا محیط لیتموس میلک براث این ویژگی افرایش میدهد.
باید توجه شود که اگر در رنگآمیزی ذیل– نلسون معمولی با رنگبر H2SO420% (یا Hcl3% در اتانول 95%) باسیل اسیدفست مشاهده شد، احتمالاً مایکوباکتریوم بوده و نوکاردیا نیست.
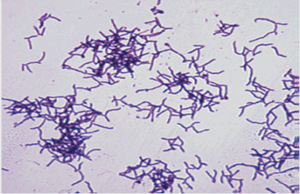
بر این اساس میتوان با دیدن رشتههای گرم مثبت کشیده شاخهدار در رنگآمیزی گرم که بدون اسپور و بدون کپسول و بهطور ضعیف اسیدفست هستند (شکل 2)، تشخیص نوکاردیا را مطرح نمود.
شکل (1): نمای زنجیره طویل همراه با انشعاب نوکاردیاها در رنگآمیزی گرم
شکل (2): نمای زنجیرهای نوکاردیاها در رنگآمیزی اسیدفست
کشت:
گونههای نوکاردیا بهصورت هوازی روی اکثر محیطهای غیرانتخابی مانند بلاد آگار، شکلات آگار، پوتیتو دکستروز آگار، سابورو دکستروز آگار، محیطهای لوین اشتاین جانسون یا میدل بروک و 7H10 براث که برای کشت مایکوباکتریومهاست رشد میکنند. نوکاردیاها رشد آهسته دارند ولی در حضور 10 درصد CO2 رشد آنها افزایش مییابد. جهت مشاهده کلنی آن باید چند روز (5 تا 10 روز) در 37 درجه سلسیوس انکوبه شوند. کلنی آنها بهصورت مومی، برآمده و مخملی چیندار بوده و اغلب برحسب نوع گونه پیگمان زرد یا نارنجی دارند. آنها بهصورت رشتههای شاخهدار گرم مثبت و یا اشکال کوکوباسیلی مشاهده میشوند.
در نمونههای چرک و یا بافت آلوده گرانول وجود ندارد. نوکاردیاها توسط تست مقاومت به فعالیت لیزوزیم از اکثر اکتینومایستهای هوازی قابل افتراق هستند (گونههای نوکاردیا مقاوم هستند ولی گونههای استرپتومایسس، رودوکوکوس، گوردونا و اکتینومادورا حساس هستند) و همچنین مورفولوژی آنها روی محیط Tap Water agar سبب افتراق این عوامل میگردد، برای مثال سبب افتراق گونههای نوکاردیای شاخهدار از رودوکوکوس غیرشاخهدار میگردند.
1- دو سری پلیت بلادآگار و سابورو (بدون آنتیبیوتیک) را کشت داده و یک سری در 37 درجه سلسیوس و یک سری در 42-40 سلسیوس تا 14 روز انکوبه شود. باکتریهای دیگر معمولاً دمای بالا را تحمل نمیکنند، اما نوکاردیاها در شرایط مذکور رشد میکنند. از آنجائی که احتمال وجود باکتریهای بیهوازی هم معمولاً وجود دارد، بهتر است که در محیط تیوگلیکولات هم کشت انجام شود. رشد نوکاردیاها در مجاورت 10% CO2 تشدید میگردد.
توجه: بعضی از انواع نوکاردیاهای اسیدفست در برابر روشهای هضم و تغلیظ با سود و غیره مقاوم بوده و در محیط لونشتاین– جانسون رشد میکنند. کلنیهای نوکاردیا ممکن است کاملاً شبیه مایکوباکتریوم توبرکلوزیس ظاهر شود، ولی برخلاف مایکوباکتریوم رشد آن سریع است و دارای اشکال شاخه– شاخهای فراوان است.
2- هر روز پلیتها را از نظر وجود کلنیهای خشن یا صاف که پیگمانته و دارای مسیلیوم هوایی سفید هستند، مورد بررسی قرار دهید. البته پیگمان ممکن است وجود داشته باشد و مسیلیومهای هوایی هم بهسختی دیده میشوند. کشت نوکاردیا و استرپتومایسس معمولاً دارای بوی خاک است.
3- از کلنیهای ایجادشده رنگآمیزی گرم به عمل آورید تا اشکال باسیل، کوکوئید و رشتههای منشعب گرم مثبت را که ممکن است در کشتهای کهنهتر دیده نشوند، مشاهده کنید. ضمناً رنگآمیزی اسیدفست و اسیدفست اصلاحشده را جهت مشاهده نوکاردیاهایی که اسیدفست ضعیف هستند، به عمل آورید.
4- جهت مشاهده رشتههای منشعب، اسلایدکالچر انجام دهید. مشاهده مسیلیومهای هوایی که دارای زنجیرههای کوتاه و بلند کونیدیوسپور هستند دلالت بر وجود استرپتومایسس دارد.
تعیین هویت: تعیین هویت قطعی گونههای نوکاردیاها مشکل بوده و باید در یک آزمایشگاه رفرانس انجام شود. تشخیص ابتدائی نوکاردیا آستروئیدس با یافتههای ذیل تطابق دارد: باسیل گرم مثبت منشعب یا شبیه دیفتروئید که در اسلایدکالچر، اسپور ایجاد نمیکند، کاتالاز، اورهآز مثبت بوده و قادر به تجزیه کازئین، تیروزین یا گزانتین و ژلاتین نیست و از گلوکز و گزیلوز اسید تولید نمیکند. همانطورکه در بالا اشاره شد نوکاردیاها مقاوم به لیزوزیم هستند و در حضور لیزوزیم رشد میکنند (جدول 1).
نکته: میتوان از محیط Modified Thayer- Martin (MTM) جهت شناسایی گونههای نوکاردیا از نمونههای آلوده استفاده کرد.
نکته: با استفاده از محیط اختصاصی لژیونلا بافر چاركول عصاره مخمر آگار CYE)) جداسازی گونههای نوکاردیا از خلط و سایر نمونهها تسهیل میشود.
بررسی هیدرولیز کامل سلول برای حضور مزودی آمینوپایمیلیک اسید و کربوهیدراتهای خاص ابزار مفیدی در تشخیص نوکاردیا در آزمایشگاه است. کروماتوگرافی گاز- مایع اسیدهای چرب با زنجیره کوتاه همچنین برای تشخیص نمونه نوکاردیا استفاده میشود، البته جداسازی نوکاردیا از مایکوباکتریوم و کورینه باکتریوم فقط بر اساس خصوصیات دیواره سلولی امکانپذیر نیست.
توجه: گونههای نوکاردیا در بیشتر آزمایشگاههای بالینی با تستهای رایج مورد شناسایی قرار میگیرند. با این وجود در برخی از آزمایشگاههای تشخیص مولکولی از روش مولکولی نظیر PCR و RFLP ژنهای خاص نظیر HSP نیز استفاده میکنند. امروزه تستهای مولکولی مانند تعیین توالی 16S rDNA، ERIC PCR یا MALDI TOF برای شناسایی دقیقتر نوکاردیاها مورد استفاده قرار میگیرند. لازم به ذکر است که در حال حاضر تستهای سرولوژیک چندان قابل اعتماد نیست.
حساسیت میکروبی:
سولفونامیدها (به تنهائی یا در ترکیب با تریمتوپریم) معمولاً عوامل ضدمیکروبی انتخابی هستند، اگرچه درمان ضدمیکروبی ایدهال بستگی به گونه نوکاردیا، الگوی حساسیت هر سویه و نوع عفونت دارد. آنتیبیوتیکهای دیگری مانند آمیکایسین، کلاریترومایسین، ایمیپنم با یک کینولون در درمان عفونتهای نوکاردیاها استفاده میگردد. CLSI دارای اطلاعات پیرامون روشهای مورد استفاده برای تعیین حساسیت و تفسیر نتایج آن برای نوکاردیا و سایر اکتینومایستهای هوازی است.
جدول 1: ویژگیها و تستهای کلیدی جهت افتراق نوکاردیاها از یکدیگر
جدول 2: افتراق گونهای نوکاردیا بر پایه حساسیت ضدمیکروبی
| آمیکاسین | آموکسی/کلاوونات | سفووتاکسیم | سفتریاکسون | سیپروفلوکساسین | کلاریترومایسین | جنتامایسین | ایمیپنم | کانامایسین | مینوسایکلین | سولفونامید | امپیسیلین | |
| نوکاردیا سیریا جورجیکا (الگوی مقاومت دارویی IV) نوکاردیا استروئیدس | S | R | S | S | R | R | S | S | S/I | S | R | |
| نوکاردیا فارسینیکا (الگوی دارویی V) | S | S | R | R | S | R | R | S | R | S/I | R/S | R |
| کمپلکس نوکاردیا نووا (الگوی دارویی III) | S | R | S | S | R | S | S | S/I | S | S | ||
| نوکاردیا آبسسوس (الگوی دارویی I) | S | S | S | S | R | R | R/S | S/I | S | S | ||
| نوکاردیا برازیلنسیس | S | S | S/R | S/R | R | R | S | R | R | S/I | S | S |
| نوکاردیا سودوتوبرکلوزیس | S | S | S/R | S/R | S | S | S | R | R | r | S | R |
| نوکاردیا اوتیتدیس کاویاروم (اغلب مقاوم به همه بتالاکتامها) | S | S | R | R | S | S | R | S | R | S/I | S | R |
| کمپلکس نوکاردیا ترانس والنسیس (الگوی دارویی IV) | S | S | S | S | S | R | R | S | R | S/I | S | R |
| نوکاردیا بروی کاتانا/ پائوسی ورانس) | S | S | S | S | R | S | S | S/I | S | R |
اکتینومایستها:
تشخیص آزمایشگاهی:
نمونههای ارسالی به آزمایشگاه جهت تشخیص آزمایشگاهی اكتينوميستها، چرک تخلیهشده از سینوسها، خلط یا نمونههای بافتی است.
آزمایش مستقیم:
وجود گرانولهای سولفور در نمونهها تشخیص اکتیومایکوزیس را قطعی میکند. گرانولها را بین دو لام قرار داده و له کرده و پس از رنگآمیزی به طریقه گرم، در وسط بهصورت رشتههای گرم مثبت و در اطراف اشکال چماقی شکل گرم منفی مشاهده میشود. از رنگآمیزی بلودومتیلن و سیلور– متنامین نیز استفاده میشود.
کشت:
پس از شستشوی چند دانه گوگردی در سرم فیزیولوژی، آن را در یک محیط غنی مانند بلاد آگار آبگوشت– تیوگلیکولات، ژلوز سرمدار و محیط BHIA کشت داده و در شرایط بیهوازی یا در غلظت بالای CO2 انکوبه کنید. چند روز بعد از انکوبه، در 37 درجه سلسیوس کلنیهای گرد، پهن، برجسته با کنارهای نامنظم مانند دندان آسیا است. لازم به ذکر است که جدا کردن و نگهداری این باکتریها بر روی محیط کشت نسبتاً مشکل است.
خصوصیات بیوشیمیایی:
کاتالاز، اورهآز و اندل منفی است. اسکولین را هیدرولیز میکند. نیترات را احیاء و آمونیاک بوجود میآورد. بسیاری از قندها را بهکندی و بدون ایجاد گاز تخمیر نموده و اسید بوجود میآورد.
تشخیص کلیدی:
باسیل– کوکوباسیلهای گرم مثبت، بدون اسپور و رشتههای هوائی که در داخل آبسههای آن گرانولهای گوگردی وجود دارد و روی محیط کشت کلنیهای با ظاهر دندان آسیا ایجاد میکنند.
دیگر اکتینومایستهای هوازی:
اعضای این گروه از ارگانیسمها در محیط وجود دارند و از خاک، آب تاره، آب دریا و مواد آلی جدا میگردند (شکل 3). رودوکوکوس اکوئی شایعترین رودوکوکوس بیماریزا در انسان است که فرصتطلب بوده و ایجاد یک پنومونی گرانولوماتوزیس پیشرونده و آهسته میکند. این پاتوژن از خون بیماران دارای عفونت جدا میگردد. این ارگانیسم از طریق تنفسی و در نتیجه مواجهه با حیوانات آلوده به انسان منتقل میگردد. توانائی ارگانیسم در بقا درون ماکروفاژها و درنهایت تخریب آن احتمالاً عامل توانائی آن در ایجاد بیماری است.
گزارش عفونتهای ایجادشده توسط گونههای گوردونا و تسوکامورلا در حال افزایش است. گونههای تسوکامورلا تنها هنگامی که شرایط بالینی خاصی مانند سرکوب سیستم ایمنی، حضور ایمپلنتها و عفونتهای مزمن فعال نظیر سل وجود دارد، بیماریزا هستند.
گونههای اکتینومادورا عامل شایع اکتینومایکوتیک مایستوما هستند که اکثراً در کشورهای استوائی و نیمه استوائی مشاهده میشوند که در این مناطق پیادهروی با پای برهنه احتمال تماس ارگانیسم با زخمهای ترک پا را بهکرات بوجود میآورد. گونههای استرپتومایسس از گذشته دارای اهمیت بالینی اندکی بودهاند. اگرچه یک گونه بنام استرپتومایسس سومالینسیس بهعنوان عامل اتیولوژیک مایستومای اکتینومایکوتیک شناسایی شده است، سایر گونههای استرپتومایسس تنها گاهی از نظر اهمیت بالینی گزارش شدهاند.
تشخیص آزمایشگاهی:
اکتینومایستهای هوازی رشد آهسته دارند و ممکن است نیازمند 2 تا 3 هفته انکوباسیون باشند. این میکروارگانیسمها روی اکثر محیطهای غیرانتخابی که برای جداسازی باکتریها، مایکوباکتریومها و قارچها استفاده میشوند، رشد میکنند. گونههای رودوکوکوس بهصورت کوکوباسیل در یک آرایش زیگزاگی رشد میکنند. فیلامنتهای شاخهدار ناقص در محیطهای مایع رشد میکنند. کلنیها ممکن است خشن، صاف و موکوئیدی بوده و پیگمانهائی از زرد مایل به قهوهای تا زرد کمرنگ تا نارنجی و تا صورتی کمرنگ را چند روز بعد از انکوباسیون بروز دهند. کلنیهای رودوکوکوس اکوئی صورتی کمرنگ، زرد کمرنگ و زرد مرجانی بوده و ممکن است بهصورت لزج مانند باشند. گونههای گوردونا از کلنیهای صاف موکوئیدی که به سطح محیط چسبیدهاند تا کلنیهای خشک برآمده متفاوت هستند.
پیگمان تولیدی ممکن است به رنگ سالمون دیده شود. گونههای تسوکامورلا با رنگآمیزی اصلاحشده کاینیون، اندکی اسیدفست هستند. آنها بهصورت باسیلهای بلند که به سه شاخه تقسیم میشوند، مشاهده میگردند. هیچ هیف هوایی تولید نمیکنند. کلنیها گرد با لبههای ریزوئیدی یا کامل هستند. آنها ممکن است خشک یا خامهای بوده و دارای پیگمان سفید تا نارنجی باشند. گونههای اکتینومادورا کلنیهای مومی، شبیه نمای مغز، خشن، سفید غشائی، زرد، صورتی یا قرمز تولید میکنند. استرپتومایسسها کلنیهایی به شکل خشک تا گچی، تودهای یا پیچخورده به رنگ سفید خاکستری تا زرد تولید میکنند که دارای بوی کپک میباشند. طیف وسیعی از پیگمانها نیز تولید میشوند که سبب ایجاد رنگ در ساختار هیفها میگردد. برخی گونهها هیف هوائی تولید نمیکنند. همانند گونههای نوکاردیا، شناسایی کامل اعضای اکتینومایستهای هوازی نیازمند روش مولکولی توالییابی است.
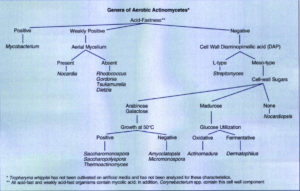
شکل (3): طبقهبندی اکتینومیستهای هوازی مرتبط با عفونتهای انسانی
مکانیسمهای مقاومتهای آنتیبیوتیکی (2)
مروری تازه بر باسیلهای گرم مثبت اسپوردار
مروری تازه بر باسیلهای گرم مثبت بدون اسپور
https://www.cdc.gov/nocardiosis/index.html
برای دانلود پی دی اف برروی لینک زیر کلیک کنید
ورود / ثبت نام