مقایسه بین سه مدل غربالگری contingent، sequential و Full Integrated
محمد کوهستانی
جواد سلطانی
هدف ما در این مقاله مقایسه سه مدل غربالگری سندرم داون میباشد که بهصورت Integrated full برای تمامی خانمها (سهماهه اول و دوم بهصورت توأم با یک Cutoff)، sequential (سهماهه اول بهصورت جداگانه جهت شناسایی موارد مثبت و اتمام سریعتر پروسه غربالگری) و Contingent (سهماهه اول بهصورت جداگانه جهت شناسایی موارد مثبت و منفی و ایجاد محدوده بینابینی با cut off متعدد) طراحی شده است.
روشهای مورداستفاده:
جهت محاسبه FPR، DR از مدل شبیهسازی Monte Carlo استفاده شده و مقرون بهصرفه بودن روشها نیز مورد بازبینی و مطالعه قرار گرفته است. مطالعات جمعیتشناسی و میزان بارداریهای متأثر و غیر متأثر از سندرم داون در این مقاله بر اساس معتبرترین گزارش جامع غربالگری (Suruss) موردمطالعه قرار گرفته است.
نتایج و خروجی اصلی این مقاله:
تست جامع Integrated بهترین عملکرد غربالگری (screen performance) را در بین تستهای دیگر دارا میباشد.
در بررسی عملکرد دو تست دیگر مشاهده شده است که این دو پروتکل با نزدیک کردن خود به تست جامع Integrated بهصورت کاهش میزان موارد مثبت کاذب امکان مقایسه با تست جامع را ایجاد نمودهاند.
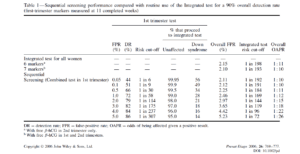
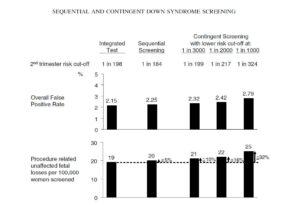
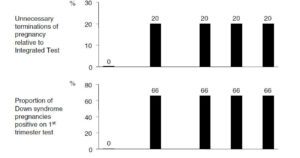
اگر در سهماهه اول میزان FPR روی 0/5 % تنظیم شود (ریسک 1in30<) و DR کلی را ما 90 درصد در نظر بگیریم، غربالگری Sequential و Contingent به ترتیب FPR 2/25 % و 2/42 % خواهد داشت و 66 % موارد متأثر از سندروم داون در سهماهه اول تشخیص داده خواهد شد. در تست جامع Integrated این میزان برای تمامی مادران مورد آزمون 2/15 درصد خواهد بود.
در تست sequential 99/5 درصد مادران باردار جهت انجام تست سهماهه دوم ارجاع خواهند شد و موردبررسی تست Integrated قرار خواهند گرفت. در مورد تست Contingent 30درصد مادران باردار جهت انجام تست Integrated ارجاع خواهند شد (درصورتیکه ریسک جامعه منفی را 2000< در نظر بگیریم و کلیه موارد بالاتر از آن را منفی قلمداد کنیم).
حدود 20 % موارد مثبت سندرم داون که توسط پروتکل sequential یا contingent شناسایی شدهاند ختم بارداری غیرضروری داشتهاند. (زیرا جنین آنها قبل از شروع سهماهه دوم خودبهخود سقط شده است).
پروتکل Contingent به علت اینکه نقص لولههای عصبی را برای جنین موردمطالعه قرار نمیدهد جزو پروتکلهای مقرون بهصرفه قرار نمیگیرند.
نتیجهگیری: تست جامع Integrated برای تمامی مادران باردار دارای الگوی ساده بودن، مؤثر بودن و ایمن بودن میباشد. غربالگری Contingent دارای ساختار بسیار پیچیده میباشد و عملکرد غربالگری پایینتری نسبت به سایر تستها دارد.
اینکه در تست Contingent دلیل برتری تشخیص زودهنگام باشد دلیل بسیار واضح بر غیرمنطقی بودن و مقرون بهصرفه نبودن این پروتکل را مطرح میسازد. زیرا درصدی از مادران از ادامه غربالگری محروم شدهاند و بسیاری از موارد مثبت بهصورت غیرضروری به تست تشخیصی cvs معرفی شدهاند.
در این طرح بزرگ تحقیقاتی از روش مونتکارلو (که بر اساس شبیهسازی فرضی در کامپیوتر پایهگذاری شده) استفاده شده است. در این طرح از نتایج 100/000 مادر باردار استفاده شده است، در این مطالعه از نمودار چند متغیره گوسین و MOMهایی که بهصورت لگاریتمی در نمودار قرار گرفتهاند استفاده شده است. در این بررسی از مارکرهای NT, PAPP A, Free beta hCG در سهماهه اول در هفته یازدهم و از مارکرهای AFP, HCG, UE3, Inhibin A در سهماهه دوم استفاده شده است.
قسمت اول :تست Full Integrated (برای تمامی مادران مورد آزمایش)
جهت محاسبه عملکرد غربالگری در این نوع تست از 6 مارکر Inhibin A, UE3, T.HCG, AFP, PAPP A,NT و یا از تست اینتگریتد 7 مارکر شامل Hcg, Inhibin A, UE3, T.HCG, AFP, PAPP A,NT Free beta استفاده میشود. جهت بررسی عملکرد این تست از سه DR 95-90-85 درصد و FPR متناظر آن استفاده شده است.
قسمت دوم: غربالگری Sequential
بررسی عملکرد غربالگری در sequential بر اساس دو دوره سهماهه اول و مواردی که برای سهماهه دوم ارجاع شدهاند محاسبه میگردد. در این مطالعه cutoff طوری انتخاب شده است که FPR بین 0/05% تا 5 درصد به دست آید و DR همانند تست Integrated در سه عدد مختلف 85-90-95 درصد تعیین شده است.
قسمت سوم: غربالگری Contingent
بر اساس نتایجی که در سهماهه اول به دست میآید مادران به سه گروه Low, Moderate, high تقسیم میشوند. در این طرح جهت به دست آمدن FPR بین 0/05 % تا 5 % از 8 cutoff استفاده شده است. در این مدل نیز از DR 85%- 90%- 95% استفاده شده است.
در جدول شماره 1 مقایسه عملکرد غربالگری بین Integrated و sequential با نرخ تشخیص 90 % نمایش داده شده است.
جدول 1
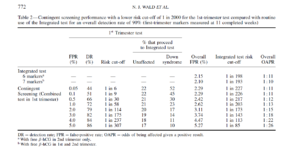
در جدول شماره 2 مقایسه تست Integrated با تست Contingent (با در نظر گرفتن ریسک منفی >2000). در این مقایسه DR تست Integrated 90 % در نظر گرفته شده است.
جدول 2
در مورد تستهای sequential و contingent این موضوع مطرح میشود که استفاده بهصورت تک تست و تک مرحلهای کاربرد ندارد، این دو مدل غربالگری نیاز به چند Cutoff مختلف جهت تستهای مختلف در دورههای مختلف دارند. همانطور که میدانید بررسی عملکرد تستها بر اساس (DR, FPR و سطح Cutoff ) مشخص میشود. این عملکرد در تست Integrated بهصورت یکجا و تک مرحلهای صورت پذیرفته و نتایج منعکس میگردد حالآنکه در sequential و contingent میبایستی بهصورت چند مرحلهای سهماهه اول یا سهماهه دوم و در cutoff مختلف بهصورت جداگانه انجام شده و در نهایت بهصورت overall نمایش داده شود.
در تست Integrated با توجه به اینکه پایینترین سطح موارد مثبت کاذب را در بین تمامی پروتکلها دارا میباشد مادران باردار کمتر جهت انجام تستهای تهاجمی تشخیصی اعزام میگردند.
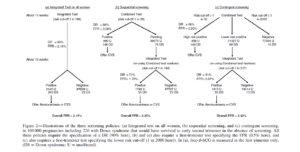
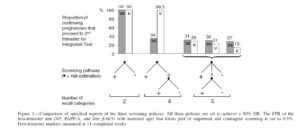
حال آنکه در تستهای sequential و contingent جهت پایین آوردن نرخ FPR میزان نرخ تشخیص نیز پایین آمده و موارد MISS شده بیش از حد انتظار خواهد بود. در شکل 1 روش غربالگری بر اساس DR 90 درصد در بارداری بهصورت Mid-term در 100/000 بارداری تک قلو به نمایش گذاشته شده است که شامل 226 مورد جنین سندروم داون مثبت میباشد.
شکل 1
در مورد تستهای sequential و contingent میبایستی این نکته را در نظر بگیریم که با قرار دادن FPR 5/0% تقریباً دوسوم موارد مثبت تشخیص داده میشوند. استفاده از این دو تست یک مزیت و یک نگرانی ایجاد میکند. مزیت اینکه مادر در زمان زودتری نسبت به integrated جواب سهماهه اول خود را دریافت میکند و درصورتیکه بخواهد جهت تست تشخیصی اعزام گردد زودتر بارداری تعیین تکلیف شده و پایان بارداری اعلام میگردد. اما یک نگرانی بزرگ ایجاد میکند و آن اینکه باعث افزایش بیشازحد اعزام به تستهای تهاجمی و افزایش ختم بارداری بهصورت غیرضروری میشود. زیرا بسیاری از موارد مثبت داون 3 تا 4 هفته پس از نمونهگیری سهماهه اول بهصورت خودبهخودی سقط میشوند. و در تست Integrated این زمان به مادر داده شده است.
بهعبارتدیگر ختم اضافی بارداری بهواسطه تشخیص زودهنگام بهوسیله sequential و Contingent باعث شده تا ختمهای بارداری در این هفته (حدود هفته 13) بهصورت غیرضروری باشد زیرا 26% موارد مثبت سندرم داون بین هفتههای 13 تا 17 سقط میگردند. نکته بعدی اینکه پس از دریافت جواب مثبت از سکونشیال و Contingent بیمار جهت CVS اعزام میگردد این در حالی است که 4 تا 5 درصد موارد CVS میبایستی برای آمنیوسنتز اعزام شوند زیرا موفقیت این تست نسبت به آمنیوسنتز پایینتر است. نکته مهم دیگر استفاده از تستهای sequential و Contingent این است که وقتی شما دو جواب مختلف در سهماهه اول و دوم به مادر میدهید باعث گمراهی و تردید برای مادر و پزشک میشوید و این امر پروسه غربالگری و تفسیر آن را دچار چالش میکند.
انجمنهای تخصصی غربالگری و دپارتمان پزشکان زنان و زایمان آمریکا روش Integrated را بهعنوان روش ارجح پذیرفتهاند, زیرا با یک ریسک و یک جواب میتوان غربالگری را با درصد بسیار بالای تشخیصی مورد آنالیز قرار داد.
در غربالگری Contingent میزان اضطراب مادران نسبت به دو پروتکل قبلی مضاعف است. زیرا حدود 30 درصد از مادران در گروه intermediate قرار میگیرند که در این گروه هیچ مفهومی از غربالگری برای مادر وجود ندارد و مادر میبایستی تا پایان نتایج اینتگریتد در اضطراب به سر ببرد. این مشکل در sequential برطرف شده است زیرا در حدود 99% مادران جهت انجام آزمایش سهماهه دوم ارجاع میشوند و بهتر از آن اینکه در روش Integrated کلیه مادران جهت انجام تست در سهماهه اول و دوم ارجاع شده و بدون هیچگونه نگرانی گزارش میگردد.
نکته دیگر در مورد تست sequential و Contingent افزایش قیمت تمامشده تست برای مادران است زیرا طی دو مرحله تست انجام شده و در مورد تست Contingent امکان محاسبه NTD نیز وجود ندارد و مادران میبایستی یک غربالگری جداگانه جهت NTD انجام دهند که خود مستلزم هزینه اضافی میباشد.
در پایان این نکته را خاطرنشان میکنیم که این مطالعه در انستیتو ولفسون بهعنوان بزرگترین مرکز علمی غربالگری سندرم داون در جهان تهیه شده است. بر اساس این تحقیقات روش contingent به علت ضعف در محاسبات عملکرد غربالگری و پیچیدگی پروتکل تنها جهت مصارف تحقیقاتی مورداستفاده قرار میگیرد.
منابع:
Benn P, Wright D, Cuckle H. 2005. Practical strategies in contingent
sequential screening for Down syndrome. Prenat Diagn 25:645–652.
Cuckle H. 2001. Integrating antenatal Down syndrome screening.
Curr Opin Obstet Gynecol 13: 175–181.
Gosden C, Tabor A, Leck I, Grant A, Alfirevic Z, Wald N. 2000.
Amniocentesis and chorionic villus sampling. In Antenatal and
Neonatal Screening (2nd edn), Wald N, Leck I (eds). Oxford
University Press: Oxford.
Knight GJ, Palomaki GE, Neveux LM, et al. 2005. Integrated serum
screening for Down syndrome in primary obstetric practice. Prenat
Diagn 25: 1162–1167.
Lawson HW, Frye A, Atrash HK, Smith JC, Shulman HB,
Ramick M. 1994. Obstetrics: Abortion mortality, United States,
1972 through 1987. Am J Obstet Gynecol 171: 1365–1372.
Morris JK, Wald NJ, Watt HC. 1999. Fetal loss in Down syndrome
pregnancies. Prenat Diagn 19: 142–145.
Morris JK, Mutton DE, Alberman E. 2002. Revised estimates of the
maternal age specific live birth prevalence of Down’s syndrome. J
Med Screen 9: 2–6.
Morris J, Mutton D, Alberman E. 2005. Corrections to maternal agespecific
live birth prevalence of Down’s syndrome. J Med Screen
12: 202.
National Institute for Clinical Excellence. 2001. Why Mothers Die
1997–1999. The Fifth Report of the Confidential Enquiries into
Maternal Deaths in the United Kingdom. RCOG Press: London.
Office for National Statistics. 1998. Birth Statistics. England and
Wales; 1996; 1997;1998 (FMI, Nos 25–27). The Stationery Office:
London.
Palomaki GE, Kloza EM, Haddow JE, Williams J, Knight GJ. 2005.
Patient and health professional acceptance of integrated serum
screening for Down syndrome. Semin Perinatol 29: 247–251.
Summers AM, Huang T, Meier C, Farrell SA. 2005. Contingent
screening for Down syndrome. Prenat Diagn 25: 960–969.
Wald N, Hackshaw A. 2000. Tests using multiple makers. In Antental
and Neonatal Screening (2nd edn), Wald NJ, Leck I (eds). Oxford
University Press: Oxford; 23–57.
Wald NJ, Rudnicka A. Antenatal screening for Down’s syndrome
using the integrated test. In Prenatal Medicine, Van Vugt JMG,
Shulman LP (eds), (In press).
Wald NJ, Watt HC, Hackshaw AK. 1999. Integrated screening for
Down’s syndrome based on tests performed during the first and
second trimesters. N Engl J Med 341: 461–467.
Wald NJ, Rodeck C, Hackshaw AK, Rudnicka A. 2004a. SURUSS in
perspective. Br J Obstet Gynaecol 111: 521–531.
Wald N, Rodeck C, Rudnicka A, Hackshaw A. 2004b. Nuchal
translucency and gestational age. Prenat Diagn 24: 150–153.
Wald NJ, Rodeck C, Hackshaw AK, Walters J, Chitty L, Mackinson
- 2003. First and Second trimester Antenatal screening for
Down’s syndrome: the results of the Serum, Urine and Ultrasound
Screening Study (SURUSS). J Med Screen 10: 56–104.
Wald NJ, Cuckle HS, Densem JW, et al. 1988. Maternal serum
screening for Down’s syndrome in early pregnancy. BMJ 297:
883–887.
Wright D, Bradbury I, Benn P, Cuckle H, Ritchie K. 2004. Contingent
screening for Down syndrome is an efficient alternative to
non-disclosure sequential screening. Prenat Diagn 24: 762–766.
مقایسه تستهای Step-wise, Integrated & Contingent
غربالگری سلامت جنین در سه ماهه اول بارداری
تست غیرتهاجمی تشخیص پیش از تولد
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام