مروري بر عفونتهاي واژينال
معصومه جرفي- كارشناس ارشد ميكروب شناسي، دانشگاه علوم پزشكي جندي شاپور اهواز
مراد رستمي – كارشناس ارشد بيوشيمي باليني، گروه بيوشيمي، دانشگاه علوم پزشكي جندي شاپور اهواز
ترشحات طبيعي واژينال:
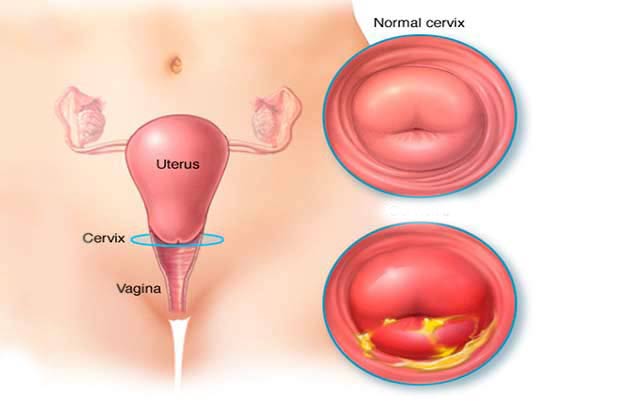
همانگونه كه محيط دهان از طريق ترشح بزاق، تنظيم و پاكسازي ميشود؛ توليد و دفع ترشحات واژینال نيز نقش مهمی در پاکسازی سیستم تناسلی خانمها بر عهده دارد. مایع تولید شده توسط سلولهای غدد واژن و سرویکس، از طريق زدودن سلولهای مرده و باکتریها و همچنين با تمیز نگه داشتن واژن، از ايجاد عفونتها پیشگیری میکند. در حالت طبيعي، pH واژن اسيدي بوده كه از وقوع عفونت جلوگيري ميكند. همه خانمها داراي مقداري ترشحات واژينال بوده و در اکثر مواقع نيز اين ترشحات کاملا طبیعی هستند. ترشحات فيزيولوژيك معمولاً بدون رنگ بوده و ميزان آن ميتواند در افراد مختلف، متفاوت باشد. رنگ آن ميتواند از بیرنگ تا سفید شیری و يا زرد (هنگامي كه روي يك دستمال خشك شود) متفاوت باشد.
تغيير در ترشحات طبيعي واژينال ميتواند به دلايل مختلفي از جمله سيكل قاعدگي، محركهاي احساسي، وضعيت تغذيهاي، حاملگي، استفاده از داروها (از جمله قرصهاي ضد بارداري)، راديوتراپي و تحريك جنسي رخ دهد. در طي اواسط سيكل قاعدگي و در زمان تخمكگذاري، ميزان ترشحات واژينال افزايش يافته و اين ترشحات در اين زمان به صورت رشتههاي چسبناك ميباشند. هیچ کدام از اینها مهم نیست ولی اگر رنگ، بو، قوام و مقدار ترشحات واژن، غیرطبیعی به نظر برسد، به ويژه اگر همراه با خارش و سوزش واژن باشد ممکن است علت آن عفونت بوده كه در اين موارد حتماً باید به پزشک مراجعه نمود.
در برخي از موارد نيز ترشحات مزمن واژينال موجود بوده كه در بررسيهاي مختلف، تشخيصي براي آنها مطرح نشده است. در اين موارد بايد وضعيت بهداشت فرد، اضطراب، افسردگي، ارضا نشدن جنبههاي رواني سكس در شخص (Psychosexual dysfunction) و … را بايد مد نظر قرار داد.
ترشحات واژينال در طي سيكل قاعدگي:
سيكل قاعدگي، محيط واژن را تحت تاثير قرار ميدهد. ممكن است كه خانمها متوجه افزايش رطوبت و ترشحات شفاف واژن در اواسط سيكل قاعدگي شده باشند. هنگامي كه سطح استروژن پايين ميباشد، موكوس نيز غليظ و چسبناك بوده و هنگامي كه سطح استروژن افزايش مييابد، موكوس به تدريج شفافتر و آبكيتر شده و بر الاستيسيته آن نيز افزوده ميشود. در طي سيكل قاعدگي، pH واژن نوسان داشته و در طي چند روز قبل از قاعدگي و همچنين در طي روزهاي قاعدگي، كمترين مقدار را از نظر pH دارا ميباشد. اين زمان، شايعترين زمان ابتلا به عفونت هاي واژينال ميباشد.
ترشحات واژينال در طي حاملگي:
ترشحات واژينال در طي حاملگي به صورت فيزيولوژيك افزايش يافته كه به طور طبيعي، شفاف و بدون بو ميباشند. اين ترشحات به لكوره موسوم بوده و در پاسخ به هيپراستروژنمي ايجاد ميشوند. بوی ترشحات در زمان حاملگی یا در کسانی که بهداشت را رعایت نمیکنند میتواند متفاوت از حالت نرمال باشد. ابتلا به عفونتهاي قارچي (به ويژه كانديدا)، تريكوموناس واژيناليس و واژينوزيز باكتريايي در طي حاملگي شايعتر ميباشند. در خانمهاي حامله، واژينوزيز باكتريايي در 70 تا 80% موارد به درمان پاسخ ميدهد؛ اگرچه عود عفونت نيز بسيار شايع ميباشد.
شيوع كانديديازيس در حاملگي به 30 تا 34% رسيده كه در اغلب موارد بدون علامت ميباشد. در خانمهاي حامله، كانديديازيس در 80 تا 95% و تريكومونيازيس نيز در 95% موارد به درمان پاسخ ميدهند. شواهدي از آسيب به جنين در عفونت كانديديازيس گزارش نشده است. درمان موفقيتآميز به دليل پاسخهاي كلينيكي كند و احتمال عود مجدد عفونت، مشكل ميباشد. تريكوموناس واژيناليس با زايمان زودرس و تولد نوزادان با وزن كم در ارتباط ميباشد.
ترشحات واژينال در نوزادان و كودكان:
نوزادان تازه متولد شده ممكن است در نتيجه سطح بالاي استروژنهاي خون مادر، داراي مقدار ناچيزي ترشحات واژينال باشند كه سفيد رنگ بوده و يا در برخي موارد نيز ممكن است با مقداري خون مخلوط شده باشد. اين ترشحات پس از 2 هفته ناپديد ميشوند. در برخي موارد نيز ممكن است كه اين ترشحات تا 1 ماه پس از تولد نيز ادامه داشته باشند. ترشحات زرد رنگ ميتواند نشان دهنده يك وضعيت پاتولوژيك باشد. در بچههاي بزرگتر، ترشحات واژينال چركي، بدبو و در برخي موارد خوني، عموما در نتيجه قرار گرفتن جسم خارجي در واژن رخ میدهد. وجود ترشحات واژينال غيرطبيعي در كودكان ميتواند در نتيجه سوء استفاده جنسي نيز باشد كه بايد اين نكته را همواره مد نظر داشت.
ترشحات واژينال در طي دوران نوجواني:
تقريبا 6 ماه قبل از آغاز اولين قاعدگي در دخترها، بدن آنها ممكن است كه شروع به توليد ترشحات واژينال نمايد كه اين امر طبيعي بوده و در نتيجه تغييرات هورموني ايجاد ميشود. يكي از شايعترين يافتهها در نوجوانان داراي STI، اورتريت و سرويسيت بوده كه از تظاهرات اصلي آن به ترشحات واژينال، ترشحات اورترال و يا درد در هنگام ادرار كردن ميتوان اشاره نمود. وجود ترشحات واژينال غير طبيعي در نوجوانان ميتواند در نتيجه سوء استفاده جنسي نيز باشد كه بايد اين نكته را همواره مد نظر داشت.
ترشحات واژينال در طي يائسگي:
در طي يائسگي، در نتيجه كاهش سطح استروژن، ميزان ترشحات واژينال نيز كاهش مييابد. تغييرات آتروفيك (Atrophic) واژن نيز ممكن است اين افراد را مستعد ابتلا به حملات مكرر واژينيت موسوم به واژينيت آتروفيك (Atrophic vaginits) نمايد. اين تغييرات به همراه افزايش ميزان pH واژن موجب كاهش مقاومت نسبت به عوامل عفوني شده و ريسك ابتلا به واژينيت افزايش مييابد. همچنين واژينيت در اين گروه ممكن است كه در پاسخ به استفاده از پمادها و يا شيافهاي هورموني باشد.
ترشحات واژينال متعاقب سقط خود به خودي، سقط عمدي، زايمان و يا شيردهي:
اين بيماران ممكن است كه پس از معاينه، گرفتن و ارسال سواب براي آزمايشگاه، در حالي كه منتظر جواب آزمايش هستيم، به صورت تجربي درمان را شروع نمايند. واژينوزيز باكتريايي در ارتباط با اندومتريت و بيماري التهابي لگن (PID) متعاقب سقط عمدي ميباشد. در اين بيماران بايد احتباس محصولات حاملگي را به ويژه در هنگامي كه با رشد بسيار زياد كوليفرم ها (Coliforms) مواجه هستيم، مد نظر داشت. در طي شيردهي نيز ميزان ترشحات واژينال افزايش مييابد.
نشانههاي ترشحات غير طبيعي واژينال:
هر گونه تغييري در رنگ و يا مقدار ترشحات واژينال ميتواند نشانهاي از عفونت واژينال باشد. عفونتهاي واژينال بسيار شايع بوده و اغلب خانمها نيز سابقه ابتلا به برخي از اين عفونتها در طي دوران حياتشان را دارند.. هر كدام از علائم زير ميتوانند نشانهاي از ابتلا به عفونت واژينال باشند:
- ترشحات همراه با خارش، راش و يا درد
- ترشحات مزمن و يا افزايش در مقدار ترشحات
- سوزش در هنگام ادرار كردن
- ترشحات سفيد و انبوه (پنيري شكل)
- ترشحات سفيد/خاكستري و يا زرد/سبز همراه با بوي بد
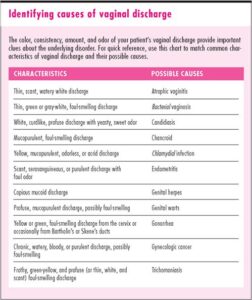
علل ایجاد ترشحات غیر طبیعی واژينال:
هر تغییری در تعادل باکتریهای نرمال واژن میتواند باعث تغییر بو، رنگ و قوام ترشحات شود.
در زير به برخی از عوامل تغییر دهنده این تعادل اشاره ميشود:
– مصرف آنتیبیوتیک یا کورتون
– واژینوزيز باکتریال (یک عفونت باکتریال است که در خانمهایی که چندین پارتنر جنسی دارند بیشتر است)
– قرصهای ضد بارداری
– کانسر دهانه رحم
– کلامیدیا یا گنوره (از عفونت های منتقله از راه تماس جنسی هستند)
– دیابت
– استفاده از دوش های واژینال، صابونها و لوسیونهاي معطر و خوابیدن در داخل وان حمام حاوي کف زياد و معطر (Bubble bath)
– عفونت لگن بعد از عمل جراحی
– بیماری التهابی لگن (PID)
– تریکومونیازیس (یک عفونت انگلی ناشی از تماس جنسی است )
– آتروفی واژن (نازکی و خشکی دیوارههای واژن بعد از یائسگی)
– واژینیت (التهاب اطراف واژن)
– عفونت قارچی
در جدول زیر به طور خلاصه به بررسی علل انواع ترشحات واژينال پرداخته شده است.
| نوع ترشحات | مفهوم | علائم همراه احتمالی |
| خونی یا قهوه ای | سیکل قاعدگی نامنظم و يا به ميزان كمتر، کانسر سرويكس و يا اندومتريال |
خونریزی غيرطبيعي واژن، نامنظم، درد در ناحيه لگن
|
| زرد یا کدر | گنورئه (سوزاک) |
قاعدگیها: خونریزی در فواصل سوزش ادرار
|
| كف آلود، زرد و يا متمايل به رنگ سبز همراه با بوي بد | تریکومونیازیس |
درد و سوزش هنگام ادرار كردن
|
| صورتي |
ريزش ديواره داخلي رحم پس از زايمان (نفاس)
|
|
| غليظ، سفيد و پنيري | عفونت با قارچ |
درد و تورم اطراف واژن، خارش و مقاربت دردناك
|
| سفيد، خاكستري و يا زرد همراه با بوي ماهي | واژينوزيز باكتريايي | خارش و يا سوزش، قرمزي و تورم Vulva و واژن |
طبق برآورد سازمان جهاني بهداشت، در سال 1995، بيش از 333 ميليون عفونت منتقله از راه جنسي (STIs) قابل درمان در افراد بالغ 15 تا 49 ساله در سراسر جهان وجود داشته است. بسياري از بيماريهاي STIs ميتوانند در دراز مدت، به ويژه در خانمها، موجب ناخوشي شوند. برخي از اين عفونتها ميتوانند در صورت عدم درمان منجر به گسترش عفونت به نواحي بالاتر مجاري توليد مثلي و ايجاد ناباروري، سقط جنين، تولد پيش از موعد و يا ايجاد عفونت در جنين شوند. تشخيص سريع و كنترل مناسب اين عفونتها ميتواند در كاهش اين عوارض سهم بسزايي داشته باشد. البته تشخيص و كنترل اين عفونتها در برخي موارد از قبيل كلاميديا تراکوماتيس (Chlamydia trachomatis) بسيار مشكل ميباشد؛ زيرا در اين عفونتها، فرد مبتلا تا زمان عارض شدن عوارض اين بيماريها، بدون علامت ميباشد.
شانس ابتلا به عفونتهاي STIs در گروه هاي زير افزايش مي يابد:
- سن كمتر از 25 سال
- عدم استفاده از سدهاي محافظت كننده از حاملگي
- افراد مجرد، مطلقه و يا زوج هايي كه جدا از هم زندگي ميكنند
- داشتن شريكهاي جنسي متعدد
- شغلهايي كه در آنها شخص مدتها دور از محيط خانه ميباشد
زناني كه اقدام به ختم حاملگي مينمايند و آنهايي كه برخي عفونتها از قبيل زگيل هاي تناسلي دارند، ريسك بالاتري براي ابتلا به STIs دارند.
گرفتن سابقه فعاليت جنسي:
يك سابقه خوب از نظر فعاليت هاي جنسي شخص بايد در يك محيط آرام، دوستانه و بدور از هرگونه جنجال از فرد مورد نظر گرفته شود. انتخاب واژهها و زبان مناسب ميتواند در موفقيت شخص پرسش كننده نقش بسزايي داشته باشد. پرسش هاي زير ميتواند در گرفتن سابقه فعاليت جنسي شخص موثر باشند:
- علائم:
- در مورد زمان شروع ترشحات غيرطبيعي واژينال سوال شود.
- رنگ ترشحات واژينال سوال شود.
- در مورد بوي ترشحات واژينال سوال شود.
- در مورد خارش، درد و احساس سوزش در واژن و يا نواحي اطراف آن سوال شود.
- در مورد درد در هنگام ادرار كردن (Dysuria) سوال شود (ميتواند بيانگر عفونت با گنوره و يا كلاميديا باشد)
- زخمهاي تناسلي: زمان ايجاد و علائم اين زخمها (مثلا اگر از قبل وجود داشتهاند ميتوانند بيانگر هرپس باشند) و يا از نظر دردناك بودن (باز هم در هرپس تناسلي ميتواند ديده شود).
- درد ناحيه شكمي و يا داشتن مقاربت دردناك: ميتواند بيانگر بيماريهاي التهابي لگن (PID) باشد.
- مكان و زمان تماس هاي جنسي اخير
- آيا شخص بيش از يك شريك جنسي دارد؟
- آيا بيمار از دوش واژينال استفاده مي كند؟
- آيا تماس جنسي به صورت واژينال، مقعدي و يا دهاني بوده است؟
- تماس جنسي به صورت همو و يا هتروسكسوال بوده است؟
- سفرهاي خارجي و سابقه تماس جنسي در اين سفرها
- استفاده و يا عدم استفاده از وسايل پيشگيري از بارداري
- سوال از نظر ريسك فاكتورهاي HIV به ويژه:
- فعاليت جنسي محافظت نشده با افراد داراي ريسك بالا از نظر HIV و يا در مناطقي كه اين عفونت در آنجا اندميك ميباشد
- استفاده از داروها و مواد تزريقي توسط خود شخص و يا شريك جنسي او
- بررسي سابقه شخص به منظور رد كردن بارداري احتمالي و بررسي نتايج اسمير سرويكس
معاينه باليني:
پوست و دهان بايد بررسي شده و ناحيه شكمي نيز از طريق معاينه با دست به منظور حضور احتمالي سفتي (تندرنس) (در مورد PID) و يا لنفادنوپاتي مورد بررسي قرار گيرد. ناحيه خارجي تناسلي به منظور حضور احتمالي زخمهاي پوستي؛ به ويژه زگيلهاي تناسلي و هرپس تناسلي بايستي بررسي شود. شايعترين عامل ايجاد زخمهاي تناسلي در ايالات متحده، هرپس ميباشد. ميزراه نيز به منظور بررسي التهاب اورتريت بايد بررسي شود. ناحيه مقعدي نيز در صورت لزوم بايد مورد معاينه قرار گيرد.
در معاينه با اسپكولوم بايد فورنيكس خلفي واژن از نظر ترشحات و سرويكس نيز از نظر ترشحات، زخم، خونريزي، پوليپ، تومورها و يا نخ وسايل پيشگيري از حاملگي داخل رحمي بررسي شود.
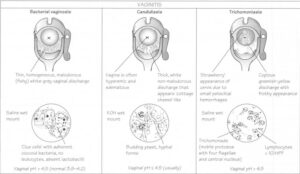
بايد از ميزراه، واژن و اندوسرويكس، سواب گرفته شود. اگرچه كلاميديا از طريق گرفتن سواب مناسب از اندوسرويكس به سهولت تشخيص داده ميشود؛ اما تستهاي LCR (Ligand chain reaction) و PCR (Polymerase chain reaction) بر روي ادرار نيز از حساسيت بسيار بالايي برخوردار ميباشند. بررسي فوري سواپها با ميكروسكوپ ميتواند در تشخيص مخمرها، تريكوموناس واژيناليس و سلولهاي Clue ما را ياري نمايد. سلولهاي Clue، شامل سلولهاي اپيتليال واژينال ميباشند كه با مقدار زيادي از باكتريهاي گرم مثبت و باسيلهاي گرم منفي پوشيده شدهاند و مشخصه عفونت با گاردنرلا واژيناليس (Gardnerella vaginalis) ميباشند. در برخي موارد، تعيين pH واژن نيز ميتواند كمك كننده باشد. pH ناحيه واژن به طور طبيعي مساوي و يا كمتر از 5/4 مي باشد؛ اما در واژينوزيز باكتريايي و يا عفونت هاي تريكوموناسي به بيش از 5/4 افزايش مييابد.
لکوره (Leucorrhoea):
افزایش ترشحات واژینال در حاملگی فیزیولوژیک بوده و افزایش ترشح موکوس توسط غدد سرویکس در پاسخ به هیپراستروژنمی بیشک یکی از عوامل مسوول لکوره است. استفاده از دوش واژینال در درمان لکوره جایگاهی ندارد.
واژينيت (Vaginitis):
واژينيت، شايعترين مشكل زنانه در خانمهاي مراجعه كننده به پزشك به منظور درمان ميباشد؛ به طوري كه به اين منظور، سالانه بيش از 10 ميليون ويزيت در ايالات متحده انجام ميشود. عواملي از قبيل كانديدا آلبيكنس، ميكوپلاسما و تريكوموناس واژيناليس ميتوانند موجب عفونت واژينال شده كه به واژينيت موسوم ميباشد. ميزان ترشحات واژينال در اين مورد نسبت به واژينوزيز باكتريايي كمتر ميباشد.
واژينوزيز باكتريايي (Bacterial vaginosis):
اين بيماري بسيار شايع بوده و با جايگزيني باكتريهاي بيهوازي مانند گاردنلا واژيناليس، گونههاي Prevotella، گونههاي Mobiluncus، كوكسيهاي گرم مثبت، ميكوپلاسماها و به ويژه گونههاي باكتروئيدس (Bacteroides spp.) به جاي لاكتوباسيلهاي واژن، رخ ميدهد. واژينوزيز باكترياي، شايعترين عامل ايجاد واژينيت در خانم هاي سنين باروري مي باشد. خانمهاي داراي شريكهاي جنسي متعدد و يا آنهايي كه سكس دهاني انجام ميدهند، در معرض خطر بالايي براي ابتلا به واژينوزيز باكتريايي هستند. شيوع اين بيماري در جمعيت هاي مختلف بين 10 تا 30% متغير ميباشد. شيوع ابتلا به واژينوزيز باكتريايي نسبت به عفونتهاي كانديديايي به ميزان 2 برابر ميباشد. واژينوزيز باكتريايي، مسئول افزايش ريسك سقط و يا زايمان زودرس در اواخر حاملگي به ميزان 5 تا 7 برابر ميباشد.
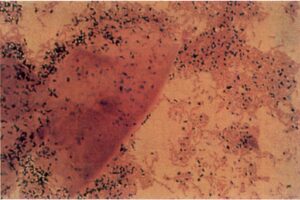
اين بيماري از طريق جنسي منتقل نشده و در تقريبا 50% از خانمها بدون علامت ميباشد. افزايش احتمال عفونت با ويروس ايدز در اين افراد وجود دارد. ترشحات واژينوزيز باكتريايي ميتوانند به رنگ سبز و يا خاكستري با ويسكوزيته پايين (آبكي) و بدبو همراه با خارش در ناحيه Vulva بوده و pH نيز ميتواند تا حدود 5/5 افزايش يابد. متابوليتهاي باكتري توليد آمينهاي فرار با بوي ماهي ميكنند كه اين پديده بلافاصله پس از مقاربت جنسي افزايش مييابد. تشخيص آزمايشگاهي از طريق تست KOH whiff، pH>4.5 و Saline wet-mount میباشد. در بررسي ميكروسكپي گسترش مرطوب، سلولهاي كليدي (Clue) مشاهده ميشوند. در سال 1983، Asmel و همكارانش معياري براي تشخيص واژينوزيز معرفي نمودند كه براساس آن، وجود حداقل 3 معيار از 4 معيار pH واژينال بيشتر از 5/4، وجود سلول هاي كليدي در گستره مرطوب، آزاد شدن بوي آمين پس از اضافه كردن هيدروكسيد پتاسيم 10% به يك قطره از ترشحات واژن و وجود ترشحات واژينال رقيق و يكنواخت، تشخيص را قطعي مينمايد.
در سال 1991 نيز Nugnet و همكاران، يك سيستم امتيازدهي در اسميرهاي واژينال رنگ آميزي شده با رنگ گرم را پيشنهاد نمودند كه بر اساس آن وجود باسيلهاي گرم مثبت بزرگ (مورفوتايپهاي لاكتوباسيل، كاهش در لاكتوباسيلها، امتياز صفر تا 4)، باسيلهاي با رنگ آميزي گرم متغير كوچك (موفوتايپهاي گاردنلا واژيناليس، امتياز صفر تا 4) و باسيلهاي خميده با رنگ آميزي گرم متغير (مورفوتايپهاي گونه هاي Mobiluncus، امتياز صفر تا 2) در نظر گرفته ميشود. در اين روش، امتياز
بين 7 تا 10، به عنوان معيار تشخيص واژينوزيز باكتريايي در نظر گرفته ميشود.
در تصوير زیر، يك لام رنگ آميزي شده با رنگ گرم (Gram-stained smear) در واژينوزيز باكتريايي مشاهده ميشود.
چنانچه علائم وجود داشته باشند، درمان با مترونيدازول (خوراكي و يا واژينال) و يا در طي حاملگي، ترجيحا با كليندامايسين (به صورت موضعي) و يا آمپيسيلين صورت ميگيرد. درمان شريك جنسي و يا استفاده از كاندوم توصيه نميشود.
گونههاي باكتروئيدس (Bacteroides spp.):
اين باكتري جزو باكتريهاي commensal بوده اما ممكن است كه موجب ايجاد ترشحات واژينال و يا زمينهساز ايجاد PID و در نتيجه ايجاد عفونتهاي مزمن نيز شوند. اين باكتريها از طريق جنسي منتقل نميشوند. درمان از طريق پمادهاي مترونيدازول و يا كليندامايسين صورت ميگيرد.
كانديديازيس يا مونيليا (or Monilia infection Candidiasis):
در عفونتهاي قارچي كه شايعترين آنها عفونت با كانديدا آلبيكنس ميباشد، ترشحات واژن سفيد رنگ ميباشد. عفونت با اين قارچ نيز از طريق جنسي صورت نگرفته و اغلب در افراد فعال از نظر جنسي، خانمهاي حامله، افراد داراي ضعف سيستم ايمني، افراد ديابتيك، افراد در معرض استرس و پس از استفاده از ضد بارداريهاي خوراكي و يا درمان با آنتيبيوتيكها رخ ميدهد. در نتيجه مصرف آنتيبيوتيكها، باكتريهاي محافظ از بين رفته و بنابراين رشد بيش از حد قارچها را موجب ميشوند.
به طور كلي، بيماران ديابتيك خطر بيشتري براي عفونتهاي مجاري ادراري از جمله عفونتهاي باكتريال و قارچي دارند. هنگامي كه سطح ادراري گلوكز به بيش از 150 ميليگرم در دسيليتر ميرسد، رشد ارگانيسم كانديدا نيز افزايش مييابد. بيماران ديابتيك همچنين از اين نظر نيز در معرض خطر هستند كه فعاليت نوتروفيلي ضدقارچي و فاگوسيتيك آسيب ديدهاي در ارتباط با كمبود انسولين دارند.
كانديديازيس، دومين عامل شايع عفونتهاي واژينال ميباشد. كانديديازيس در نتيجه رشد بيش از حد قارچها در ناحيه واژن به ويژه كانديدا آلبيكنس رخ ميدهد؛ زيرا قارچها در ناحيه واژن به طور طبيعي به مقادير كم وجود دارند. تغيير در pH واژن از جمله علل ايجاد رشد بيش از حد قارچ ميباشد. ناحيه Vulva و واژن ممكن است كه داراي شقاق و دردناك باشد. از ديگر علائم كانديديازيس به افزايش ترشحات واژن، ترشحات سفيد و انبوه پنيري شكل، قرمزي، خارش و تحريكپذيري ناحيه Vaginal/vulvar ميتوان اشاره نمود.
در تشخيص آزمايشگاهي به طريق KOH wet-mount و pH<4.5 ميتوان اشاره نمود. در بررسي ميكروسكوپي مستقيم ترشحات واژن روي لام ميتوان مخمرها و هايفهاي كاذب را مشاهده نمود و همچنين ميتوان سواب تهيه شده را در محيط Sabouraud كشت داد. در ادرار اين افراد نيز ممكن است اشكال مخمري به تنهايي و يا همراه با رشتههاي كوتاه قارچ (ميسيليوم) مشاهده شود.
درمان از طريق شياف و يا پماد مترونيدازول و يا ميكونازول موضعي صورت ميگيرد. فلوكونازول خوراكي نيز بسيار موثر بوده اما ممكن است داراي اثرات جانبي سيستميك بوده و در خانمهاي حامله نيز نبايد مورد استفاده قرار گيرد. در صورت عود مجدد عفونت، درمان شريك جنسي مزيتي ندارد. درمان پيشگيرانه، ممكن است كه مفيد بوده و در خانمهاي علامتدار به ويژه در آنهايي كه قبل از قاعدگي داراي علامت ميباشند، تجويز يك شياف در اواسط سيكل ميباشد. استفاده از ماست طبيعي به صورت Tampon به مدت 3 شب، ژل اسيد استيك، خشك كردن ناحيه مقعدي از جلو به سمت عقب و پوشيدن لباس هاي زير نخي (Cotton) ممكن است مفيد باشد. درمان شريك جنسي در غياب علائم ابتلا به اين بيماري، توصيه نميشود. در مردان مبتلا نيز درمان از طريق استعمال پمادهاي ضدقارچي در ناحيه پنيس ميباشد.
تريكومونيازيس (Tricomoniasis):
تريكوموناس واژيناليس (Tricomonas vaginalis) يك تك ياخته انگلي ميباشد كه فقط به فرم فعال (تروفوزوئيت) مشاهده شده و فاقد كيست ميباشد. اين تك ياخته از طريق ارتباط جنسي منتقل ميشود. با اين وجود در خانم هاي جوان و مجرد كه سابقه ارتباط جنسي ندارند اما از نظر بهداشتي در وضعيت مطلوبي نيستند نيز مشاهده شده است. به عفونت با اين تك ياخته اصطلاحا تريكومونيازيس گفته ميشود. از آن جايي كه اين تك ياخته در محيط مرطوب به مدت 24 ساعت زنده ميماند، عفونت مي تواند از طريق حوله حمام و يا لباسهاي فرد آلوده نيز منتقل شود. سالانه حدود 180 ميليون خانم در سراسر جهان و 3 ميليون خانم در ايالات متحده به اين عفونت مبتلا ميشوند.
از علائم عفونت با اين تك ياخته به افزايش ميزان ترشحات، ترشحات چركي (زرد رنگ)، كفآلود، بدبو، خارش واژن، درد در هنگام ادرار كردن (با شيوع كمتر)، افزايش تعداد دفعات ادرار كردن و دردناك شدن و تحريكپذيري ناحيه Vulvovaginal ميتوان اشاره نمود. عفونت با اين تك ياخته اغلب در ارتباط با عفونت گنوره ميباشد. افراد مبتلا به تريكومونيازيس داراي ريسك بالايي براي ابتلا به ايدز ميباشند.
اين تك ياخته ممكن است كه در ادرار افراد به ويژه در ادرار خانمها مشاهده شود. در موارد شك به وجود عفونت با اين تك ياخته ميتوان بررسي مستقيم ترشحات واژن روي لام از طريق Saline wet-mount نيز درخواست نمود كه در آن ارگانيسم فلاژلدار قابل رؤيت است. حضور گلبول هاي سفيد به ميزان زياد و pH>4.5 نيز به نفع تريكومونيازيس ميباشند. همچنين ممكن است كه اين تك ياخته در آزمايش پاپ اسمير نيز مشاهده شود.
درمان عفونت با اين تك ياخته از طريق مترونيدازول خوراكي صورت ميگيرد. در صورت ابتلاء يكي از زوجين، هر دو زوج بايستي تحت درمان قرار گرفته و در طي درمان از تماس جنسي خودداري نمايند.
سرويسيت (Cervicitis):
كلاميديا (Chlamydia):
کلامیدیا یک بیماری مقاربتی ناشي از يك باكتري اجباري داخل سلولي براي سلولهاي اپيتليال به نام کلامیدیا تراکوماتیس (Chlamydia trachomatis) ميباشد. عفونت با اين باكتري در سراسر جهان گزارش شده است. اين بيماري، شایعترین بیماری منتقله از راه جنسي در اکثر کشورها بوده و بالاترین درصد آلودگی در خانمهاي جوان سنين 16 تا 24 سال رخ میدهد. اين باكتري، شايعترين باكتري منتقل شده از طريق جنسي در ايالات متحده (15-0/5%) بوده و در مقايسه با نيسريا گنوره (عامل سوزاك)، سهم بسيار بيشتري در ايجاد عفونتهاي باكتريايي منتقله از طريق جنسي را به خود اختصاص داده است. ساليانه 3 تا 4 ميليون مورد جديد در ايالات متحده به شمار مبتلايان به اين باكتري افزوده ميشود. 30% مبتلايان به كلاميديا با عفونت گنوره مرتبط ميباشند.
کلامیدیا از طریق تماس جنسی از راه واژن، مقعدي و دهان منتقل میشود. عفونت با كلاميديا در 80% خانمها و 25% آقايان مبتلا بدون علامت بوده اما ممكن است كه در PID، Bartholinitis، سقط خود به خودي، زايمان پيش از موعد، كونژانكتيويت نوزادي (Neonatal conjunctivitis) (التهاب ملتحمه) (14-5 روز پس از تولد) و پنوموني نوزادي نقش داشته باشد. از آنجايي كه اين عفونت در اغلب خانمهاي مبتلا، بدون علامت بوده، بنابراين تشخيص عفونت با اين باكتري اغلب از طريق تستهاي غربالگري صورت ميگيرد. افراد مبتلا به كلاميديا داراي ريسك بالايي براي ابتلا به ايدز ميباشند.
کلامیدیا از مادر آلوده به میکروب در حین زایمان واژینال به نوزاد منتقل میگردد. كونژنكتيويت ناشي از كلاميديا در تقريبا 50% از نوزادان متولد شده از مادران مبتلا به اين باكتري مشاهده مي شود (تصوير زیر).
PID مرتبط با حالت Perihepatitis موسوم به سندروم Fitz-hugh-curtis ميباشد. سندروم رايتر (آرتريت، زخم نواحي موكوسدار همراه با علائم كونژانكتيويت) در خانمها بسيار نادر ميباشد. در مردان نيز، عفونت با كلاميديا تراكوماتيس ممكن است موجب ترشحات ميزراه، درد در هنگام ادرار كردن (Dysuria)، التهاب اپيديديم و بيضهها (Epididymoorchitis) و سندروم رايتر شود. تشخيص در خانمها از طريق گرفتن سواب اندوسرويكال، سواب ميزراه و يا ادرار اول صبح كه در محيطهاي انتقالي ويژه ارسال ميشود و از طريق LCR و PCR صورت ميگيرد. امروزه تست هاي جديد براي تشخيص عفونت كلاميديا در زنان با قابليت استفاده در مطب موجود ميباشد.
مهمترين عارضه PIDناشي از عفونت با كلاميديا، آسيب لولههاي رحمي و در نتيجه، ناباروري ميباشد. از آنجايي كه عفونت با كلاميديا ممكن است داراي علامت نباشد، توصيه ميشود كه در گروههاي با ريسك بالا، تست غربالگري روي ادرار از طريق LCR و PCR صورت گيرد. افرادي كه در گروه با ريسك بسيار بالا ميباشند معمولاً در محدوده سني كمتر از 25 سال (به ويژه افراد داراي 2 و يا بيشتر شريك جنسي در طي سال گذشته و همچنين افرادي كه سابقه ختم حاملگي) قرار دارند. در بعضي موارد نيز توصيه شده است كه همه زنان كمتر از 25 سال بايد به طور منظم از نظر عفونت با كلاميديا غربالگري شوند.
عفونتهاي بدون علامت ممكن است كه با یک دوز واحد آزیترمایسین خوراكي (4 قرص 250 mg یکجا)، داكسيسيكلين و يا اريترومايسين، هر كدام به مدت 10-7 روز صورت گيرد. دوزهاي افزايش يافته به همراه مترونيدازول نيز در درمان عفونتهاي علامتدار به كار ميرود. هر دو زوج باید با هم درمان شده و افراد بايستي به مدت 2 هفته از داشتن ارتباط جنسي محافظت نشده خودداري نمايند. بهتر است در زنانی که از درمان شریک جنسیشان مطمئن نميباشند، به مدت 4 ماه بعد، آزمايش مجددا تكرار شود. درمان نوزادان مبتلا به پنومونی یا کونژنکتیویت ناشي از کلامیدیا تراکوماتیس نيز معمولا با تجويز یک دوره اریترومایسین انجام میشود.
گنوره (Gonorrhoea) در نتيجه ابتلا به باكتري نيسريا گنوره (Nisseria gonorrheae) رخ ميدهد. اين باكتري يك ديپلوكوك هوازي گرم منفي بوده و در حضور دي اكسيد كربن، بهتر رشد مينمايد. ساليانه بيش از 1 ميليون مورد جديد در ايالات متحده از اين بيماري رخ ميدهد. انسان تنها مخزن این ارگانیسم میباشد و بیمار ممکن است شبیه آنچه در عفونتهای کلامیدیایی رخ میدهد بدون علامت باشد. اوج شیوع عفونت در سن 15 تا 24 سالگی اتفاق میافتد. دوره نهفتگي (Incubation period) اين بيماري در آقايان 5-2 روز ميباشد. اغلب خانمهاي مبتلا به اين عفونت، بدون علامت بوده اما ممكن است كه با درد در هنگام ادرار كردن و يا ترشحات چركي سرويكس همراه باشد.
10 تا 20% زنان مبتلا به اين عفونت، علائم سالپنژيت حاد به همراه تب و درد لگني از خود نشان ميدهند. همچنين 5% از خانمهاي مبتلا به گنوره، عفونت منتشره گنوكوكي از خود بروز داده كه با علائم لرز، تب، بيقراري، درد غير قرينه در مفاصل و زخمهاي پوستي دردناك همراه ميباشد. عفونت گنوره ميتواند موجب PID (اغلب در زمان قاعدگي)، اورتريت، پلي آرترالژي Polyarthralgia))، سقط، زايمان زودرس و اوفتالمي نوزادي (7-2 روز پس از تولد) گردد.
در خانمها گنوکک میتواند از سرویکس بداخل رحم بالا رفته و با نفوذ به درون لولههای فالوپ، سبب ايجاد سالپنژیت یا بیماری التهابی لگن (PID) شود. اغلب آقايان داراي علائم اورتريت و ترشح از پنيس ميباشند. افراد مبتلا به كلاميديا داراي ريسك بالايي براي ابتلا به ايدز ميباشند.
تشخیص زود هنگام و درمان سریع عفونت گنوره به منظور پیشگیری از آسیب غیرقابل برگشت لولههای فالوپ که سبب ناباروری میشود، ضروری ميباشد. نمونهبرداري بايد از طريق سواب و از ميزراه و سرويكس تهيه شده و با استفاده از محيط انتقالي Amies ارسال شود.
رنگآميزي گرم سواب اندوسرويكال، نشان دهنده ديپلوكوكهاي گرم منفي داخل سلولي، تنها در 50% از افرادي است كه با استفاده از محيط كشت NYC (New york city medium) تشخيص آنها قطعي شده است.
همچنين تشخيص ابتلا به نيسريا گنوره از طريق كشت نمونه در محيطهاي انتخابي از قبيل محيط اصلاح شده تاير- مارتين آگار (Modified Thayer-Martin agar) صورت ميگيرد. 20% بيماران نيز عفونت قابل تشخيص در ساير محلها از قبيل گلو و ركتوم نيز از خود نشان ميدهند.
درمان با استفاده از سفترياكسون داخل عضلاني، سفكسيم خوراكي و يا آمپيسيلين خوراكي به همراه پروبنسيد ميباشد. در موارد حساسيت به پنيسيلين و يا در مناطقي كه باكتري مقاومت نشان ميدهد، سيپروفلوكساسين خوراكي مورد استفاده قرار ميگيرد. برای پیشگیری از عفونت گنوککی چشم در نوزادان نيز، درمان پیشگیري شامل تجویز قطره نیترات نقره، پماد اریترومایسین و یا تتراسیکلین صورت میگیرد.
عفونتهاي ناحيه Vulva (Infections of the vulva):
زگيلهاي تناسلي (Genital warts):
زگيلهاي تناسلي (Genital warts) (Condyloma acuminata) معمولا به وسيله ويروس پاپيلوماي انساني (HPV) (Human papilloma virus) تايپ 6 و 11 و در برخي موارد نيز به وسيله تايپ 16 و 18 ايجاد ميشوند. ساليانه 750000 مورد جديد از ابتلا به اين عفونت در ايالات متحده رخ ميدهد. اغلب بيماران داراي زگيلهاي تناسلي، فاقد زگيلهاي قابل رؤيت و يا علامت بوده اما قابليت انتقال از طريق ارتباط جنسي را داشته و ممكن است بعدها به زخم هاي قابل رؤيت تبديل شوند. 25% از بيماران داراي زگيلهاي تناسلي، داراي ساير بيماريهاي منتقله از راه جنسي (STIs) نيز ميباشند. معمولا تشخيص از طريق معاينه باليني صورت گرفته اما ممكن است كه كولپوسكوپي (Colposcopy) و يا نمونهبرداري بافتي (بيوپسي) نيز لازم باشد.
بررسي ساليانه سرويكس لازم نبوده اما در افرادي كه داراي زگيلهاي قابل مشاهده و يا سيتولوژي غيرطبيعي هستند، بايد از طريق Colposcope (اسپكولومي جهت معاينه واژن و گردن رحم به وسيله لنزهاي بزرگنما) معاينه شوند.
عوامل سيتوتوكسيك موضعي از قبيل رنگ پودوفيلين (Podophyllin paint) ممكن است در مورد خانمهاي غير حامله مورد استفاده قرار گيرد كه توصيه مي شود پس از 6 ساعت شستشو داده شود. محلول پودوفيلوتوكسين (Podophyllotoxin solution) نيز 2 مرتبه در روز و به مدت 3 روز مورد استفاده قرار ميگيرد كه بايد به فواصل هر هفته و به مدت 4 هفته ادامه يابد. ممكن است كه تري كلرو استيك اسيد نيز مورد استفاده قرار گيرد. در مورد بيماران با زگيلهاي تناسلي بزرگ و يا متعدد، سرما درماني (Cryotherapy) با استفاده از نيتروژن مايع، حرارت دادن از طريق الكتريسيته (Diathermy) از طريق بيهوشي عمومي و يا ليزر توصيه ميگردد.
هرپس تناسلي (Genital herpes):
هرپس تناسلي يك عفونت منتقله از راه جنسي عود كننده ميباشد كه به طور كلاسيك، ثانويه به انتقال جنسي تايپ 2 ويروس رخ داده؛ اگر چه عفونت با تايپ 1 ويروس از زخمهاي كهنه نيز به طور شايعي رو به افزايش است. ساليانه 500000 مورد جديد از ابتلا به اين عفونت در ايالات متحده رخ ميدهد.
دوره نهفتگي بيماري 14-2 روز بوده كه با علائم شايع خارش و درد در هنگام ادرار كردن همراه ميباشد. ناحيه Vulva ميتواند زخمي و دردناك شده و در حمله نخست (كه ممكن است 4-3 هفته طول بكشد) ممكن است با علائم عمومي (سيستميك) شامل تب، احساس بيقراري و ناخوشي، علائم شبيه آنفلونزا، با و يا بدون عفونت ثانويه باكتريايي تظاهر يابد.
براي تشخيص ابتلا به اين عفونت معمولا معاينه باليني كافي بوده؛ اگر چه جدا ساختن ويروس از طريق كشت بافتي نيز يك تست بسيار قابل اعتماد به شمار ميرود.
آسيكلوير خوراكي ميتواند موجب كاهش زمان علائم و عفونت شود. عفونتهاي عود كننده، كوتاهتر بوده (حداكثر 10-5 روز) و اغلب از شدت كمتري برخوردارند. 95% عفونتهاي ناشي از تايپ 1 و 5% عفونتهاي ناشي از تايپ 2 در طي سال نخست، عود مينمايند. در زمان شروع عفونتهاي بعدي بايد بلافاصله از پماد آسيكلوير استفاده نمود. به منظور پيشگيري در بيماراني كه عفونت هاي ناتوان كننده مكرر دارند (مثلا بيش از 10 سال) بايد از آسيكلوير خوراكي به مدت حداقل 12 ماه استفاده نمود. بررسي ساليانه سيتولوژي سرويكس توصيه نميشود.
سيفليس (Syphilis):
سيفليس (Syphilis) در نتيجه ابتلا به عفونت با اسپيروكت ترپونما پاليدوم (Treponema pallidum) رخ ميدهد. مرحله اول (شانكر اوليه) اين بيماري كه به صورت شانكرهاي برجسته، گرد و زخمهاي سفت و بدون درد ميباشد، معمولا 28-14 روز پس از تماس با باكتري مشخص شده و در طي 8-3 هفته ناپديد ميشود. مرحله دوم اين بيماري با تب، سر درد، درد مفاصل و استخوانها، راشهاي عمومي، پاپولهاي پهن (موسوم به (Condylomata lata و لنفادنوپاتي عمومي و بدون درد همراه ميباشد. پس از دوره نهفته بيماري، ممكن است كه بيماري وارد مرحله سوم خود يعني گوم (Gumma) (يك توده نرم و گوشتي) شود. پس از آن نيز بيماري وارد مرحله چهارم خود كه با علائم نرولوژيك و قلبي- عروقي همراه ميباشد، ميگردد.
| مشخصه | زمان وقوع | مرحله |
| شانكر (Chancre) | معمولا 28-14 روز پس از تماس |
مرحله اول
|
|
راش (Rash)، Condylomata lata و لنفادنوپاتي |
تقريبا 6 هفته پس از ايجاد شانكر | مرحله دوم |
|
گومهاي (Gomma) پوستي، غشاي موكوسي و استخوانهاي دراز |
بيش از 10 سال پس از عفونت |
مرحله سوم
|
|
بيماري هاي قلبي- عروقي و سيفليس عصبي (Neurosyphilis) |
ديررس | مرحله چهارم |
ساليانه 25000 مورد جديد از ابتلا به عفونت با اين باكتري در ايالات متحده رخ ميدهد. سيفليس مادرزادي ممكن است منجر به مرگ داخل رحمي و يا سقط در سه ماهه دوم حاملگي شود.
تشخيص اين بيماري از طريق بررسي ترشحات زخم با ميكروسكوپ زمينه تاريك و يا آزمايشهاي سرولوژيك Venereal disease research laboratory) VDRL)، RPR (rapid plasma reagin test)،TPHA (Treponema pallidum haemagglutination) و FTA (Fluorescent treponemal antibody) ميباشد. اخيرا برخي از آزمايشگاهها از IgG ضد ترپونما (Anti treponemal IgG) با استفاده از روش اليزا (ELISA) كه بسيار حساس ميباشد، براي تشخيص اين باكتري بهره ميبرند. تنها عيب بزرگ اين روش، نتايج مثبت كاذب به دليل حساسيت بالاي اين روش ميباشد، كه در اين موارد بايستي نتايج مثبت با اين روش را با ساير روشهاي رايج (VDRL، RPR، TPHA و FTA) تاييد نمود.
درمان از طريق پروكائين بنزيل پنيسيلين (بنزيل پنيسيلين) به صورت عضلاني و به مدت 21-10 روز (بسته به مرحله بيماري) ميباشد.
اكتينومايكوزيس (Actinomycosis):
اكتينومايسس (Actinomyces) يك باكتري گرم مثبت بوده كه به ندرت موجب سالپنژيت (Salpingitis) (اغلب يكطرفه و بيشتر در ناحيه سمت راست)، آبسههاي مزمن Tubo-ovarian و فيستول ميشود. اكتينومايكوزيس ممكن است ثانويه به آپانديسيت و يا استفاده از وسايل پيشگيري از بارداري داخل رحمي (IUCD) رخ دهد. از طريق جنسي منتقل نشده و درمان آن نيز به صورت دريافت طولاني مدت دوزهاي بالاي پنيسيلين از طريق خوراكي و يا تزريقي ميباشد.
اندومتريت (Endometritis):
ترشحات كم كه ممكن است خونآلود و بدبو (در نتيجه هجوم باكتري ها به اندومتريوم) باشند. يافتههاي همراه اين بيماري ممكن است تب، درد ناحيه كمر و شكم، اسپاسم عضلا شكمي و ديسمنوره باشند.
ساير عفونتهاي ناحيه Vulvar (Other vulvar infections):
آبسه غدد بارتولين (Bartholin’s gland abscess):
درمان از طريق برداشتن اين غدد با كمك جراحي و قرار دادن Word catheter صورت ميگيرد.
پديكولوزيس عانه (Pediculosis pubis):
پديكولوزيس عانه شامل ابتلا به شپش عانه و يا نوعي خاص موسوم به گال (Scabies) بوده كه يك بيماري منتقله از راه جنسي به شمار ميرود. درمان انتخابي از طريق Lindane صورت گرفته و شريك جنسي نيز بايد درمان شود.
Molluscum contagiosum:
يك بيماري پوستي ويروسي بدون علامت بوده كه توسط پاكسويروس (Pox virus) ايجاد شده و با پاپولهاي دهانهدار گرد، محكم و شفاف كه حاوي يك ماده پنيري و اجسام كپسولدار عجيب و غريب هستند، مشخص ميشود. در اغلب موارد، بدون استفاده از دارو نيز بهبودي حاصل مي شود.
Necrotizing fasciitis:
اين بيماري، يك عفونت پيشرونده سريع و اغلب كشنده، همراه با نكروز عفوني فاسياي سطحي و عمقي بوده كه موجب ترومبوز در عروق زير جلدي و گانگرن بافت زير پوستي ميشود. در بروز اين نوع التهاب، عوامل بيماريزاي متعددي شركت داشته و به طور شايعي همراه با ديابت شيرين ديده ميشود. در اين موارد بايد درمان فوري از طريق برداشتن بافت نكروزه و تجويز آنتيبيوتيكهاي تزريقي صورت گيرد.
Hydradenitis suppurativa:
يك عفونت استافيلوكوكي و يا استرپتوكوكي غدد Vulvar بوده و درمان نيز از طريق برداشتن آنها صورت ميگيرد.
بيماریهاي منتقله از راه جنسي نادر ناحيه Vulvar:
اين موارد شامل Lymphogranuloma (ايجاد شده توسط كلاميديا تراكوماتيس)، شانكروئيد (ايجاد شده توسط Haemophilus ducreyi) و Donovanosis/granuloma inguinale (ايجاد شده توسط Calymmatobacterium granulomatis) ميباشند.
علل غير عفوني ايجاد كننده ترشحات واژينال (Noninfective causes of vaginal discharge):
احتباس اجسام خارجي (Retained foreign bodies):
احتباس اجسام خارجي منجر به ايجاد ترشحات خونآلود و بدبو شده كه از طريق معاينه، تشخيص تاييد ميگردد. احتباس اجسام خارجي، ميتواند سبب ايجاد سندروم شوك سمي (TSS) (Toxic shock syndrome) شود. اين اجسام خارجي در اغلب موارد با دست نيز خارج شده اما در برخي موارد نيز كه اندازه آنها كوچك ميباشد (الياف و يا دانه هاي كوچك به ويژه در واژن بچه ها، تكههاي كوچك كاندوم پاره شده و …) به آساني قابل مشاهده نبوده و نياز به شستشوي واژن (Lavage) ميباشد.
در مورد بچه ها ممكن است كه تجويز داروهاي مسكن لازم باشد. در مورد افراد بزرگسال نيز در مواقعي كه اندازه جسم احتباس شده بزرگ بوده و يا داراي شكل غير منظمي ميباشد و موجب اسپاسم ديواره واژن شدهاند، استفاده از داروهاي مسكن و يا بيهوشي ممكن است كه مورد نياز باشد. در برخي موارد نيز كه احتباس جسم خارجي طول كشيده و موجب ايجاد عفونت ثانويه شده است، ممكن است كه لازم باشد بيمار يك دوره كوتاه از آنتي بيوتيك دريافت نمايد.
پوليپهاي سرويكال و يا اكتوپيك (Cervical polyps and ectopy):
در اين بيماري ممكن است كه ميزان ترشحات افزايش يافته و همچنين در فواصل بين قاعدگي نيز خونريزي وجود داشته باشد. پوليپهاي سرويكال عموما بيضرر و بدون علامت بوده و تشخيص نيز از طريق معاينه با اسپكولوم تاييد ميگردد. چنانچه اندازه آنها بيش از اندازه بزرگ شود، ممكن است موجب ناباروري شوند. در برخي موارد ممكن است كه برداشتن اين پوليپ ها لازم باشد.
بدخيمي مجاري تناسلي (Genital tract malignancy):
تظاهرات اين بيماري ممكن است متفاوت بوده اما در برخي موارد، وجود ترشحات مزمن واژينال كه به درمانهاي رايج پاسخ نمي دهند، ممكن است كه نخستين سرنخ باشد. سرطان سرويكس و يا اندومتر موجب ايجاد ترشحات مزمن، آبكي، چركي و يا خوني شده كه ممكن است با بوي بد نيز همراه باشند. تشخيص با معاينه و بيوپسي قطعي ميشود.
فيستول (Fistulae):
در اين موارد معمولا سابقه تروما و يا جراحي وجود دارد. ممكن است كه ترشحات چركي و يا حتي آلوده به مدفوع وجود داشته باشد كه اغلب در ارتباط با عفونتهاي عود كننده مجاري ادراري ميباشند.
واكنشهاي آلرژيك (Allergic reactions):
از طريق گرفتن شرح حال و بررسي سابقه فرد، تشخيص احتمالي واكنش هاي آلرژيك مطرح ميگردد. مثلا در موارد استفاده از مواد شيميايي محرك در دوش واژينال، تماس با كاندوم و يا مايع مني ممكن است كه به نفع تشخيص واكنشهاي آلرژيك در فرد باشند. درمان اين بيماران شامل تشخيص و حذف عامل آلرژن ميباشد.
رفرنسها:
- Mitchell H; Vaginal discharge – causes, diagnosis and treatment. BMJ. 2004; 328: 1306-1308.
- Management of vulvovaginal candidiasis, British Association for Sexual Health and HIV (2007)
- Spence D, Melville C; Vaginal discharge. BMJ. 2007; 335 (7630):1147-1151.
- Fauci, Anthony S., et al. Harrison’s Principles of Internal Medicine. 17th ed. United States: McGraw-Hill Professional, 2008
- Antenatal care: routine care for the healthy pregnant woman, NICE Clinical Guideline (March 2008)
- Management of Sexually Transmitted Infections and Related Conditions in Children and Young People, British Association for Sexual Health and HIV (2009)
- Handbook of Signs & Symptoms (Third Edition). Lippincott Williams & Wilkins (2006)
- http://www.cdc.gov/std/treatment/2006/vaginal-discharge.htm
https://medlabnews.ir/%d8%b9%d9%81%d9%88%d9%86%d8%aa-%d8%af%d8%b3%d8%aa%da%af%d8%a7%d9%87-%d8%aa%d9%86%d8%a7%d8%b3%d9%84%db%8c/
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام