نکتههای کلیدی آزمایشگاهی در طب انتقال خون
دکتر حبیبالله گلافشان
محمد اسماعیل خدمتی
ارسال نمونه خون بیمار به بانک خون:
نمونه خون بیمار بایستی در کنار تخت بیمار از نظر نام و نام خانوادگی، شماره پرونده، تاریخ خونگیری و اوایل نام و نام خانوادگی خون گیرنده نشانهگذاری گردد. برای گروهبندی میتوان از خون EDTAدار استفاده کرد ولی سرم برای بکتایپ و کراسمچ ترجیح داده میشود و چنانچه کراسمچ در حضور تقویتکنندههای واکنش آنتیژن-آنتیبادی از قبیل محلول LISS یا PEG صورت گیرد، آزمایش کراسمچ با پلاسما هم موردی ندارد. نمونه خون بیمارانی که روی درمان با هپارین یا ضدانعقادهای دیگر هستند، دیر لخته شده و سرم ژلهای بدست میدهد که برای رفع این مورد میتوان به خون یک قطره سولفات پروتامین یک درصد اضافه کرد تا هپارین را خنثی کند و یا ترومبین به نمونه خونهایی که به علت کمبود فاکتورهای انعقادی دیر لخته میشوند، اضافه کرد، با این حال در شرایط فوری، کراسمچ با پلاسما جهت جلوگیری از تأخیر تزریق خون به بیمار بلامانع است.
نمونه نوزادانی که از بندناف تهیه شده باشد احتمال آلودگی با ژله وارتون را دارد. ژله وارتون با ایجاد آگلوتیناسیون غیراختصاصی موجب خطا در گروهبندی شده و نیازمند شستن چندباره خون یا اضافه کردن آنزیم 0/05 درصد هیالورونیداز در بافر فسفات به خون و شستن آن است. همیشه در گروهبندی نوزاد بایستی یک تا دو قطره خون را روی اسلاید ریخته و از پخش سلولها اطمینان حاصل کرد و سپس گروهبندی را انجام داد. رعایت قانون سه در گروهبندی اهمیت دارد؛ این بدان مفهوم است که چنانچه به بیماری از حالا تا ۳ ماه پیش خون تزریق شده باشد هر سه روز به سه روز سیستم ایمنی بیمار ممکن است تغییر کند؛ برای مثال اگر برای بیماری 3 کیسه خون آماده شود و بیمار دوتا را مصرف کند و بعد از سه روز نیاز به کیسه دیگر باشد بایستی کیسه را دوباره با نمونه جدید که از بیمار تهیه میشود کراسمچ کرد چون وضعیت ایمونولوژی بیمار تغییر کرده است.
روز اول خونگیری روز صفر محسوب شده و تا سه روز این نمونه اهمیت دارد. برای خانمهای حامله یا خانم حامله که تا ۳ ماه پیش حامله بوده، همین قانون ثابت است؛ یعنی با یک نمونه تا سه روز میتوان آزمایشهای کومبز غیرمستقیم و کراسمچ را انجام داد. در بیمارانی که اسکرین مثبت آنتیبادی دارند نمیتوان با روش تایپ و اسکرین خون تهیه کرد، بلکه بایستی کراسمچ کامل هم انجام شود. سرم این بیماران بایستی در فریزر نگهداری شود تا چنانچه نیاز به عیار آنتیبادی است با نمونه جدید از نظر تغییرات عیار مورد آزمایش قرار گیرد.
استانداردهای لازم در نشانهگذاری لولههای آزمایش برای ارسال به بانک خون
انتخاب گروه خون و فرآوردهها هنگامی که همگروه بیمار در دسترس نیست:
گلبولهای قرمز فشرده گروه O، دهنده همگانی است. توجه داشته باشید هر واحد خون با گروه O در نگهدارنده CPD-A دارای حدود ۷۰ سیسی پلاسما است که آنتیبادیهای آن (Anti AB) در پلاسمای بیمار رقیق میشود. خون O در نگهدارندههای AS (AS1,AS3,AS5,AS7) دارای مقدار بسیار کمی پلاسما است. بیمار AB گیرنده همگانی گلبولهای فشرده است؛ ترجیحاً اول A بعد B و در نهایت از O فشرده استفاده میشود.
پلاسمای AB دهنده همگانی پلاسما است و تزریق گروه منفی به مثبت بلامانع است. بیمار O گیرنده همگانی پلاسما و پلاکت است؛ انتخاب اول A بعد B و در نهایت AB است. پلاسمای AB را بهعنوان انتخاب دوم برای گروههای A و B بایستی نگاه داشت.
در تزریق پلاکت مانند همگروهی پلاسما رفتار میشود. تزریق خون با گروه مثبت به بیمار منفی در شرایط اورژانس ممکن است اجتنابناپذیر باشد. در این حالت آنتی RH چنانچه شکل گیرد با توجه به اینکه کمپلمان را فعال نمیکند موجب همولیز درون عروقی نمیگردد و خطرات شوک و انعقاد داخل عروقی منتشره را بهدنبال ندارد. شانس سنتز آنتی D (Rh0) در بیمار بستری بهشرط تزریق گروه مثبت به منفی حدود 30 درصد است.
چنانچه بیماری با گروه منفی در شرایط اضطراری در قبل، خون RH مثبت گرفته و هماکنون دارای آنتی D در سرم و کراسمچ ناسازگار است، نخست چند کیسه منفی به بیمار تزریق کنید تا آنتی D موجود در بدن بیمار رقیق شود و سپس خون RH مثبت را در شرایط کمبود برای تزریق ارسال کنید.
چنانچه مجبور به تزریق پلاکت گروه مثبت به منفی باشید میتوان در صورت نیاز از تحریک ارهاش جلوگیری کرد؛ در این موارد یک آمپول روگام به بیمار تزریق کرده و میتوان تا 36 کیسه پلاکت گروه مثبت به بیمار در طول یک تا دو ماه تزریق کرد.
چنانچه در نظر باشد که در تزریق خون با گروه مثبت به منفی از تحریک RH جلوگیری شود به ازای هر ۱۵ سیسی خون فشرده 300 میکروگرم روگام یا 1500 واحد بینالمللی روگام تزریق میشود.
چنانچه به بیماری با گروه منفی بیش از 20 درصد حجم خون از گروه مثبت تزریق شده باشد تزریق روگام سودی ندارد مگر اینکه تعویض خون بیمار با گروه Rh منفی انجام پذیرد و سپس روگام تزریق گردد. با هر بار تعویض حدود 35 درصد از گلبولهای تزریقشدهی مثبت در بدن بیمار باقی میماند که بدین وسیله میتوان دوز روگام را محاسبه کرد. البته سازوکار فوق بیشتر برای دختربچه با گروه منفی یا خانمی با گروه منفی در سن بارداری که تزریق اشتباهی یا اجتنابناپذیر خون با گروهRh مثبت داشته است، کاربرد دارد. برای مثال چنانچه 200 سیسی خون Rh مثبت به دختربچه Rh منفی تزریق شود تا 72 ساعت بعد از تزریق میتوان از تحریک سنتز Rh جلوگیری کرد که در این حالت به 14 آمپول روگام نیاز دارد، ولی چنانچه یکبار تعویض خون با گروهRh منفی صورت گیرد حدود 35 درصد از خون تزریقی یا 70 سیسی خونRh مثبت در بدن بیمار باقی میماند که با تزریق 6 آمپول روگام میتوان از ایمونیزاسیون جلوگیری کرد.
تزریق کرایو در نوزادان بهتر است همگروه باشد ولی تزریق در بزرگترها نیازی به سازگاری ABO و RH ندارد
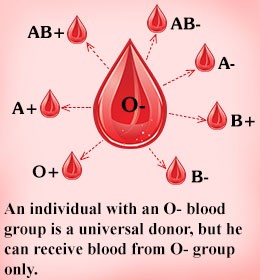
گروه خون O منفی دهنده همگانی گلبول قرمز برای بیمارانی است که حتی فرصت گروهبندی وجود ندارد. گروه O مثبت دهنده همگانی برای افراد با گروه ارهاش مثبت است. بیمار با گروه O فقط از گروه O میتواند خون دریافت کند
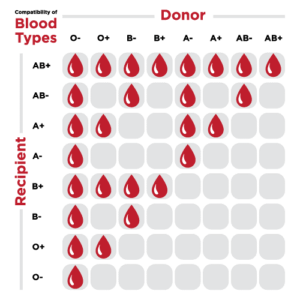
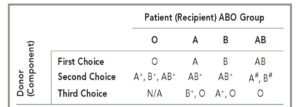
تابلوی فوق انتخابهای سازگار گلبولهای قرمز برای بیمار با گروههای مختلف خون را نشان میدهد. طبق قانون هر بیمار بایستی همگروه خود را دریافت کند، ولی چنانچه همگروه در دسترس نباشد میتوان انتخابهای بعدی را مدنظر گرفت. شانس تحریک فرد ارهاش منفی در هنگام دریافت خون ارهاش مثبت حدود ۷۰ درصد و در بیمار بدحال حدود ۳۰ درصد است. با توجه به اینکه آنتیبادیهای ارهاش سیستم کمپلمان را فعال نمیکنند و همولیز داخل عروقی که نتیجه آن شوک و DIC است رخ نمیدهد، ازاینرو هر فرد ارهاش منفی بهطورکلی یکبار شانس دارد که از خون ارهاش مثبت در موارد اورژانس که به خون منفی دسترسی نیست استفاده کند و چنانچه بیمار دختربچه یا خانم در سن بارداری است میتوان تا ۷۲ ساعت از تزریق خون ارهاش مثبت جهت جلوگیری از تحریک ارهاش آمپول روگام تزریق کرد. هر آمپول روگام ۳۰۰ میکروگرم در تزریق IM و هر آمپول روگام IU ۱۵۰۰ برای تزریق IV از تحریک ۱۵ سیسی خون مثبت فشرده جلوگیری میکند. اگر برای بیماری با گروه منفی قبلاً از ارهاش مثبت استفاده شده و هماکنون بیمارAnti D دارد و خونریزی بیمار شدید است میتوان نخست چند کیسه با گروه منفی همراه با پلاسما به بیمار تزریق کرد تا Anti D رقیق گردد و در صورت کمبود گروه منفی مجدداً در صورت نیاز از خون ارهاش مثبت برای تزریق استفاده کرد.
در موارد تروما که نیاز به تزریق حجیم یا بیش از ۱۰ کیسه خون است سفارش میشود که خون فشرده، پلاسما و پلاکت به نسبت 1:1:1 استفاده شود تا سیستم انعقادی بیمار رقیق نشود
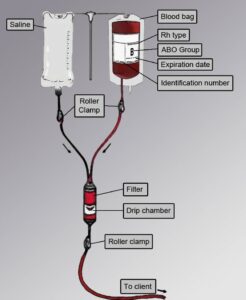
در هنگام تزریق خون بایستی همگروهی سیستم ABO و RH بین بیمار و دهنده چک شود و کیسه خون برای رنگ غیرطبیعی، جمع شدن گاز و نشت خون از جدارهها که ممکن است علائم عفونی شدن کیسه باشد بررسی گردد. هیچگونه ماده دارویی نبایستی به کیسه یا ست تزریق خون اضافه شود؛ تنها محلولهای مجاز که میتوان اضافه کرد سرم فیزیولوژی و یا آلبومین ۵ درصد و پلاسمای همگروه است
کیسههای خون و پلاکت که اشعه دیدهاند بایستی دارای نشانه مشکی رنگ باشند. این نشانه یادآور آن است که کیسه خون یا پلاکت ۲۵۰۰ راد اشعه دریافت کرده است و خون اشعهدیده را بایستی هرچه زودتر تزریق کرد، زیرا تأخیر در تزریق موجب افزایش پتاسیم به علت نشت پتاسیم از گلبولهای قرمز میگردد. از خون اشعهدیده برای بیماران مبتلا به کاهش ایمنی سلولار، لنفوم هوچکین، بیماران مبتلا به کمخونی آپلاستیک، آنمی آپلاستیک روی درمان ATG و دریافت خون از بستگان درجه اول و دوم استفاده میشود
تابلوی فوق انتخابهای اول، دوم و سوم پلاسما و پلاکت برای بیماران با گروههای مختلف خون را نشان میدهد. توجه داشته باشید که در مواردی که از انتخاب دوم یا انتخاب سوم در موارد بسیار اضطراری استفاده میشود بایستی عیار آنتیبادی ناسازگار در فرآورده کمتر از 100 باشد ولی در تزریق به کودکان و نوزادان نبایستی پلاسما یا پلاکت با آنتیبادیهای ناسازگار تزریق گردد. در هنگام ضرورت میتوان حجم پلاسمای فرآورده پلاکتی را با سانتریفیوژ کاهش داد، برای مثال تزریق اضطراری پلاکت O به گروه A و یا تزریق پلاکت گروه A به بیمار AB
انتخاب مناسب پلاکت برای گروههای مختلف بیماران
گروهبندی سیستم ABO
بنا بر استانداردها برای هر فرد بیشتر از شش ماهه، بایستی گروهبندی سلولی و سرمی انجام داد و جواب این دو یکدیگر را تأیید کنند. بنا بر قانون لنداشتاینر افراد با گروه A دارای آنتی B و افراد با گروه B دارای آنتی A و افراد AB فاقد آنتی A و آنتی B و افراد O دارای آنتی A و آنتی B هستند. عیار آنتیبادیهای گروه خون با مصرف غذاهای پروبیوتیک افزایش مییابد. از آنتی A و آنتی B برای گروهبندی سلولی استفاده میشود و باید از نظر کنترل کیفیت که شامل affinity یا میل ترکیبی در برابر عیار و avidity یا میل واکنش در برابر زمان و intensity یا شدت واکنش، clearity یا شفافیت و specifity )اختصاصیت ( و پروزون (Prozone) است، بررسی شوند. برای مثال آنتی Aبایستی در رقت ۲۵۶ بتواند با سلولهای A1 و آنتی B در همین رقت با سلولهای B واکنش دهد. واکنش بایستی در مدت ۱۰ ثانیه ظاهر و پس از ۲ دقیقه به شدت ۳ + یا 4+ برسد. آنتی A بایستی با سلولهای گروه O و B واکنش منفی دهد و زیر میکروسکوپ رولکس مشاهده نگردد و کنترل کیفی آنتی B هم مشابه آنتی A است.
آنتی A و آنتی B بایستی شفاف و اختصاصی باشند؛ بدین مفهوم که برای مثال آنتی Bبا سلولهای A و O واکنش ندهد. آنتی A و آنتی B بایستی فاقد پدیده پروزون باشند؛ بدین مفهوم که برای مثال واکنش در رقتهای بالا کمتر از واکنش در رقتهای پایین با سلولهای مربوطه باشد.
سفارش میشود که برای جلوگیری از نتایج گمراهکننده در تایپ سلولی، گروهبندی از روی گلبولهای شستهشده انجام گیرد. واکنش رولکس، واکنش با آنتیبادیهای سرد و واکنش غیراختصاصی با ژله وارتون با شستن خون از بین میرود. برای گروهبندی سرم از سلولهای A1 و B و O استفاده میشود. چنانچه سلولهای A1 در اختیار نیست خون سه فرد با گروه A را جداگانه شسته و سوسپانسیون ۵ درصد آنها را با هم مخلوط کنید. حدود ۱ تا ۸ درصد افراد با گروه A2 و 22 تا ۳۵ درصد افراد با گروه A2B و تعدادی از افراد A3 و اکثر افراد Ax علاوه بر آنتی B که بهطور طبیعی در سرم دارند، دارای آنتی A1 هم هستند؛ برای مثال در گروه A2 تایپ سلولی A و ممکن است تایپ سرمی گروه O گردد و یا در گروه A2B تایپ سلولیAB و ممکن است بکتایپ گروه B گردد. در بکتایپ سرم شخص با سلولهای A و B و O مجاور میگردد و لوله O بهعنوان کنترل منفی است و مثبت شدن لوله O در بکتایپ ممکن است بیانگر رولکس، آنتیبادیهای سرد، گروه بمبئی و یا گروه پارابمبئی یا واکنشهای خارج از سیستم ABO باشد. وقتی که واکنش در لوله O cell منفی بود میتوان به واکنش در لولههای A1 cell و B cell اعتماد کرد. در گروهبندی سیستم ABO به روش تایپ سلولی و سرمی واکنشهای با درجهی 3+ و 4+ حائز اهمیت است، ولی واکنشهای 1+ و 2+ که بهصورت ذرات ریز آگلوتیناسیون است شکبرانگیز است و نیاز به تأمل دارد. برای مثال اگر گروهبندی شخصی در بکتایپ واکنش 4+ با سلولهای B ولی واکنش 2+ با گلبولهای A و O دارد، گروه واقعی احتمالاً A است و واکنشهای 1+ یا 2+ غیراختصاصی و برای مثال ممکن است رولکس یا آنتیبادی سرد و یا واکنش خارج از سیستم ABO باشد.
در پدیده B کاذب تایپ سلولی AB و بکتایپ گروه A را نشان میدهد که در این حالت تاریخچه بیمار ممکن است مواردی از قبیل تب، سرطان و انسداد روده بزرگ و یا عفونت فضای شکم را نشان دهد.
در پیوند سلولهای بنیادی خونساز چنانچه از غیرهمگروه ABO پیوند شده باشد، پس از مدتی واکنش میکسفیلد و سپس گروه بیمار همانند گروه دهنده میگردد؛ برای مثال در پیوند سلولهای بنیادین O به بیمار با گروه A پس از مدتی خون مخلوط A+O بوده و سپس O میگردد که در این حالت تنها آنتی B در سرم یافت میشود و به علت اینکه سایر بافتهای بدن بیمار دارای آنتیژن A است پدیده القای تحملپذیری رخ داده و یا برای مثال در پیوند O به B گروه بیمار در نهایت O گردیده و سرم تنها حاوی آنتی Aمیگردد. توجه داشته باشید که آنتیژنهای ABO بر روی تمام سلولهای بدن وجود دارند.
در بیماری ویسکوت آلدریچ و موارد دیگر هایپوگاماگلوبولینمی، تایپ سلولی جواب قابل انتظار نداده و بهصورت AB درمیآید.
در جدول فوق گروهبندی سرمی و سلولی بیانگر گروه خونی B است و واکنش میکسد فیلد با آنتی B به دلیل تزریق گروه O به B و یا گروههای فرعی B و یا پیوند سلول مادر O به بیمار B در ماههای نخست پیوند است
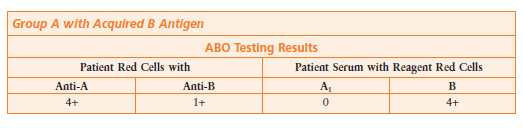
در جدول فوق گروهبندی سرمی گروه A و سلتایپ گروه O را نشان میدهد. واکنش 4+ در بکتایپ جدی است و گروه A است. امکان گروههای Am و Ax و نیز امکان ابتلا به لوسمی حاد در شخص گروه A و ضعیف شدن آنتیژن A مطرح میگردد
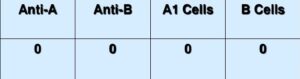
در جدول فوق تایپ سرمی گروه AB و تایپ سلولی گروه O را نشان میدهد. تناقض فوق ممکن است ناشی از گروهبندی نوزاد با گروه O و یا سرم شخص با گروه O در موارد ارثی کمبود ایمنی از قبیل سندرم بروتون و یا ویسکوت آلدریچ باشد
در جدول فوق احتمال گروه AB با B کاذب مطرح میشود و گروه واقعی بیمار در تایپ سرمی A است. در بانک خون واکنشهای 1+ و 2+ در هنگام گروهبندی نیاز به بررسی بیشتر دارد، برای مثال در حالت فوق B کاذب در موارد بیماریهای روده بزرگ از قبیل سرطان، انسداد و پارگی آپاندیسیت مشاهده میشود. چنانچه Anti B اسیدی شود (PH: 4.5-5) دیگر قادر به واکنش با B کاذب نیست؛ بنابراین تاریخچه بیماری در تعیین گروه خون اهمیت دارد
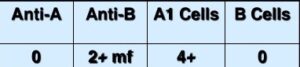
جدول فوق بهطور واضح گروه AB را با واکنش 4+ نشان میدهد، ولی انتظار داریم که سلولهای A و B در تایپ سرمی دارای واکنش منفی گردند، اما چرا سلولهای A1 در تایپ سرمی واکنش 2+ داده است؟ این واکنش ناشی از حضور آنتی A1 در گروه AB است و ازاینرو گروه واقعی بیمار A2B است. در ۲۲ تا ۳۵ درصد افراد A2B حضور آنتی A1 مشاهده میشود که در درجه حرارت سرد با درجه 2+ واکنش میدهد
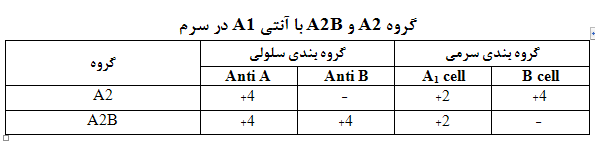
جدول فوق تایپ سرمی و سلولی گروههای A2 و A2B با حضور Anti-A1 در سرم را نشان میدهد. حدود ۱ تا ۸ درصد افراد A2 دارای Anti-A1 در سرم هستند
آمادهسازی خون در مواردی که کیسههای اهداکنندگان ناسازگار هستند
مواردی وجود دارد که در آزمایش کراسمچ وقتی که سرم بیمار با گلبولهای اهداکننده مجاور میشود با کراسمچ ناسازگار روبرو میگردید و گاهی چندین کیسه را کراسمچ کرده و همه ناسازگارند. در کراسمچ سرم بیمار با گلبولهای قرمز اهداکننده بهمنظور شناسایی آنتیبادیهای آگلوتینهکننده، همولیزکننده و آغشتهکننده علیه گلبول اهداکننده مجاور میگردند و واکنش در هر فاز نماینده ناسازگاری خون است. وقتی که کیسههای اهداکننده با سرم بیمار که از نظر ABO همگروه هستند واکنش میدهد، موارد زیر را مدنظر داشته باشید:
- اگر گروه بیمار A است و کیسههای اهداکننده از گروه A است، ممکن است بیمار A2 و آنتی A1 داشته باشد، در این حالت کیسه گروه O را برای بیمار کراسمچ کنید و چنانچه بیمار AB و کیسههای AB ناسازگارند ممکن است بیمار A2B و آنتی A1 داشته باشد و کیسههای B یا O را برای بیمار کراسمچ کنید.
- اگر کومبز مستقیم بیمار مثبت یکدست و گستره محیطی اسفروسیتوز و پلیکرومازی را نشان میدهد، کمخونی اتوایمیون مطرح شده و خون با کمترین درجه ناسازگاری را برای بیمار ارسال کنید.
- چنانچه کومبز مستقیم بیمار بهصورت میکسفیلد مثبت است و بیمار سابقه تزریق خون در سه ماه گذشته دارد، کومبز مثبت را به حساب کمخونی اتوایمون نگذارید و به دنبال آلوآنتیبادی باشید و خون تزریقی بایستی با آلوآنتیبادی سازگار باشد.
- چنانچه کومبز مستقیم بیماری منفی و تمام کراسمچها ناسازگار است ممکن است بیمار آنتیبادی علیه آنتیژنی با شیوع فراوان داشته باشد، در این حالت اقوام درجه اول و دوم بیمار را برای گروهبندی و کراسمچ آزمایش کنید. امکان یافتن خون سازگار وجود دارد زیرا اقوام بیمار ممکن است بهطور خانوادگی فاقد آن آنتیژن با شیوع فراوان باشند.
- چنانچه واکنش کراسمچ در حرارت اتاق شدید و در ۳۷ درجه کاهش مییابد به آگلوتینینهای سرد فکر کنید و از کراسمچ پیشگرمایی استفاده کنید.
- چنانچه واکنش کراسمچ با افزودن سرم فیزیولوژی حل میشود واکنش از نوع رولکس بوده و ارسال خون بلامانع است.
- چنانچه موارد مطرحشده را رعایت کرده و هنوز تمام اهداکنندگان ناسازگارند، ممکن است کراسمچ داخل بدن ما سازگار باشد و در این حالت خون ناسازگار برای بیمار ارسال شده و تحت نظر پزشک تزریق با سرعت کم انجام میگیرد و چنانچه تب و لرز و هموگلوبینوری رخ نداد، تزریق ادامه مییابد.
- چنانچه واکنش کراسمچ از نوع همولیز در لوله آزمایش نباشد و تمام کراسمچها ناسازگار باشند، ممکن است با تزریق IVIG با دوز بالا قبل از تزریق از رخداد واکنش حاد ترانسفیوژن با تزریق خون ناسازگار جلوگیری کرد.
- چنانچه بیماری سابقهی اخیر تزریق IVIG یا ATG دارد و یا اینکه به بیمار فرآوردهای غیرهمگروه پلاکت تزریق شده باشد و کراسمچها ناسازگار باشند، تنها از گروه O برای کراسمچ استفاده میشود. در این موارد ممکن است کومبز مستقیم و غیرمستقیم بهطور موقت مثبت گردد که فاقد ارزش است.
- چنانچه خون اهداکنندگان برای نوزادی که آزمایش کومبز مستقیم مثبت دارد، ناسازگار است از خون شستهشده مادر برای تعویض یا تزریق بهشرط همگروهی ABO استفاده کنید.
هر کیسه خون که از سازمان انتقال خون به بیمارستان منتقل شود بایستی گروه ABO آن دوباره چک شود و ارهاش آن زمانی که گروه خون منفی است نیاز به چک دوباره دارد. برای تهیه نمونه گلبول قرمز دهنده میتوان یک تکه از کورد کیسه را جدا کرد و با آن سوسپانسیون تهیه نمود
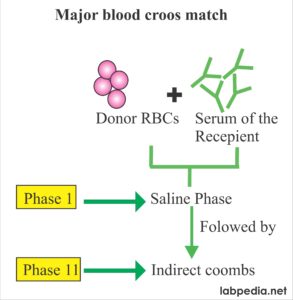
در کراسمچ ماژور سرم بیمار با گلبولهای قرمز اهداکننده مخلوط میگردد. کراسمچ زمانی سازگار است که سرم بیمار با گلبولهای اهداکننده واکنش آگلوتیناسیون، همولیز و آغشتگی ندهد
پرسش و پاسخهای آزمایشگاهی و کاربردی در طب انتقال خون (4)
پرسش و پاسخهای آزمایشگاهی و کاربردی در طب انتقال خون (2)
بررسی میزان نسبت خون کراسمچ شده به تزریق در زنان باردار
پرسش و پاسخهای آزمایشگاهی و کاربردی در طب انتقال خون (1)
پرسش و پاسخهای آزمایشگاهی و کاربردی در طب انتقال خون (3)
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام