تضمین کیفیت در آزمایشهای روتین سرولوژی
نویسنده: محمدرضا یزدانی، کارشناس ارشد ایمنیشناسی دانشگاه علوم پزشکی شیراز
آزمایشهای سرولوژی برای نشان دادن آنتیژن در سرم و یا پاسخ بدن انسان به عوامل عفونی انجام میشود. اهمیت تشخیصی آنها در نمایش افزایش تیتر آنتیبادیها در برابر عوامل مسبب یک عفونت پیشرونده است. آزمایشات سرولوژیک در مطالعههای اپیدمیولوژیک و اطمینان از پاسخ جمعیت به واکسنها و سایر تقویتکنندههای سیستم ایمنی، اهمیت دارد. تستهای سرولوژیک همچنین در شناسایی عفونتهای میکروبی و در تعیین کلاس و زیرکلاس عوامل عفونی، قابل استفاده است (سالمونلا، شیگلا و استرپتوکوک)
واکنشهای سرولوژیک یک آنتیژن اختصاصی از میکروارگانیسم و یا یک پاسخ ایمنی بدن در برابر میگروارگانیسم های عفونی را نشان میدهد:
- فقط آنتیژن
- فقط آنتیبادی
- آنتیژن به همراه آنتیبادی
طیف گستردهای از آزمایشهای سرولوژیکی در حال حاضر در دسترس است و هر روز تستهای جدیدی به این طیف گسترده اضافه میشود. هر آزمایشگاه باید یک سیاست را برای انجام این آزمایشها تعریف کند، چراکه علاوه بر هزینه بالای تستها و عمر محدود معرفها (سرم و آنتیژن)، هر آزمایشگاه نیازمند روشهای استاندارد انجام آزمایش بهصورت مستند و مکتوب میباشد.
1: دستورالعمل اجرایی
یک عنصر مهم در حفظ یکنواختی جوابهای حاصل از آزمایشگاه در شیفتها و روزهای مختلف کاری، وجود یک دستورالعمل استاندارد کاری با تمام جزئیات (ایمنی، نحوه انتقال نمونه، انجام و کنترل کیفی آزمایش) میباشد که این دستورالعمل توسط کلیه پرسنل آزمایشگاه رعایت و اجرا میگردد.
این دستورالعمل باید شامل موارد زیر باشد:
- اصول روش انجام آزمایش
- نمونهگیری، انتقال و نگهداری نمونه
- مشخصات عملکردی (خطی بودن، صحت، دقت)
- محدوده اختصاصیت و حساسیت روش
- تجهیزات و معرفهای موردنیاز
- بیان گامبهگام انجام آزمایش
- شیوه کنترل کیفی تست
- مداخلهگرها (همولیز، لیپمیک و ایکتریک بودن نمونه)
- محدوده بیولوژیک
- محدوده قابل گزارش جواب تست
- نتایج بحرانی
- تفسیرهای آزمایشگاهی
- احتیاطات ایمنی
- منابع بالقوه تغییرپذیری در تستها و نتایج
2: انتخاب تست یا روش
همانطور که آزمایشات و روشهای جدید برای آنالیتهای مختلف (آنتیبادیها یا آنتیژنها) ایجاد میشود، باید با توجه به نیازهای آزمایشگاه، مناسبترین آزمایش/روش انتخاب شود. در این خصوص تعدادی از عوامل باید در نظر گرفته شود که شامل دقت، صحت، حساسیت، اختصاصیت، قیمت و سهولت عملکرد میباشد.
Bias، اختصاصیت و حساسیت با هم در ارتباط میباشند. غالباً یک تست با حساسیت بالا اختصاصیت کمی دارد. ممکن است bias نتیجه اختصاصیت یا حساسیت پایین باشد. برای تعیین وجود bias باید روش مورد نظر با روش قابلاعتماد یا ترجیحاً روش استاندارد مقایسه شود. نمونههای یکسان باید با دو روش در یک آزمایشگاه انجام شود و نتایج با هم مقایسه گردد، گرچه مقایسه بین آزمایشگاهی هم میتواند مفید باشد.
اگر نتایج حاصل از دو روش مختلف با هم سازگار نبود، باید نسبت به انتخاب روش بهتر و استفاده از آن تصمیمگیری نمود. اختصاصیت یک روش باید با انتخاب نمونههای منفی و نمونههای حاوی موادی که توانایی تداخل در تست دارند، مورد ارزیابی قرار گیرد. حساسیت روش باید با مقایسه با روشهای دیگر مورد ارزیابی قرار گیرد، اما باید هدف از انجام تست هم در نظر گرفته شود. بهطورکلی حساسیت یک تست تشخیصی نیاز نیست در حد حساسیت یک تست غربالگری باشد.
دقت یک روش کمی یا نیمهکمی باید با توجه بهدقت موردنیاز برای کاربرد بالینی نتایج آزمون، مورد ارزیابی قرار گیرد. فاکتورهای زیادی روی دقت تأثیر میگذارند اما یکی از عوامل مؤثر در دقت که اغلب در آزمایشهای سرولوژیکی نادیده گرفته میشود، اندازه افزایش رقت است. اگر تمام متغیرهای دیگر ثابت باقی بمانند، دقت تستهای سرولوژیکی کاهش مییابد، زیرا افزایش میزان رقت در آنها افزایش مییابد؛ بهعنوان مثال، باید انتظار داشت که یک تست با ضریب رقت 4 دقت کمتری از یک تست با رقت 2 داشته باشد. یک تست با حداکثر حساسیت برای تشخیص یک بیماری جدی مطلوب است.
تشخیص باید با حداکثر جدیت، زمانی که بیماری قابل درمان است و نتایج مثبت کاذب منجر به مشکلات جدی نمیشود، انجام شود. بهطور مشابه، یک تست با حداکثر اختصاصیت، زمانی مطلوب است که یک بیماری جدی است ولی قابل درمان نیست. علم به عدم وجود بیماری، دارای ارزش بهداشتی و روانشناختی است و نتایج مثبت کاذب میتواند زمینهساز مشکلات اساسی باشد. ارزش پیشگویی بالای یک نتیجه مثبت تست، وقتیکه درمان مثبت کاذب ممکن است با عواقب جدی همراه باشد، ارزشمند است.
3: جمعآوری نمونهها
باید یک سیستم مشخص برای درخواست منظم و کارآمد تستها، جمعآوری و شناسایی نمونهها، انتقال، آمادهسازی و نگهداری نمونهها وجود داشته باشد. هیچ چیز به اندازه داشتن میزان کافی از یک نمونه مناسب مهم نیست؛ اگر نمونهها بهدرستی جمعآوری، برچسبگذاری و حمل نشوند، آزمایشگاه ضرر بیشتری از انجام تست خواهد دید. نمونههای همولیز و لیپمیک برای مطالعات سرولوژیک مناسب نیستند. در صورت وجود ذرات در سرم و یا خارج از آن بایستی ابتدا سرم فیلتر و یا سانتریفیوژ شود
4: سرم کنترل
- انواع سرم کنترل
اکثر کنترلها بهصورت تجاری در دسترس هستند. بهطورکلی در اکثر کیتها حجم کمی از کنترل وجود دارد که فقط برای همان کیت استفاده میگردد. میزان کمی از کنترلهای تجاری در حجم بیشتر در دسترس هستند.
- آمادهسازی کنترل:
برای جلوگیری از خراب شدن کنترل، باید آن را در شرایط استریل نگهداری نمود. بطورکلی در هر دستورالعمل کاری باید کنترل نرمال (کنترل منفی)، یک کنترل مثبت قوی و یک کنترل در غلظت بحرانی (borderline positive) وجود داشته باشد. برای بعضی از تستها کنترل low هم وجود دارد. از کنترلهای هر کیت باید برای همان کیت استفاده نمود. پیشنهاد میگردد علاوه بر کنترلهای داخلی کیت، از یک کنترل خارجی جهت بررسی کیفیت کیتهای مختلف با شماره سریال متفاوت استفاده گردد.
- نگهداری از کنترل:
سرم کنترلها باید با مقایسه با مواد مرجع بینالمللی استاندارد گردند. کنترلها باید در حجم کم فریز شوند و از ذوب و انجماد مکرر آنها جلوگیری شود.
5:معرفها
معرفهای باکیفیت برای انجام آزمایش باکیفیت ضروری است. درصورتیکه معرفها در تغییر جواب تستها تأثیر گذارند، باید هر تغییر در معرف، بهدقت مستند گردد. همه معرفهای جدید در کنار معرفهای قدیم و با حضور سرم کنترلهای متفاوت باید بررسی شوند و در صورت تضمین عملکرد، استفاده گردند. نتایج حاصل، نشانگر حساسیت و اختصاصیت معرف جدید (مقایسه شده) است. معرفها باید دارای برچسب واضح باشند و برچسب باید حاوی نام معرف، خطرات، شیوه نگهداری، نحوه آمادهسازی و تاریخ انقضای معرف باشد.
توجه به نکات زیر در هنگام بکارگیری معرفها لازم است.
- شرایط نگهداری و استفاده از کیت مطابق با دستورالعمل همراه و مندرجات روی جعبه رعایت گردد.
- در موارد اتوآگلوتیناسیون بایستی از مصرف آنتیژن خودداری گردد.
- محلولهای آنتیژن دارای مواد ضدمیکروبی مانند فنل و یا فرمالین میباشد و همیشه باید شیشههای محتوی آنتیژن در یخچال 8-2 درجه نگهداری و هرگز نباید دچار یخزدگی شود.
- آنتیژن در صورت یخزدگی نبایستی استفاده شود.
- قبل از انجام آزمایش باید شیشههای محتوی آنتیژن به درجه حرارت اتاق رسیده و سپس استفاده شود.
 |
 |
6: ابزار و تجهیزات
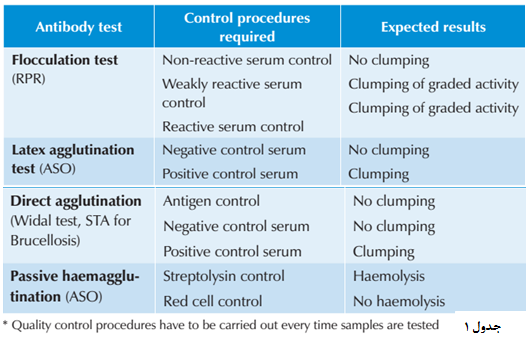
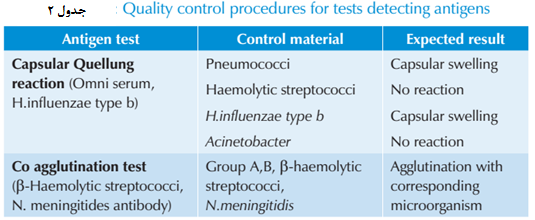
همه ظروف شیشهای مورد استفاده در بخش سرولوژی باید تمیز و عاری از مواد شوینده باشند. ظروف شیشهای شکسته شده یا دارای خوردگی باید از بین برود. صحت همه ظروف شیشهای کالیبره در آزمایشگاه باید بررسی و تأیید شود. ابزارها و تجهیزات باید بهصورت منظم کنترل شود. دمای بنماری، انکوباتور، یخچال و فریزرها باید بهصورت منظم کنترل و ثبت شود. اسناد باید بهطور منظم توسط افرادی که با تجهیزات آموزش دیده و آشنا هستند، نگهداری شوند. کلیه تجهیزات مورد استفاده جهت سنجش نظیر اسپکتروفتومتر، اسپکترومتر، رقیقکنندهها و پیپتهای اتوماتیک باید بهطور منظم کالیبر شوند. شیوه کنترل تستهای مختلف در جدول 1 و 2 نشان داده شده است.
7: عملکرد آزمون:
عملکرد تست با کنترل بررسی میشود. پانلهای سرمی (کنترلهای مختلف) برای آنتیژنها یا مقادیر شناخته شده آنتیبادیها در دسترس هستند و باید بهطور معمول استفاده شوند. عملکرد درست معرفها با واکنش مورد انتظار در لولههایی که یک یا چند جزء لازم برای واکنش را ندارند، نشان داده میشود؛ برای مثال حضور معرف آنتی استرپتولیزین o با همولیز در لوله حاوی بافر و سلول و در عدم حضور آنتیبادی ممانعت کننده از همولیز نشان داده میشود.
8: گزارش و نگهداری اطلاعات
سوابق کامل و دقیق باید بهعنوان بخشی از تضمین کیفیت حفظ شود. این سوابق باید شامل اطلاعات پرسنل، جزئیات تجهیزات، نگهداری پیشگیرانه تجهیزات، سرویس و تعمیر، کپی گزارش به پزشکها یا سایر مشتریان، سوابق معرفها و مواد استفاده شده، ثبت اقدامات انجامشده در گامبهگام آزمایش بر روی نمونه، نتایج آزمون مهارت و نتایج کنترل داخلی باشد. سیستم ثبت و گزارشدهی باید احتمال خطای دفتری را به حداقل برساند.
اقدامات احتیاطی لازم برای جلوگیری از گزارش جوابهای حاصل از نمونه اشتباه باید صورت پذیرد. پیشنهاد میشود برای جلوگیری از این نوع خطاها کلیه نتایج آزمایشها توسط مدیر داخلی یا مسئول فنی مورد بازبینی نهایی قرار گیرد. سیستم باید بهگونهای باشد که در صورت لزوم سوابق مربوط به نمونه با جزئیات کامل قابل دسترس باشد. همچنین اینکه چه کسی تست را انجام داده، چه معرفهایی با چه LOT NUM استفاده شده، کنترل مورد استفاده و چگونگی و زمان جوابدهی باید مکتوب و مستند باشد.
9: نکات ضروری در کنترل کیفی سرولوژی
- عواملی که در واکنش اتصال آنتیژن- آنتیبادی دخالت دارند مانندPH محیط، بافر مناسب، دما، حرکت مناسب و نسبت معرفها و نمونهها، رعایت شوند.
- احتمال بروز HOOK EFFECT،PROZONE در نظر گرفته شود.
- به مختصات کیت مانند DETECTION LIMIT توجه شود.
.
منابع:
1-Quality assurance in bacteriology and immunology, 3rd ed, WHO,2012
- کنترل کیفیت در آزمایشگاه، دکتر فریده رضی
سرولوژی SARS-Cov-2 تبلیغات فراوان، اطلاعات اندک
دانستنیهای اساسی درباره آزمایشهای کووید-19
http://virology-online.com/questions/92-5B.htm
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام