نحوه گزارش آزمایشگاهی D-dimer
(بخش دوم)
اکبر درگلاله1، حسن مروتی2
1- گروه هماتولوژی و طب انتقال خون، دانشگاه علوم پزشکی ایران
2- عضو هیئت علمی مرکز تحقیقات واکسن و سرمسازی رازی
استانداردسازی تست D-dimer
شاید بتوان میزان آشفتگی در گزارش نتایج تست D-dimer را به آشفتگی موجود در نحوه انجام و گزارش نتایج زمان پروترومبین (PT) تشبیه کرد. تلاشهای علمی منجر به ایجاد نسبت همسوشده بینالمللی (INR) به منظور کاهش آشفتگی و خطا در گزارش نتایج PT شد. به همین صورت تلاشهایی جهت استانداردسازی تست D-dimer در سطح بینالمللی صورت گرفته است، اما به دلیل وجود قطعات D-dimer با اندازههای مختلف و نیز ویژگیهای متفاوت بیماران مورد بررسی، تهیه یک استاندارد عمومی برای این تست دشوار است. به نظر میرسد همسانسازی بیشتر از استانداردسازی مثمر ثمر واقع شود و منجر به رسیدن به نتایج بهتری گردد. در همسانسازی میتوان از یک فاکتور جهت تبدیل مقادیر D-dimer بهدستآمده از روشهای آزمایشگاهی مختلف به یک مقدار واحد استفاده کرد.
افزایش مداوم D-dimer در بیماران بستری با COVID‐19 باعث شد برخی پزشکان از این تست برای تصمیمگیری در مورد دوز ضد انعقاد استفاده کرده و از دوز کم یا بالا بر اساس افزایش D-dimer استفاده کنند.
باید توجه داشت که مقادیر کم D-dimer در افراد سالم قابل تشخیص است، زیرا مقادیر کمی فیبرینوژن بهصورت فیزیولوژیک به فیبرین تبدیل میشود. سطح D-dimer در افراد سالم با افزایش سن افزایش مییابد. در یک مطالعه کهورت، صدک بالای 95 برای D-dimer در افراد بالای 70 سال 2/5 برابر بیشتر از افراد کمتر از 50 سال بود. و این موضوع نشاندهنده تغییر سطح D-dimer با افزایش سن است و به همین نسبت مقدار تغییر در میزان نرمال تست نیز باید در نظر گرفته شود. سطح D-dimer تقریباً در همه موارد VTE حاد افزایش مییابد، با این حال، هر فرآیندی که تولید یا تجزیه فیبرین را افزایش دهد، سطح D-dimer را نیز افزایش خواهد داد. نمونهای از این شرایط شامل بارداری، التهاب، سرطان و جراحی است، بنابرایـــــــن یک D-dimer افزایشیافته یک آزمایش اختصاصی برای VTE نیست.
در بین بیماران مبتلا به VTE، ســـطح D-dimer بر اساس میزان لخته موجود در بدن، زمان انجام تست و نیز زمان شروع درمان متفاوت است؛ به عنوان مثال، در بین بیماران با PE تأییدشده، در مقایسه با بیمارانی که ترومبوز کوچکتر دارند، ســــــطح D-dimer بالاتر دیده میشود بهخصوص بیماران با آمبولی بزرگتر؛ برای مثال در کسانی که بیش از 50 درصد از حجم ریه را آمبولی درگیر کرده است. بهطور مشابه، در میان بیماران مبتلا به DVT، سطح D-dimer بالاتری در بیمارانی دیده میشود که ترومبوز آنها محدود به زانو نبوده و ترومبوز وسیعتری دارند در مقایسه با افرادی که ترومبوز آنها محدود به خود زانو است (DVT پروگزیمال در مقایسه با DVT دیستال). با افزایش مدت زمان علائم VTE، D-dimer کاهش مییابد.
در بیماران با DVT تأییدشده که بیش از 7 روز علائم داشتهاند، غلظت D-dimer در مقایسه با بیماران مبتلا به DVT با مدت زمان علائم کمتر پایینتر است. این موضوع بدان معنی است که در زمان تفسیر نتایج تست D-dimer مدت زمان بروز ترومبوز و علائم آن را نیز باید در نظر گرفت. یکی دیگر از مسائل مهمی که در تفسیر نتایج D-dimer باید در نظر گرفت، دریافت یا عدم دریافت درمان است. سطح D-dimer نیز پس از شروع درمان به سرعت کاهش مییابد (به عنوان مثال درمان با هپارین تفکیکنشده (UFH)، هپارین با وزن مولکولی پایین (LMWH)، آنتاگونیستهای ویتامین K). طی 24 ساعت پس از درمان با هپارین، سطح D-dimer تقریباً 25 درصد کاهش مییابد.
بنابراین، نتیجه آزمایش D-dimer در بیمارانی که حجم لخته بیشتری دارند و از شروع علائم آنها کمتر از یک هفته گذشته است و درمان را هنوز شروع نکردهاند، دقیقتر است.
انواع روشهای اندازهگیری تست D-dimer
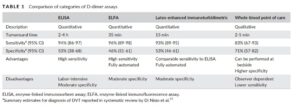
آشنایی با انواع روشهای اندازهگیری D-dimer در شناخت بهتر تست و تفسیر نتایج کمککننده است. در حقیقت میتوان گفت تعداد و تنوع بسیار زیاد و گاهی دلهرهآور در باب اندازهگیری D-dimer وجود دارد که همین موضوع گاه گمراهکننده بوده و به گزارش نادرست و تفسیر اشتباه نتایج این تست میانجامد. یک مطالعه اخیر، 30 آزمایش مختلف با استفاده از 20 آنتیبادی مونوکلونال مختلف برای این تست را گزارش کرده است. این روشها در اپیتوپ D-dimer مورد هدف آنتیبادی، روش تشخیص و شناسایی آنتیژن، دستگاه اندازهگیری موردنیاز و کالیبراسیون با هم متفاوت هستند. خلاصهای مختصر از دســتههای اصلی اندازهگیری D-dimer در جدول 1 آورده شده است.
استفاده از تست D-dimer برای تشخیص ترومبوز عمیق وریدی و ترومبوآمبولی ریوی
برای تشخیص VTE نباید از تست D-dimer به عنوان تنها تست تشخیصی استفاده کرد. همانطور که پیش از این نیز گفته شد، افزایش سطح D-dimer غیراختصاصی است، به همین دلیل، یک نتیجه مثبت D-dimer در بیمار مشکوک به VTE باید با آزمایش تصویربرداری برای تأیید تشخیص (به عنوان مثال سونوگرافی پا، سیتیاسکن ریوی) همراه باشد. تنها در صورتی نتیجه منفی D-dimer میتواند به عنوان یک مارکر اختصاصی برای کنار گذاشتن ترومبوآمبولی وریدی استفاده شود که حساسیت تست بیشتر از 98% باشد، اما باید در نظر داشت که حساسیت بالای یک تست منجر به کاهش اختصاصیت آن میشود؛ به عنوان مثال یک تســـــــت D-dimer با حساسیت بالا (مثل ELISA) تعداد کمی از بیماران مبتلا به VTE را از دست میدهد، اما به دلیل اختصاصیت پایین، تعداد زیادی نتیجه مثبت کاذب نیز ایجاد میکند.
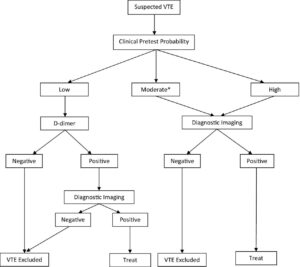
نتایج مثبت کاذب D-dimer منجر به انجام سونوگرافی و سیتیاسکن غیرضروری میشود. سونوگرافی منجر به اتلاف هزینه و وقت میگردد، اما با این وجود نسبتاً بیضرر است. از طرف دیگر، سیتیاسکن نیاز به قرار گرفتن در معرض اشعه و خطر نفروپاتی ناشی از ماده حاجب دارد. برای بهبود کاربرد تست D-dimer در بیماران مشکوک به VTE، اندازهگیـــری D-dimer معمولاً به عنوان بخشی از الگوریتم تشخیصی با سایر آزمایشها ترکیب میشود (شکل 1).
شکل 1: الگوریتم تشخیص ترومبوآمبولی وریدی
آستانه (thresholds) D-dimer
سطح D-dimer که مرز بین یک نتیجه “مثبت” و “منفی” را تعیین میکند به عنوان “آستانه” یا “Cutoff” شناخته میشود. آستانه توسط تولیدکننده کیت تعیین میشود و توجه به این نکته مهم است که آستانه همان حد بالای مقدار مرجع نیست. بهطور معمول، آستانه جهت افزایش حداکثر حساسیت آزمایش D-dimer و شناسایی موارد مثبت تعیین شده است و باعث کاهش عدم تشخیص بیماران مبتلا به DVT یا PE میشود. با این حال، همانطور که پیش از این گفته شد، به حداکثر رساندن حساسیت با کاهش اختصاصیت همراه است.
نتیجه نهایی کاهش بیش از حد اختصاصیت، کاهش کاربرد بالینی تست است، زیرا باعث میشود تعداد بیمارانی که نتیجه منفی دارند کاهش یابد (یعنی اکثر بیماران آزمایش مثبت خواهند داشت و نیاز به انجام تصویربرداری تشخیصی دارند). محققان سعی کردهاند با بالا بردن آستانهای که نتیجه مثبت آزمایش را بخصوص در بیمارانی با”احتمال بالینی پیش از آزمون“ یا (C-PTP)”کم” یا “بعید”، تعیین میکنند، کیفیت بالینــــــی تست D-dimer را بهبود بخشند.
اصل ورای این رویکرد این است که ارزش پیشبینی منفی (NPV) یک آزمایش تشخیصی (یعنی احتمال اینکه یک بیمار با نتیجه منفی واقعاً بیماری نداشته باشد) به شیوع بیماری در جمعیت مورد آزمایش بستگی دارد.
متفاوت بودن آستانه D-dimer با توجه به C‐PTP
مشخص شده است که متفاوت بودن آستانه با توجه به سطح C‐PTP بیمار برای VTE، باعث بهبود کاربرد بالینی تست D-dimer میشود. اسکور ولز یک قانون تصمیمگیری بالینی معتبر است که بیماران را بر اساس احتمال پیشآزمون به سه گروه با احتمال پیش از آزمون – “کم”، “متوسط” یا “بالا” تقسیم میکند. شیوع VTE در بیمارانی که اسکور ولز پایین دارند، کم است، بنابراین میتوان برای کنار گذاشتن VTE در این زیرگروه، از آستانه D-dimer بالا استفاده کرد. برعکس، شیوع VTE در بیمارانی که اسکور ولز بالا دارند، بالا بوده و باعث کاهش NPV آزمایش D-dimer شده و سودمندی آزمایش D-dimer را در این زیرگروه از بیماران افزایش میدهد.
علاوه بر این، بیماران بستری در بیمارستان معمولاً دلایل دیگری نیز برای افزایش سطح D-dimer (به عنوان مثال بدخیمی، عفونت یا جراحی) دارند، بنابراین یک نتیجه منفی D-dimer در این گروه از بیماران هم بعید بوده و هم غیرمفید است. در نتیجه، استفاده از آســـتانه D-dimer متغیر بر اساس C‐PTP و وضعیت بیمار ممکن است کارآمدتر از استفاده از یک آستانه ثابت باشد.
متفاوت بودن آستانه D-dimer با توجه به سن
یکی دیگر از استراتژیهایی که باعث افزایش ارتقاء کیفیت و استفاده بالینی از تست D-dimer میشود، تغییر آستانه تست بر اساس سن بیمار است. همانطور که میدانیم با افزایش سن، بهطور طبیعی سطح D-dimer افزایش مییابد، به همین دلیل، افراد مسن حتی در صورت فقدان ترومبوآمبولی وریدی، ممکن است یک نتیجه D-dimer منفی داشته باشند. پیشنهاد شده است که برای بیماران با سن بیشتر از 50 سال، با ضرب سن بیمار در عدد 10، آستانه D-dimer برای این بیماران افزایش داده شود؛ به عنوان مثال آستانه D-dimer برای یک بیمار 60 ساله 600 میکروگرم در لیتر در نظر گرفته شود بهجای عدد 500 میلیگرم در لیتر که توسط تولیدکننده کیت پیشنهاد شده است.
بررسیها حاکی از این واقعیت است که نرخ بروز ترومبوآمبولی وریدی در افرادی که ترومبوآمبولی ریوی در آنها بر اساس سطح D-dimer بالاتر از 500 میکروگرم در لیتر، اما کمتر از آستانه تنظیمشده بر اساس سن (Age-adjusted)، کنار گذاشته شده است، 0/3٪ بوده است.
نتیجهگیری
تست D-dimer نقش مهمی در کنار گذاشتن VTE و تا حدودی کمتر، در پیشبینی عود ترومبوآمبولی وریدی در بیماران مبتلا به اولین VTE حاد بدون provoke دارد، با این حال تنــوع گسترده در تستهای D-dimer به این معنی است که نتایج یک روش نمیتواند به روش دیگر ارزیابی شود. برای استانداردسازی انجام و گزارش تست D-dimer و تفسیر نتایج D-dimer در مقطع بالینی، کارهای زیادی باید انجام گردد.
منابع:
- De Monye W, Sanson BJ, Mac Gillavry MR, et al. Embolus location affects the sensitivity of a rapid quantitative D‐dimer assay in the diagnosis of pulmonary embolism. Am J Respir Crit Care Med. 2002; 165: 345‐
- Chapman CS, Akhtar N, Campbell S, Miles K, O’Connor J, Mitchell VE. The use of D‐Dimer assay by enzyme immunoassay and latex agglutination techniques in the diagnosis of deep vein thrombosis. Clin Lab Haematol. 1990; 12: 37‐
- Couturaud F, Kearon C, Bates SM, Ginsberg JS. Decrease in sensitivity of D‐dimer for acute venous thromboembolism after starting anticoagulant therapy. Blood Coagul Fibrinolysis. 2002; 13: 241‐
- Reber G, de Moerloose P. D‐dimer assays for the exclusion of venous thromboembolism. Semin Thromb Hemost. 2000; 26: 619‐
- Longstaff C, Adcock D, Olson JD, et al. Harmonisation of D‐dimer ‐ A call for action. Thromb Res. 2016; 137: 219‐
- Adam SS, Key NS, Greenberg CS. D‐dimer antigen: current concepts and future prospects. Blood. 2009; 113: 2878‐
- Riley RS, Gilbert AR, Dalton JB, Pai S, McPherson RA. Widely Used Types and Clinical Applications of D‐Dimer Assay. Lab Med. 2016; 47: 90‐
- Jennings I, Woods TA, Kitchen DP, Kitchen S, Walker ID. Laboratory D‐dimer measurement: improved agreement between methods through calibration. Thromb Haemost. 2007; 98: 1127‐
- Olson JD, Cunningham MT, Higgins RA, Eby CS, Brandt JT. D‐dimer: simple test, tough problems. Arch Pathol Lab Med. 2013; 137: 1030‐
- Di Nisio M, Squizzato A, Rutjes AW, Buller HR, Zwinderman AH, Bossuyt PM. Diagnostic accuracy of D‐dimer test for exclusion of venous thromboembolism: a systematic review. J Thromb Haemost. 2007; 5: 296‐
- Bates SM, Takach Lapner S, Douketis JD, et al. Rapid quantitative D‐dimer to exclude pulmonary embolism: a prospective cohort management study. J Thromb Haemost. 2016; 14: 504‐
- Wells PS, Hirsh J, Anderson DR, et al. A simple clinical model for the diagnosis of deep‐vein thrombosis combined with impedance plethysmography: potential for an improvement in the diagnostic process. J Intern Med. 1998; 243: 15‐
- Wells PS, Anderson DR, Rodger M, et al. Derivation of a simple clinical model to categorize patients probability of pulmonary embolism: increasing the models utility with the SimpliRED D‐Thromb Haemost. 2000; 83: 416‐ 420.
- Le Gal G, Righini M, Roy PM, et al. Prediction of pulmonary embolism in the emergency department: the revised Geneva score. Ann Intern Med. 2006; 144: 165‐
- Chagnon I, Bounameaux H, Aujesky D, et al. Comparison of two clinical prediction rules and implicit assessment among patients with suspected pulmonary embolism. Am J Med. 2002; 113: 269‐
- Klok FA, Kruisman E, Spaan J, et al. Comparison of the revised Geneva score with the Wells rule for assessing clinical probability of pulmonary embolism. J Thromb Haemost. 2008; 6: 40‐
- Carrier M, Wells PS, Rodger MA. Excluding pulmonary embolism at the bedside with low pre‐test probability and D‐dimer: safety and clinical utility of 4 methods to assign pre‐test probability. Thromb Res. 2006; 117: 469‐
- Geersing GJ, Zuithoff NP, Kearon C, et al. Exclusion of deep vein thrombosis using the Wells rule in clinically important subgroups: individual patient data meta‐BMJ. 2014; 348: g1340.
- Carrier M, Righini M, Djurabi RK, et al. VIDAS D‐dimer in combination with clinical pre‐test probability to rule out pulmonary embolism. A systematic review of management outcome studies. Thromb Haemost. 2009; 101: 886‐
- Linkins LA, Bates SM, Lang E, et al. Selective D‐dimer testing for diagnosis of a first suspected episode of deep venous thrombosis: a randomized trial. Ann Intern Med. 2013; 158: 93‐
- Righini M, Van Es J, Den Exter PL, et al. Age‐adjusted D‐dimer cutoff levels to rule out pulmonary embolism: the ADJUST‐PE study. JAMA. 2014; 311: 1117‐
- Takach Lapner S, Julian JA, Linkins LA, Bates SM, Kearon C. Questioning the use of an age‐adjusted D‐dimer threshold to exclude venous thromboembolism: analysis of individual patient data from two diagnostic studies. J Thromb Haemost. 2016; 14: 1953‐
- Mullier F, Vanpee D, Jamart J, et al. Comparison of five D‐dimer reagents and application of an age‐adjusted cut‐off for the diagnosis of venous thromboembolism in emergency department. Blood Coagul Fibrinolysis. 2014; 25: 309‐
- Goodwin AJ, Higgins RA, Moser KA, et al. Issues surrounding age‐adjusted D‐dimer cutoffs that practicing physicians need to know when evaluating patients with suspected pulmonary embolism. Ann Intern Med2016; 166: 361‐
- Kearon C. Long‐term management of patients after venous thromboembolism. Circulation. 2004; 110: I10‐
- Verhovsek M, Douketis JD, Yi Q, et al. Systematic review: D‐dimer to predict recurrent disease after stopping anticoagulant therapy for unprovoked venous thromboembolism. Ann Intern Med. 2008; 149: 481– 490.
- Douketis J, Tosetto A, Marcucci M, et al. Patient‐level meta‐analysis: effect of measurement timing, threshold, and patient age on ability of D‐dimer testing to assess recurrence risk after unprovoked venous thromboembolism. Ann Intern Med. 2010; 153: 523‐
- Rodger MA, Kahn SR, Wells PS, et al. Identifying unprovoked thromboembolism patients at low risk for recurrence who can discontinue anticoagulant therapy. CMAJ. 2008; 179: 417‐
- Eichinger S, Heinze G, Jandeck LM, Kyrle PA. Risk assessment of recurrence in patients with unprovoked deep vein thrombosis or pulmonary embolism: the Vienna prediction model. Circulation. 2010; 121: 1630‐
- Tosetto A, Iorio A, Marcucci M, et al. Predicting disease recurrence in patients with previous unprovoked venous thromboembolism: a proposed prediction score (DASH). J Thromb Haemost. 2012; 10: 1019‐
- .Haase C, Joergensen M, Ellervik C, Joergensen MK, Bathum L. Age‐ and sex‐dependent reference intervals for D‐dimer: evidence for a marked increase by age. Thromb Res. 2013; 132: 676‐
نحوه گزارش آزمایشگاهی D-dimer (بخش اول)
https://www.webmd.com/dvt/what-is-the-d-dimer-test
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام