اسپرموگرام كامپيوتري
Computer Assisted Semen Analysis- CASA
دکتر علیرضا پوررضا (DCLS)
Doctor of clinical laboratory sciences
آزمایشگاه تشخیص طبی دانش
daneshlab@yahoo.com
اسپرموگرام Evaluation of Sperm
اختلالات توليــــــــد اسپرم به تنهايي 35 – 30% موارد علل نـــــــــــازايي زوج را تشكيل ميدهد، با اين حال آزمايش كامل اسپرم و بررســـي آنتيباديهاي اسپرم و تكنيــــكهاي پيشــــــــــــــرفته باروري ART (Advanced Reproductive Technology) و همچنين ارزيابي كامل باروري مردان كمتر انجام ميشود. يكي از دلايل آن اين است كه روشهاي ART بيشتر توسط متخصصين زنان انجام ميشود و آنها دسترسي كمتري به مردان دارند و از طرفي ارولوژيستها نيز درگيري شغلي كمتري در استفاده از ART در ناباروري زوجها دارند؛ به همين دليل تستهاي پيشرفته ارزيابي اسپرم امروزه فقط در محدوده مراكز تحقيقاتي باقي مانده است و تستهاي روتين اسپرم نيز در بين مراكز مختلف در قالب يك استاندارد انجام نميشود و نتايج بسيار متغير است.
يكي از روشهاي استاندارد كردن اسپرموگرام، اتوماسيون است. دو روش براي اتوماسيون وجود دارد؛ يكي استفاده از دستگاههاي آناليز اسپرم و دیگری استفاده از روشهاي كامپيوتري اسپرموگرام كه به نام CASA (Computer Assisted Semen Analysis) معروف است. پيشنهاد WHO استفاده از CASA است.
اسپرموگرام Semen analysis
اسپرموگرام آزمايشي است که براي بررسي ناباروري مردان همراه يا بدون علائمي از اختلالات آندروژني انجام ميشود. كيفيت اسپرموگرام به دو متغير بستگي دارد:
- نحوه جمعآوري اسپرم
- روش به كار گرفته براي آناليز اسپرم
بنابراين دو متغير بيولوژيكي و آناليتيكي فوق بايد در آزمايشگاهها استاندارد شود تا به يك نتيجه يكسان در همه آزمايشگاهها برسيم.
الف) جمعآوري اسپرم Semen Collection
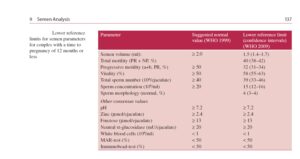
جلوگيري 2 تا 7 روزه از فعاليت جنسي براي رسيدن به نتايج يكسان ضروري است. مشخص شده كه كيفيت اسپرم بستگي به زمان و حالتهاي روحي رواني مرد دارد و براي شرايط جمعآوري اسپرم براي يكسان سازي اهميت دارد. پيشنهاد ميگردد اسپرم در آزمايشگاه و در يك اتاق مناسب كه داراي دستشويي است جمعآوري گردد، در اين صــــورت اشتباهات در زمان جمعآوري و حرارت نگهداري نمونههاي منزل كاهش مييابد. تصميم گيري در مورد غير بارور بودن يك اسپرم پس از 3 بار آزمايش و رعايت پرهيز 2 تا 7 روزه انجام ميشود. جدول زیر حداقل مشخصات يك اسپرم بارور را نشان ميدهد.
ب) روش اسپرموگرام
اسپرموگرام باید بر اساس راهنمای WHO انجام شود که به شرح آن میپردازیم.
آزمايشهاي اسپرموگرام در سه سطح انجام ميشود:
سطح 1 – آزمايشهاي روتين با استاندارد اسپرموگرام: شامل ارزيابيهای چشمي نما، PH، حجم، ويسكوزيته و Liquefaction یا مايع شدن است.
روشهاي ميكروسكوپي: شامل تجمع و آگلوتيناسيون اسپرم، وجود ساير سلولها، حركت اسپرم، زنده بودن اسپرم، مرفولوژي اسپرم، فعاليت پراكسيدازي لكوسيتها (در صورت وجود لكوسيت) و تست آنتيگلوبولين مخلوط (MAR) در صورتي كه تعداد زيادي تجمع و آگلوتيناسيون اسپرم وجود داشته باشد.
سطح 2 – تستهاي درخواستي: اندكس تراتوزوسپرمي(Teratozospermia) رنگآميزي CD45، تست نفوذ موكوس(Invitro) ، اندازهگيري مواد شيميايي اسپرم
سطح 3 – تستهاي تحقيقاتي: متابوليتهاي فعال اكسيژني، تست نفوذ به Zona، تستهاي القاي واكنش آكروزوم، تست نفوذ به اووسيت همسر
بر اساس راهنماي WHO تستهاي روتين و سطح يك در تمامي افراد مورد ارزيابي بايد انجام شود. تستهاي درخواستي و تحقيقاتي، موردي و در شرايط خاص درخواست ميگردد.
آزمایشهای روتین و یا سطح یک
بررسي چشمي مايع اسپرم
مايع مني نرمال يكدست و شيري متمايل به خاكستري است كه معمولاً در حرارت اتاق و در زمان 20 دقيقه به حالت مايع درميآيد. علت بسته شدن مايع وجود مادهCoagulum و علت مايع شدن آن به دليل آنزيم PSA است. اگر اسپرمي حالت بسته را نداشت فاقد كوآگولوم ميباشد.
اگر مايع بيشتر به رنگ سفيد متمايل باشد نشان از اسپرماتوزوئيد كم و یا لكوسيت بالاست. رنگ متمايل به زرد نشان از وجود سلولهاي چركي و عفونت است. رنگ قهوهاي یا قرمز نشان از وجود خون و RBC یا (Hemospermia) است. قبل از هرگونه آزمايش بايد مايع كاملاً تكان داده شود تا يكدست گردد.
PH برابر 8 درست پس از مايع شدن، نشان از عفونت است. بايد توجه داشت زمان سبب رها شدن Co2 و افزايش PH ميگردد. PH كمتر از 7/7 همراه با آزوسپرمي (Azospermia) نشان از انسداد مجاري اپيديديم و مجراي وابران، مجاري سمينال و مجاري اجوكولاسيون است.
بررسي ميكروسكوپي مايع اسپرم
بررسي ميكروسكوپي از نمونه تازه كه رقيق نشده و ترجيحاً با ميكروسكوپ فاز كنتراست انجام ميشود. حدوداً 5/6 لاندا اسپرم را روي اسلايد شيشهاي كه قبلاً گرم شده ميگذاريم و با لامل 18×18 ميپوشانيم. در اين حالت فضايي به عمق μm 20 ايجاد ميكنيم كه در اين فضا اسپرماتوزوئيدها به راحتي ميتوانند حركت كنند و از طرفي در ديد ميدان ميكروسكوپي نيز قرار ميگيرند.
- تجمع يا آگلوتيناسيون اسپرمها
الف) تجمع ياaggregation : عبارتست از چسبيدن اسپرماتوزوئيدهاي حركتدار يا بدون حركت به بقاياي سلولي و يا مواد موجود در مايع. تجمع ارزش چنداني ندارد و سبب ناباروري نميشود.
ب) آگلوتيناسيون agglutination : عبارتست از چسبيدن اسپرماتوزوئيدها با يا بدون حركت به يكديگر. اگر مقدار آن زياد باشد احتمال وجود آنتيباديهاي ضد اسپرم و ناباروري ايمونولوژيك مطرح است و با تست MAR يا واكنش آگلوتيناسيون مخلوط آنتيباديهاي ضد اسپرم را ميتوان تأييد كرد.
2-سلولهاي غير اسپرمي Non Sperm cell: علاوه بر اسپرماتوزوئيد، مايع مني داراي سلولهاي اپيتليال ناحيه اوروژنيتال است كه به آنهاRound cell نيز ميگويند که شامل لكوسيت و سلولهاي اسپرماتوژنز ميباشند.
*نكته: با يك ارزيابي اوليه ميكروسكوپي ميتوان به آگلوتيناسيون و تجمع اسپرماتوزوئيد و همچنين وجود سلولهاي اضافي، لكوسيت، ژرم سل و سلولهاي اپيتليال و همچنين نياز به رقت اضافي براي شمارش پي برد.
3-آناليز ميكروسكوپي
بررسي حركت اسپرم در فاصله 60 دقيقه (30 دقيقه بهتر است) انجام میشود. حركت اسپرم را بر اساس معيار زير طبقه بندي ميكنيم:
I) پيشرونده (PR-Progresive) : حركت رو به جلو در ميدان كه يا خطي است و يا حركت در طي يك قوس بزرگ انجام ميشود.
II) غير پيشرونده (NP- Non Progresive): حركت دور يك نقطه و يا حركت دور يك دايره كوچ
III) غير متحرك (Im- Immotile): بدون حركت
حركت پيشرونده را به حركت پيشرونده تند و كند نيز تقسيم ميكنند كه نياز به تكنسين ورزيده دارد. بر اساس پيشنهاد WHO هرگاه علاوه بر حركت (moltility) سرعت يا (velocity) نياز به بررسي داشته باشد، در حرارت 37 درجه از سيستمهاي CASA استفاده ميشود.
اسپرماتوزوئيدهاي نرمال زير ميكروسكوپ حالت گرد دارند، بنابراين اسپـــــــرماتوزوئيدهاي با سر سوزني (Pin head) كه ممكن است حركت سريع نيز داشته باشند، به دليل نداشتن ماده ژنتيكي غير بارور بوده و نبايد در شمارش اسپرمهاي متحرك به حساب آيند.
4- شمارش اسپرماتوزوئيد
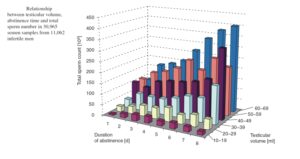
شمارش اسپرماتوزوئيدها در يك مرد بارور نشانگر ميزان سلامت بيضهها و مجاري سازنده و خارج كننده اسپرم است. تعداد اسپرم در واحد حجم وابسته به ميزان رقيق سازي اسپرماتوزوئيدهاي ساخته شده در بيضه توسط ترشحات غدد وابسته از اپيديديم تا مجراي خارجي است، بنابراين از روي تعداد در واحد حجم نميتوان دقيقاً فعاليت بيضهها و يا مجاري را به تنهايي پيشبيني كرد. با توجه به اينكه ترشح غدد وابسته در افراد متفاوت، مختلف است، بهتر است به جاي گزارش تعداد اسپرم در واحد حجم، تعداد اسپرم در هر انزال را گزارش كرد. تعداد اسپرم در يك انزال وابسته به زمان جلوگيري و همچنين اندازه بيضه دارد.
هرگاه تعداد انزال در يك روز چند تا باشد، پس از هر انزال تعداد اسپرماتوزوئيدها در واحد حجم نسبت به قبل افزايش مييابد زيرا در هر انزال اپيديديم كاملاً خالي نميشود، در حالي كه ترشحات غدد وابسته خيلي كم ميشود. مرداني كه بيضه كوچك دارند، زمان پرهيز تقريباً اثري روي تعداد اسپرم در واحد حجم ندارد. هرچه بيضه بزرگتر باشد تغييرات چشمگيرتر است.
در مواردی که هدف بکارگیری روشهای پیشرفته باروری (ART) است، اگر چند تا اسپرم مشاهده شد نیازی به شمارش دقیق آن نیست، ولی برای روشهای جلوگیری از بارداری و وازکتومی شمارش دقیق اسپرم حتی در تعداد کم اهمیت دارد. آزوسپرمی (Azospermia) به حالتی گفته میشود که هیچگونه اسپرماتوزوئیدی در مایع وجود نداشته باشد، بنابراین برای اثبات آن بررسی رسوب سانتریفوژ شده اسپرم ضروری است.
5- مرفولوژی اسپرم
بر اساس راهنمای WHO مرفولوژی اسپرماتوزوئید را میتوان هم روی نمونه تازه و هم رنگآمیزی شده ارزیابی کرد. در نمونه رنگآمیزی شده اندازه اسپرم کمی کوچکتر از نمونه تازه دیده میشود و زوائد سیتوپلاسمیک حساس به شرایط اسمولالیته که اغلب در اسپرماتوزوئیدهای فعال دیده میشوند در رنگآمیزی از بین میروند ولی باقیماندههای سیتوپلاسمی اضافی که در اسپرماتوزوئیدهای غیر فعال وجود دارند در رنگآمیزی دیده میشوند. رنگهای پاپانیکولا، Sherr، Diffquik و متیلن بلو توسط WHO، پیشنهاد میگردند.
مرفولوژی نرمال یک اسپرماتوزوئید به شرح زیر است:
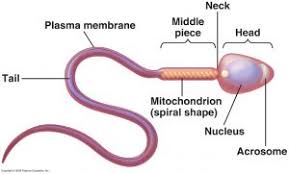
سر (Head): بیضوی نرمال. سرهای گرد، کشیده، دوتایی و آمورفوس(Amorphous) غیر طبیعیاند. اندازه سر 6-5 میکرومتر و آکروزوم 3/5-2/5 میکرومتر است که 70-40% سر را میتواند تشکیل دهد.
گردن یا (Mid-piece): گردن صاف است ولی کمی از دم ضخیمتر دیده میشود. ضخامت یک میکرومتر و طول 1/5 برابر سر است.
دم (Tail): دم یکی است و سالم و غیر شکسته و صاف و بدون هرگونه پیچ خوردگی و خمیدگی است و حدود 45 میکرومتر میباشد. اسپرم طبیعی بر اساس معیارهای WHO دستکم باید دارای 30% اسپرماتوزوئید نرمال باشد. بر اساس معیارهای Krugerو همكارانش هر اسپرماتوزوئیدی طبیعی به نظر نرسید، غیر طبیعی در نظر گرفته میشود. بر این اساس در اسپرم طبیعی باید بیش از 15% اسپرماتوزوئیدها نرمال باشند. مرفولوژی نرمال 14-4% بینابین میباشد و کمتر از 4% غیر طبیعی شناخته میشود.
شواهد نشان میدهد که تعداد اسپرماتوزوئیدها و مرفولوژی نرمال متناسب با قدرت باروری مرد هستند. شاید دلیل آن عدم حمل ماده ژنتیکی متناسب در اسپرماتوزوئیدهای با مرفولوژی غیر نرمال باشد، همچنین مشخص شده که اسپرماتوزوئیدهای با مرفولوژی غیر نرمال دارای حرکت مناسبی نیز نیستند. حرکت غیر طبیعی نیز در رسیدن اسپرماتوزوئید به تخمک و نفوذ در آن مؤثر است.
IVF (Invitro Fertilization ) در مواردی که مرفولوژی غیر طبیعی سبب ناباروری میشود کمک کننده است. هر دو معیار WHO و Kruger برای تشخیص فرد بارور از غیر بارور مفید هستند. برخی معتقدند که معیار Kruger برای پیشگویی موفقیت IVF بهتر عمل میکند زیرا بیشتر به مرفولوژی اسپرماتوزوئید تأکید دارد و آستانه معیارهای اسپرم بارور در آن خیلی سختگیرانه است.
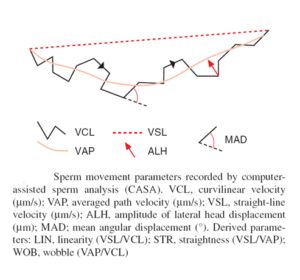
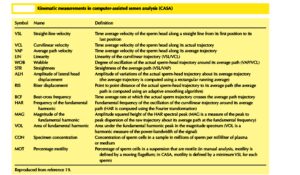
اسپرموگرام کامپیوتری یا روش CASA (Computer assisted semen analysis)
CASA در واقع برای بهبود درستی روش دستی ابداع شد. هدف ارائه یک استاندارد غیر وابسته به فرد و با تکرار پذیری بالا برای شمارش ارزیابی حرکت و مرفولوژی اسپرمهاست. با این روش حرکت اسپرم با روشی به نامKinematic سنجیده میشود و بر اساس واژههای از پیش تعیین شده زیر بیان میشود. CASA نیاز به تجهیزاتی همانند میکروسکوپ فاز کنتراست، دوربین، دستگاه ضبط تصاویر، نمایشگر تصاویر، کامپیوتر، پرینتر و نرمافزار ویژه ارزیابی حرکت اسپرم و همچنین یک Chamber مخصوص که عمق 10 میکرونی را برای حرکت اسپرم فراهم میکند، دارد. دوربین حرکت اسپرم را در فرمهایی از 30 تا 200 فرم در ثانیه ضبط و تبدیل به تصاویر دیجیتال میکند. نرمافزار تغییر موقعیت اسپرم را در هر فرم با دیگری مقایسه میکند. اسپرمهای با حرکت فعال که مناسب برای رسیدن به تخمک هستند را در این روش به راحتی میتوان تشخیص داد.
امروزه روش CASA به عنوان روشی استاندارد در آزمایشگاههای آندرولوژی معرفی میشود. در اين روش شمارش اسپرماتوزوئيد به دقت در حالت الیگوسپرمی و همچنین در تعداد اسپرماتوزوئید بالا اندازهگیری می شود.
ارزش پارامترهای ارائه شده توسط CASA نیز در برخی مطالعات بر اساس نفوذ اسپرم در موکوس سرویکال و اتصال به ناحیه زونا صحه گذاری شده است. تعریف پارامترهایCASA به صورت زیر است که در جدول ارائه گردیده است.
Veleocity of straight Line(VSL) سرعت حرکت مستقیم اسپرم؛ متوسط حرکت سر اسپرم در یک خط مستقیم از نقطه پایان اندازهگیری است.
Veleocity of Line Curved (VCL) سرعت سر اسپرم در مسیر واقعی طی شده را میگویند.
Veleocity of Averagepath (VAP) سرعت میانگین حرکت سر اسپرم
STR درصد مستقیم الخط بودن حرکت اسپرم Straightness = VSL/ VAP x 100
Linearity (LIN): درصد خطی بودن حرکت اسپرمها VSL/VCL x 100
Lateral amplitude (ALH): دامنه نوسانات حرکت اسپرمها
Beat Frequency (BCF): فرکانس نوسانات اسپرمها
*نكته: CASA با اندازهگیری پارامترهای فوق و پردازش آنها حرکت اسپرماتوزوئیدها را در چهار گروه مورد تأييد WHO به صورت A، B، C و D قرار داده و گزارش میکند. در این روش تأثیر خطاهای فردی از بین رفته و آزمایش استاندارد و یکدست خواهد شد؛ بنابراين دانستن اين پارامترها در ارزيابيهاي روتين ضروري نيست.
آنتی بادی ضد اسپرم Sperm antibodies
از آنجا که اسپرم بعد از بلوغ در مرد ساخته میشود، پروتئینهایش برای سیستم ایمنی بیگانه است. اسپرماتوزوئیدها در بیضهها توسط اتصالات محکم بین سلولهای سرتولی از آنتیبادیهای سرم محافظت شده و از دید سیستم ایمنی نیز به دور هستند. اگر این سد خراب شود علیه اسپرماتوزوئیدها آنتیبادی ساخته میشود. از جمله عوامل شکستن این سد میتوان وازکتومی، ترمیم واریکوسل، بیوپسیهای بیضه، ضربه و عفونتها را نام برد. آنتیبادیها از طریق غدد ترشحی جانبی به ويژه غدد پروستات و غدد سمینال به داخل مایع منی ریخته میشوند. آنتیبادیها سبب چسبندگی اسپرماتوزوئیدها میشوند. تماس جنسی یا استفاده از روشهای باروری مصنوعی در زنان سبب ایجاد آنتیبادیهای ضد اسپرم نمیشود، ولی ضربه و یا تماس اسپرم با مخاطی غیر از واژن در خانمها سبب ایجاد آنتیبادی ضد اسپرم میشود. دو تست زیر مهمترین روشهای شناسایی آنتیبادی ضد اسپرم است:
راکسیون آگلوتیناسیون مخلوط The Mixed Agglutination Reaction (MLR )
در این روش اسپرماتوزوئیدها را با ذرات لاتکس یا RBCهای پوشیده شده از آنتیبادیها بر علیه نوع IgG یا IgA مخلوط میکنیم. در صورت وجود آنتیبادی بر سطح اسپرماتوزوئید به آنتی آنتیبادیهای متصل شده در زیر میکروسکوپ تجمع اسپیرماتوزوئید و ذرات لاتکس را میبینیم. اگر تست منفی باشد اسپرماتوزوئیدهای فعال دیده خواهند شد. بر اساس معیار WHO آگلوتیناسیون بیش از 50% اسپرماتوزوئیدها در این تست ارزش کلینیکی دارد.
تست چسبندگی به ایمونوبید The Immunobead Binding Test
این روش همانند روش قبلی است با این تفاوت که اسپرمها را قبلاً برای از بین بردن پروتئینهای مداخلهگر شستشو میدهیم. اتصال بیدها را زیر میکروسکوپ بررسی میکنیم. اطلاعات به دست آمده در این روش بیشتر است زیرا مقدار اسپرمهای درگیر و همچنین محل اتصال بیدها را روی سر یا دم نیز میتوان بررسی کرد. اگر آنتیبادی روی اسپرم نباشد ذرات بید نیز چسبندگی ندارند. از این روش همچنین میتوان برای ارزیابی آنتیبادیها در سرم مرد (علاوه بر آنتیبادیهای مایع منی) و همچنین سرم مایع فولیکولار و سرویکال خانمها با انکوباسیون اسپرمها با این مایعات نیز مورد بررسی قرار داد، بنابراین ابتدا اسپرماتوزوئیدها شسته میشوند سپس با این مایعات انکوبه میشوند و پس از شستشوی دوباره بیدها را اضافه میکنند و زیر میکروسکوپ میبینند.
بر اساس معیار WHO چسبندگی بیدها بیش از 50% ارزش کلینیکی دارد. مشخص گردیده آنتیبادیهای ضد اسپرم سبب اختلال در حرکت و ناباروری میشود. با وجود 50 تا 80% آنتیبادیها روی اسپرم روشهای IVF و IUI کمک کننده است. در موارد بیش از 80% روشهای ICSI مفید است.
تست زنده بودن اسپرم یا Sperm Vitality
هرگاه تعداد اسپرمهای بیحرکت زیاد بود برای شناخت اسپرماتوزوئیدهای زنده از مرده که در روشهای ICSI به کار میآیند، مفید است. از رنگآمیزی حیاتی مثل ائوزین یا فلوسیتومتری نیز میتوان استفاده کرد.
بررسی آکروزوم اسپرم Assays of The Sperm Acrosome
اکروزوم یک ارگانل داخل سلولی است (شبیه لیزوزوم) که شبیه یک سرپوش بر روی هسته قرار میگیرد. آکروزوم حاوی تعداد زیادی آنزیمهای هیدرولیتیک همانند هیالورونیداز، نورامیداز، پروآکروزین، فسفولیپاز و اسید فسفاتاز میباشد که پس از رها سازی به نفوذ اسپرم به لایه کمک میکند. بررسیهای با میکروسکوپ الکترونیک و همچنین رنگآمیزی آکروزوم و آنتیبادیهای کنژوگه با مواد فلورسنت و مطالعه زیر میکروسکوپ فلورسنت نیز اطلاعاتی مفید در مورد عملکرد آکروزوم به ما مید3
https://pubmed.ncbi.nlm.nih.gov/11204615/
https://medlabnews.ir/%d8%b1%d9%88%d8%b4-iui/
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام