کاهش 70 درصدی خطاهای آزمایشگاهی با دانستنیهای قبل از آنالیز
دکتر حبیباله گلافشان، عضو هیئت علمی دانشگاه علوم پزشکی شیراز
قسمت اول
انستیتوی استانداردهای بالینی و آزمایشگاهی (CLSI) با همکاری سازمان حفظ سلامتی در محیط کار (OSHA) ارائه کننده دستور کار استاندارد در تمام زمینههای آزمایشگاهی از جمله نمونهگیری با توجه به دانش رایج و پیشرفت تکنولوژیهای آزمایشگاهی هستند.
نمونهگیری صحیح برای آزمایشگاه دارای اهمیت فراوان است، گفتنی است که نتایج آزمایشگاه 70% اطلاعات مربوط به تشخيص و پيگيري درمان را ارائه ميدهد. بيشترين خطاي آزمايشها در ارتباط با مراحل قبل از آزمایش (Pre analytical) است، که شامل مواردی از قبیل آماده سازی بیمار، زمان نمونهگیری، روش نمونهگیری، حمل نمونه، نشانه گذاری و آماده سازی نمونه برای آزمایش است.
نمونهگیر ملزم به رعایت اصول نمونهگیری به منظور حفظ سلامتی خود و تهیه نمونه با کیفیت خوب است برخی از این اصول عبارتند از:
- پوشیدن دستکش مناسب
- شستن دستها
- استفاده از سوزني که درپوش داشته باشد.
- دور ریختن مواد آلوده در ظرفی که دارای علامت خطر بيولوژيك(biohazard) است.
- ضد عفونی کردن سطوح با ضد عفونی کنندههاي مورد قبول از قبیل هیپوکلریت سدیم با رقت یک به ده تا یک به صد
- شروع درمان پیشگیری با ورود سوزن آلوده به پوست در صورت لزوم
ویروس هپاتیت B تا 7 روز در لکه خون و فرآورده خونی خشک شده پایدار است. ویروس HIV تا 3 روز در لکه خون خشک شده و بمدت طولانیتر در حالت منجمد زنده میماند. ابزار کار، محل کار و تلفن بایستی هر روز و هر وقت که آلوده شدند ضد عفونی شوند.
تفاوت سرم از پلاسما
آزمایشگاه برای آزمایش CBC نیاز به خون کامل دارد یعنی همان خونی که در رگها در گردش است و برای این منظور بایستی به خون ضد انعقاد اضافه کرد.
پلاسما از سانتریفوژ کردن خون ضد انعقاددار تولید میشود و دارای فیبرینوژن و سایر فاکتورهای دیگر انعقادی است. بیشتر ضد انعقادهای رایج از قبیل EDTA )اتيلن دي آمين تترا استيك اسيد( و سیترات سدیم با خارج کردن کلسیم یونیزه از خون، خاصیت ضد انعقاد دارند.
با سانتریفوژ کردن خون لخته شده سرم بدست ميآید. سرم فاقد فیبرینوژن و برخی از فاکتورهای انعقادی است. بیشتر آزمایشهای شیمی روی سرم یا پلاسما انجام میشود.
رنگ سرم یا پلاسما در حالت طبیعی زرد کمرنگ و شفاف است.
رنگهای غیرطبیعی عبارتند از:
- همولیزه (Hemolysed)
- ایکتریک (Icteric) یا ژاندیس به رنگ زرد تا نارنجی
- لیپمیک (Lipemic) به رنگ ابری یا شیری ناشی از چربی
از نمونه خون وریدی برای بیشتر آزمایشها استفاده میشود. خون سرخرگی برای آزمایش گازهای خون بکار میرود. به قطرات خونی که با ضربه لانست از پوست خارج میشود خون کاپیلاری گویند که مخلوطی از خون وریدی و سرخرگی است.
سینی ابزار خونگیری را نبایستی روی تخت بیمار قرار داد. سینی بایستی هفتهای یک بار و هر وقت که آلودگی قابل رؤیت پیدا کرد، خالی شده و ضد عفونی گردد.
ابزار و سینی خونگیری
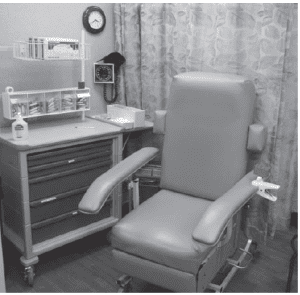
برای خونگیری نياز به صندلی مخصوص خونگیری که مجهز به دسته جهت نگهداری و آرام قرار گرفتن دست (Armrest) است ميباشد و وجود یک تخت که بتوان بیمار مبتلا به سنکوپ را به صورت درازکش در آورد نیز لازم است.
صندلی مخصوص خونگیری
خونگیری با روشهای مختلف از قبیل سیستم لولههای خلأدار (Evacuated Tube system)، با سرنگ و با ست پروانهای انجام میشود.
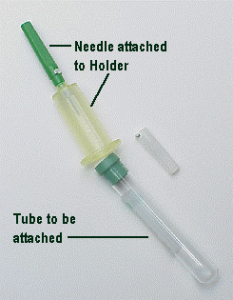
در نمونهگیری با لولههای خلأدار از سوزنی استفاده میشود که دو برآن تیز است. سوزن از یک طرف وارد رگ شده و از طرف دیگر وارد سرپوش لولههای خلأدار گردیده و به میزان خلأ موجود در لوله از نمونه خون پر میشود. لولههای آزمايش، یکی پس از دیگری وارد نگهدارنده سوزن (Holder) شده و نمونهگیری انجام میشود.
خونگیری با سیستم لولههای خلأدار
در این سیستم بایستی ترتیب نمونهگیری را رعایت کرد. بدین مفهوم که کدام لوله آزمايش نخست مورد نمونهگیری قرار گیرد.
سوزنها از نظر اندازه و قطر متفاوت بوده و دارای سرپوشهای رنگی مخصوص هستند. اندازه سوزن به قطر آن اشاره دارد و هر چه شماره سوزن کوچکتر باشد، قطر سوزن بزرگتر است. برای نمونهگیری استفاده از سر سوزنهای 20 تا 23 مناسب است. سوزنهای استاندارد برای لولههای خلأدار دارای اندازه 21 تا 22 و طولي برابر 1 تا 5/1 اینچ میباشد. استفاده از سوزن با قطر بیشتر شانس ایجاد هماتوم و خونریزی را بیشتر میکند. اندازه سوزن اهدای خون 16 میباشد.
سرنگ و سوزن بعد از خونگیری را بایستی در ظرف محکم مقاوم به سوراخ شدن که دارای علامت خطر بیولوژیکی (BIOHAZARD) و غیر قابل نشت است و به راحتی درب آن بسته میشود ریخت.
ظرف جمعآوری سوزنهای استفاده شده که دارای مقاومت در برابر اجسام نوک تیز و دارای علامت خطر بیولوژیک میباشد
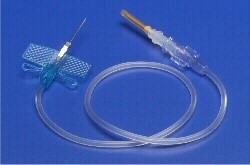
از ست پروانه برای تزریق محلولهای وریدی و خونگیری از وریدهای بسیار باریک در نوزادان و افراد پیر استفاده میشود. سوزن این ست دارای اندازه 23 و طول آن 5/0 تا سه چهارم اینچ است. سر پلاستیکی شبیه به بالهای پروانه به سوزن متصل شده است و در انتهای سوزن لوله پلاستیکی باریکی وجود دارد که به سرنگ وصل میشود.
ست پروانهای
دستگاه رگیاب
استفاده از دستگاه رگياب به ویژه در نوزادان جهت جلوگیری از سوزن زدنهای متعدد استفاده میشود. این دستگاه روی دست بیمار قرار داده میشود و نور(Light Emitted Diode) LED با شدت زیاد در پوست بیمار میتاباند (Transilluminator) که نتیجه آن نمایان شدن بهتر وریدها به صورت خطوط تاریک به علت جذب نور خواهد بود.
در برخی دیگر دستگاه مثل بانداژ عمل کرده و از ترموگرافی استفاده میکند؛ بدین مفهوم که پوست را سرد کرده و وریدها با ساطع کردن گرما مشخص میشوند.
در برخی دیگر سوزن به محض ورود سوزن به رگ بر اثر تغییرات فشار ایجاد علائم (beeping signal) میکند و با خارج شدن از رگ علائم قطع میشود.
دستگاه رگیاب
پوشیدن دستکش در موقع خونگیری و تعویض آن از بیمار به بیمار توسط اداره سلامت و حفاظت در محیط کار (OSHA) اجباری است.
دستکشهای مختلف لاتکس و غیرلاتکس با پودر و بدون پودر در دسترس است. از دستکشهای پودری برای خونگیری به علت امکان آلوده ساختن لولههای آزمایش استفاده نمیشود.
امروزه به علت افزايش موارد آلرژی به لاتکس سفارش میشود که از دستکش و تورنیکت لاتکسی در افراد مبتلا به آلرژی استفاده نشود.
تهیه نمونه خون
گرفتن تمام نمونهها نخست با دریافت درخواست (Requisition form) صورت میگیرد که حداقل حاوی اطلاعات بیمار از قبیل نام و نام خانوادگی، آزمایشهای درخواستی و تاریخ و زمان نمونهگیری است. برگ درخواست ممکن است حاوی اطلاعاتی از قبیل مشخص کردن نواحی دارای ورم یا اسکار یا دست طرف ماستکتومی باشد که نبایستی از آنجا خونگیری شود.
- سلام گفتن و خوشآمدگویي
خونگير بایستی با سلام و رویی خوش خود را به بیمار معرفی کرده و از وی اجازه گرفتن نمونه بخواهد و روش کار و نمونهگیری را با جملات ساده و قابل فهم برای بیمار بیان کند.
اگر بیمار خواب است بایستی وی را بیدار و اجازه داد تا هوشیار شود. سلام و خوشآمدگویی برای بیماران بیهوش هم لازم است چون ممکن است قادر به شنیدن و فهم مطالب باشد هر چند پاسخی ندهند. در این موارد از یک پرسنل دیگر در خونگیری کمک بخواهید چون ممکن است در هنگام ورود سوزن بیمار دست خود را حرکت دهد.
تعيين هويت صحیح بیمار مهمترین مرحله در خونگیری است. خطا در این قسمت دارای عواقب خطرناکی چون مرگ و میر است.
انستیتوي استانداردهای آزمایشگاهی (CLSI) سفارش میکند که از دو سیستم شناساگر جهت شناسایی بیمار انجام شود. از بیمار خواسته شود که اسم و فامیل خود را بیان کند. از اطلاعات مچبندی که روی میز یا تخت بیمار رها شده استفاده نکنید. از علامت مخصوص بالای تخت بیمار برای شناسایی بیمار نیز استفاده نشود چون ممکن است بیمار تخت خود را عوض كرده باشد. اگر فردي با بيمار آشنايي دارد نيز ميتواند نام و نام خانوادگي بيمار را بيان كند.
در مواقع اضطراری برای بیماران مجهول از مچبند استفاده کنيد و به بیمار شماره مخصوص داده شود.
آماده سازی بیمار
نخست بیمار را در وضعیت راحت و بیخطر قرار دهید. بیشتر آنالیزها در صبح ناشتا و در متابولیسم پایه بدن (basal rate) انجام میشود و از اینرو بایستی 12 ساعت از ورزش و خوردن و نوشیدن بجز مقدار موردنیاز آب خودداری کرده باشد.
تغییراتی که روی نتایج آزمايش اثر میگذارد از قبیل تغذیه، استرس، ورزش، الکلیسم و سیگاری بودن، ساعت نمونهگيري و داروها ممکن است نیاز به بررسی داشته باشند. برای مثال مصرف آسپرین آزمايشهاي پلاکتی را مختل میکند.
جهت جلوگیری از سنکوپ احتمالی بایستی بیمار همیشه در موقع نمونهگیری نشسته یا خوابیده باشد، از بیمار ایستاده هرگز خونگیری نشود.
قبل از خونگیری بایستی مطمئن شد که در دهان بیمار خوردنی، آدامس و ترمومتر وجود ندارد.
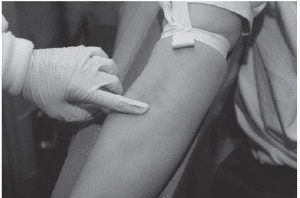
ابزار خونگیری (سرنگ، ضدعفونی کنندهها، گاز، بانداژ، سیستم مخصوص جمعآوری سر سوزن) را در کنار دست خود قرار دهید و سینی ابزار را روی تخت بیمار یا میز غذاي بيمار قرار ندهید. سعی کنید در جلوی بیمار دستکش بپوشید زیرا بیمار از رعایت استریلیتی دستکش اطمینان پیدا میکند. برای بهتر نمایان شدن رگ از تورنیکت استفاده کنید.
تورنیکت
بستن تورنیکت با افزایش دادن نسبت سلولهای خون به پلاسما (هموکنسانتره) موجب تغییراتی در پارامترهای خون میشود. تورنیکت با تجمع خون در ورید موجب نمایان شدن بهتر رگ میگردد و حداکثر زمان مجاز کاربرد آن یک دقیقه است و از این رو بهتر است که در طی یک خونگیری 2 بار از تورنیکت استفاده شود.
- برای انتخاب رگ
- درست قبل از خونگیری
بعد از بازکردن تورنیکت، بایستی هر بار 2 دقیقه صبرکرد تا جریان خون به وضعیت طبیعی برگشته تا بتوان بار دیگر از تورنیکت استفاده کرد.
بستن طولانی مدت تورنیکت موجب همولیز و فرار مولکولهای آب و مولکولهای ریز از عروق گشته و روی اندازهگیری مولکولهای درشت مانند پروتئینها و لیپیدها و شمارش سلولی و یا پارامترهایی که همولیز آنها را تغییر میدهد از قبیل پتاسیم، اسید لاکتیک و آنزیمها، آهن و بیلیروبین اثر میگذارد.
برای اندازهگیری اسید لاکتیک نبایستی از تورنیکت و باز و بسته کردن مچ استفاده شود. تورنیکت بایستی در 3 تا 4 اینچی بالای محل خونگیری بسته شود.
ظاهر شدن پتشي (لکههای ریز خون در زیر پوست)، سفید شدن پوست اطراف تورنیکت و حس نکردن نبض رادیال از علائم بسته شدن بسیار محکم تورنیکت است.
در صورت حضور زخمهای پوستی بایستی ابتدا ناحیه را با گاز پوشانده و سپس تورنیکت را روی آن بست و از کاربرد تورنیکت در دست طرف ماستکتومی خودداری کنید.
طریقه بستن تورنیکت و لمس رگ
انتخاب رگ
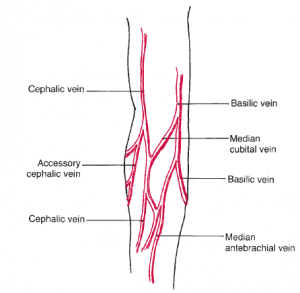
وریدهاي ناحیه سطح گودی آرنج (antecubital fossa) با توجه به شکل از وریدهای مناسب برای خونگیری هستند. وریدهای پشت دست برجسته ولی کوچکترند و لازم است که نمونهگیری در این حالت با استفاده از سر سوزن کوچکتر یا از خونگیری پروانهای (Winged set) استفاده شود.
وریدهای مناسب خونگیری در ناحیه گودی آرنج
از سه ورید ناحیه گودی آرنج انتخاب ورید مدیان کوبیتال به علت بزرگی، در سطح بودن، فیکس بودن و شبکه عصبی کمتر و در نتيجه درد کمتر، سفارش میشود.
ورید سفالیک که در طرف انگشت شست وجود دارد انتخاب دوم است، این رگ کمی لغزنده بوده و ورید بازیلیک آخرین انتخاب است، ولی توجه داشته باشید که عصب مدیان (Median) و شریان براکیال (Brachial) در جوار آن قرار دارد و بسیار لغزنده است و شانس خروج سرسوزن و ایجاد هماتوم و سندرم آزردگی عصب بیشتر است و ممکن است به طور اشتباهی سرسوزن وارد شریان گردد. استانداردهای CLSI به مشخص کردن ناحیه نبض براکیال قبل از خونگیری از این رگ سفارش میکند. در کودکان بایستی تنها از عروق سطحی خونگیری کرد.
برای بهتر نمایان شدن رگ از تورنیکت و باز و بسته کردن دست استفاده میشود و گاهی بیمار برای نشان دادن همکاری انگشتان را باز و بسته میکند که البته طولانی بودن آن موجب غلیظ شدن مصنوعی خون و افرایش پتاسیم و اسیدلاکتیک میگردد. تورنیکت نبایستی بیش از یک دقیقه بسته شود. افزايش کلسترول توتال تا 5% در 2 دقیقه و تا 15% با 5 دقیقه از بستن تورنیکت مشاهده شده است. مولکولهای بزرگ دیگر مانند پروتئینها با بستن طولانی مدت تورنیکت افزایش مییابند.
جایگاه ورید با لمس و مشاهده تعیین میگردد و البته لمس آن مهمتر از دیدن آن است. با لمس کردن میتوان اندازه، عمق و جهت ورود سوزن را مشخص کرد. با انگشت نشانه و در حالي كه دستکش پوشیدهايد وریدها را که مانند طناب اسفنجی هستند از تاندونهای محکم که شبیه رگ هستند با لمس افتراق دهيد. همچنین بایستی ورید را از شریان نبضدار تشخیص داد و از اینرو از انگشت شست که خود دارای نبض است جهت لمس کردن استفاده نکنید. همیشه هر دو دست را برای پیدا کردن ورید مناسب بررسی کنید و گاهی محل مناسب ورید را با توجه به خونگیریهای قبلی از بیمار سئوال کنید.
از وریدهای پشت دست و ناحیه مچ در صورت نیافتن ورید مناسب در ناحيه گودی آرنج میتوان خونگیری کرد ولی احتمال آزردگی عصبی و تاندون وجود دارد.
از وریدهای پا با اجازه پزشک میتوان خونگیری کرد زیر عروق این ناحیه مستعد ایجاد عفونت و لختگی به ویژه در بیماران دیابتی و قلبی است.
از خونگیری وریدهايی که دارای ترومبوز و یا به علت خونگيريهاي مكرر سفت (اسکلروز) شدهاند خودداری کنید زیرا ممکن است مسدود باشند.
از خونگیری ناحیه هماتوم و ناحیه متورم به علت ورود خون مانده در بافت یا مایع بافتی به نمونه خودداری کنید و سعی کنید که از زیر ناحیه هماتوم در صورت اجبار خونگیری کنید.
خونگیری از محلهای سوختگی و نواحی سفت و اسکار شده و خالکوبی شده به علت خطر عفونت توصیه نمیشود.
بستن تورنیکت یا خونگیری از دست طرف ماستکتومی (برداشتن سینه) هم برای بیمار مضر است و هم به علت رقیق سازی با مایع میان بافتی آزمایشها را غیر مطمئن میکند. خارج کردن غدد لنفاوی همراه با برداشتن سینه موجب اختلال در جریان لنفاتیک ميگردد. آلودگی نمونه خون با مایع لنفاتیک ممکن است علاوه بر رقت موجب افزایش لنفوسیتهای خون و مواد زاید سیستم لنفاتیک گردد.
هنگامی که گرفتن نمونه خون از محل ترزیق وریدهای مایعات (IV Line) اجتناب ناپذیر باشد سعی کنید از وریدهای پایینتر محل تزریق خونگیری کنید.
در غیر این صورت محلول تزريق وریدی را بمدت حداقل 2 دقیقه قطع کرده و 5 سیسی خون اول دور ریخته میشود و سپس با سرنگ دیگر نمونهگیری میشود. چنانچه نمونهگیری برای تستهای انعقادی است بایستی 10 سیسی اولیه را دور ریخت یا برای آزمایشهای دیگر استفاده کرد و این بدلیل آن است که مسیر ممکن است با هپارین آلودگی داشته باشد.
برخی از بیماران که دیالیز میشوند دارای فیسچول (Fistula) یا کانولا میباشند. در این حالت توسط جراح بین شریان و ورید ارتباط برقرار شده است. از بستن تورنیکت و خونگیری از این دست خودداری کنید. پارگی اطراف فیسچول ممکن است با خونریزی طولانی همراه باشد. تنها پرسنل آموزش دیده اجازه خونگیری از کانولا را دارند.
ضد عفونی کردن محل خونگیری
با استفاده از ایزوپروپیل 70% ناحیه خونگیری را از مرکز به صورت دایرهوار تمیز کنید و اجازه دهید که الکل در 30 تا 60 ثانیه برای اثرات کامل ضد باکتری خشک شود. از فوت كردن روی الکل یا پاک کردن آن با گاز خودداری کنید. چنانچه احتیاج به لمس دوباره رگ دارید نخست انگشت خود را در حالی که دستکش پوشیدهاید ضد عفونی کنید.
برای شروع خونگیری نخست سرنگ و سر سوزن را بررسی کنید. گاهی ممکن است سر سوزن کند باشد. برای فیکس کردن رگ از انگشت شست دست دیگرتان استفاده کنید و در یک تا 2 اینچی زیر رگ قرار دهید و پوست را بكشيد. استفاده از دو انگشت شست و نشانه در دو طرف رگ ممکن است باعث ورود سوزن به انگشت نشانه در صورت تکان خوردن بیمار گردد. به صورت کلی هر چه رگ سطحیتر باشد میزان لغزیدگی آن بیشتر است. سر سوزن را با زاویه 15 تا 30 درجه در ارتباط با عمق رگ وارد رگ کنید.
نمونههای خون با یک سرنگ یا با سیستم خلأدار تهیه ميگردند و مواردی که احتیاج به مخلوط کردن با ضد انعقاد باشد 3 تا 8 بار با واژگون ساختن لوله مخلوط میگردد.
در هنگام بیرون آوردن سوزن مطمئن شوید که تورنیکت باز شده است در غیر اینصورت ایجاد هماتوم میکند. با قرار دادن گاز استریل روی دست بیمار سوزن را خارج کرده و سپس فشار دهید تا خون بند آید. هیچگاه تا زمانی که سوزن در رگ بیمار است با گاز فشار وارد نکنید زیرا با تولید هماتوم همراه است. از بیمار نخواهید که با خم کردن آرنج روی زخم فشار آورد چون به راحتی ایجاد هماتوم میکند.
بعد از خونگیری سوزن آلوده را در ظرف مخصوص جمعآوری قرار داده و تحت هیچ شرایطی سوزن را خم نکنید و یا دوباره سرپوش گذاری (recapped) انجام ندهید، اگر مجبور به سرپوش گذاری هستيد با یک دست این کار را انجام دهید. نشانه گذاری برروی لوله از قبیل نام بیمار و شماره پرونده با تاریخ نمونهگیری و اوایل اسم و فامیل نمونهگیر در کنار بیمار روی لولههای آزمایش برچسب میشود.
لولههای آزمایش را در وضعیت عمودی در اسرع وقت به آزمایشگاه انتقال دهيد. لولههای ژلدار بایستی حتماً در وضعیت عمودی به آزمایشگاه ارسال شود.
استانداردهای CLSI سانتریفوژ نمونه براي جدا سازی سرم یا پلاسما را تا 2 ساعت سفارش میکند.
بنابه استاندارهای CLSI نمونه مربوط به آزمایش PTT راتا 4 ساعت میتوان در حرارت اتاق قرار داد ولی چنانچه آزمایش PTT به منظور پیگیری درمان با هپارین انجام میشود بایستی ظرف یک ساعت پلاسما را جدا ساخت و تا 4 ساعت آزمایش PTT را روی پلاسما انجام داد.
نمونه برای آزمایش PT تا 24 ساعت در حرارت اتاق پایدار است.
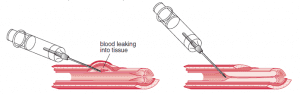
دلایل تشکیل هماتوم
- باز نکردن تورنیکت قبل از خارج کردن سوزن
- فشار ناکافی در محل خونگیری بعد از خارج کردن سوزن
- داخل بافت بدنبال رگ گشتن
- پاره کردن ورید از دو طرف
- ورود سر سوزن به قسمت سطحی رگ
- خم کردن بازو بجای فشار بر زخم
- استفاد از رگ باریک و سرسوزن نامناسب
- کاهش انعطاف پذیری (elasticity) رگ در افراد پیر
اگر علائم هماتوم در حین خونگیری ظاهر میشود فوراً تورنیکت را باز کرده و سوزن را خارج کرده و برای 2 دقیقه بر ناحیه فشار وارد کنید. کمپرس سرد برای کاهش تورم و درد ناشی از هماتوم سفارش میشود. از ناحیه هماتوم نباید خونگیری کرد و در صورت اجبار از ناحیه زیر هماتوم خونگیری کنید.
با سرعت کشیدن پیستون سرنگ موجب کلاپس یا خوابیدگی رگ و تماس سوزن با قسمت سطحی رگ موجب بروز هماتوم خواهد شد
آسیب عصبی در هنگام خونگیری
آسیب دائمی یا موقتی عصبی میتواند نتیجه انتخاب اشتباهی محل خونگیری یا تکنیک غلط باشد. برخی از علائم آزردگی عصبی به شرح زیر است.
- احساس مورمور کردن (tingling) در ناحیه
- احساس سوزش
- دردی شبیه شوک الکتریکی
- دردی که در بالا و پایین بازو حس می شود
- بیحسی
- محدود شدن حرکات دست
مواردی که موجب آسیب عصبی میشود
- انتخاب نامناسب محل خونگیری
- حرکات تشنجی و سرگردان با سوزن در بافت
- ورود سوزن درعمق بافت
- حرکت بیمار وقتی که سوزن هنوز در رگ است
- دوباره جهت دادن به سوزن به صورت جانبی
- ورود کورکورانه سوزن در بافت
همولیز
همولیز در برخی از تستها از قبیل پتاسیم، آنزیم LDH و CBC تغییرات چشمگیر و در برخی از تستها مانند آهن، آنزیمهای ALT ,AST، فسفاتاز اسیدی، توتال پروتئین، آلبومین، فسفر و تیروکسین (T4) تغییرات متوسط تا اندك میدهد.
مهمترین علتهای همولیز عبارت است از:
- استفاده از سرسوزن بسیار باریک (با اندازه بالای 23)
- سرسوزن باریک و لوله بزرگ خلأدار
- اتصال نامناسب سرسوزن به سرنگ با ورود خون کفآلود
- کشیدن پیستون سرنگ با سرعت
- خونگیری از محل هماتوم
- تکان دادن شدید لولههای نمونه
- اضافه کردن نمونه خون از سرنگ تحت فشار
- جمعآوری نمونه از ست محلولهای تزریق وریدی
- بستن تورنیکت به محل نزدیک خونگیری
- خونگیری قبل از خشک شدن الکل
- خونگیری از طریق کاتاترهای داخل و ارتباط دهندهها (Connectors)
- خونگیری از وریدهای مسدود
مهمترین علل همولیز در آزمایشگاه عبارت است از:
- چرخاندن چوب جاروب یا آپلیکاتور دور لخته (Rimming clots)
- تماس طولانی سرم یا پلاسما با گلبولهای قرمز
- سانتریفوژ با سرعت بالاتر از استاندارد (توجه داشته باشد که گلبولها با نیروی محکمتری به دیواره لوله برخورد میکنند).
- گرما ( گلبولها در دمای 49 درجه همولیز میشوند).
- انتقال لولهها به آزمایشگاه با سیستم فشار هوا بدون شوکگیر
در مواردی از قبیل کمخونیهای آتوایمون، کمخونیهای همولیتیک مانند داسی، تالاسمی، اسفروسیتوز، سوختگیها و کمبود G6PD در همولیز حاد، نمونه بیمار همولیز بوده و بایستی در برگه آزمایشگاه یادداشت شود.
آلوده شدن نمونه خون
آلوده شدن نمونه خون به ضد انعقاد غیر مناسب به ویژه نمونهگیری با سیستم لولههای خلأدار، آلوده شدن خون به الکل و يد ضد عفونی، جمعآوری خون از محل هماتوم و از طریق مسیرهای تزریق وریدی در انجام آزمایشات دخالت میکند. برای مثال چنانچه ضد انعقاد EDTA وارد لوله مربوط به آزمایش شیمی شود خاصیت بازدارندگی برای آنزیمهای فسفاتاز قلیایی و کراتین کیناز دارد.
عوارض خونگیری
غش یا سنکوپ یکی از عوارض شایع در هنگام یا پس از خونگیری است و یا حتی گاهی با مشاهده خون رخ میدهد. هرگز نبایستی از شخص ایستاده خونگیری کرد و سعی کنید در اتاق خونگیری با حرف زدن حواس بیمار را از توجه و مشاهده خونگیری منحرف کنید. مشاهده پوست سرد و مرطوب، رنگ پریدگی، احساس سبکی در سر، سرگیجه، حالت تهوع از علائم اولیه غش است.
چنانچه بیمار در حال خونگیری غش کرد سوزن را از رگ خارج ساخته و او را در حالت درازکش و سر به پایین قرار دهید. با قرار دادن کمپرس سرد روی پیشانی و پشت گردن معمولاً بهوش میآید. استانداردهای CLSI قرار دادن آمونیاک را زیر بینی پیشنهاد نمیکند.
استرس و هیجان گاهی باعث پدیده هیپرونتیلاسیون (تنفس تند) در بیمار شده در این حالت سعی کنید بیمار در پاکت تنفس کرده تا Co2 به وی بازگردانید شود و دچار الکالوز تنفسی نشود.
اگر بیماری در حال نمونه برداری دچار تشنج شد سعی کنید از آسیب وارد کردن به خود جلوگیری کرده و در این حالت در صورت نیاز مستند سازی نمائید که حرکت بیمار موجب فرورفتن سوزن در عمق بافت شده است.
نکته مهم
توجه داشته باشید که ضعف کلاژن و کاهش قابلیت ترمیم پوست در پیری پیدا کردن رگ در جای خود فیکس شده را مشکل میسازد. رگها گاهی سفت و لغزنده و بسیار سطحی بوده و احتمال هماتوم است. میتوانيد دست آزاد خود را پشت محل خونگیری قرار داده و پوست را بکشید تا رگ فیکس شود. مشکلات پیری از قبیل لرزش دستها، کاهش شنوایی و کمحواسی را نیز در نظر داشته باشید. ضد عفونی کامل انجام دهید چون خطر عفونت پوست در افراد پیر بسیار بیشتر است. تهیه خون با سیستم لولههای خلأدار در افراد پیر غالباً منجر به کلاپس (روی هم خوابیدن) رگ میشود. شاید بهتر باشد از ست پروانهای که به یک سرنگ وصل است خونگیری انجام شود.
نکته:
برای خونگیری از کودکان زیر 2 سال بایستی از حداقل خونگیری استفاده شود. استفاده از ست پروانهای رضایت بخش است. استرس و گریه کردن روی برخی از آنالیتها اثر میگذارد، پس سعی در آرام کردن کودک نمائید. مشاهده شده که آب قند (4 قاشق آب و یک قاشق شکر) حالت آرام بخشی برای کودکان دارد که میتوان 2 دقیقه قبل از خونگیری به کودک داد. در خونگیری جهت جلوگیری از حرکات ناگهانی ممکن است مجبور به بستن بچه باشيم و یا بايد در آغوش پدر و یا مادر محکم گرفته شود.
کاهش 70 درصدی خطاهای آزمایشگاهی با دانستنیهای قبل از آنالیز
کاهش 70 درصدی خطاهای آزمایشگاهی با دانستنیهای قبل از آنالیز قسمت سوم
منابع بالقوه خطاهای آزمایشگاهی
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3428256/
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام





عالی مجله ای تخصصی که من سالهاست ازمطالب مفیدش استفاده کرده ام.خسته نباشید.