عفونتهاي هرپس ويروسها در انسان
بخش اول
(هرپس سيمپلكس، واريسلا و سيتومگالو ويروس)
شهاب فلاحي
دانشجوي دكتراي ويروس شناسي دانشگاه تربيت مدرس
هرپس ويروسهايى كه عموماً انسان را آلوده مىكنند شامل ويروس هرپس سيمپلكس تيپ 1 و 2، ويروس واريسلاـ زوستر، سيتومگالو ويروس، ويروس اپشتاينبار، هرپس ويروس انسانى تيپ 6 و 7 و هرپس ويروس تيپ 8 (در ارتباط با ساركوم كاپوزى) هستند. هرپس ويروس B ميمون میتواند انسان را نيز آلوده نمايد. حدود 100 ويروس در گروه هرپس وجود دارد كه انواع مختلفى از حيوانات را آلوده مى كنند.
خصوصيات هرپس ويروسها
ساختار و تركيب
هرپس ويروسها ، گروه بزرگى از ويروسها هستند. اعضاى مختلف آن، ساختار مشابهى دارند و توسط ميكروسكوپ الكترونى غير قابل تمايز هستند. تمام هرپس ويروسها داراى يك هسته مركزى از زنجير مضاعف DNAمارپيچى هستند كه به وسيله يك كپسيد پروتئينى با تقارن بيست وجهى احاطه شده است. كپسيد از 162 كپسومر تشكيل شده است. نوكلئوكپسيد را پوششى احاطه كرده كه از غشاء هسته سلول ميزبان به دست آمده است و در سطح آن، بر آمدگى هاى گليكوپروتئينى با طول 8 نانومتر قرار دارد. گاهى لايه اى غيرشفاف بدون تقارن در حد فاصل بين كپسيد و پوشش به نام تگومنت ديده مىشود. قطر ذرات كامل ويروس داراى پوشش حدود 150 تا 200 نانومتر است.
در صورتى كه قطر ويريون فاقد پوشش، حدود 100 نانومتر است. ژنوم هرپس ويروس به صورت DNAى دو رشتهاى (124 تا 235 Kbp) خطى مى باشد. خصوصيات برجسته DNA هرپس ويروس، ترتيب توالى آن است. ژنوم هرپس ويروسها ، توالى هاى انتهايى و توالى هاى مكرر داخلى دارد. در برخى از اعضاى اين گروه مانند ويروسهاى هرپس سيمپلكس، ترتيب مجدد ژنوم موجب توليد ايزومرهـــــــاى متفاوت ژنوم مى شود. مقدار گوانين و سيتوزين موجود در DNAهرپس ويروسها از 31 درصد تا حدود 75 درصد متفاوت است. تشابه اندكى در توالى هاى DNA هرپس ويروسها مختلف وجود دارد، اما توالى DNA تيپ يك و دو حدود 50 درصد و تيپ 6 و 7 انسانى حدود 30 تا 50 درصد به هم شباهت دارند.
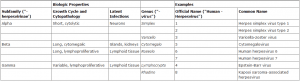
طبقه بندى
طبقه بندى اعضاى متعدد خانواده هرپس ويروسها مشكل است. نوعى تقسيم بندى بر اساس خصوصيات بيولوژى آنها انجام گرفته است. آلفا هرپس ويروسها به سرعت تكثير يافته و ويروسهاى سيتوليتيكى هستند كه باعث تشكيل عفونتهاى مخفى در نورونها میگردند. ويروس هرپس سيمپلكس (جنس سيمپلكس ويروس) و ويروس واريسلا زوستر (جنس واريسلو ويروس)، در اين گروه قرار دارند. تكثير بتا هرپس ويروسها، آهسته است و ممكن است خاصيت سيتومگاليك (بزرگ شدن سلولهاى آلوده) داشته باشند و مخفــيانه در غدد ترشحى و كليه ها باقى بمانند. سيتومگالو ويروس در جنس سيتومگالو ويروس قرار دارد. همچنين اعضاى جنس روزئولوويروس به نام هرپس ويروسهاى انسانى تيپهاى 6 و 7 نامگذارى گرديده اند. اين ويروسها، بر اساس خصوصيات بيولوژى، به عنوان گاما ويروس طبقه بندى مى شوند. زيرا لنفوسيتها (لنفوتروپيك T) را آلوده مى كنند.
در هر حال، آناليز مولكولى ژنوم آنها نشان مى دهد كه اين ويروسها به بتا هرپس ويروس شباهت بيشترى دارند. از گاما هرپس ويروسها مى توان ويروس اپشتاينبار (جنس لنفوكريپتوويروس) را كه سلولهاى لنفاوى را آلوده مى كند و در آنجا مخفى مى شود، به عنوان نمونه ذكر كرد. هرپس ويروس مرتبط با ساركوم كاپوزى را هرپس ويروس تيپ 8 انسانى نامگذارى كرده اند و در جنس رادينوويروس قرار دادهاند.
طبقهبندي هرپس ويروسها
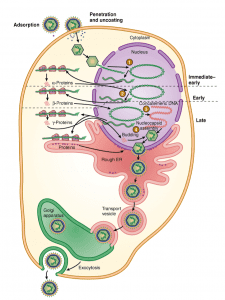
تكثير هرپس ويروس
بعد از اتصال گليكو پروتئينهاى سطحى با گيرنده هاى اختصاصى سلول، ويروس با غشاى سلولى ادغام و به سلول ميزبان وارد مى شود. برخى هرپس ويروسها به گليكوزآمينوگليكانهاى سطح سلول و به طور عمده به هپاران سولفات اتصال مى يابند. اتصال ويروس همچنين شامل اتصال با يكى از چندين كورسپتور (براى مثال اعضاى ايمونوگلوبولين سوپر فاميلى) نيـــــز مى باشد. مدت تكثير ويروس هرپس سيمپلكس حدود 18 ساعت و سيتومگالو ويروس حدود 70 ساعت است. سلولهاى آلوده با هرپس ويروسها بالاخره از بين مى روند. سنتز ماكرومولكولهاى ميزبان در اوائل عفونت متوقف مىشود و هنگامى كه تكثير ويروس شروع مى شود، سنتز DNA سلول و سنتز پروتئين سلول متوقف مى شود. اثر سيتوپاتيك در هرپس ويروسها مختلف انسانى با يكديگر متفاوت است.
شكل شماتيك همانندسازي هرپس ويروسها
عفونتهاى هرپس ويروس در انسان
ويروسهاى هرپس سيمپلكس
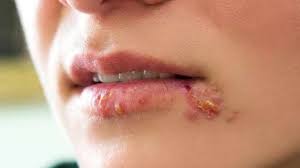
ويروسهاى هرپس سيمپلكس به فراوانى در جوامع انسانى پراكنده اند. اين ويروسها، ميزبانهاى زيادى داشته و قادرند در انواع مختلفى از سلولها تكثير يافته و حيوانات مختلفى را آلوده كنند. همچنين، به سرعت تكثير مى يابند و به مقدار زياد سيتوليتيك هستند. ويروسهاى هرپس سيمپلكس، انواع مختلفى از بيمارى ها شامل التهاب حاد مخاط دهان و لثه، التهاب قرنيه ملتحمه چشم، انسفاليت، بيمارى تناسلى و عفونت نوزدان را ايجاد مى كنند. اين ويروسها همچنين، در سلولهاى عصبى ايجاد عفونت مخفى مى كنند و عود اينگونه عفونتها نيز شايع است.
خصوصيات ويروس هرپس سيمپلكس
دو تيپ متمايز از ويروس هرپسسيمپلكس وجود دارد: تيپ 1 و 2 (1ـHSV ، 2ـHSV). تشكيلات ژنوم دو ويروس هرپس سيمپلكس به هم شباهت داشته و توالى مشابهى در DNA دارند.
چرخه تكثير هرپس ويروس سريع است و براى كامل شدن حدود 8 تا 16 ساعت زمان لازم دارد. ژنوم HSV، بزرگ بوده (حدود kbp150) و مى تواند حداقل 70 پلى پپتيد را كد كند. فعاليت بسيارى از اين پروتئينها در تكثير ويروس يا حالت مخفى شدن ويروس شناخته نشده است.
پاتوژنز و پاتولوژى
الف) پاتولوژى:
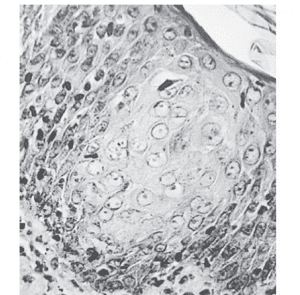
تغييرات اختصاصى بافتى به صورت بالونى شكل شدن سلولهاى آلوده، توليد اجسام انكلوزيون درون هستهاى از نوع Cowdryتيپ A، وجود كروماتين در اطراف آن و تشكيل سلولهاى بزرگ چندهسته اى مى باشد. انكلوزيونها به تدريج هسته را پر مى كنند ولى سپس متراكم شده و از غشاء داخلى هسته خارج مىشوند. ادغام (فيوژن) سلولى، روشى براى انتشار ويروس هرپس سيمپلكس از سلولى به سلول ديگر، حتى با وجود آنتى بادى خنثى كننده مى باشد.
ب) عفونت اوليه:
HSV توسط تماس شخص مستعد با شخصى كه ويروس را دفع مى كند، منتقل مى شود. ويروس جهت آغاز عفونت بايد وارد سطح موكوسى يا پوست زخمى شود (پوست سالم در برابر ويروس مقاوم است).
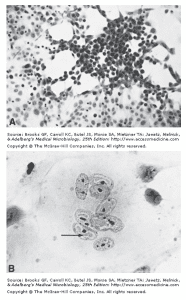
اثرات سيتوپاتيك هرپس ويروس در كشت سلولي
عفونت هاى ويروس هرپس سيمپلكس تيپ يك معمولاً به دهان و گلو محدود شده و ويروس از طريق ترشحات تنفسى يا تماس مستقيم با بزاق آلوده منتشر مى شود. ويروس هرپس سيمپلكس تيپ دو معمولاً از طريق تماس جنسى انتشار مىيابد. اين ويروسها ابتدا در مكان ورودى تكثير مىيابند و سپس انتهاى عصب موضعى را مورد تهاجم قرار مى دهند. آنگاه از آنجا از طريق جريان آكسونى رو به بالا، به گانگليونهاى ريشه پشتى منتقل مىشوند كه در آنجا، پس از تكثير بيشتر، عفونت مخفى ايجاد مى كنند.
عفونتهاى دهان و حلق ناشى از ويروس هرپس سيمپلكس تيپ يك موجب بروز عفونت مخفى در گانگلياى سه شاخه مى شود، در صورتى كه عفونتهاى ويروس هرپس سيمپلكس تيپ دو موجب آلودگى گانگلياى خاجى (ساكرال) مى گردد. عفونتهاى اوليه ويروس هرپس سيمپلكس معمولاً خفيف هستند. در واقع، اكثر آنها بدون علائم بالينى مى باشند. بيمارى منتشر (سيستميك) بندرت رخ مى دهد. چنانچه سيستم دفاعى ميزبان مختل شده باشد، ويرمى ظاهر مىگردد و عفونت تمام اعضاى بدن را گرفتار مى سازد.
ج) عفونت مخفى:
ويروس هرپس سيمپلكس در گانگلياى آلوده، به طور مخفى و بدون تكثير باقى مى ماند. در اين حالت، فقط تعداد كمى از ژنهاى آن بيان مىشود. ويروس در گانگلياى آلوده به طور مخفى براى تمام عمر در بدن ميزبان باقى مى ماند و در فواصل بين عود ضايعات، هيچ گونه ويروسى را در سطح پوست، نمى توان يافت. وجود يك محرك مناسب (نظير آسيب آكسونى، تب، فشار روحى يا احساسى، قرار گرفتن بيش از حد در برابر نور خورشيد، نور اولتراويولت) مىتواند ويروس را از حالت مخفى به حالت فعال در آورد. در اين حالت، ويروس از طريق آكسون به جاى اوليه برمىگردد و در پوست يا غشاء مخاطى تكثير مى يابد.
يافته هاى بالينى
ويروس هرپس سيمپلكس تيپ 1 و 2، عامل چندين عفونت بالينى بوده كه اين عفونتها ممكن است اوليه يا عودكننده باشند.
الف) بيمارى دهان و گلو:
عفونت اوليه با هرپس ويروس تيپ يك معمولاً بدون علامت است. علائم بالينى بيمارى اغلب در اطفال (يك تا پنج سال) رخ مىدهد و به دنبال آن مخاط دهان و لثه گرفتار مى گردد. دوره كمون آن حدود 3 تا 5 روز است و 2 تا 12 روز هم گزارش شده است.
ب) التهاب قرنيه و ملتحمه چشم (كراتوكونژنكتويت):
عفونت اوليه با هرپس سيمپلكس تيپ يك ممكن است موجب بروز التهاب شديدى در قرنيه و ملتحمه چشم شود. ضايعات عودكننده به صورت زخم قرنيه و زخمهاى دندريتيك يا وزيكلهايى در روى پلك چشم ديده مى شود. در هنگام عود كراتيت، گاهى بستر بافت قرنيه به طور پيشرونده اى گرفتار مى شود كه منجر به كدورت دائمى و كورى مى شود. عفونت با هرپس ويروس تيپ يك، بعد از تروما، دومين عامل كورى قرنيه در آمريكا به حساب مى آيد.
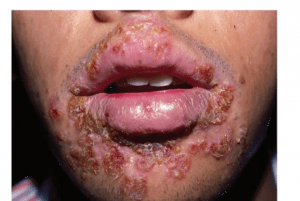
ج) هرپس تناسلى:
بيمارى تناسلى معمولاً به وسيله هرپس ويروس تيپ دو و گاهى به وسيله تيپ يك ايجاد مى شود. عفونتهاى اوليه هرپس تناسلى گاهى شديد است و حدود 3 هفته ادامه مىيابد.
د) عفونتهاى پوستى:
پوست سالم به هرپس ويروس مقاوم است. بنابراين، در افراد سالم، عفونتهاى پوستى هرپسى چندان رايج نمى باشند. ضايعات موضعى ناشى از هرپس ويروس تيپ يك و دو، به دليل آلودگى با ويروس مى باشد كه از طريق خراش روى پوست و تماس با وسايل آلوده، وارد بدن مى شود. اين ضايعات فاقد چرك هستند و به نام عقربك هرپسى بر روى انگشتان دست دندان پزشكان، پرستاران و پزشكان يا افراد مبتلا به ضايعات پوستى و بر روى بدن كشتىگيران (هرپس پهلوانى) مشاهده مى شوند.
ه) انسفاليت:
حالت شديدى از انسفاليت ممكن است به وسيله هرپس ويروس ايجاد شود. عفونتهاى هرپس سيمپلكس تيپ يك، شايعترين عامل انسفاليت كشنده اسپوراديك در آمريكا مى باشد. اين بيمارى با مرگ و مير بالايى همراه است و افرادى كه جان سالم به در مى برند اغلب از اختلالات عصبى رنج خواهند برد. چنين به نظر مى رسد كه حدود نيمى از بيماران مبتلا به انسفاليت هرپس ويروس، دچار عفونتهاى اوليه بوده اند و بقيه به علت عود عفونت، دچار انسفاليت شده اند.
و) هرپس نوزادى:
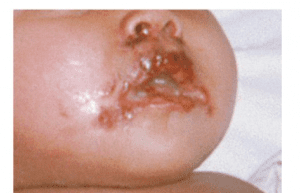
هرپس ويروس ممكن است در داخل رحم، در هنگام تولد يا بعد از تولد به نوزاد منتقل شود. تخمين زده شده است كه هرپس نوزادى در حدود يك در هر 5 هزار نوزادى كه در سال متولد مى شوند، رخ مى دهد. به نظر مى رسد، نوزاد متولد شده قادر به جلوگيرى از تكثير و انتشار ويروس نيست و به همين علت، بيمارى شديدى ظاهر مى شود. شايعترين مسير انتقال عفونت هرپس ويروس (حدود 75 درصد از موارد) به نوزاد، در هنگام تولد و طى عبور از كانال زايمان به علت تماس با ضايعات هرپسى روى مى دهد.
به منظور اجتناب از عفونت نوزادان بايد از روش سزارين براى زايمان زنانى كه به ضايعات هرپس تناسلى مبتلا هستند، استفاده شود. در هر حال، موارد كمى از عفونت هرپس نوزادى به هنگام عود هرپس تناسلى حتى موقعى كه ويروس در هنگام زايمان وجود دارد، رخ مى دهد. هرپس نوزادى پس از تولد به علت آلودگى با هرپس ويروس تيپ يك و دو ايجاد مى شود. منابع عفونت معمولاً اعضاى خانواده و كاركنان بيمارستان هستند كه ويروس را به محيط اطراف خود پخش مى كنند.
ز) عفونت در افراد مبتلا به اختلال سيستم ايمنى:
بيماران مبتلا به اختلال سيستم ايمنى، در معرض خطر عفونتهاى شديد ويروس هرپس سيمپلكس مى باشند.
ايمنى
بسيارى از نوزادان، آنتى بادىهاى مادرى را به صورت غيرفعال كسب مى كنند. اين آنتىبادى در 6 ماه اول زندگى از بين مىرود و در اين رابطه، حداكثر حساسيت به عفونت اوليه هرپس بين 6 ماهگى تا دو سالگى مى باشد.
تشخيص آزمايشگاهى
الف) سيتوپاتولوژى:
يك روش سيتولوژيك سريع، رنگآميزى تراشههايى است كه از پايه وزيكول به دست آمده (براى مثال رنگآميزى گيمسا)؛ وجود سلولهاى چند هسته اى بزرگ، وجود هرپس ويروس (HSV-1، HSV-2 يا واريسلاـ زوستر) را مشخص مىكند و باعث افتراق لزيونهاى به وجود آمده توسط ويروسهاى كوكساكى و عوامل غيرويروسى مى شود.
ب) جداسازى و تشخيص ويروس:
جداسازى ويروس، هنوز يك اقدام قطعى براى تشخيص است.
اپيدميولوژى
هرپس ويروس تيپ يك احتمالاً در انسان بيشتر از هر ويروس ديگرى ديده مى شود.
درمان، پيشگيرى و كنترل
چندين داروى ضدويروسى شامل آسيكلووير، والاسيكلووير و ويدارابين در برابر عفونتهاى هرپسى مؤثرند. امروزه آسيكلووير درمان استاندارد است. اين داروها مهاركننده سنتز DNAهستند. آسيكلووير يك آنالوگ نوكلئوزيد است كه توسط تيميدين كيناز HSV مونوفسفريله مى شود و توسط كينازهاى سلولى به فرم ترى فسفاته تبديل مى شود. سپس آسيكلوويرترى فسفات توسط پلىمراز HSV وارد ساختار DNA ويروس مى شود و از بلند شدن زنجيره جلوگيرى مى كند. دارو ممكن است علائم بيمارى را تخفيف دهد، زمان بهبود را كوتاهتر و احتمال عود هرپس تناسلى را كمتر كند. با اين حال، HSV در گانگلياى حسى به صورت مخفى باقى مى ماند.
ويروس واريسلاـ زوستر
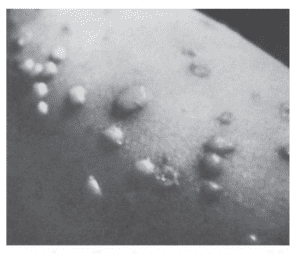
بيمارى آبله مرغان يا واريسلا خفيف و بسيار مسرى است كه به طور عمده در كودكان ديده مى شود. اين بيمارى با بثورات وزيكلى پوست و غشاء مخاطى مشخص مى گردد. ممكن است اين بيمارى در بزرگسالان و كودكانى كه سيستم ايمنى آنها مختل شده است، شديد باشد.
بيمارى زوستر (زونا) به طور پراكنده (اسپوراديك) رخ مى دهد، بزرگسالان و كودكان مبتلا به نارسايى ايمنى را ناتوان مى سازد و به وسيله راشهاى پوستى و گرفتارى يك گانگلياى حسى، مشخص مى شود. ضايعات حاصل از زوستر مشابه ضايعات واريسلا مى باشد.
خصوصيات ويروس
شكل ظاهرى ويروس واريسلاـ زوستر مشابه ويروس هرپس سيمپلكس مى باشد. اين ويروس، مخزن حيوانى ندارد. اين ويروس در محيط كشت حاصل از جنين انسان با اثر سيتوپاتيك تكثير مىيابد و اجسام انكلوزيون مشخص درون هسته اى را توليد مى كند. اثرات سيتوپاتيك حاصل از اين ويروس، موضعى بوده و در مقايسه با ويروس هرپس سيمپلكس، آهسته تر انتشار مى يابد. اين ويروس عفونى در درون سلول باقى مى ماند و تكثير ويروس از طريق سلولهاى آلوده آسانتر از مايع حاصل از كشت بافتى است. عامل بيمارى واريسلا همان عامل بيمارى زوستر است.
پاتوژنز و پاتولوژى
الف) واريسلا:
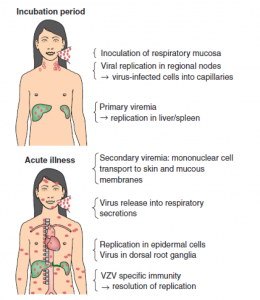
راه ورود اين ويروس از مخاط مجراى فوقانى تنفسى يا ملتحمه چشم مى باشد. پس از تكثير اوليه در غدد لنفاوى منطقه اى، ويرمى اوليه، ويروس را پخش كرده و ويروس در كبد و طحال تكثير مى كند.
نماي باليني شماتيك عفونت واريسلا زوستر
ويرمى ثانويه شامل سلولهاى عفونى مونونوكلئار (تك هسته اى) است كه ويروس را به پوست، جايى كه راش تيپيك ايجاد مى شود، منتقل مى كند. تورم سلولهاى اپىتليال، تخريب بالونى سلولها و تجمع مايع بافتى باعث ايجاد شكل وزيكولى مى شود. اينترفرون همچنين ممكن است در تكثير و انتشار ويروس دخالت كند.
ب) زوستر:
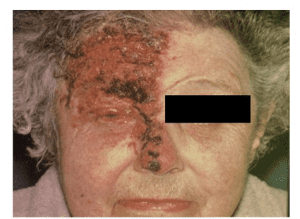
هيستوپاتولوژى ضايعات زوستر با ضايعات آبله مرغان مشابه است. در اين بيمارى التهاب حاد در اعصاب و گانگلياى حسى نيز ظاهر مى شود و اغلب فقط يك گانگلياى حسى گرفتار مى گردد. به طور كلى، توزيع ضايعات پوستى با مناطقى ارتباط دارند كه از گانگلياى ريشه خلفى مبتلا، عصب مى گيرند. هنوز شناخته نشده است كه چه عاملى موجب فعاليت مجدد عفونتهاى مخفى ويروس واريسلاـ زوستر در گانگليا مى شود. تصور شده است كه ايمنى مبهمى (Waning)، تكثير ويروس را درگانگليا مقدور مى سازد و موجب درد و التهاب شديـــــد مى شود. سپس اين ويروس در سطح پوست به طرف پايين عصب حركت كرده و تشكيل وزيكل مى دهد. ايمنى سلولى احتمالاً مهمترين عامل دفاعى ميزبان در محدود نگهداشتن ويروس واريسلاـ زوستر مىباشد. فعاليت مجدد زوستر، اسپوراديك بوده و بندرت عود مى كند.
اثرات سيتوپاتيك واريسلا زوستر در كشت سلول
ب) زوستر:
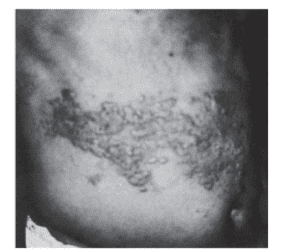
زونا در افرادى كه ايمنى ضعيف دارند، در نتيجه درمان يا افزايش سن رخ مى دهد، ولى برخى موارد در افراد سالم هم ديده مى شود. اين بيمارى با تب شروع مى شود و با درد شديدى در ناحيه اى از پوست يا مخاط همراه مى باشد كه آن ناحيه از يك يا گروهى از اعصاب و گانگلياى حسى، عصب دريافت مى كند. چند روز بعد از شروع درد، وزيكلهـــاى متعددى بر روى منطقه اى از پوست كه حس آن توسط اعصاب مبتلا تأمين مى شود، ظاهر مى گردد. بثورات معمولاً يك طرفه بوده، تنه و سر و گردن بيشتر از ساير نقاط بدن گرفتار مى شوند. شايعترين عارضه بعد از بيمارى زوستر در افراد مسن، نورالژياى هرپسى است.
تشخيص آزمايشگاهى
روشهاى سريع تشخيصى براى نشان دادن تمايز هرپس ويروسها به كار مى رود. آنتى ژنهاى اختصاصى يا DNAويروس را مى توان در مايع وزيكول، تراشه هاى پوستى يا بيوپسى، مشاهده كرد. هرپس ويروسها از پاكس ويروسها توسط ظاهر مورفولوژيك ذرات در مايعات وزيكولى و مشاهده آنها توسط ميكروسكوپ الكترونى قابل تمايز هستند. آگلوتيناسيون لاتكس و آنزيم ايمونواسى قابل مشاهده است. روش آزمايشگاهى انتخابى، به هدف آزمايش و امكانات آزمايشگاهى بستگى دارد. ايمنى وابسته به سلول بسيار مهم است ولى اثبات آن مشكل مى باشد.
سيتومگالو ويروس
سيتومگالو ويروسها، هرپس ويروسهايى هستند كه در همهجا پراكنده بوده و عوامل شايعى از بيمارى در انسان مى باشند. اسم كلاسيك بيمارى حاصل، انكلوزيون سيتومگاليك است و اين نامگذارى به دليل بزرگ شدن سلولهاى آلوده با ويروس مى باشد. بيمارى انكلوزيون سيتومگاليك، عفونت منتشر نوزادان است، كه توسط عفونت داخل رحمى يا بلافاصله پس از تولد، توسط سيتومگالو ويروس ايجاد مى شود.
نماي باليني شماتيك عفونت سيتومگالو ويروس
خصوصيات ويروس
سيتومگالو ويروس، از نظر محتويات ژنتيكى، غنى ترين ويروس در خانواده هرپس ويروسها ی انسانى است. DNAژنوم آن به اندازه 240 كيلوباز، بسيار بزرگتر از ژنوم هرپس ويروس است. فقط تعداد كمى از چندين پروتئين كد شده ويروسى (بيش از 200) آن شناخته شده است. اگرچه سيتومگالو ويروس انسانى اغلب از سلولهاى اپىتليال انسان ايزوله شده است اما در كشت سلولى فقط در فيبروبلاستهاى انسانى تكثير مى يابد.
سيتومگالو ويروس، اثر سيتوپاتيك اختصاصى بر روى كشت سلولى دارد. در سلولهاى آلوده با سيتومگالوويروس، علاوه بر انكلوزيونهاى مشخص درون هسته اى هرپس ويروسها، معمولاً انكلوزيونهاى سيتوپلاسمى در اطراف هسته سلول يافت مى شوند. سلولهاى چند هسته اى نيز مشاهده شده اند. برخى از سلولها بسيار بزرگ مى شوند. سلولهاى سيتومگاليك حاوى انكلوزيون را مى توان در نمونه هاى به دست آمده از افراد آلوده يافت.
پاتوژنز و پاتولوژى
الف) ميزبان طبيعى:
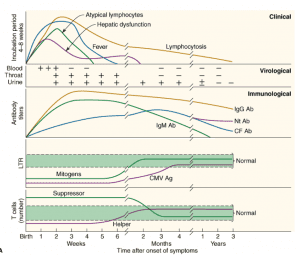
سيتومگالوويروس ممكن است به چندين روش از فردى به فرد ديگر انتقال يابد. در تمام موارد، به تماس نزديك با ماده حاوى ويروس نياز مى باشد. دوره كمون بيمارى در كودكان طبيعى و در بزرگسالان، بعد از آلودگى با ويروس حدود 4 تا 8 هفته مى باشد. ويروس عفونت سيستميك ايجاد مى كند. ويروس مىتواند به صورت متناوب از گلو و ادرار، براى ماه تا سالها بعد از عفونت اوليه آزاد شود.
ب) ميزبان مبتلا به نارسايى ايمنى:
عفونت اوليه با سيتومگالوويروس در ميزبان مبتلا به نارسايى ايمنى شديدتر از ميزبان طبيعى است.
ج) عفونتهاى مادرزادى و بعد از تولد:
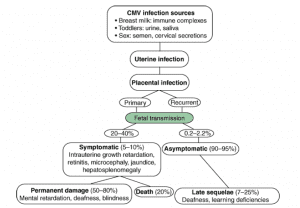
عفونتهاى جنينى و نوزادى ناشى از سيتومگالو ويروس ممكن است شديد باشد. در آمريكا، سالانه حدود يك درصد از نوزادانى كه زنده متولد مى شوند، به عفونتهاى مادرزادى سيتومگالو ويروس مبتلا هستند.
دياگرام عفونت سيتومگالو ويروس در نوزادان
سيتومگالو ويروس به هنگام عفونت اوليه جنين و عفونت عودكننده مادرى، مى تواند منتقل شود. بيمارى عمومى انكلوزيون سيتومگاليك اغلب به علت عفونتهاى اوليه مادرزادى ايجاد مى شود. برخلاف بيمارى سرخجه، هيچگونه گزارشى وجود ندارد كه زمان باردارى در زمان عفونت مادرى بر بروز بيمارى در جنين مؤثر باشد. انتقال داخل رحمى در يك درصد از زنان سرم مثبت رخ مى دهد. سيتومگالو ويروس گاهى از طريق كانال زايمان و يا حتى از شير مادر به نوزاد منتقل مى شود.
يافته هاى بالينى
الف) ميزبانهاى طبيعى:
عفونت اوليه با سيتومگالو ويروس در كودكان و بزرگسالان اغلب بدون نشانه است، ولى گاهى موجب بروز سندرم مونونوكلئوز عفونى مى شود. ارتباطى بين وجود سيتومگالو ويروس و تنگى مجدد عروق بعد از مرمت و جراحى پلاستيك شريان قلب (آنژيوپلاستى كرونرى) وجود دارد.
ب) ميزبانهاى مبتلا به ضعف سيستم ايمنى:
هم شدت بيمارى و هم ميزان مرگ بر اثر عفونتهاى اوليه و عود كننده سيتومگالو ويروس در افراد مبتلا به نارسايى ايمنى افزايش مى يابد و پنومونى عارضه اى شايع است.
ج) عفونتهاى مادرزادى و نوزادى:
عفونت مادرزادى ممكن است به مرگ جنين منجر شود. بيمارى انكلوزيون سيتومگاليك نوزادان با گرفتار شدن سيستم عصبى مركزى و سيستم رتيكولواندوتليال همراه است.
تشخيص آزمايشگاهى
ب) جداسازى ويروس:
فيبروبلاستهاى انسانى براى اهداف جداسازى به كار مى روند. ويروس را مىتوان به راحتى از شستشوهاى گلو و ادرار به دست آورد. در كشتها، 3-2 هفته براى ديدن تغييرات سيتولوژيك، شامل كانونهاى كوچك سلولهاى شفاف و متورم، همراه با انكلوزيونهاى بزرگ داخل هسته اى، وقت لازم است. ويروس وابسته به سلولها باقى مى ماند.
اپيدميولوژى
انسان، تنها ميزبان شناخته شده سيتومگالو ويروس است. انتقال ويروس بر اثر تماس نزديك از فردى به فرد ديگر انجام مى پذيرد. اين ويروس بعد از عفونت اوليه از ادرار، بزاق، منى، شير و ترشحات رحم انتشار مى يابد و توسط گلبولهاى سفيد خون حمل مى شود. انتشار دهانى و تنفسى احتمالاً راه عمده انتقال ويروس است. اين ويروس همچنين از طريق جفت، خون، پيوند عضو و به وسيله تماس جنسى منتقل مى شود.
تشخيص باليني و آزمايشگاهي هپاتيتهاي ويروسي
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام