بررسی تنوع ژنوتیپی گونههای پاپیلوما ویروس در نمونههای ضایعات دهانی بیماران مبتلا به سرطان دهان در ایران
الهام پوییده1، دکتر احسان عارفیان2، دکتر علیاصغر دلدار3، دکتر عباس اخوان سپهی4
1- کارشناس ارشد میکروبیولوژی دانشگاه علوم تحقیقات
2- استادیار بخش ویروسشناسی
3- استادیار گروه ژنتیک دانشگاه مالک اشتر
4- استاد گروه میکروبیولوژی
خلاصه
مقدمه: سرطان سلول سنگفرشی حدود 93% از سرطانهای حفرهی دهانی را تشکیل میدهد. یکی از عوامل ایجادکنندهی این سرطان، ویروس پاپیلومای انسانی است که تنوع ژنوتایپی گوناگونی دارد. تعیین ژنوتیپهای شایع پاپیلوما در ایجاد سرطان دهان میتواند در کنترل و جلوگیری از انتقال آن نقش داشته باشد.
مواد و روشها: 70 نمونه بافت پارافینه از بخش کنسر در بیمارستان امام خمینی تهیه شد، پس از پارافینزدایی، با کمک نرمافزار Gene Runner، 1 پرایمرفوروارد و 3 پرایمر ریورس دژنرهشده برای شناسایی ژنوتیپهای 6-16-18-33-34 طراحی گردید. نمونهها برای انجام واکنش PCR در دستگاه ترموسایکلر قرار گرفته سپس روی ژل آگارز الکتروفورز شدند. پس از برقراری جریان به مدت 30 دقیقه، نمونهها با نور UV مشاهده شدند. نمونههای+ HPV با نرمافزار Blast در NCBI تعیین سکانس شدند.
نتایج: 8 نمونهی +HPV به دست آمد که 3 نمونه HPV+6 و 5 نمونه HPV+16 بودند. HPV+6 عامل مولد زگیل تناسلی است که از طریق تماس پوست با پوست یا روابط دهانی تناسلی انتشار مییابد. از بین نمونهها، 3 نمونه مربوط به زنان و 5 نمونه مربوط به مردان است. انتشار ویروس در مردان 2% بیشتر از زنان است. بالاترین استعداد ابتلا به بیماری در سنین بین 30 تا 45 سال و پس از آن بالای 60 سال است. همچنین بالاترین نمونههای HPV+ مربوط به شهر تهران و پس از آن اسلامشهر است.
کلیدواژهها: کارسینوم, سلول سنگفرشی, ویروس پاپیلومای انسانی، واکنش زنجیرهای پلیمراز
مقدمه:
سرطان دهان از کنترل خارج شدن رشد و تکثیر سلولهای سنگفرشی دهان است که «کارسینوم اسکواموس» نامیده میشود و در ابتدا بهصورت ضایعات پیشسرطانی مشاهده میشود (49-47-23-1). این بیماری اغلب لثه، غدد بزاقی، لب، غدد لنفاوی گردن، لوزهها، گونهها، فک و زبان را درگیر کرده و سبب لق شدن دندانها، بدشکلی صورت، گلودردهای مداوم، اختلال در بلع، زخمهای سفید و دیرخوبشونده در دهان و گوشدردهای طولانیمدت میشود (52-48-21-17).
عوامل متعددی از قبیل مصرف سیگار و الکل، روابط جنسی دهانی- تناسلی، سابقهی سرطان، دندان خراب، نور خورشید، رژیم غذایی فاقد میوه و سبزی تازه و سن بالای 40 سال، شانس ابتلا به سرطان را افزایش میدهد (57-44-35-19-11).
پاپیلوماویروس از خانوادهی ویروسهای DNA دار و دورشتهای، دارای 100 ژنوتیپ مختلف است که تمایل بسیاری به سلولهای پوششی پوست و سلولهای مخاطی دارد، بنابراین در پوست طبیعی افراد سالم بهوفور یافت میشود و حتی میتواند سبب بروز انواع سرطانها ازجمله سرطان دهان گردد (31-25-22-10-4).
اگر ضایعات پیشسرطانی در مراحل اولیهی عفونت تشخیص داده نشود، از لحاظ مورفولژیکی، ضایعهی خوشخیم به بدخیم تبدیل میشود (28-17)، لذا تشخیص بهموقع عفونت ویروسی میتواند در جلوگیری از پیشرفت ضایعات مؤثر باشد. اگرچه ویروس پاپیلوما ژنوتیپهای مختلفی دارد، اما تمام ژنوتیپهای آن نمیتواند سبب بروز سرطان دهان شود.
اربابی و همکاران با بررسی نمونههای بزاق دهان و استفاده از روش PCR – RT، فقط ژنوتیپهای 16 و 18 را در ارتباط با سرطان دهان شناسایی کردند (5). مشهدی، هراتیان و نیکاخلاق با همکارانشان نیز در آزمایشاتی جداگانه و با استفاده از روش PCR، نتیجهی مشابهی بدست آوردند (31-22-21). در اسپانیا لاماس و همکارانش تنها ژنوتیپ 16 را از نمونهی بیماران جدا کردند (39-38-37). در هند نیز گوت-هی توانست ژنوتیپ 18 را از بیماران جدا کند (28-13-7).
در آرژانتین، آنیلس و همکارانش استخراج ژنوتیپ 6 و 16 را در نمونههای بیماران گزارش کردند (62-16-3-2)، لذا با توجه به اهمیت پاپیلوما ویروس در ایجاد سرطان دهان، این تحقیق بر پایهی شناسایی ژنوتیپهای شایع این ویروس در ایجاد بیماری در بین مراجعهکنندگان به بیمارستان امام خمینی تهران انجام گرفته است تا شاید گامی در جهت شناسایی بهموقع و پیشگیریکننده از سرطان دهان برداشته شود.
مواد و روشها:
نمونهبرداری
در این مطالعهی توصیفی- تحلیلی 70 نمونه بلوک پارافینی که دارای بافت کافی بود از بین پروندههای موجود در بخش کنسر در بیمارستان امام خمینی تهران انتخاب شدند. این نمونهها از سراسر کشور جمعآوری شده و به این مرکز انتقال یافته بودند که 35 نمونه مربوط به زنان و 35 نمونه مربوط به مردان بود. سن بیماران مراجعهکننده نیز از 15 تا 75 سال بوده است. اسلایدهای میکروسکوپی مورد بررسی قرار گرفت و وجود سرطان در بافتها تأیید گردید.
استخراج DNA و PCR
نمونهها بهوسیلهی دستگاه میکروتوم به قطر0/9 میلیمتر برش زده شد و یک شب در دمای محیط قرار گرفت، سپس بافتها پارافینزدایی شدند. برای این کار از بافر Deparaffinization، اتانل، بافر لیزکننده و پروتئاز در مراحل مختلفی استفاده شد و سانتریفیوژ انجام گرفت. در مرحلهی پایانی نمونهها توسط بافر Elution Buffer از ستون جدا شده و محلول محتوی DNA سریعاً به فریزر و دمای 20- درجه سانتیگراد انتقال یافت.
24 ساعت بعد، برای تعیین مقدار و کیفیت DNA استخراجشده از روش الکتروفورز، استفاده شد. باندهای حاصل از DNA در هر نمونه که دارای کمترین کشیدگی و کاملاً واضح بود، کیفیت مطلوب DNA را نشان میداد. بهمنظور انجام واکنش زنجیرهای پلیمراز (PCR) بر روی نمونهها، ابتدا توسط نرمافزار Gene runner، 5 پرایمر سنس و 13 پرایمر آنتیسنس بر اساس پروتئینهای اولیهی E6 و E7 طراحی گردید، سپس پرایمرها دژنره شده و در نهایت یک پرایمر سنس و سه پرایمر آنتیسنس به دست آمد. توالی پرایمرهای مورد استفاده به شرح زیر است:
سپس مخلوط PCR در حجم 25 میلیلیتر به شرح زیر تهیه شده و درون تیوبهای ml0/2 استریل آماده گردید.
جدول 1: اجزای PCR و مقادیر آن برحسب میلیلیتر
| مقادیر (ML) | ترکیبات |
| 1 | پرایمر F |
| 1 | پرایمر R |
| 12/5 | Master mix |
| 3 | DNA الگو |
| 7/5 | H2O استریل |
| ml25 | حجم نهایی |
سپس فرآیند PCR شامل مراحل زیر انجام گرفت:
- مرحلهی اول شامل 94 درجه سانتیگراد به مدت 5 دقیقه
- مرحلهی دوم شامل 40 چرخهی سه مرحلهای مشتمل بر:
- 94 درجه سانتیگراد به مدت 45 ثانیه
- 54 درجهی سانتیگراد به مدت 45 ثانیه
- 72 درجهی سانتیگراد به مدت 1 دقیقه
- مرحلهی سوم شامل 72 درجه سانتیگراد به مدت 7 دقیقه
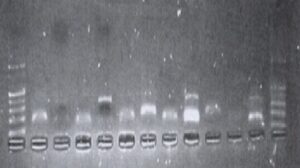
بعد از پایان فعالیت دستگاه، فرآوردههای PCR به دستگاه الکتروفورز انتقال یافته و سرانجام نتایج پس از رنگآمیزی با اتیدیوم بروماید با استفاده از نورافشان اشعهی فرابنفش مورد بررسی قرار گرفتند. از 70 نمونه تحت بررسی، تنها 8 نمونه مثبت شدند.
شکل 1: بررسی کیفیت نمونهها با الکتروفورز
شکل 2: تصویر نمونههای مثبت روی ژل در ناحیهی bp435
شکل 3: تصویر نمونههای مثبت روی ژل در ناحیهی bp492
توالییابی و آنالیز نتایج:
Ladder استفادهشده در این تحقیق طولی معادل 500 جفت باز دارد. باندهای تشکیلشده در نمونههای مثبت نیز طولی معادل 435 تا 492 جفت باز داشتند. مثبت شدن این نمونهها نشان میداد بروز سرطان سر و گردن با حضور ویروس پاپیلوما در ارتباط است.
با انجام مراحل تعیین توالی ژنی و استفاده از روشهای بیوانفورماتیک، ژنوتیپهای اصلی ایجادکنندهی سرطان سر و گردن در بین ژنوتیپهای مورد مطالعهی 6-11-16-18-33-34 مورد بررسی قرار گرفتند.
در این مرحله مکانهای مشابه بین دو یا چند توالی که میتواند نشاندهندهی ارتباط عملکردی، ساختاری و یا تکاملی مابین توالیها باشد، همتراز شده و به شکل سطرهایی زیر هم درون یک ماتریس نشان داده شد. همتراز کردن نمونههای مثبت توسط نرمافزار MEGA5 انجام گردید. تعیین توالی نوکلئوتیدی محصول PCR نیز توسط شرکت ژن فناوران انجام گرفت، سپس توسط نرمافزار Blast در NCBI مقایسه صورت گرفت. پس از انجام PCR و توالییابی ژنی، پروندههای بیماران بررسی و اطلاعات دموگرافیک موردنیاز استخراج و مورد تجزیهوتحلیل قرار گرفت.
یافتهها:
در مطالعهی حاضر که جهت بررسی ژنوتیپهای شایع پاپیلوما ویروس در ایجاد سرطان دهان بر روی 70 بیمار انجام گرفت، 8 نمونه پس از انجام PCR و الکتروفورز مثبت شدند. توالیهای نوکلئوتیدی نمونههای مثبت پس از توالییابی توسط نرمافزار Blast+ در NCBI مورد بررسی قرار گرفتند. پس از انجام بررسیها نتایج زیر بدست آمد:
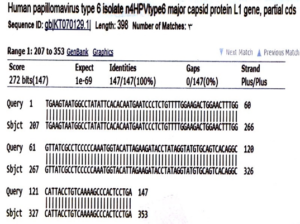
شکل 4– سکانسهای ژنی HPV6 یافتهشده در نمونهی بیماران
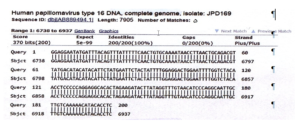
شکل 5– سکانسهای ژنی HPV16 یافته شده در نمونهی بیماران
نمونههای مثبت حاوی ژنوتیپهای 16 و 6 بودند که 3 نمونه HPV6 و 5 نمونه HPV16 بود.
از سه نمونهی HPV6، یک نمونهی مربوط به زن و از نمونهی HPV16، دو نمونهی مربوط به زنان بوده ولی سایر نمونهها مربوط به مردان بودند.
نمونههای مثبت از نظر فراوانی در گروههای مختلف سنی نیز جداسازی شده و در جدول زیر قرار گرفتند.
جدول 2: فراوانی نمونههای +HPV در بین گروههای سنی مختلف
| درصد ابتلا به سرطان | گروه سنی افراد |
| ــــ | 30 – 15 |
| 4 | 45 – 30 |
| 2 | 60 – 45 |
| 2 | 60 سال به بالا |
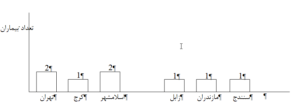
برطبق این مطالعات، بیشترین ابتلا به سرطان دهان در بین افراد 30 تا 45 سال و کمترین شانس ابتلا در بین افراد 15 تا 30 سال مشاهده شده است، همچنین نمونههای +HPV از نظر پراکندگی محل سکونت با استفاده از نرمافزار SPSS مورد تجزیهوتحلیل قرار گرفتند (نمودار 1). مطابق با نمودار، در تهران و اسلامشهر نسبت به سایر شهرها، نمونههای +HPV بیشتری گزارش شده است.
نمودار 1: توزیع فراوانی ژنوتیپهای پاپیلوما ویروس براساس شهر محل سکونت با استفاده از نرمافزار SPSS
بحث:
امروزه مطالعه بر روی سرطان سلول سنگفرشی بهعنوان شایعترین تومور حفرهی دهانی و ارتباط آن با فاکتورهای مختلف، اساس تحقیقات گستردهای در سراسر دنیا است (41-35-17-9-5). در این مطالعه تنوع ژنوتیپی گونههای پاپیلوما ویروس در ارتباط با سرطان دهان مورد بررسی قرار گرفت، سپس ارزیابی حضور ویروس پاپیلومای انسانی توسط روش PCR انجام شد تا حضور ویروس در DNA بیماران بهصورت مثبت یا منفی تعیین گردد.
مزیت مهم روش PCR نسبت به سایر روشها و دلیل انتخاب آن در این مطالعه، اختصاصی بودن و حساسیت بالای این روش میباشد که با استفاده از DNA بهراحتی قابل انجام است (48-39-18).
در این تحقیق 4% از مبتلایان در اثر HPV6 و 7% در اثر HPV16 آلوده شده بودند، اگرچه طبق نتایج بدست آمده در تحقیقات گلزاری، نیکاخلاق و هراتیان انتظار میرفت ژنوتیپهای 16 و 18 در نمونهها یافت شود. بر اساس نتایج نیک اخلاق فقط 3% از نمونههای سرطان دهانHPV+ بودند و مصرف سیگار، اشعهی آفتاب و ژنتیک مؤثرتر از ویروس پاپیلوما در نظر گرفته شده است، اما در تحقیقات حاضر چون در پروندههای بیماران اشارهای به سیگاری بودن یا نبودن آنها نشده بود، نمیتوان دراینباره نظری ارائه کرد.
هراتیان و همکاران نیز بر روی بیماران مبتلا به سندروم فانکونی (نوعی آنمی) مطالعه انجام داده بودند. گرچه این مطالعه درصد بالایی از HPV16 و سپس HPV18 را گزارش کرده بود، اما پروندهی بیماران تحت مطالعه، ازنظر وجود یا عدم وجود بیماریهای دیگر بررسی نشده بودند.
در این میان اربابی و همکارانش از روش RT-PCR استفاده کرده و بزاق افراد را تحت بررسی قرار دادند. آنها نیز در تحقیقات خود HPV16 و HPV18 را بهعنوان نمونههای شایع گزارش کردند.
نمونههای منفی بسیاری در این تحقیق بدست آمد و نشان داد استفاده از بزاق ضریب اطمینان کمتری نسبت به بافت آلودهی سرطانی در تشخیص وجود ژنوتیپهای مختلف پاپیلوما ویروس دارد.
پرایمرهای استفاده شده در این تحقیق بر اساس پروتئینهای اولیهی E7 و E6 طراحی شده بود. اگرچه کمپیسی[1] در آمریکا نیز از همین پروتئینها برای تشخیص HPV استفاده کرده بود، اما نتایج بهدستآمدهی او نیز تنها ژنوتیپهای 16 و 18 را در نمونهها یافت.
نتیجهی به دست آمده در این مطالعه کاملاً مشابه نتایج آنیلیس[2] و همکارانش در آرژانتین است. گرچه آنان از روش RFLP – PCR و پرایمرهای My11 و My09 استفاده کردند ولی توانستند ژنوتیپهای 16 و 6 را در نمونهها بیابند.
البته تفاوتهای بدست آمده در نتایج حاصل میتواند به تفاوتهایی از جمله تغییر در شرایط جغرافیایی، نوع تغذیه، رعایت بهداشت دهان و دندان، مصرف یا عدم مصرف سیگار، قرار گرفتن در معرض مستقیم تابش خورشید و آلودگی هوا نیز مربوط باشد. در هر حال وجود ژنوتیپ 6 از ویروس پاپیلوما در نمونههای مثبت بیماران اشاره به راههای دیگر انتقال ویروس دارد.
HPV 6 عامل بروز زگیل تناسلی است که انتقال آن از طریق پوست به پوست و یا از طریق ارتباط دهانی- تناسلی صورت میگیرد و با هر روش آمیزشی قابلانتقال است. زگیل تناسلی نیز بهطور قابلرؤیت در تمام افراد بروز نمیکند، بلکه فقط 1 تا 5 درصد از افراد مبتلا به زگیل تناسلی، آلودگی قابلمشاهده دارند؛ بنابراین افراد آلوده بدون هیچ علامتی میتوانند سبب انتشار ویروس شوند. از سوی دیگر پس از بررسی پراکندگی و شیوع بیماری بین زنان و مردان، تعداد زنان مبتلا کمتر از مردان به دست آمد.
مطابق با این مطالعه، 3 نفر زن و 5 نفر مرد با ژنوتیپهای HPV+ شناسایی شدند، لذا به نظر میرسد احتمال آلودگی مردان از زنان بیشتر است، این در حالی است که تاکنون هیچ نوع بررسی در ایران بر روی جنسیت افراد و آلودگی با ویروس پاپیلوما صورت نگرفته بود. در سودان نیز نتایج بهدستآمده توسط بابیکر[3] و همکارانش برعکس نتایج بدست آمده است؛ یعنی میزان زنان مبتلا به سرطان دهان در اثر آلودگی با HPV نسبت به مردان بیشتر است. علت این تفاوت به نحوهی زندگی، عادات تغذیهای، شرایط آب و هوایی و حتی آمیزش جنسی اشاره دارد.
همچنین نمونههای HPV+ از نظر محل سکونت نیز مورد بررسی قرار گرفتند. بیشترین آمار مربوط به شهر تهران و سپس اسلامشهر بود. آخرین تحقیقات انجامشده توسط فاضلی و همکارانش، سیر تکاملی سرطان دهان را نشان داده ولی به گستردگی و شیوع آن در شهرهای مختلف اشارهای نداشته است. ضمناً این مطالعات مربوط به سال 83 میباشد و پس از آن بررسیهای مجدد آماری انجام نشده است. حال با توجه به رشد بیماری و حضور ژنوتیپهای HPV در نمونههای بیماران، بررسیهای بیشتر ضروری است.
ضمناً در این مطالعه فراوانی بیماری سرطان دهان در بین گروههای سنی مختلف نیز مورد بررسی قرار گرفت؛ طبق این تحقیق بیشترین آمار مبتلایان مربوط به گروههای سنی 30 تا 45 سال است و در افراد با سن کمتر از 30 سال هیچ نمونهی مثبتی یافت نشد. لازم به ذکر است در هیچکدام از پژوهشهای انجامشده سن افراد مورد بررسی قرار نگرفته بود.
اگرچه با افزایش سن و کاهش قدرت سیستم ایمنی بدن، شانس ابتلا به انواع سرطانها افزایش مییابد، اما مطابق با نتایج بدست آمده، خطر ابتلا به سرطان دهان، در سنین 30 تا 45 سال بیشتر است و پس از آن افراد بالای 60 سال نسبت به سایر گروهها در معرض خطر بیشتری قرار دارند.
نتیجهگیری:
با توجه به اطلاعات بهدستآمده، HPV6 و HPV16 در بروز سرطان دهان نقش دارند. شیوع HPV6 نیز با زگیل تناسلی مرتبط است که انتشار آن را از طریق روابط دهانی- تناسلی سریعتر و آسانتر میسازد. همچنین وجود ویروس پاپیلوما در افراد 30 تا 45 سال نسبت به سایر گروهها بیشتر گزارش شده است. لازم به ذکر است طبق مطالعه و تحقیق انجامشده، آمار مردان مبتلا به سرطان دهان در اثر پاپیلوما ویروس نسبت به زنان بیشتر است.
References:
1 -Adelstein D.J. and Rodriguez C.P. Human papillomavirus: Changing paradigms in oropharyngeal cancer. CurrOncolRep ;12(2): 115-120 .2010.
2– Al-Swiahb J.N., Huang C.-C., Fang F.-M., Chuang H.-C., Huang H.-Y., Luo S.-D., Chen C.-H., Chen C.-M. andChien C.-Y. Prognostic impact of p16, p53, epidermal growth factor receptor, and human papillomavirus in oropharyngeal cancer in a betel nut-chewing area.Arch Otolaryngol;136(5): 502-508 .2010.
3-American Cancer Society.Cancer Facts & Figures 2014. Atlanta, Ga: American CancerSociety; 2014.
4-Ang KK, Harris J, Wheeler R, et al. Human papillomavirus and survival of patients withoropharyngeal cancer. N Engl J Med.;363:24–35. 2010.
5-Arbabi Kalate F,Nosrat Zehi T, Bameri Z ,Rigi M.Detection of salivary human papilloma viruses 16 and 18 in smoker men in an Iranian population by pcr:A PILOT STUDY.2014
6-VanMonsjou HS, Balm AJ, van den Brekel MM &Wreesmann VB .Oropharyngealsquamous cell carcinoma: a unique disease on the rise? Oral Oncol, Vol. 46, pp. 780-785.2010
7-ANGIERO, F. et al. Frequency and role of HPV in the progression ofepithelial dysplasia to oral cancer.Anticancer Res, v. 30, n. 9, p. 3435-40,2010.
8-Baumann JL, Cohen S, Evjen AN, Law JH, Vadivelu S, Attia A et al .Humanpapillomavirus in early laryngeal carcinoma. Laryngoscope, Vol. 119, pp. 1531-1537.2011.
9-BouletG,HorvathC,Broeck DV, Sahebali S, BogersJ.Human papilloma virus:E6 and E7 oncogenes.Int J Biochem cell B 2007:39(11):2006-2011
10-Chaturvedi A, Engels E, Pfeiffer R, et al. Humanpapillomavirus and rising oropharyngeal cancerincidence in the United States. J ClinOncol2011.
11-Chaudhary AK, Singh M, Sundaram S, Mehrotra R. Role of humanpapillomavirus and its detection in potentially malignant andmalignant head and neck. Head Neck Oncol 2009.
12– Chow L.T., Broker T.R. and Steinberg B.M. The natural history of human papillomavirus infections of the mucosal epithelia.APMIS ;118(6-7): 422-449 .2010.
13-D’souza G, Agrawal Y, Halpern J, et al. Oralsexual behaviors associated with prevalent oralhuman papillomavirus infection.;.199:1263–9.2009.
14-D’Souza G, Kreimer AR, Viscidi R, et al. Case-control study of humanpapillomavirus and oropharyngeal cancer. N Engl J Med;356:1944–1956.2007.
15– D’Souza G, Zhang HH, D’Souza WD, Meyer RR, Gillison ML. Moderate predictive value of demographic and behavioral characteristics for a diagnosis of HPV16-positive and HPV16-negative head and neck cancer. Oral Oncol. 2010;46:100-4.
16-Duray A, Descamps G, Arafa M, Decaestecker C, Remmelink M, Sirtaine N et al .Highincidence of high-risk HPV in benign and malignant lesions of the larynx.Int JOncol, Vol. 39, pp. 51-59.2011.
17-Effiom OA, Adeyemo WL, Omitola OG, Ajayi OF, Emmanuel MM, GbotolorunOM . Oral squamous cell carcinoma: a clinicopathologic review of 233 cases in Lagos, Nigeria. J. Oral. Maxillofac. Surg. 66:1595-9.2008.
18-Esquenazi D, BussolotiFilho I, CarvalhoMda G, Barros FS.The frequency of human papillomavirus findings in normal oral mucosa of healthy people by PCR.Braz J Otorhinolaryngol.;76(1):78–84. 2010.
19-Fakhry C, Westra WH, Li S, Cmelak A, Ridge JA, Pinto H, et al. Improved survival of patients with human papillomavirus- positive head and neck squamous cell carcinoma in a prospective clinical trial. J Natl Cancer Inst. 2008.
20– Friedrich R.E., Sperber C., Jäkel T., Röser K. and Löning T. Basaloid lesions of oral squamous epithelial cells and their association with HPV infection and p16 expression. Anticancer Res ;30(5): 1605-1612 .2010.
21-Furniss C.S., McClean M.D., Smith J.F., Bryan J., Applebaum K.M., Nelson H.H., Posner M.R. and Kelsey K.T. Human papillomavirus 6 seropositivity is associated with risk of head and neck squamous cell carcinoma, independent of tobacco and alcohol use. Ann Oncol;20(3): 534-541.2009.
22-Fazeli Z, Abadi A,et al.death rate of head and neck cancer in Iran .2014.
23– Galan-Sanchez F. and Rodriguez-Iglesias M.A. Comparison of human papillomavirus genotyping using commercial assays based on PCR and reverse hybridization methods. APMIS ;117(10): 708-715 .2009.
24-Gillison M, Broutian T, Pickard R, et al.Prevalence of oral HPV infection in the UnitedStates,. JAMA 2012;307:693–703.2009-2010.
25-Gillison M.L., D’Souza G., Westra W., Sugar E., Xiao W., Begum S. and Viscidi R. Distinct risk factor profiles for human papillomavirus type 16 – positive and human papillomavirus type 16 – negative head and neck cancers. J Natl Cancer I ;100(6): 407-420 .2008.
26-Gillison ML, Broutian T, Pickard RKL, Tong Z, Xiao W, Kahle L, et al. Prevalence of oral HPV infection in the United States, 2009-2010. JAMA.;307(7):693–703. 2012.
27-Golzari S ,keykhabi M : consideration of different serotypes of HPV related to mouth in Iran carcinoma,2004
28– Goon P.K.C., Stanley M.A., Ebmeyer J., SteinsträsserL., Upile T., Jerjes W., Manuel Bernal-Sprekelsen M., Görner M. and Sudhoff H.H. HPV & head and neck cancer: a descriptive update. Head Neck Oncol;2009.
29-Hannisdal K, Schjolberg A, De Angelis PM, Boysen M & Clausen OP . Humanpapillomavirus (HPV)-positive tonsillar carcinomas are frequent and have afavourable prognosis in males in Norway. ActaOtolaryngol, Vol. 130, pp. 293-299.2011.
30– Heath S, Willis V, Allan K, et al: Clinically significant human papilloma virusin squamous cell carcinoma of the head and neck in UK practice.ClinOncol (R CollRadiol) 24(1):e18–e23.2012,
31-Haratian k ,ph.DMohseni meybodi A, ph.D, DETECTION OF High risk human papilloma virus DNA sequences in head and neck squamous cell carcinoma in IRAN FANCONI ANEMIA PATIENTS.virology department ,Pasteur institute of Iran .2009
32-Hocking JS, Stein A, Conway EL, et al: Head and neck cancer in australiabetween 1982 and 2005 show increasing incidence of potentially HPVassociatedoropharyngeal cancers. Br J Cancer, 104(5):886–891. 2011.
33-ISHIBASHI, M. et al. The prevalence of human papillomavirus in oralpremalignant lesions and squamous cell carcinoma in comparison tocervical lesions used as a positive control. Int J ClinOncol, v. 16, n. 6, p.646-53, 2011.
34-JALOULI, J. et al. Prevalence of viral (HPV, EBV, HSV) infections in oralsubmucous fibrosis and oral cancer from India.ActaOtolaryngol, v. 130,n. 11, p. 1306-11, 2010a.
35– JAYAPRAKASH, V. et al. Human papillomavirus types 16 and 18 in epithelial dysplasia of oral cavity and oropharynx: a meta-analysis, 1985-2010. Oral Oncol, v. 47, n. 11, p. 1048-54, 2011.
36-JEMAL, A. et al. Global cancer statistics.CA Cancer J Clin, v. 61, n. 2,p. 69-90Lambert R, Sauvaget C, de Camargo Cancela M, Sankaranarayanan R:Epidemiology of cancer from the oral cavity and oropharynx. EurJGastroenterolHepatol . 23(8):633–641., 2011.
37-Johnson-Obaseki S, McDonald JT, Corsten M, et al: Head and neck cancerin Canada: Trends 1992 to 2007. Otolaryngol Head Neck Surg,147(1):74–78.2012.
38-Koppikar P, de Villiers E, Mulherkar R. Identification of human papillomavirusesin tumors of the oral cavity in an Indian community. Int J Cancer;113:946–50. 2005.
39-Kreimer AR, Chaturvedi AK: HPV-associated oropharyngeal cancers–arethey 40-Laantri N, Attaleb M, Kandil M, Naji F, Mouttaki T, Dardari R et al . Humanpapillomavirus detection in moroccan patients with nasopharyngeal carcinoma.Infect Agent Cancer, Vol. 6, pp. 3.2011.
41– Lace MJ, Anson JR, Klussmann JP, et al.Human papillomavirus type 16 (HPV-16)genomes integrated in head and neck cancersand in HPV-16-immortalized humankeratinocyte clones express chimeric virus-cellmRNAs similar to those found in cervicalcancers. J Virol 2011;85:1645–54.2011.
42-Lajer CB, Garnaes E, Friis-Hansen L, et al. Therole of miRNAs in human papilloma virus(HPV)-associated cancers: bridging betweenHPV-related head and neck cancer and cervicalcancer. Br J Cancer. 2012.
43-Lambert R, Sauvaget C, de Camargo Cancela M, Sankaranarayanan R:Epidemiology of cancer from the oral cavity and oropharynx. Eur JGastroenterolHepatol 2011, 23(8):633–641.
44-Lassen P .The role of Human papillomavirus in head and neck cancer and the impacton radiotherapy outcome.RadiotherOncol. [Research Support, Non-U.S. Gov’tReview], Vol. 95, No. 3, pp. 371-80.2010.
45-Lee S Y, Cho N H, Choi E C, Baek S J, Kim W S, Shin D. H. et al. Relevance of humanpapilloma virus (HPV) infection to carcinogenesis of oral tongue cancer. Int. J. OralMaxillofac. Surg., Vol. 39, pp. 678–683.2010.
46-Lill C, Kornek G, Bachtiary B, et al: Survival of patients with HPV-positiveoropharyngeal cancer after radiochemotherapy is significantly enhanced.Wien KlinWochenschr, 123(7–8):215–221.2011.
47-Machado J, Reis PP, Zhang T, et al: Low prevalence of humanpapillomavirus in oral cavity carcinomas. Head Neck Oncol 2010.
48-Mannarini L, Kratochvil V, Calabrese L, Gomes Silva L, Morbini P, Betka J, etal.Human Papilloma Virus (HPV) in head and neck region: review of literature. ActaOtorhinolaryngol Ital. [Review], Vol. 29, No. 3, pp. 119-26.2009
49-Mashhadi Abbas Moshref : P53 and P63 Markers and their relation with HPV in mouth carcinoma , . medical university – Isfahan . 2012.
50-Menedenhall WM, Werning JW, Pfister DG. Treatment of head and neck cancer.In:DeVita VT, Hellman S, Rosenberg SA, eds. Cancer: Principles and Practice ofOncology. 9th ed. Philadelphia, Pa: Lippincott Williams & Wilkins;:729–780. 2011.
51-NasmanA ,Attner P , Hammarstedt L , Du J , Eriksson M , Giraud G . et al : Incidence of human papillomavirus ( HPV ) positive tonsillar carcinoma in Stockholm , Sweden : an epidemic of viral – induced carcinoma ? Int J Cancer ; 125 : 362 – 6 . 2009.
52-Nguyen NP, Chi A, Nguyen LM, Ly BH, Karlsson U, Vinh – Hung V. Human papillomavirus-associated oropharyngeal cancer: a new clinical entity. QJM . 2010;103:229-36.
53-Nick AkhlaghS,Saki N ,et.al.Different serotypes of papilloma virus in neck and head cancl in Imam Khomeini hospital in Ahvaz.2007.
54-PANNONE, G. et al. Evaluation of a combined triple method to detectcausative HPV in oral and oropharyngeal squamous cell carcinomas:p16 immunohistochemistry, Consensus PCR HPV-DNA, and in situhybridization. Infect Agent Cancer, v. 7. n. 4, 2012.
55-Pulte D, Brenner H: Changes in survival in head and neck cancers in thelate 20th and early 21st century: a period analysis. Oncologist 2010,15(9):994–1001.
56-Sartor MA, Dolinoy DC, Jones TR, et al.Genome-wide methylation and expressiondifferences in HPV(1) and HPV(-) squamouscell carcinoma cell lines are consistent withdivergent mechanisms of carcinogenesis.Epigenetics.2011.
57-Scapoli L , Palmieri A , Rubini C , Martinelli M , Spinelli G, Ionna F , et al : Low prevalence of Human papilloma virus in squamous – cell carcinoma limited to oral cavity proper . Mod pathol;22(3):366-72 . 2009.
58-Schymura MJ, Anderson RN, Yankey D, Edwards BK: Annual Report to theNation on the Status of Cancer, 1975-2009, featuring the burdenand trends in human papillomavirus (HPV)-associated cancersand HPV vaccination coverage levels. J Natl Cancer Inst,105:175–201.2013.
59-St Guily JL, Jacquard AC, Pretet JL, et al.Human papillomavirus genotype distribution inoropharynx and oral cavity cancer in France—the EDiTH VI study. JClinVirol 2011.
60– Sturgis EM, Ang KK: The epidemic of HPV-associated oropharyngealcancer is here: Is it time to change our treatment paradigms? J NatlComprCancNetw, 9(6):665–673.2011.
61-Sudhoff HH, Schwarze HP , Winder D , Steinstraesser L , Gorner M , Stanley M, et al . Evidence for a causal association for HPV in head and neck cancers .Eur Arch Otorhinolaryngol;268:1541-7.2011.
62-Sudhoff HH, Schwarze HP, Winder D, et al: Evidence for a causalassociation for HPV in head and neck cancers. Eur Arch Otorhinolaryngol, 268(11):1541–1547.2011.
63-Syrjanen S: The role of human papillomavirus infection in head and neck12] Silva KC, Rosa ML, Moyse N, Afonso LA, Oliveira LH,Cavalcanti SM. Risk factors associated with human papillomavirusinfection in two populations from Rio de Janeiro, Brazil. MemInstOswaldo Cruz 2009; 104(6): 885-91cancers. Ann Oncol.2010.
64-Turner DO, Williams-Cocks SJ, Bullen R, Catmull J, Falk J, Martin D, et al. High-risk human papillomavirus (HPV) screening and detection in healthy patient saliva samples: a pilot study. BMC Oral Health.2011..
[1]. Kimpisi
[2]. Anilis
[3]. Ali Yousef Babiker
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام