سندرم XP
Xeroderma Pigmentosum Syndrome
شاهین اسعدی (دانشجوی ژنتیک مولکولی)، مانوش توحیدی راد (کارشناس ارشد ژنتیک)، محمد مبلغ حسینی (دانشجوی کارشناسی ارشد ژنتیک)
نگارنده مسئول: شاهین اسعدی (Molecular Geneticist)
کلیاتی از سندرم XP
سندرم ایکس پی، اختلال نادر ژنتیکی پوستی است که با افزایش حساسیت DNA پوست به اشعه ماوراء بنفش خورشید همراه است و منجر به تخریب DNA پوست میشود. همانطور که میدانید منبع اصلی اشعه ماوراء بنفش، خورشید است، بنابراین علائم و نشانههای سندرم XP میتواند در هر منطقه که نور خورشید وجود دارد در بدن آشکار شود. اشعه ماوراء بنفش خورشید در مبتلایان سندرم XP، اغلب پوست، پلک و سطح چشم را تحت تأثیر قرار میدهد، اما ممکن است نوک زبان هم تحت تأثیر قرار گیرد، علاوه بر این حدود 25 درصد از مبتلایان سندرم XP دارای اختلالات عصبی مانند از دست دادن حس شنوایی هستند.
همچنین مبتلایان، 10000 برابر بیشتر از دیگران مستعد ابتلا به سرطان پوست از جمله کارسینومای سلول بازال، کارسینومای سلولهای سنگفرشی و ملانوم میباشند. علاوه بر این، مبتلایان سندرم XP، 2000 برابر بیشتر از دیگران مستعد ابتلا به سرطان چشم و سرطان بافتهای اطراف چشمی هستند. شایان ذکر است که همه این علائم تا قبل از 10 سالگی در فرد مبتلا به سندرم XP آشکار میشود.
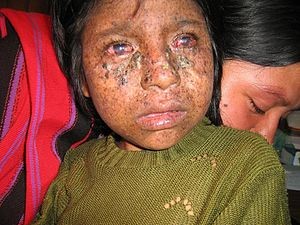
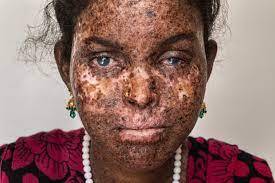
شکل 1: تصویر کودک مبتلا به سندرم XP
علائم و نشانههای سندرم XP
همانطور که ذکر شد، پوست افراد مبتلا به سندرم XP نسبت به اشعه ماوراء بنفش خورشید حساس بوده و DNA پوست آنها دچار آسیب میشود. علائم این بیماری ممکن است از فردی به فرد دیگر متفاوت باشد، ولی بیشترین اثرات را در پوست، چشم و سیستم عصبی اعمال میکند.
اثرات پوستی در سندرم XP
تقریباً نیمی از مبتلایان اگر در معرض نور آفتاب بهطور مستقیم قرار بگیرند حتی به مدت 10 دقیقه، پوست آنها دچار سوختگی شدید شده و تاولهای زخم توأم با درد را به همراه خواهند داشت. این سوختگی ممکن است در طی چند روز یا بیشتر از یک هفته، مشروط بر اینکه در مکان پوشیده و حفاظتشده از نور مستقیم آفتاب باشند، بهبود یابد. گاهی اوقات این سوختگی بهقدری شدید میشود که به نظر میرسد، این کودکان را مورد آزار و اذیت قرار دادهاند.
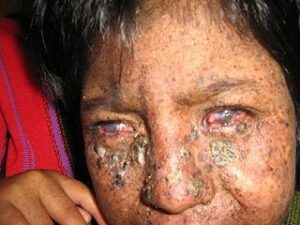
شکل 2: تصاویری دیگر از مبتلایان سندرم XP
در کودکان مبتلا به سندرم XP قبل از سن 2 سالگی، لکههای قهوهای مایل به سیاه (لنتیگوس) روی پوست ظاهر میشود. اگر کودک مبتلا در معرض نور آفتاب قرار بگیرد، لکههای لنتیگوس میتواند در تمام پوست ظاهر شود، اما اغلب این لکهها برای اولین بار در صورت پدیدار میشود. لنتیگوس نشانهای از آسیب پوست ترمیم نشده در اثر برخورد اشعه ماوراء بنفش است. افرادی که مبتلا به سندرم XP هستند اگر بهصورت مکرر در معرض نور آفتاب قرار بگیرند، دچار توسعه نقاط پیشسرطانی پوست شده و سریعاً به سرطان پوست مبتلا خواهند شد.
اثرات چشمی در سندرم XP
پلک و سطح چشم مبتلایان سندرم XP که در معرض نور خورشید قرار میگیرند، معمولاً در دهه اول زندگی آنان دچار اختلال میشود. ترس از نور در کودکان مبتلا به سندرم XP شایع است و این حالت اغلب در کودکی رخ میدهد. ملتحمه چشم یا کاسه سفیدی چشم، ممکن است التهاب ناشی از نور خورشید را نشان دهد. افراد مبتلا به سندرم XP، خشکی چشم را تجربه خواهند کرد و علائم خشکی چشم شامل احساس چیزی در چشم، سوزش و قرمزی ثابت چشم میباشد. خشکی چشم نیز میتواند باعث التهاب مزمن و کراتیت چشم گردد. همچنین کراتیت یا التهاب قرنیه نیز ممکن است در پاسخ به نور خورشید رخ دهد.
در موارد شدید، کراتیت میتواند باعث کدورت قرنیه و افزایش تراکم عروق خونی چشم شود، بنابراین ترکیب این اثرات پنهان در بینایی، ممکن است به کوری فرد مبتلا منجر شود. شایان ذکر است که پلک چشم مبتلایان با قرار گرفتن مکرر در معرض نور خورشید، ممکن است دچار آتروفی (پوسیده شدن پلک) شود و مژهها نیز ممکن است شروع به ریزش کنند که همین امر نیز به از دست دادن بینایی کمک میکند. سرطان پلکها، سرطان بافتهای اطراف چشم، سرطان قرنیه و صلبیه (قسمت سفیدی چشم) میتواند خیلی زود در طول زندگی مبتلایان سندرم XP رخ دهد.
اثرات عصبی در سندرم XP
تقریباً 25% از مبتلایان سندرم XP با توسعه نورودژنراتیو در سلولهای عصبی مواجه هستند. علائم این نورودژنراتیو عبارت از میکروسفالی یا اندازه کوچک سر، تغییرات ساختاری در مغز، کاهش یا عدم وجود رفلکسهای عمقی تاندونی، ناشنوایی حسی عصبی در فرکانس بالا بهصورت پیشرونده (ناشنوایی ناشی از آسیب اعصاب گوش داخلی)، اختلال شناختی، اسپاسم (سفتی عضلات اسکلتی)، آتاکسی (کنترل ضعیف ماهیچهها و عدم هماهنگی مناسب)، تشنج، مشکلات بلع و فلج شدن تارهای صوتی میباشد.
نئوپلازیس (سرطان) در سندرم XP
افراد مبتلا به سندرم XP، استعداد بیشتری نسبت به سرطانهای خاص دارند. خطر ابتلا به سرطان پوست غیرملانوم (بهعنوان مثال کارسینومای سلول بازال و کارسینومای سلولهای سنگفرشی) 10000 برابر بیشتر از جمعیت عمومی در بیماران زیر 20 سال مبتلا میباشد. متوسط سن اولین سرطان غیرملانوم برای مبتلایان سندرم XP حدود 9 سال است که 50 سال زودتر از جمعیت عمومی است. همچنین خطر سرطان ملانوم پوست برای مبتلایان سندرم XP حدود 2000 برابر بیشتر از جمعیت عمومی مردم است. متوسط سن شروع سرطان ملانوم پوست در مبتلایان حدود 22 سال است که 30 سال زودتر از جمعیت عمومی است.
نئوپلاسم حفره دهان و کارسینومای سلولهای سنگفرشی در نوک زبان مبتلایان سندرم XP بخصوص مبتلایانی که رنگ پوست تیره (سیاهپوست) دارند، شایعتر است. سرطانهای داخلی نیز در مبتلایان سندرم XP گزارش شده است که عبارتند از: گلیوبلاستوما از مغز، آستروساتیوما از نخاع، سرطان ریه بهویژه در مبتلایانی که سیگار مصرف میکنند، سرطان تیروئید، سرطان رحم، سرطان پستان، سرطان پانکراس، سرطان معده، سرطان کلیه، سرطان بیضهها و بهندرت سرطان خون (سرطان سلولهای سفید خون).
علتشناسی سندرم XP
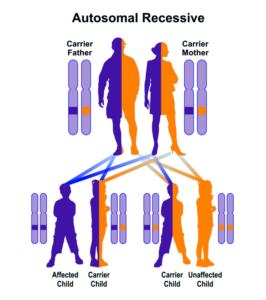
سندرم XP اختلال ژنتیکی پوستی است که از الگوی توارثی اتوزومال مغلوب پیروی میکند. سندرم XP براساس نوع ژنهای مؤثر در مکانیسم مولکولی به هفت گروه طبقهبندی میشود که عبارتند از:
سندرم XP نوع 1 (XPA)، سندرم XP نوع 2 (XPB)، سندرم XP نوع 3 (XPC)، سندرم XP نوع 4 (XPD)، سندرم XP نوع 5 (XPE)، سندرم XP نوع 6 (XPF)، سندرم XP نوع 7 (XPG).
برای ایجاد سندرم XP، به 10 ژن جهشیافته نیاز است که شامل موارد ذیل هستند:
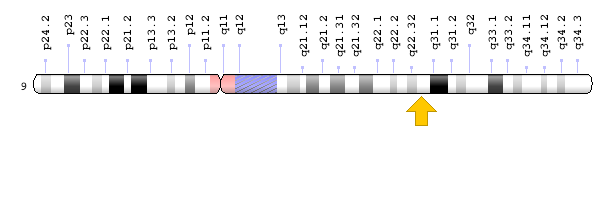
- ژن XPA که در بازوی بلند کروموزوم شماره 9 بهصورت 9q22.33 مستقر است.
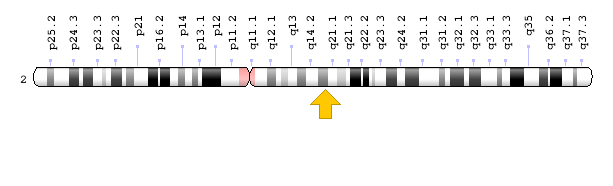
- ژن XPB یا ERCC3 که در بازوی بلند کروموزوم شماره 2 بهصورت 2q14.3 مستقر است.
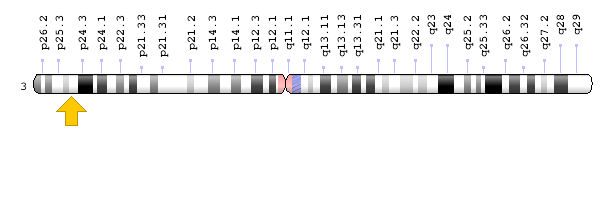
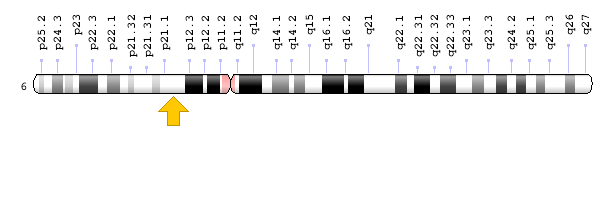
- ژن XPC که در بازوی کوتاه کروموزوم شماره 3 بهصورت 3p25.1 مستقر است.
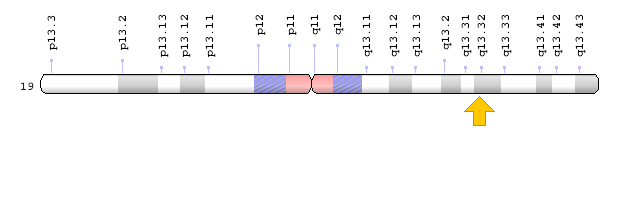
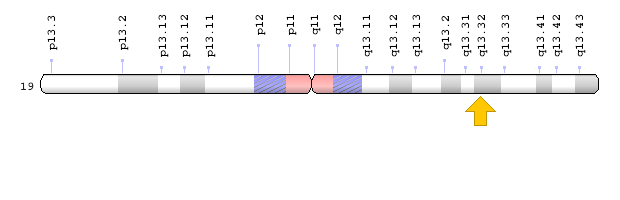
- ژن XPD یا ERCC2 که در بازوی بلند کروموزوم شماره 19 بهصورت 19q13.32 مستقر است.
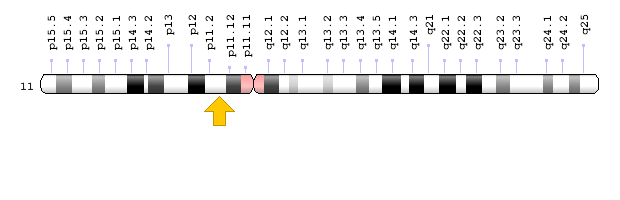
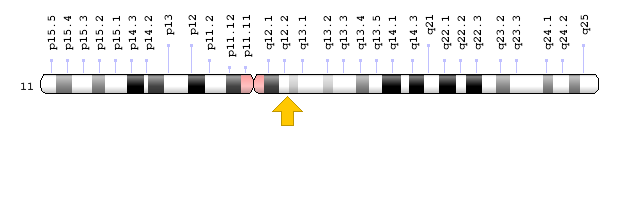
- ژن XPE یا DDB2 که در بازوی کوتاه کروموزوم شماره 11 بهصورت 11p11.2 مستقر است.
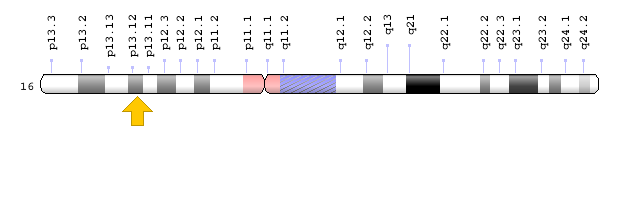
- ژن XPF یا ERCC4 که در بازوی کوتاه کروموزوم شماره 16 بهصورت 16p13.12 مستقر است.
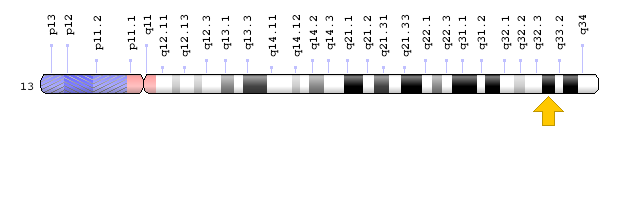
- ژن XPG یا ERCC5 که در بازوی بلند کروموزوم شماره 13 بهصورت 13q33.1 مستقر است.
- ژن ERCC1 که در بازوی بلند کروموزوم شماره 19 بهصورت 19q13.32 مستقر است.
- ژن POLH که در بازوی کوتاه کروموزوم شماره 6 بهصورت 6p21.1 مستقر است.
- ژن RAD2 که در بازوی بلند کروموزوم شماره 11 بهصورت 11q12.2 مستقر است.
لازم به ذکر است که پروتئین ناشی از بیان طبیعی این ژنها در ترمیم DNA پوست انسان، نقش برجستهای دارد و بنابراین هرگونه تغییر در ساختار این ژنها منجر به عدم ترمیم و ویرایش خطاها و شکافهای موجود در DNA پوست خواهد شد. همه جهشها در این ژنها به دلیل نقص در آنزیمهای ترمیم برش نوکلئوتیدی (NER) رخ میدهد که منجر به کاهش یا حذف این آنزیمها میشود. نقص در آنزیمهای ترمیم برش نوکلئوتیدی (NER)، باعث آسیب DNA در سلولهای انسان میشود و آسیب DNA در سلولهای فرد مبتلا به سندرم XP بهویژه در پوست، منجر به اختلال در عملکرد ژن P53 که در بیش از 50 درصد انواع سرطانها ردپایی از آن دیده میشود، خواهد شد و سرطان پوست ایجاد میشود.
شکل 3: نمای شماتیک از کروموزوم شماره 9 که ژن XPA در بازوی بلند این کروموزوم بهصورت 9q22.33 مستقر است
شکل 4: نمای شماتیک از کروموزوم شماره 2 که ژن XPB یا همان ERCC3 در بازوی بلند این کروموزوم بهصورت 2q14.3 مستقر است
شکل 5: نمای شماتیک از کروموزوم شماره 3 که ژن XPC در بازوی کوتاه این کروموزوم بهصورت 3p25.1 مستقر است
شکل 6: نمای شماتیک از کروموزوم شماره 19 که ژن XPD یا همان ERCC2 در بازوی بلند این کروموزوم بهصورت 19q13.32 مستقر است
شکل 7: نمای شماتیک از کروموزوم شماره 11 که ژن XPE یا همان DDB2 در بازوی کوتاه این کروموزوم بهصورت 11p11.2 مستقر است
شکل 8: نمای شماتیک از کروموزوم شماره 16 که ژن XPE یا همان ERCC4 در بازوی کوتاه این کروموزوم بهصورت 16p13.12 مستقر است
شکل 9: نمای شماتیک از کروموزوم شماره 13 که ژن XPG یا همان ERCC5 در بازوی بلند این کروموزوم بهصورت 13q33.1 مستقر است
شکل 10: نمای شماتیک از کروموزوم شماره 19 که ژن ERCC1 در بازوی بلند این کروموزوم بهصورت 19q13.32 مستقر است
شکل 11: نمای شماتیک از کروموزوم شماره 6 که ژن POLH در بازوی کوتاه این کروموزوم بهصورت 6p21.1 مستقر است
شکل 12: نمای شماتیک از کروموزوم شماره 11 که ژن RAD2 در بازوی بلند این کروموزوم بهصورت 11q12.2 مستقر است
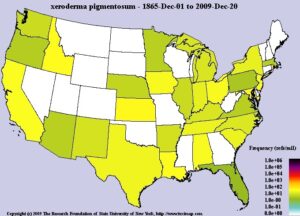
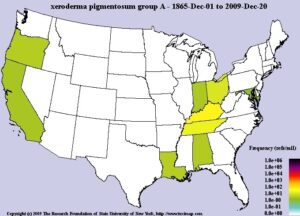
فراوانی سندرم XP
سندرم XP از الگوی توارثی اتوزومال مغلوب تبعیت میکند و مردان و زنان را به تعداد مساوی، تحت تأثیر قرار میدهد. برخی جهشهای ژن مرتبط با سندرم XP در نقاط خاصی از جهان شایعتر است. در ایالات متحده آمریکا و اروپا، شیوع فرکانس سندرم XP حدود 1 در 250000 و یا 1 در 1 میلیون تولد زنده است. در ژاپن سندرم XP بسیار شایع است و فرکانس آن، حدود 1 در 22000 تولد زنده میباشد. مناطق شمال آفریقا مانند تونس، الجزایر، مراکش، لیبی، مصر و شرق خاورمیانه مانند ترکیه، اسرائیل و سوریه نیز افزایش شیوع XP را نشان میدهد.
شکل 13: نمای شماتیک از الگوی توارثی اتوزومال مغلوب در سندرم XP
شکل 14: نمای شماتیک از نقشه فرکانس سندرم XP در جهان
تشخیص سندرم XP
تشخیص سندرم XP معمولاً براساس یافتههای فیزیکی از صورت و پوست بیماران و شرححال خانواده و خود مبتلایان انجام میپذیرد. برای تأئید تشخیص، نیاز به آزمایش ژنتیک مولکولی در ژنهای مؤثر سندرم XP میباشد.
مسیرهای درمانی سندرم XP
متأسفانه هیچ درمان قاطعی برای سندرم XP وجود ندارد، اما میتوان با حفاظت بیماران از برخورد اشعه ماوراء بنفش (UV) خورشید از میزان آسیبدیدگی و رنج بیماران کاست. پوشیدن لباسهای محافظ مانند کلاه، ماسک ضد UV، لباسهای آستین بلند، شلوار ضخیم و دستکشهای محافظ برای مبتلایان سندرم XP بسیار ضروری میباشد. کرمهای ضدآفتاب قوی و همچنین داشتن موهای بلند یا حداقل استفاده از موهای مصنوعی بلند نیز میتواند از مبتلایان سندرم XP محافظت کند. شایان ذکر است که همه این موارد تنها زمانی کاربرد دارند که فرد مبتلا به سندرم XP بهصورت خفیف یا متوسط بیماری مذکور را داشته باشد، فلذا در صورت شدید بودن سندرم XP، این افراد هرگز نبایستی در روز آفتابی یا اصلاً ساعات روشن روز، بیرون از محل سکونت خود تردد کنند و فقط میتوانند شبها بیرون از محل سکونت رفت و آمد داشته باشند.
شکل 15: نمای شماتیک از نقشه فرکانس سندرم XPA در جهان
میزان اشعه ماوراء بنفش محیط اطراف مبتلایان XP مانند خانه، مدرسه و محل کار باید با UV متر، تست شود تا برای این بیماران خطرناک نباشد. همچنین لامپهای هالوژنی، لامپهای فلورسانس و لامپهای بخار جیوه نیز بایستی از نظر میزان اشعه ماوراء بنفش، توسط UV متر تست شوند تا از بروز هرگونه آسیب احتمالی به پوست یا چشم بیماران مبتلا به سندرم XP جلوگیری شود. ازآنجاکه اشعه ماوراء بنفش میتواند از شیشه عبور کند، بنابراین بایستی شیشههای محل سکونت، محل کار، مدرسه و حتی اتومبیل هم بهصورت پلاریزه باشند یا از فیلم رادیولوژی حساس به UV استفاده شود تا باعث مسدود شدن ورود UV به داخل شوند.
ویتامین D یک ویتامین ضروری برای حفظ سلامت استخوانها میباشد. ویتامین D در تعامل UV با پوست سنتز میشود. ازآنجاکه افراد مبتلا به سندرم XP نمیتوانند در معرض نور خورشید قرار بگیرند، بنابراین اشعه UV به پوست آنها برخورد نخواهد کرد و ویتامین D نیز سنتز نخواهد شد. پس برای این افراد رژیم غذایی همراه با ویتامین D در نظر گرفته میشود.
مواد سرطانزا در دود سیگار مکانیسمی مانند اشعه ماوراء بنفش را ایجاد میکنند که میتواند به DNA آسیب وارد کند، بنابراین توصیه میشود مبتلایان سندرم XP نهتنها سیگار مصرف نکنند چون سرطان ریوی را توسعه میدهد، بلکه از معاشرت با کسانی که در نزدیکی آنها سیگار مصرف میکنند نیز اجتناب نمایند، چراکه حتی دود سیگار هم بهطور غیرمستقیم میتواند منجر به تشدید علائم بیماری در سندرم XP گردد.
مراقبت از پوست نیز بایستی هر 6 ماه تا 12 ماه و یا بیشتر در صورت لزوم، برای تشخیص ضایعات پیشسرطانی توسط متخصص پوست انجام پذیرد. همچنین مبتلایان سندرم XP نیز بایستی آزمونهای معمول چشم را توسط چشمپزشک جدی بگیرند. پلکها نیز باید برای افتادگی یا پژمردگی و چرخش به داخل چشم و یا سوزش چشم، مورد معاینه قرار بگیرند. علاوه بر این، غدههای خوشخیم در سطح چشم و قرنیه چشم برای ارزیابی کدورت احتمالی و خشکی چشم نیز باید مورد بررسی قرار بگیرند. برای اندازهگیری اشک و رطوبت اشک در مبتلایان سندرم XP از آزمون شیمر (Schirmer) استفاده میشود.
معاینات عصبی عمومی از جمله اندازهگیری دور پیشانی اوکسیپیتال (ارزیابی میکروسفالی)، ارزیابی رفلکس عمیق تاندونی، ارزیابی شنوایی حسی عصبی و ارزیابی بیماری نوروپاتی احتمالی بایستی در مبتلایان سندرم XP اعمال گردد.
ضایعات پوستی کوچک سرطانی را میتوان با انجماد در نیتروژن مایع درمان کرد. برای مناطق وسیعتر از پوستهای آسیبدیده، کرمهای موضعی مانند 5-فلورویوراسیل یا ایمیکویمود ممکن است مفید باشد. سرطان کوچک پوست در تنه و اندامها را میتوان با الکترود خشک یا کورتاژ، درمان کرد. سرطان عمیق یا تهاجمی پوست را میتوان با روش Mohs درمان کرد.
در موارد شدید، در بخشهای بزرگی از پوست ممکن است پیوند جایگزین انجام گردد. درمان با اشعه ایکس نیز ممکن است در درمان نئوپلاسم مفید باشد. ایزوترتینوئین رتینوئید خوراکی یا آسیترتین نیز میتواند از ایجاد نئوپلاسم های جدید در پوست جلوگیری کند، اما این داروها دارای عوارض جانبی مانند سمیت کبدی، افزایش میزان کلسترول، کلسیفیکاسیون، اختلال تاندونها و بسته شدن زودرس شفت استخوان در حال رشد، میباشند. داروهای رتینوئیدی مانند سایر داروها، در زمان بارداری برای سلامت جنین مضر بوده و میتواند اختلالاتی را در جنین به وجود آورد، بنابراین مصرف این داروها در زمان بارداری بههیچوجه توصیه نمیشود.
درمان اختلالات چشمی در سندرم XP نیز با استفاده از قطرههای چشمی برای مرطوب نگهداشتن قرنیه و محافظت در برابر التهاب خشکی چشم، امکانپذیر است. همچنین با استفاده از لنز نرم و مرطوب میتوان چشمها را در برابر ترومای مکانیکی ناشی از تغییر شکل پلک، محافظت کرد، اما بهتر است که ابتدا از درمانهای سادهتر شروع شود و در صورت نیاز ضروری از لنز استفاده گردد. سرطان پلکها و سرطان ملتحمه و سرطان قرنیه چشم را میتوان با عمل جراحی درمان کرد. در برخی موارد نیز، پیوند قرنیه برای اصلاح آسیبهای چشمی ناشی از UV و تیرگی قرنیه اعمال شده است. بااینحال، ممکن است سیستم ایمنی بدن پیوند قرنیه جدید را عامل بیگانه شناسایی کند و آن را پس بزند، بنابراین پیوند نیز برای همگان کارساز نخواهد بود.
اختلالات عصبی حسی شنوایی در مبتلایان سندرم XP را میتوان با سمعک تا حدودی بهبود بخشید. تأخیر شناختی در کودکان مبتلا به سندرم XP را میتوان با آموزشهای ویژه در مدارس امن از پرتو UV و حس همدردی اجتماعی با آنها، بهبود بخشید. در افراد مسنتری که مبتلا به سندرم XP هستند و تجربه افزایش آتاکسی، مشکلات بلع و اختلال تکلم دارند میتوان با صندلی چرخدار، لولههای تغذیه و مراقبتهای پرستاری بلندمدت، از رنج این بیماران کاست.
تاریخچه سندرم XP
این سندرم اولین بار در شهر وین اتریش در یک کتاب درسی پوست، نوشته موریز کاپوزی، سال 1870 توصیف گردیده است.
شکل 16: تصویر دکتر موریز کاپوزی، کاشف سندرم XP در سال 1870
References:
- ames، William; Berger، Timothy; Elston، Dirk (2005). Andrews’ Diseases of the Skin: Clinical Dermatology. (10th ed.). Saunders.
- Li، Lei (January 8، 2007). “Chapter 3 Nucleotide Excision Repair”. DNA REPAIR، GENETIC INSTABILITY، AND CANCER.
- E. C. Friedberg; G. C. Walker; W. Siede; R. D. Wood; R. A. Schultz; T. Ellenberger (2006). DNA repair and mutagenesis. Washington: ASM Press. p. 1118.
- Brooks PJ DNA Repair (Amst). 2014 March 2; 7(7):1168-79.
- Tamura D، DiGiovanna J J، and Kraemer K H. Xeroderma pigmentosum. In: Treatment of Skin Disease – Comprehensive Therapeutic Strategies، Third Edition; Mark G. Lebwohl، Warren R. Heymann، John Berth-Jones and Ian Coulson (eds). London، Saunders، Elsevier. 2010: 789-792.
- Brooks BP، Thompson AH، Bishop RJ، Clayton JA، Chan CC، Tsilou ET، Zein WM، Tamura D، Khan SG، Ueda T، Boyle J، Oh K S، Imoto K، Inui H، Moriwaki S، Emmert S، Iliff N T، Bradford P، Digiovanna J J، and. Kraemer K.H. Ocular manifestations of xeroderma pigmentosum: long-term follow-up highlights the role of DNA repair in protection from sun damage. Ophthalmology 2013;120 (7):1324-1336.
- Lai J-P، Liu T-C، Alimchandani M، Liu Q،، Aung PP، Matsuda K، Lee C-C R، Tsokos M، Hewitt S، Rushing EJ، Tamura D، Levens DL، DiGiovanna JJ، Fine HA، Patronas N، Khan SG، Kleiner DE، Oberholtzer JC، Quezado MM and Kraemer KH. The influence of DNA repair on neurologic degeneration، cachexia، skin cancer and internal neoplasms: autopsy report of four xeroderma pigmentosum patients (XP-A، XP-C and XP-D) Acta Neuropathologica Communications 2013: 1:4 DOI: 10.1186/2051-5960-1-4.
- Totonchy MB، Tamura D، Pantell M S، Zalewski C، Bradford، PT، Merchant SN، Nadol J، Khan S G.، Schiffmann R، Pierson TM، Wiggs E، Griffith AJ.، DiGiovanna J J، Kraemer K H and Brewer CC. Auditory analysis of xeroderma pigmentosum، 1971-2012: Hearing function، sun sensitivity and DNA repair predict neurologic degeneration. Brain 2013;136 (Pt 1):194-208.
- Digiovanna JJ and Kraemer KH. Shining light on xeroderma pigmentosum. J Invest Dermatol. 2012 Mar;132(3 Pt 2):785-96. doi: 10.1038/jid.2011.426. Epub 2012 Jan 5.
- Bradford PT، Goldstein AM، Tamura D، Khan SG، Ueda T، Boyle J، Oh K-S، Imoto K، Inui H، Moriwaki S-I، Emmert S، Pike K M، Raziuddin A، Plona TM، DiGiovanna J J، Tucker MA، and Kraemer KH. Cancer and neurologic degeneration in xeroderma pigmentosum: long term follow-up characterizes the role of DNA repair. J. Medical Genetics 2011;48:168-176.
- Christen-Zaech S، Imoto K، Khan SG، Oh K-S، Tamura D، DiGiovanna JJ، Boyle J، Patronas NJ، Schiffmann R، Kraemer KH and Paller AS.Unexpected occurrence of xeroderma pigmentosum in an uncle and nephew. Arch Dermatol. 2009 Nov; 145(11): 1285–1291.
- Kraemer KH، Patronas NJ، Schiffmann R، Brooks B P، Tamura D، and DiGiovanna JJ. Xeroderma pigmentosum، trichothiodystrophy and Cockayne syndrome: a complex genotype-phenotype relationship. Neuroscience 2007;145:1388–1396.
- Zghal M، et al. A whole family affected by xeroderma pigmentosum: clinical and genetic particularities. Ann Dermatol Venereol. 2003;130:31-36.
- Wesiberg NK، Varghese M. Therapeutic response of a brother and sister with xeroderma pigmentosum to imiquimod 5% cream. Dermatol Surg. 2002;28:513-23.
- Nelson BR، et al. The role of dermabrasion and chemical peels in the treatment of patients with xeroderma pigmentosum. J Am Acad Dermatol. 1995;32:623-26.
- Kondoh M، et al. Siblings with xeroderma pigmentosum complementation group A with different skin cancer development: importance of sun protection at an early age. J Am Acad Dermatol.1994;31:993-96.
https://medlineplus.gov/genetics/condition/xeroderma-pigmentosum/
https://medlabnews.ir/%d8%b3%d9%86%d8%af%d8%b1%d9%85-%d8%af%d8%a7%d9%88%d9%86-3/
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام