درباره اهدای خون بیشتر بدانیم
(قسمت اول)
علي اصغر صفري فرد، كارشناس ارشد خون شناسي و بانك خون
خون، زندگی
خون، مايع حيات بخشي است كه در رگهاي بدن جريان دارد تا مواد غذايي و اكسيژن را به تمام سلولهاي بدن برساند و مواد زائد را از آنها دور نماید. در واقع خون با عمل تلمبهای قلب در بدن به گردش درمیآید و با گذشتن از کنار تک تک سلولها، مواد غذایی و اکسیژن را از دستگاه گوارش و تنفس میگیرد و به سلولهای بدن میرساند و از طرف دیگر مواد دفعی سلولها را برای دفع به كليهها، كبد و ششها حمل میكند.
خون یک بافت زنده است که از دو بخش زير تشکیل یافته است:
بخش مایع یا پلاسما: یک مایع زرد کهربایی است که حاوی آب، املاح، مواد غذایی، هورمونها، مواد انعقادی و سایر مواد محلول میباشد و حدود 55% حجم خون را تشکیل میدهد. بيشتر مواد شيميايی لازم برای زنده ماندن سلولها در پلاسما حل شدهاند؛ مانند غذا، اکسيژن و املاح که همگی آنها ناگزير بايد از راه خون به سلولها رسانده شوند. مواد زائد توليد شده در سلولها نيز برای دفع از طريق پلاسما به اندامهای دفعی منتقل ميشوند. هورمونها، عوامل شيميايی تنظيم کننده و عوامل انعقادی نيز در پلاسما محلول میباشند. فراوانترين ماده حل شده در پلاسما را گروهی از پروتئينهای پلاسما شامل آلبومينها و گلوبولينها تشکيل میدهند. آلبومينها به افزايش قوام خون کمک میکنند، گلوبولينها باعث دفاع بدن در برابر عفونتها ميشوند و فيبرينوژن يک عامل ضروری در روند انعقاد خون است. کلیهها و دستگاه گوارش نقش اساسی را در تنظیم ترکیب پلاسما بر عهده دارند؛ یعنی از طریق تنظیم میزان جذب و دفع آب، املاح و سایر مواد غذایی و انتقال آنها به درون رگها ترکیب پلاسما را تنظیم مینمایند.
بخش سلولی: سلولهای خون حدود 45% حجم خون را تشکیل میدهند و خود شامل سه دسته سلول میباشند:
- گلبولهای قرمز: سلولهايی هستند که از دو طرف مقعر بوده و در مشاهده، مرکزشان نازک و کنارههايشان ضخيمتر است. کار اصلی آنها انتقال اکسيژن از ششها به سلولهای بدن برای استفاده سلولها و برداشت دی اکسيد کربن از سلولها و حمل آنها به ششها برای دفع به محيط خارج از بدن میباشد. اين کار به کمک نوعی رنگدانه قرمز رنگ بنام هموگلوبين که در درون گويچههای سرخ قرار دارد، صورت میگيرد. خون رنگ اسطورهای خود را مديون هموگلوبين است. شکل بخصوص گويچهها همراه با فراوانی تعداد آنها باعث افزايش سطح نقل و انتقال اکسيژن و دی اکسيد کربن میشود، به گونهای که وسعت ناحيه تبادل را از وسعت يک زمين فوتبال نيز فراتر ميبرد.
- گلبولهای سفید: گلبولهاي سفيد به دو گروه اصلي تقسيم ميشوند: گلبولهاي سفيد گرانولدار و گلبولهاي سفيد فاقد گرانول. انواع گرانولدار به سه گروه “نوتروفيل، ائوزينوفيل و بازوفيل” و انواع فاقد گرانول به دو گروه ” منوسيت و لنفوسيت” تقسيم ميشوند. اهميت کار گويچههای سفيد در بدن، کمتر از گويچههای سرخ نيست. آنها به شيوههای گوناگونی در برابر حمله موجودات ذرهبينی به بافتها و يا به جريان خون، از بدن دفاع میکنند. برای نمونه، نوتروفيلها و منوسيتها ميکروبها را بلعيده و سپس آنها را هضم میکنند که به اين عمل فاگوسيتوز يا ذرهخواری میگويند و گروهي از لنفوسيتها به نام لنفوسيتهای نوع B، هنگام ورود ميکروبها به بدن شروع به توليد فعال آنتيبادي اختصاصی ضد آن ميکروبها مینمايند تا بدن را نسبت به بيماريهای عفونی خاص ايمن سازند.
- پلاکتها: پلاکتها اجزاي سلولي کوچکی هستند که در عمل انعقاد خون شرکت میکنند. پس از ايجاد يک ضايعه خونريزی دهنده، پيش از هر چيز، پلاکتها در نقطه آسيب ديده، حالت چسبنده به خود گرفته و شروع به تجمع میکنند و به زودی يک صفحه پلاکتی نرم اما موقت برای مسدود کردن محل خونريزی درست میکنند، ولی برای پايا شدن انعقاد خون به چيز بيشتری نياز داريم؛ همزمان با اتفاقات بالا، فاکتورهای انعقادی خاصی به درون پلاسما آزاد میگردند که در نهايت با فعال کردن فيبرينوژن و ساير فاکتورهای انعقادی غيرفعال و از قبل آماده موجود در درون پلاسما، ژل فيبروزی ويژهای بنام “فيبرين” را شکل میدهند و به اين ترتيب عمل انعقاد خون کامل میشود.
توليد سلولهای خونی
در یک انسان بالغ، مغز استخوان بخش عمده خونسازی در بدن را بر عهده دارد. در دوران جنینی بخشهای دیگری از جمله کبد و طحال نیز در خونسازی نقش دارند، اما به تدریج با تولد و بلوغ، مغز استخوان نقش اساسی را بر عهده خواهد داشت. برخي از سلولهاي خوني مانند لنفوسيتها در غدد لنفاوي هم توليد ميشوند.
خون، یک سیزدهم وزن بدن هر فرد را تشکیل میدهد. بر این اساس شخص بالغ با وزن حدود 70 كيلوگرم به طور متوسط در حدود 5 ليتر خون دارد. در واقع مقدار خون هر شخص با وزن بدنش تناسب دارد به طوري كه مقدار خون به ازای هر کیلوگرم وزن بدن در آقایان70 ميليليتر و در خانمها 65 ميليليتر میباشد. در هر ميلیمتر مکعب از خون که چیزی معادل يک قطره خون میباشد، تقريباً 5 ميليون گويچه سرخ، 7500 گويچه سفيد و 300 هزار پلاکت وجود دارد. جالب است بدانيم كه به ازاي هر 600 گلبول قرمز، يك گلبول سفيد و حدود چهل عدد پلاكت وجود دارد. با اهداي خون در حدود 450 سيسي، هيچ مشكلي متوجه فرد نبوده و در عرض 12 تا 24 ساعت قسمت مايع خون و در عرض سه تا چهار هفته عناصر سلولي خون جايگزين ميگردد.
عمر سلولهای خونی
گويچههای سرخ فقط تا 4 ماه عمر میکنند و عمر گويچههای سفيد از اين هم کوتاهتر است. در واقع دامنه عمر گويچههای سفيد خيلی متفاوت است: از حدود چند روز برای انواع دانهدار تا بيش از 6 ماه برای انواع غير دانهدار. سلولهای خونی که با گذشت زمان پیر و فرسوده شدهاند در کبد و طحال تخریب میشوند و از بین میروند تا سلولهای جوان و تازه نفس وارد رگها شوند.
ضرورت اهدای خون
خون سالم، نجات دهنده زندگی است. همه روزه، در سراسر جهان بسياری از افراد به خون و فرآوردههای خونی نياز دارند، به طوري که از هر سه نفر مردم دنيا، يک نفر در طول زندگی احتياج به تزريق خون و فرآوردههای خونی پيدا میکند.
بارزترين مثال برای موقعيتهايي که در آن نياز مبرم به خون پيدا میشود عبارت است از زمان بروز حوادث و سوانح گوناگون نظير تصادفات رانندگی، سوختگیها و اعمال جراحی. همچنين خانمهای باردار در حين زايمان، نوزادان و بخصوص نوزادان نارسی که به زردی دچار میشوند، نيازمند به خون میباشند. از طرفی بيماران مبتلا به سرطان که تحت شيمی درمانی يا اشعه درمانی قرار دارند هم از مصرف کنندگان خون و فرآوردههای آن هستند. بسياری از ديگر بيماران، مانند بيماران تالاسمي و هموفيلي نيز ناگزيرند برای بهره مندی از يك زندگی نسبتاً طبيعی برای تمامی عمر به شکل منظم خون يا فرآوردههاي خوني دريافت نمايند. در سراسر جهان هر سال 600 هزار مادر در اثر پيامدهاي حاصل از حاملگي جان خود را از دست ميدهند. حدود 25 درصد از اين مرگها به خاطر از دست دادن خون است و بسياري از اين زنان اگر خون سالم در اختيارشان قرار ميگرفت زنده ميماندند.
در هر ثانيه يك نفر از ساكنان كره زمين از همه سنين و تمام نژادها براي ادامه حيات به انتقال خون نياز دارند. دلايل نياز براي انتقال خون متفاوت بوده، اما نياز به خون و فرآوردههاي خوني به صورت مداوم وجود داشته و به طور مرتب هم در حال افزايش است. هم چنانكه كشورهاي در حال توسعه امكانات تشخيصي و درماني خود را در مورد درمان بيماريهاي گوناگون، مانند انواع سرطانها گسترش ميدهند، بيشتر به تزريق خون احتياج پيدا كرده و اين نياز هم به طور مستمر افزايش مييابد. همين طور پيشرفتهاي فنآوري در كشورهاي صنعتي و پيشرفته باعث ميگردد كه اقدامات درماني جديد ابداع شده و به تبع آن نياز به خون و فرآوردههاي خوني بيشتر گردد.
در حال حاضر، با وجود پيشرفتهای چشمگير در زمينه علم پزشكي هنوز هيچگونه جايگزين مصنوعی برای خون ساخته نشده است و فقط خونی که توسط انسانهای نيكوکار اهدا میشود، میتواند جان انسانهای ديگر را از مرگ نجات بخشد. عدم وجود جايگزين مناسب برای خون، محدود بودن مدت زمان نگهداری خون و فرآوردههای خونی و هميشگی بودن نياز به خون و فرآوردههای آن سبب شده تا اهدای خون از اهميت و جايگاه ويژهای برخوردار شود.
معمولاً به دنبال بروز خونریزی، دستگاه خونساز فعال شده و شروع به جایگزین کردن خون از دست رفته میکند، اما در مواردی که خونریزی خیلی شدید باشد، یا در برخی بیماریهایی که دستگاه خونساز بدن را درگیر میکنند، سیستم خونسازی قادر به جایگزینی خون از دست رفته نیست. در چنین شرایطی، تنها اهدای خون توسط یک داوطلب سالم و تزریق خون او میتواند در لحظات مرگ و زندگی، نجاتبخش یک انسان نیازمند باشد.
شما ممکن است در تعطيلات نوروزی و يا تعطيلات تابستانی آنقدر مشغول برنامه ريزی برای اوقات فراغت خود و ترتيب دادن مسافرتها و برنامههای تفريحی شوید که در آن روزهای خاص از اهدای خون غافل شوید، اما هيچگاه نبايد فراموش کنيد که بيماری، سوانح و تصادفات هرگز تعطيل پذير نيستند و مطمئن باشيد که سازمان انتقال خون در کنار بيماران نيازمند، در همه اين روزها، بیصبرانه منتظر حضور شما خواهد بود.
گروههاي خوني
تصویر شماره 1: کارل لند اشتاینر
شاید وقتی پروفسور کارل لندشتاینر، پزشک اتریشی سرگرم آزمایش روی گروههای خونی بود، هرگز فکر نمیکرد که نتیجه پژوهشهایش چه نقش ارزشمندی را در نجات زندگی انسانها بازی خواهد کرد. کشف گروههای خونی و امکان انتقال خون از فرد سالم به فرد بیمار، که جایزه نوبل و عنوان پدر طب انتقال خون را برای اين دانشمند به همراه داشت، منجر به نجات زندگی میلیونها بیمار از طریق دریافت خونهای اهدایی گردید.
گروه خوني اصلي
تفاوت گروههاي خوني مختلف به وجود يا عدم وجود پروتئينهای ويژهای به نام آنتيژن كه در فارسي “پادزا” يا “پادگن” ناميده ميشوند، برميگردد. پادگن يا آنتیژن مادهاي است که میتواند بدن را برای ساخت پادتن تحريک نمايد. تقريباً تمامی موادی که به شکل آنتیژن عمل میکنند، پروتئينهای خارجی هستند که از راه عفونت، تزريق و يا روشهای ديگر وارد بدن میشوند. “پادتن” يا آنتیبادی مادهاي است که در پاسخ به تحريک يک آنتیژن در بدن ساخته شده و با آن واکنش نشان میدهد.
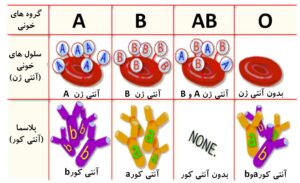
تصویر شماره 2: آنتيژن و آنتیبادیهای گروه خوني ABO
آنتيژنهاي گروههاي خوني بر سطح گلبولهای قرمز قرار دارند و شامل دهها نوع ميشوند. مهمترين گروه خونی، گروه خونی ABO است. مهمترين آنتيژنهاي گروه خوني ABO، آنتيژنهاي A و B ميباشند. برخی افراد آنتیژن نوع A، برخی نوع B، برخی هر دو آنتیژن A و B را دارا هستند و برخی نيز هیچيك از اين آنتیژنها را ندارند كه به گروه خوني O معروف ميباشند. به اين ترتيب افراد مختلف در گروههای خونی AB ، B، A و O قرار میگيرند.
بايد توجه داشت كه حيوانات و انسان علاوه بر داشتن آنتیژنهای گروههای خونی بر سطح خود، ممکن است واجد آنتیبادی بر علیه آنتیژنهای گروه خونی که خود فاقد آنها نیز هستند، باشند؛ مثلاً افرادی که گروه خونی آنها A است، در سرم خود آنتیبادی بر ضد آنتیژن B دارند. همچنين افرادی که گروه خونی آنها B است در سرم خود آنتیبادی بر ضد آنتیژن A دارند. واجدين گروه خوني AB فاقد هر گونه آنتيبادي بوده و دارندگان گروه خوني O داراي آنتيبادي بر عليه آنتيژنهاي A و B هستند.
بروز آنتیژنهای گروههای خونی تحت کنترل ژنهای خاصی است و به ارث رسيدن آنها از قوانین ژنتيك تبعیت میکند، بنابراين گروه خونی شما به آن چه كه از والدين خود به ارث بردهايد، بستگي دارد. درصد توزيع گروههاي خوني در جمعيتهاي مختلف، متفاوت است. در ایران گروه خونی 38% افرادO ، 33% افرادA ، 22% افراد B و 7% افراد AB میباشد. همه گروههای خونی با هم سازگار نيستند. دانسـتن گروه خونی هنگام دریـافـت و یـا پـیـوند عضـو از اهـمیت بالایی برخوردار است. دریافت خون نـامتـجــانس و ناسازگار میتواند به واکنش شدید ایمنی و تخریب گسترده گلبولهای قرمز، افت فشار خون، نارسایی کلیوی، شوک، لخته شدن خون، حـمـله قلبی، تشكيل لخته خون در ريه، سکته مغزی و حتی مرگ گيرنده خون بیانجامد.
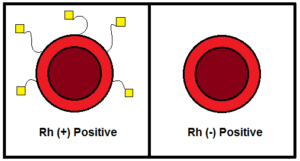
سیستم RH
در سال 1940، “لندشتاینر” كه كاشف گروههاي اصلي خون بود، به همراه دستيار خود، “وینر” نشان دادند علاوه بر گروه خوني ABO، سيستم ديگري به نام Rh (ار- هاش) نيز وجود دارد. هر فردي كه عامل Rh را روي گلبولهاي قرمز خود داشته باشد Rh مثبت و اگر نداشته باشد Rh منفي است. حدود 85 تا 90% ايرانيان Rh مثبت و مابقي Rh منفي هستند.
تصویر شماره 3: سیستم RH
آنتيباديهای غير منتظره
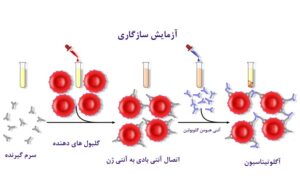
ممکنست آنتيباديهای کمياب ديگری هم علاوه بر آنتيباديهاي ضد گروههاي خوني ABO و Rh، در سرم افراد مختلف وجود داشته باشد. اين آنتيباديها بر ضد آنتیژنهای نايابی که ممکن است روی سطح گويچههای سرخ پراکنده باشند، ساخته شدهاند، مانند گروههای كل، دافی و … . با آن که اغلب، ما انتظار نداريم در سرم افراد چنين آنتیبادیهايی را مشاهده کنيم، با اين حال وجود آنها به نوبه خود واجد اهميت است، به همين دليل زمانی که دستور تزريق خون داده میشود و خون بيمار تعيين گروه میشود، سرم او نيز از لحاظ وجود آنتيباديهای غير منتظره بر ضد آنتیژنهای گويچههای سرخ دهنده، آزمايش میشود. گويچههای سرخ دهنده به سرم بيمار گيرنده خون نزديک میشوند، در صورت ايجاد واکنش (به هم چسبيدگی و يا انهدام سلولها) از تزريق آن خودداری میگردد. به اين آزمايش، سازگاري گروههاي خوني يا “کراس مچ” میگويند.
سازگاری گروههای خونی
گروه خونی A میتواند به گروههای AB و A خون اهدا کند و از گروههای خونی A و O خون دریافت کند. گروه خونی B میتواند به گروههای AB و B خون اهدا کند و از گروههای خونی B و O خون دریافت کند. گروه خونی AB، تنها میتواند به گروه خونی AB خون اهدا کند، ولی از تمام گروههای خونی میتواند خون دریافت کند. گروه خونی O، به تمام گروههای خونی میتواند خون اهدا کند، اما فقط میتواند از گروه خونی O خون دریافت کند.
تصویر شماره 4: آزمایش سازگاری
گويچههای سرخ گروه خونی O هيچ آنتیژنی ندارند و دهنده عمومی محسوب ميشوند، بنابراين در مواقع اضطراری میتوان خون گروه O را به هر گروه خونی ديگری تزريق نمود. در يک حادثه منجر به خونريزی شديد، زمان بسيار مهم است و گاه نبايد منتظر پيدا کردن خون همگروه ماند و گاهی جايز نيست حتی برای تعيين گروه خونی خود مصدوم نيز وقت را تلف کرد. در اين گونه موارد، در دسترس بودن خون گروه O میتواند تنها راه نجات باشد. از طرفی ديگر فردی با گروه خونی AB میتواند در مواقع اضطراری با خيالی آسوده از همه گروههای خونی ديگر، خون دريافت کند (گيرنده عمومی)، زيرا پلاسمای گروه خونی AB بر ضد هيچ يک از گروههای خونی ديگر آنتيبادي ندارد. با همه اينها، در شرايط عادی، تمامی خونهايی که برای تزريق بکار میبريم بايد با خون گيرنده آن، همگروه باشد و علاوه بر آن آزمايش سازگاری (کراس مچ) نيز برای آنها انجام شده باشد.
اهمیت گروههای خونی
اهميت گروههای خونی زمانی مشخص میشود که فرد نياز به تزريق خون پيدا کند و مجبور شويم به او خون تزريق کنيم. دراين صورت اگر گويچههای سرخ دهنده، آنتیژنی داشته باشد که در پلاسمای گيرنده، آنتيبادي ضد آن وجود داشته باشد، اين گويچهها پس از تزريق، به سرعت به هم چسبيده و نابود میشوند و علاوه بر عدم کارآيی، باعث ايجاد عوارض شديد و يا حتی مرگ گيرنده خواهند شد.
پس از ورود خون ناسازگار به رگ فرد گيرنده، آنتیبادیهاي موجود در خون وي به آنتیژنهای موجود در سطح گلبولهای قرمز بیگانه (فرد دهنده) متصل ميشوند. در اين حال روند تخريب گلبولهاي قرمز شروع شده و گلبولهاي قرمز پاره ميشوند. علائم اوليه تزريق خون ناسازگار شامل لرزش بدن، فلج، تشنج، انعقاد داخل عروقی، تب و پیدایش هموگلوبین در ادرار است. اقدامات فوري براي درمان واکنشهای انتقال خون شامل متوقف کردن انتقال خون و زیاد کردن حجم ادرار با كمك داروهاي خاص میباشد، چرا که تجمع هموگلوبین در کلیه ممکن است موجب اختلال عملكردي كليه و از بين رفتن اين عضو مهم بدن گردد. اگر اقدامات درماني فوري صورت نگيرد، ممكن است باعث مرگ هم گردد.
درباره اهدای خون بیشتر بدانیم (5)
درباره اهدای خون بیشتر بدانیم ( قسمت ششم)
https://medlabnews.ir/%d8%a7%d9%87%d8%af%d8%a7%db%8c-%d8%ae%d9%88%d9%86-3/
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام