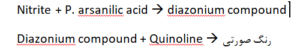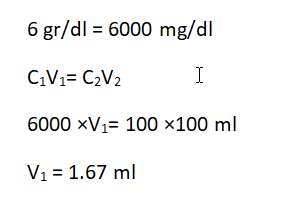کاهش 70 درصدی خطاهای آزمایشگاهی با دانستنیهای قبل از آنالیز
دکتر حبیباله گلافشان، عضو هیئت علمی دانشگاه علوم پزشکی شیراز
طرز نگهداری نوارهای ادرار و منابع خطا در واکنشهای رنگی آن
قسمت هفتم
اسمولاليتي و وزن مخصوص
اسمولاليتي و وزن مخصوص ادرار بازتابي از غلظت مواد حل شده در ادرار است، اما حاوي اطلاعات يكسان نميباشند. اسمولاليتي در ارتباط با تعداد يونها در ادرار بوده در حالي كه وزن مخصوص نه تنها به تعداد يونها، بلكه با وزن مولكولي آنها نيز رابطه دارد. اســــــمولاليتي بازتاب بهتري از قدرت رقيق سازي و غليظ سازي ادرار بدست ميدهد، زيرا تحت اثر موادي مانند گلوكز، پروتئين، دكستران و ماده حاجب عكسبرداري قرار نميگيرد. وزن مخصوص و اسمولاليتي داراي يك رابطه خطي هستند؛ بدين مفهوم كه هر واحد وزن مخصوص تقريباً معادل mosm40 (ميلي اسمول) است؛ براي مثال وزن مخصوصهاي 1/010 و 1/020 و 1/030به ترتيب معادل 400 و 800 و 1200 mosm/kg water خواهد بود. (دو رقم اعشار وزن مخصوص را در عدد 40 ضرب كنيد تا حدود اسمولاليتي مشخص گردد).
اسمولاليتي(اسمولاريته) ادرار
اسمولاريته ادرار در يك شخص سالم با غذاي نرمال mosm/kg 500-850 ميباشد. كليه توانايي دارد كه ادراري با اسمولاليتي 80-40 در پرنوشي و 1400-800 ميلي اسمول در بيآبي توليد كند. در نارسايي پيشرفته كليه ممكن است اسمولاليتي ادرار به 285 برسد كه شبيه اسمولاليتي فيلتراي پلاسما توسط گلومرول بوده و بازتابي از ناتواني كليه براي رقيق سازي و غليظ سازي ادرار است. در اين موارد وزن مخصوص ادرار حدود 1/010 ميگردد كه به آن ايزوستنوري (isosthenuria) گفته ميشود كه در يك زمينه نارسايي كليه مطرح كننده آسيب شديد به سلولهاي توبولار نفرونهاست.
وزن مخصوص آب مقطر يك است و يك شخص سالم با نوشيدن مايعات به اندازه كافي، ادراري با وزن مخصوص 1/022 – 1/016در 24 ساعت توليد ميكند. بهرحال كليه اين توانايي را دارد كه وزن مخصوص ادرار را در گستره 1/035 – 1/003 در پرنوشي و بيآبي تنظيم كند. چنانچه يك نمونه راندوم ادرار داراي وزن مخصوص 1/023 يا بالاتر باشد ميتوان نتيجه گرفت كه قدرت غليظ سازي كليه خوب است. چنانچه وزن مخصوص ادرار به كمتر از 1/007 افت كند اصطلاح هايپوستنيوري (Hyposthenuria) بكار ميرود.
گاهي وزن مخصوص ادرار در افراد مبتلا به ديابت بيمزه به 1/001 يعني نزديك به آب ميشود. دفع ادرار با وزن مخصوص كم در طولاني مدت در اختلالاتي مانند پايلونفريت (pyelonephritis)، گلومرلونفريت و آنمي داسي شكل مشاهده ميگردد، در حالي كه ادرار غليظ در بيآبي، كم كاري غده فوق کلیه، بيماريهاي كبدي و نارسايي احتقاني قلب مشاهده ميشود. پلياوري (حجم بيشتر از 2/5 ليتر ادرار در روز) با كاهش وزن مخصوص بيانگر دفع آب (water diuresis) و با وزن مخصوص بالا يا نرمال مطرح كننده دفع املاح همراه با آب (salt diuresis) از قبيل ديابت مليتوس ميباشد.
وزن مخصوص ادرار به شيوههاي زير مورد سنجش قرار ميگيرد:
- يورينومتر يا هيدرومتر (Urinometer)
- رفراكتومتر (Refractometer)
- نوار ادراري (Reagent strip)
- نوسان فركانس امواج صوتي (Harmonic oscillation densitometer)
- روش سقوط قطره (Falling drop method)
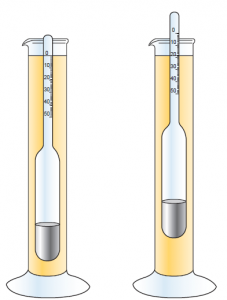
يورينومتر لولهاي با وزنه شناور است كه برحسب وزن مخصوص كاليبره شده است و چنانچه در آب مقطر قرار گيرد وزن آن مقداري از آب را جابجا ميكند به طوري كه درجه بندي آن در سطح، عدد يك را نشان ميدهد.
مواد محلول در آب موجب ميشود كه وزنه شناور يورينومتر مقدار كمتري از آب را نسبت به آب مقطر جابجا كند و در سطحي كه غوطهور ميشود ترازبندي آن وزن مخصوص را نشان ميدهد. اين روش نسبت به روشهاي ديگر حساس نيست و نياز به 15-10 سيسي ادرار دارد. قرائت يورينومتر بايستي براي درجه حرارتي كه كاليبراسيون آن توسط آب مقطر انجام گرفته و معمولاً 20 درجه است تصحيح گردد. بدين مفهوم كه چنانچه نمونه سرد باشد بايستي مقدار 0/001 واحد به ازاي هر 3 درجه از دماي كاليبراسيون يورينومتر كه روي آن قيد شده است از وزن مخصوص كسر گرديده و به ازاي هر 3 درجه بالاي دماي كاليبراسيون 0/001 واحد به وزن مخصوص اضافه شود.
چنانچه ادرار در درماي اتاق باشد نيازي به تصحيح حرارتي ندارد. گلوكز و پروتئين مواد سنگيني هستند كه وزن مخصوص را بالا برده و ربطي به قدرت غليظ كردن كليه ندارند و از اين رو به ازاي هر گرم گلوكز در دسيليتر ادرار مقدار 0/004 و به ازاي هر گرم پروتئين در دسيليتر ادرار 0/003 بايستي از وزن مخصوص كسر گردد.
يورينومتر لولهاي با وزنه شناور
رفراكتومتر
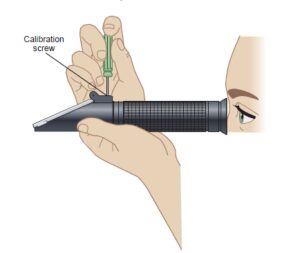
رفراكتومتر بر پايه مقايسه اندكس انكسار نور (Refractive index) در هوا با اندكس انكسار نور در ادرار، بازتابي از مواد حل شده در آن را ارائه ميدهد.
گفتني است كه زاويه عبور نور تابشي از يك محلول تحت اثر غلظت املاح و مواد حل شده در آن قرار ميگيرد. يك قطره ادرار به طور يكنواخت در سطح منشور رفراكتومتر پخش ميشود. غلظت املاح ادراري تعيين كننده زاويهاي هستند كه دستهي امواج نور (day light) وارد منشور ميكنند و صفحه نمايش وزن مخصوص بر حسب زواياي مختلف در ارتباط با وزن مخصوص كاليبره شده است. رفراكتومتر تصحيح حرارتي لازم ندارد (جبران شده در حرارتهاي 15 تا 38 درجه) ولي نياز به تصحيح براي گلوكز و پروتئين دارد.
سطح منشور در هر بار استفاده بايستي به طور كامل تميز گردد و با آب مقطر عدد يك بخواند و در صورت لزوم ميتوان از پيچ تنظيم استفاده كرد. براي كاليبراسيون ميتوان از محلول 5 درصد سديم كلرايد (Nacl) استفاده كرد كه بايستي عدد0/001± 1/022 و با ساكارز 9 درصد عدد 0/001 ± 1/034 را روي صفحه نمايش وزن مخصوص نشان دهد.
دانسيتومتري به روش Harmonic oscillation از اين اصل بهره ميبرد كه فركانس امواج صوتي در يك محلول با توجه به دانسيته آن تغيير ميكند. مقداري از ادرار وارد لوله U شكل شده كه در يك انتها داراي مارپيچ الكتروماگنتيك براي توليد امواج و در انتهاي ديگر دارای حسگر تغييرات فركانس با عبور امواج از ادرار ميباشد. نتايج وزن مخصوص تا 1/080 در دامنه خطي ميباشد.
ارتباط باليني
دامنه وزن مخصوص ادرار از 1/003 تا 1/035 متغير است و بيشتر نمونههاي اتفاقي و راندوم داراي وزن مخصوص 1/015تا 1/025 ميباشند و هر نمونه راندوم با وزن مخصوص 1/023 يا بالاتر از نظر قدرت غليظ سازي كليه نرمال تلقي ميشود. مقادير بيشتر از 1/035 در بيماران با تزريق ماده حاجب عكسبرداري يا تزريق دكستران مشاهد ميشود. استفاده از اسمومتري تحت اثر اين مواد قرار نميگيرد. نمونههايي كه داراي وزن مخصوص بالاتر از ترازبندي رفراكتومتر هستند را بايستي رقيق كرد؛ براي مثال اگر ادرار با رقت 1:2 با عدد 1/025 قرائت شود وزن مخصوص آن 1/050 خواهد بود. از دستگاه رفراكتومتر بايستي تنها براي سنجش وزن مخصوص ادرار استفاده كرد.
يك مثال
يك نمونه ادرار با پروتئين 1gr/dl و قند 1gr/dl داراي وزن مخصوص 1/030 است. مقدار تصحيح شده وزن مخصوص را حساب كنيد.
سنجش وزن مخصوص با نوار ادراري
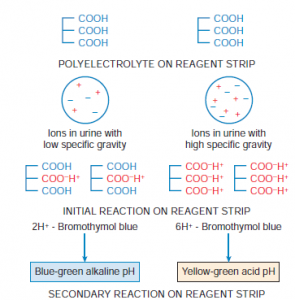
نوار ادرار بر مبناي تغييرات pKa يك پلي الكتروليت وزن مخصوص ادرار را مورد سنجش قرار ميدهد؛ بدين مفهوم كه انديكاتور pH با توجه به غلظت يوني تغيير رنگ ميدهد. سنجش وزن مخصوص با نوار چندان تحت اثر مواد سنگين از قبيل مواد حاجب عكسبرداري، قند و پروتئين قرار نميگيرد.
واكنش نوار ادرار بر مبناي تغييرات PKa (ثابت تجزيه dissociation constant) يك پلي الكتروليت در محيط قليايي است. بدين مفهوم كه پلي الكتروليت در تماس با ادرار يونيزه شده و با توجه به يونهاي موجود در ادرار يونهاي هيدورژن خود را در قطعه نمايش وزن مخصوص آزاد ميسازد كه منجر به كاهش pH در قطعه نمايش و تغيير رنگ انديكاتور ميگردد. انديكاتور بروم تيمول بلو (brom thymol blue) در محيط قليايي با وزن مخصوص 1.00 از رنگ آبي تا سايههاي سبز تا زرد با وزن مخصوص 1/030 در محيط اسيدي قطعه نمايش تغيير رنگ ميدهد. عوامل مداخلهگر، نمونه ادرار با pH بالاي 6/5 است كه بايستي 0/005واحد به وزن مخصوص اضافه شود.
اساس اندازهگيري اسمولاليتي بر مبناي سركوب به نقطه انجماد صورت ميگيرد؛ بدين مفهوم كه يك محلول با تراكم يوني يك اسمول يا 1000 ميلي اسمول نقطه انجماد را 1/86 درجه سانتيگراد كمتر از نقطه انجماد آب (صفر درجه) پايين ميآورد، از اين رو افزايش اسمولاليتي موجب پايين آوردن بيشتر نقطه انجماد ميشود.
خون در ادرار
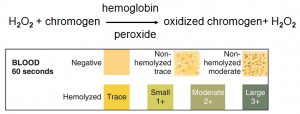
قطعه نمايشگر خون در ادرار از خاصيت آنزيمي شبه پروكسيداز گروه هيم(Heme) استفاده كرده و با گلبولهاي قرمز سالم و هموگلوبين اوري و ميوگلوبين اوري واكنش مثبت ميدهد. حضور 5 يا بيشتر گلبول قرمز در هر ميكروليتر ادرار حائز اهميت باليني است.
هموگلوبين پروكسيداز
H2o + كروماژن رنگي اكسيد شده (chromagen) كروماژن+ H2O2
مثبت شدن قطعه نمايشگر خون نیاز به ارتباط با يافتههاي ميكروسكوپي ادرار دارد. آيا در رسوب ادرار گلبول قرمز وجود دارد؟ آيا تعداد گلبولهاي قرمز با شدت رنگ نوار هماهنگي دارد؟ آيا كست گلبول قرمز يا كست هموگلوبين وجود دارد؟ آيا گلبول قرمز تهي از هموگلوبين به صورت حلقه (ghost cell) حضور دارد؟
مشاهده گلبول قرمز در ادرار را هماچوري گويند. گفتني است كه در ادرار قليايي و ادرار با وزن مخصوص كمتر 1/010 گلبولهاي قرمز ليز شده و هموگلوبين را رها ميسازند. گاهي امتحان ميكروسكوپي ادرار در اين حالت گلبولهاي قرمز را به صورت حلقههاي خالي شده از هموگلوبين نشان ميدهد. وجود هموگلوبين آزاد در ادرار را هموگلوبيناوري گويند كه در اين حالت نوار ادرار مثبت شده ولي امتحان ميكروسكوپي ادرار فاقد گلبول قرمز است. افتراق اين دو حالت مهم است زيرا هموگلوبيناوري ناشي از هموليز داخل عروقي است و ربطي به بيماري كليه ندارد، در حالي كه طيف وسيعي از بيماريهاي كليه با هماچوري همراهي دارند. چنانچه گلبولهاي قرمز در پهاش قليايي يا به علت وزن مخصوص كم ليز شوند شبيه به هموگلوبينوري ميگردند. هموگلوبيناوري ممكن است با هموسيدريناوري همراهي داشته باشد.
حضور mg50 از هموگلوبين آزاد در دسيليتر به پلاسما رنگ صورتي ميدهد. ميوگلوبين در آسيب ماهيچهاي به خون رها شده و به علت وزن مولكولي كم (17000 دالتون) بسرعت از كليه به صورت پيگمانهاي قرمز قهوهاي دفع ميشود، در حالي كه پلاسما به علت دفع سريع ميوگلوبين شفاف است. هموگلوبين و ميوگلوبين به صورت يكنواخت قطعه نمايشگر را رنگي ميكنند در حالي كه گلبول قرمز در برخورد با نوار ليز شده و واكنش به صورت نقطههاي رنگي ظاهر ميشود.
هموليز ممكن است با رنگي شدن پلاسما و ادرار همراه باشد. آزمايش سرم در ميوگلوبيناوري افزايش آنزيمهاي ماهيچهاي مانند كراتين كيناز (CK) و آلدولاز را نشان داده و سطح هاپتوگلوبين پلاسما برخلاف هموگلوبيناوري كه كاهش شديد دارد نرمال است.
موارد مثبت كاذب: آلودگي با اكسيدانتهاي قوي مانند هيپوكلريت كه در تميز كردن ظروف از آن استفاده ميشود قطعه نمايشگر خون را مثبت ميكند. آلودگي نوار ادراري يا ادرار به بتادين (آيودين) آزمايش را مثبت ميكند. پروكسيدازهاي گياهي و آلودگي با ميكروبهاي پروكسيداز مثبت مانند ايكلي (E.Coli) پاسخ كاذب را بدنبال دارد.
وزن مخصوص بالا موجب كاهش حساسيت نوار ميگردد، زيرا در اين حالت گلبولهاي قرمز در برخورد با نوار بسختي ليز ميشوند. گلبولهاي قرمز در لوله آزمايش رسوب ميكنند و از اين رو مخلوط كردن ادرار قبل از نوار زدن اساسي است. فرمالين، كاپتوپريل و افزايش نيتريت حساسيت نوار را كاهش ميدهد.
حساسيت نوار به نمايش خون با افزايش وزن مخصوص ادرار كاهش پيدا ميكند. ويتامين C در مقدار زياد با جلوگيري از واكنش نوار موجب منفي كاذب ميشود.
آزمایش کيفی برای ميوگلوبيناوری:
- نمونه ادرار تازه بیمار را برای رنگ بررسی کنید. میوگلوبین در ادرار تازه قرمز رنگ و با مانده شدن ادرار قهوهای میشود. میوگلوبین در PH اسیدی پایداری کمی دارد و از این رو PH نمونه ادرار را با اضافه کردن سود خنثی کرده و در یخچال نگهداری میكنند. یک میلیلیتر ادرار را با 3 میلیلیتر از محلول 3% سولفوسالیسیلیک اسید مخلوط کنید. مشاهده رسوب رنگی بیانگر حضور پروتئین در ادرار بوده و مربوط به داروهای رنگی نمیباشد. گرما و اسید استیک نمیتوانند میوگلوبین یا هموگلوبین را رسوب دهند.
- به 5 میلیلیتر ادرار، 2/8 گرم سولفات آمونیوم افزوده و آن را مخلوط کنید، در این حالت ادرار 80% از سولفات آمونیوم اشباع شده و این درجه از اشباع برای رسوب هموگلوبین ایدهآل است. ادرار را صاف کرده چنانچه محلول صاف شده رنگی باشد ادرار دارای میوگلوبین است ولی اگر رنگی نباشد میتواند مربوط به هموگلوبین باشد.
آزمايشهاي غير مستقيم عفونت مجاري ادراري ( آزمايشهای نيتريت و استراز لكوسيتي)
آزمايشهاي نيتريت و استراز لكوسيتي دو آزمايش غربالگري براي عفونت دستگاه ادراري هستند. بيشتر پاتوژنهاي دستگاه ادراري هنگامي كه به ميزان چشمگير (بين 105 تا 106 در هر سيسي) در ادرار باشند قادر به احياي نيترات به نيتريت هستند.
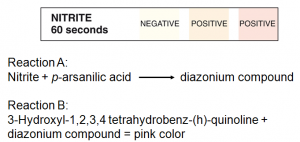
در ميان ارگانيزمهاي احيا كنندهی نيترات ميتوان به ايكلي، كلبسيلا، انتروباكتر، پروتئوس، استافيلوكوك و سودوموناس اشاره كرد. انتروكوك قادر به احياي نيترات نميباشد. با توجه به اينكه تبديل نيترات به نيتريت به 4 ساعت انكوباسيون ادرار در مثانه جهت عملكرد باكتري احتياج دارد، از اين رو ادرار صبح ناشتا نمونه مناسب جهت آزمايش نيتريت است. قطعه نمايشگر نيتريت آغشته به يك آمين معطره مانند پارا آرسانيليك اسيد (p. arsanilic) و كوئينولون (Quinolone) است كه با نيتريت ادراري در pH اسيدي ايجاد رنگ صورتي ميكنند.
هر مقدار از توليد رنگ يكنواخت بيانگر باكتريوري چشمگير بوده و مثبت شدن قطعهي نمايش به صورت نقطهای يا لبههاي صورتي به عنوان نتيجه مثبت تلقي نميشود.
مانده شدن ادرار در محيط آزمايشگاه به علت رشد آلوده كنندهها و داروهايي كه ادرار را به رنگ قرمز در ميآورند و يا در محيط اسيدي قرمز ميشوند مانند فنازوپيريدين در قطعه نمايشگر ايجاد رنگ كرده و تفسير را مشكل ميسازند.
افزايش وزن مخصوص ادرار، ميزان بالاي اسكوربيك اسيد، يوروبيلينوژن و پهاش كمتر از 6 موجب كاهش حساسيت نوار به شناسايي نيتريت ميگردد.
كاهش نيترات در غذا و آب مصرفي تست نيتريت را حتي با تراكم زياد ميكروب منفي ميكند. نمونه ادرار اتفاقي به علت كاهش زمان انكوباسيون ادرار در مثانه نتيجه را منفي كاذب ميكند.
گفتني است كه در برخي موارد ميكروب قادر به احياي نيترات به نيتريت بوده ولي نيتريت توليد شده را به تركيبات ديگري مانند نيتروژن، اكسيد نيتريك و آمونياك تبديل ميكند و از اين رو نبايستي با منفي شدن نيتريت باكتريوري را كنار گذاشت.
آزمايش نيتريت
تست نيتريت آزمايشي سريع و روشي غير مستقيم براي تشخيص باكتريوري چشمگير (>105 / ml) ميباشد. نيترات موجود در آب و مواد خوراكي توسط آنزيم ميكروبها به ويژه ميكروبهاي خانواده كليفرم (coliform) از قبيل ايكلي، انتروباكتر، سيتروباكتر، كلبسيلا و پروتئوس به نيتريت تبديل ميشود.
براي احياي نيترات به نيتريت به 4 ساعت انكوباسيون ادرار در مثانه نياز است و از اين رو نمونه ادرار مناسب براي آزمايش نيتريت، ادرار اول صبح است. قطعه نمايشگر نيتريت روي نوار ادرار با واكنش زير نيتريت را تشخيص ميدهد:
نكته: رنگ صورتي به صورت منتشره و يكنواخت به هر مقدار داراي ارزش و معادل >105 ميكروب در هر سيسي ادرار است. چنانچه كنارههاي قطعه نمايشگر صورتي شود و يا رنگ صورتي به صورت نقطهاي در آيد فاقد ارزش است.
براي تست نيتريت ادرار بايستي تازه باشد، چون تكثير ميكروبهاي آلوده كننده ممكن است موجب مثبت كاذب شود. تفســير نيتـريت در ادرار قـرمــز رنگ و يا ادراري كه حـــاوي داروي فنازوپيريدين (phenazo pyridine) است مشكل ميشود.
حساسيت آزمايش نيتريت در ادرار با وزن مخصوص بالا و يا افزايش سطح ويتامين C كم ميشود. آزمايش منفي نيتريت را نبايستي به عنوان آزمايش کنار گذاشتن عفونت ادراري مطرح كرد زيرا:
- ممكن است ميكروبهاي ادراري قابل به توليد نيتريت نباشند.
- ادرار ممكن است زمان لازم در مثانه نمانده باشد.
- ممكن است بيمار مواد نيتراتدار مصرف نكرده باشد.
- ممكن است نيتريت به نيتروژن تبديل شده باشد.
مثبت شدن واقعي نيتريت اغلب با نمايش مثبت استراز لكوسيتي همراه است.
لكوسيتهاي ادرار (لكوسيت استراز)
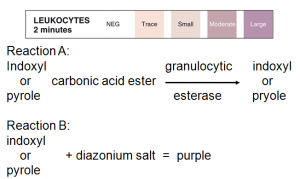
نوتروفيل از لكوسيتهاي شايع دستگاه ادراري است. مقدار نرمال آن كمتر از 5 عدد در هر ميدان با درشتنمايي 40 (HPF) است. افزايش بيشتر از مقدار طبيعي را پيوري( pyuria) گويند.
گفتني است كه در ادرار با وزن مخصوص پائين يا هيپوتونيك و نيز ادرار قليايي حدود 50% از گلبولهاي سفيد در 3-2 ساعت پس از مانده شدن ادرار در حرارت اتاق از بين ميروند و در اين گونه موارد تست لكوسيت استراز نوار ادراري داراي ارزش است و مثبت شدن آن بيانگر پيوري در ادرار هيپوتونيك است، در حالی كه در زير ميكروسكوپ ممكن است تعداد اندكي گلبول سفيد باقي مانده باشند.
سيتوپلاسم نوتروفيلها در ادرار رقيق (هيپوتونيك) متورم شده و گرانولهاي سيتوپلاسمي آن براق و داراي حركت براوني (Brownian) ميگردند كه در اين حالت به آنها سلولهاي درخشان يا سلول گليتر(glitter) گفته ميشود و زماني تصور ميشد كه ارزش تشخيصي براي پيلونفريت دارند.
استراز لكوسيتي
گلبولهاي سفيد به صورت آزاد و كلامپ يا خوشهاي در رسوب ادرار ديده ميشوند. شكل خوشهاي نشانه فعال بودن عفونت يا التهاب است. چسبيدن گلبول سفيد به يكديگر از طريق اگزوداي فيبريني صورت ميگيرد. براي گزارش گلبولهاي سفيد حداقل 10 ميدان HPF براي گلبول سفيد آزاد و خوشهاي (كلامپ) شمرده و ميانگين آنها در هر ميدان گزارش ميگردد.
براي مثال ممكن است به طور ميانگين در هر ميدان 12-10 عدد گلبول سفيد آزاد و 2-1 كلامپ يا خوشه گلبولهاي سفيد ديده شود.
چنانچه بيماري پيوري چشمگير مثلاً بيش از 30 عدد گلبول سفيد دارد ولي كشت ادرار مرتب منفي ميشود (پيوري استريل) بايستي به عفونتهاي غيرهوازي، سل و يا التهاب فكر كرد. تعداد گلبولهاي سفيد در تب و ورزش سنگين به طور موقت در ادرار افزايش مييابند. نوتروفيلهاي سالم و دژنره شده را در ادرار ميتوان با خاصيت استراز نوتروفيلي تشخيص داد.
رنگ ارغوني → Indoxyl carbocic acid ester + esterase → indoxyl + diazonium salt
در واکنش فوق بجاي ترکیبات ايندوكسيل میتوان از تركيب استري پيرول استفاده کرد. پيرول آزاد شده با نمك ديازونيوم ايجاد رنگ ارغواني ميكند. گرانولوسيتها و منوسيتها حاوي استراز ميباشند. نتيجه آزمايش در 2 دقيقه قرائت ميشود. حساسيت نوارهاي Multistix و Chemstrip به ترتيب 5 تا 15 و 10 تا 25 گلبول سفيد در ميدان HPF ميباشد.
مثبت كاذب
- باقي ماندن اكسيد كنندههاي قوي كه در شستشوي ظروف بكار رفته است.
- نگهدارنده فرمالين
- حضور نيترفورانتوئين در ادرار موجب تفسير اشتباهي تست ميشود.
- داروهايي كه داراي Imipenem و Meropenem و Clavulanic acid ميباشند.
- انگل تريكوموناس حاوي آنزيم استراز است.
منفي كاذب
- وزن مخصوص بالاي ادرار، غلظت زياد گلوكز (>3gr/dl) و پروتئين ادرار(>500mg/dl) و نيز غلظت زياد اسكوربيك اسيد، رعايت نكردن زمان دو دقيقهاي در قرائت تست، منفي كاذب ميدهند و گفتني است كه توليد رنگ استراز لكوسيت به بيشترين زمان (دو دقيقه) در ميان ساير پارامترهاي ادراري نياز دارد. اگزاليك اسيد، سفالكسين، سفالوتين، جنتامايسين و تتراسيكلين موجب كاهش حساسيت نوار ميگردد.
PH ادرار
كليه در همراهي با ريه تنظيم كنندههاي اصلي تعادل اسيد و باز هستند. كليه رل تنظيمي خود را با ترشح يون هيدروژن به اشكال يون آمونيوم، هيدروژن فسفات و اسيدهاي آلي ضعيف و با بازجذب بيكربنات انجام ميدهد. اولين ادرار صبحگاهي در يك شخص سالم اندكي اسيدي و داراي پهاش 5 تا 6 است. بعد از خوردن غذا پهاش ادرار قلياييتر ميشود (alkaline tide). پهاش يك نمونه راندوم ادرار در يك شخص سالم از 4/5 تا 8 ميتواند متغير باشد و هميشه بايستي پارامتر PH را در رابطه با وضعيت اسيد و باز عملكرد كليه، رژيم غذايي، داروها، عفونتهاي ادراري، مانده شدن نمونه ادرار و … تفسير كرد.
براي مثال انتظار ميرود كه pH ادرار در اسيدوز متابوليك يا اسيدوز تنفسي اسيدي باشد و يا بالعكس در الكالوز متابوليك يا الكالوز تنفسي قليايي شود.
حال چنانچه pH ادرار در مطابقت با وضعيت بيمار نبود ممكن است بيانگر اختلال كليوي در ترشح يا جذب اسيد و باز باشد. سنجش pH ادرار در شناخت كريستالها و جلوگيري از تشكيل سنگهاي ادراري مهم است. براي مثال اگزالات كلسيم و اسيد اوريك در pH اسيدي ايجاد سنگ ميكنند و قليايي كردن ادرار كمك به حل كردن و جلوگيري از تشكيل اينگونه سنگها ميكند.
مثال ديگر اينكه عفونتهاي مجاري ادرار با ميكروبهايي كه اوره را تجزيه ميكنند(Urease positive) توليد پهاش قليايي ميكنند و اسيدي كردن ادرار كمك به درمان عفونت ميكند، چون در محيط اسيدي ميكروبهاي اورهآز مثبت (positive urease) قادر به تكثير نيستند.
ادرار مانده بدون نگهدارنده، داراي پهاش قليايي توسط ارگانيزمهاي اورهآز مثبت ميشود. رژيم غذايي در كنترل پهاش نقش مهمي دارد؛ براي مثال غذاهاي سرشار از پروتئين و گوشت ادرار را اسيدي و غذاهاي گياهي و سبزيجات و ميوه با توليد سيترات و بيكربنات كه از متابوليتهاي آن است، ادرار را قليايي ميكنند. پهاش ادرار در افراد سالم و يا شرايط غيرطبيعي به مرز 9 نميرسد و اين حالت بيانگر نمونه بسيار مانده و نامناسب است و نياز به نمونه جديد و تازه براي آناليز دارد.
سنجش pH با نوار ادراري chemistrip) و(multistix پهاش را در محدوه 5 تا 9 با حساسيت 0/5 تا يك واحد نشان ميدهد. كمپاني سازنده براي افتراق pH در اين طيف وسيع از دو سيستم انديكاتور متيل قرمز (methyl Red) و بروم تيمول آبي (bromthymol blue) استفاده ميكند. انديكاتور methyl red در محدوده پهاش 4 تا 6 از رنگ قرمز به زرد و بروم تيمول آبي در محدوده 6 تا 9 از رنگ زرد تا آبي در ميآيد.
در قطعه نمايش pH در طيف pH بين 5 تا 9 ميتوان شاهد رنگ نارنجي در پهاش 5 تا زرد و سبز و سپس تا آبي سير در پهاش 9 بود.
مهمترين نكته در اندازهگيري پهاش جلوگـــيري از سرريــز شدن قطعه نمايشگر و ايجاد پل ادراري (Run over) بين قطعه نمايش pH و پروتئين است. قطعه نمايش پروتئين داراي بافر اسيدي قوي بوده كه با نفوذ به قطعه pH ميتواند pH قليايي ادرار را به اشتباه اسيدي كند.
پروتئين ادرار
در ميان آزمايشهاي بيوشيمي ادرار تشخيص پروتئينوري براي بيماران كليوي بسيار حائز اهميت است. ادرار نرمال داراي مقدار اندكي پروتئين كمتر از 10mg/dl يا 100mg در ادرار 24 ساعته است و به طور عمده از پروتئينهاي با وزن مولكولي كم و ترشحات پروتئيني تام هورسفال است.
پروتئينوري بيشتر يا مساوي (300 mg/l) 30mg/dl حائز اهميت باليني بوده و در سه دسته پرهرنال (pre renal)، كليوي (Renal) و بعد از كليه (post renal) جاي ميگيرد.
هموگلوبينوري و ميوگلوبينوري و دفع پروتئين بنس جونز از مثالهاي پرهرنال، است؛ بدين مفهوم كه افزايش ورود(over flow) به گلومرول و فيلتر شدن و اشباع شدن سيستم بازجذب موجب پروتئينوري ميشود و در ابتدا بيماري كليوي مطرح نبوده است. البته دفع پروتئينهاي فوق به طور مزمن براي كليه نفروتوكسيك بوده و ممكن است به نارسايي كليه ختم شود.
با توجه به اينكه نوار ادراري به سنجش آلبومين حساس است از اين رو پروتئينوري پرهرنال در تجزيه ادرار روزمره ممكن است مشخص نشود.
پروتئينوري با منشأ كليه ممكن است منبع گلومرولار يا توبولار داشته باشد. بيماريهاي گلومرولار ممكن است با پروتئينوري خفيف (كمتر از يك گرم در روز) تا متوسط (بين يك تا 4 گرم در روز) و شديد (بيشتر از 3 تا 4 گرم در روز) همراه باشد. آسيب به گلومرول و كاهش شارژ منفي غشاي پايه موجب پروتئينوري ميشود.
بيماري التهابي آتوايمون مانند لوپوس، گلومرولونفريت ناشي از رسوب كمپلكسهاي ايمني و متعاقب عفونت با استرپ گروه A از مثالهاي پروتئينوري گلومرولار هستند.
پروتئینوری در ابتدای بیماری ممکن است انتخابی (Selective) و در موارد پیشرفته غیر انتخابی باشد و پروتئینهای با وزن مولکولی زیاد نيز وارد ادرار شوند.
پرفشاری خون منجر به افزایش فشار گلومرول و فیلتر شدن آلبومین بیشتر ميشود. ورزش سنگین با افزایش فشار گلومرولی موجب پروتئینوری اندک و موقتی ميگردد. پروتئینوري همراه با افزایش فشار خون در خانم حامله حائز اهمیت بالینی بوده و مواردی مانند پره اکلامپسي را ممکن است مطرح کند.
پروتئینوری توبولار
پروتئینهای با وزن مولکولی کم مانند لیزوزیمها و 2β میکروگلوبولین براحتی از گلومرول فیلتر شده و توسط سلولهای توبولي کلیه بازجذب میشوند. حال اگر توبولهای کلیه بیمار باشند بازجذب این پروتئینها صورت نگرفته و در ادرار ظاهر میشوند که به آن پروتئینوری توبولار گفته میشود. برای مثال دفع بیشتر از 100 میکروگرم 2β میکروگلوبولین در روز بیانگر پروتئینوری توبولار است. پروتئینوری توبولار در مواردی از قبیل سندرم فانکونی، سیستينوز، بیماری ویلسون، پیلونفریت و رد پیوند کلیه و مسمومیت با فلزات سنگین مشاهده شده است و مقدار دفع آن حدود یک تا دو گرم در روز است.
گرچه آلبومینوری در پروتئینوری توبولار دیده میشود ولی مراحل اولیه بیماری ممکن است با نوار ادرار که حساس به سنجش آلبومین است تشخیص داده نشود.
پروتئینوری وضعیتی یا ارتوستاتیک (postural)
اینگونه پروتئینوری احتمالاً خوشخیم و در ارتباط با وضعیت ایستاده است. گمان میرود که افزایش فشار روی ورید کلیه در وضعیت عمودی موجب پروتئینوری گردد. در این موارد شخص مبتلا با مثانه خالی خوابیده و یک نمونه ادرار پس از برخاستن از خواب و نمونه دیگر پس از چند ساعت (حدود 2 ساعت) در وضعیت ایستاده و پیادهروی گرفته میشود. منفی شدن پروتئین در نمونه صبحگاهی و مثبت شدن پس از ایستادن و پیادهروی تشخیص را قطعی میکند. پروتئینوری در این موارد کمتراز یک گرم در روز بوده و گفتنی است که این حالت پروتئینوری در 3 تا 5% جوانان و بالغین سالم ممکن است مشاهد شود.
میکروآلبومینوری
نفروپاتی یا نارسایی تدریجی کلیه ناشی از ديابت تایپ 1 و 2 یکی از عوارض دیابت است. گفتنی است که شروع آسيب کلیوی در دیابت با مثبت شدن میکروآلبومینوری آغاز میگردد و در این مرحله ممکن است بتوان با کنترل قند خون و کنترل فشار خون از پیشرفت بیماری کلیه جلوگیری کرد.
با روشهای قدیمی دفع 30 تا 300 میلیگرم آلبومین در ادرار 24 ساعته یا دفع 20 تا 200 میکروگرم در دقیقه (µg/min) به عنوان میکروآلبومینوری تلقی میشود.
نکته: ورود پروتئین به ادرار ممکن است منبعی بعد از کلیه(Post Renal) داشته باشد؛ برای مثال آلوده شدن ادرار به خون در سیکل ماهانه یا آسیب مثانه در نتیجه سنگ کلیه و یا اگزودای میکروبی که ممکن است با مثبت شدن پروتئین در ادرار جلوه کند.
قطعه نمايشگر پروتئين
سنــــــــــجش پروتئين ادرار بر مبناي خطاي انديكاتور pH در حضور پروتـــــــــــئين است! (Protein error of Ph indicator).
اين به مفهوم آنست كه نقطه تغيير pH بعضي از انديكاتــــــــــــــــــورها مانند تترابروم فنل بلو (Tetra bromphenol) در حضور يا فقدان پروتئين متفاوت است. پروتئينها به عنوان گيرنده هيدورژن در يك pH ثابت عمل ميكنند. انديكاتور در pH بين 3 و 4 از رنگ زرد به رنگ آبي يا سبز در ميآيد ولي در حضور پروتئين اين تغيير رنگ در pH بين 2 و 3 رخ ميدهد و از اين رو در حضور پروتئين يك خطا در عملكرد اين انديكاتور مشاهده ميشود. به معرف قطعه نمايشگر پروتئين يك بافر اسيدي افزوده شده كه pH=3 را روي قطعه ثابت نگه ميدارد. در غياب پروتئين اين قطعه زرد و توليد رنگ سبز يا آبي به هر اندازه گوياي حضور پروتئين در ادرار است. توليد رنگ به 60 ثانيه زمان نياز دارد.
قطعه نمايشگر به واكنش اندك (Trace) بسيار حساس بوده و از اين رو ادرار غليظ ايجاد و اكنش اندك براي پروتئين ميكند. نوار ادرار بسيار حساس به سنجش آلبومين است و به پروتئينهاي ديگر ادراري از قبيل گاماگلوبولين، گليكوپروتئينها، آنزيمها، هموگلوبين، پروتئين تام هورسفال و پروتئين بنس جونز حساس نميباشد و از اين رو منفي شدن نوار براي پروتئين براي كنار گذاشتن پروتئينوري كفايت نميكند. پاسخ كاذب پروتئين در ادرار قليايي و ادرار مانده مشاهد ميشود. پهاش قليايي با فائق شدن بر pH بافر اسيدي نوار موجب تغيير رنگ آن ميشود.
چنانچه نوار براي مدت طولاني در ادرار غوطهور شود موجب شسته شدن بافر اسيدي و تغيير رنگ آن به آبي حتي در غياب پروتئين ميشود. تركيبات (Quaternary ammonium) كه در تميز كردن ظروف بكار ميرود موجب تغيير pH و پاسخ مثبت كاذب ميشود. آلوده شدن نوار به كلرهگزيدين كه به عنوان ضدعفوني كننده پوست بكار ميرود نيز موجب پاسخ مثبت كاذب ميشود. حرارت موجب دناتوره شدن و رسوب اکثر پروتئینها شده اما هموگلوبین و میوگلوبین با این روش رسوب نمیکنند.
روش کار:
حدود 10 میلیلیتر ادرار صاف یا سانتریفوژ شده را در لوله پیرکس ریخته و قسمت بالای لوله را روی شعله گرفته و حرارت دهید، چنانچه کدورتی ایجاد گردید ممکن است به واسطه حضور پروتئینها و یا فسفاتها و کربناتها باشد. برای رفع ابهام 3 تا 5 قطره محلول 5 تا 10 درصد اسید استیک اضافه کرده و دوباره حرارت داده میشود. در PH اسیدی املاح فسفات و کربنات محلول گردیده و محیط اسیدی رسوب پروتئینها را تشدید میکند.
برای اندازهگیری پروتئینها میتوان رسوب ناشی از TCA (تری کلرواستیک اسید) را در محلول هیدروکسید سدیم حل کرده و سپس با روش بیوره اندازه گرفت. هر چند برخی از پروتئینها با درجه متفاوتی با اسیدهای فوق واکنش میدهند ولی استفاده از هر کدام برای سنجش پروتئین تام (total protein) ادرار بلامانع است.
برای سنجش پروتئین ادرار میتوان از روش اتصال رنگ مانند رنگهای کوماسی بلو (Coomassie blue) و یا پانچو-اس (ponceau-s) استفاده کرد. بنزیتونیوم کلراید (benzethonium Chloride) با پروتئینها ایجاد کدورت و پیروگالول (Pyrogallol Red-molybdate) با پروتئینها ایجاد رنگ بنفش آبی میکند. برای تهیه استاندارد پروتئین بایستی سرم کنترل را با محلول سرم فیزیولوژی رقیق ساخت و غلظتهای مختلف استاندارد را با توجه به فرمول C1V1= C2V2 بدست آورد.
برای مثال برای ساختن 100 میلیلیتر استاندارد با غلظت 100 میلیگرم در دسیلیتر از سرم کنترل با غلظت پروتئین gr/dl6 بایستی چه میزان از سرم کنترل برداشته شود؟
1/67 میلیلیتر از سرم کنترل ر ا برداشته و بوسیله سرم فیزیولوژی به حجم 100 میلیلیتر میرسانیم.
واکنش پروتئین با نوارهای ادراری
خطای اندیکاتور pH در حضور پروتئین اساس تشخیص پروتئین ادراری است. مفهوم این عبارت چیست؟
برخلاف عقیده کلی که اندیکاتورهای pH در پهاشهای مختلف تغییر رنگ میدهند بایستی گفت که برخی از اندیکاتورها در حضور پروتئین تغییر رنگ میدهند حتی اگر pH محیط ثابت بماند. این پدیده به علت آن است که پروتئینها به ویژه آلبومین میتوانند یون هیدروژن را از اندیکاتور بپذیرند و رنگ آن را تغییر دهند. آزمایش به سنجش آلبومین حساسیت بیشتری دارد زیرا آلبومین گروههای آمینی بیشتری برای پذیرش یون هیدرون نسبت به پروتئینهای دیگر دارد.
قطعه نمایشگر پروتئین در نوار ادراری با اندیکاتور تترابروم فنل بلو (tetrabromphenol) و یا تتراکلروفنول- تترابرومو سولفوفتالئین در بافر اسیدی برای ثابت نگه داشـتن pH آغشته شده است. در pH= 3 هر دو اندیکاتور در فقدان پروتئین به رنگ زرد هستند ولی با غلظتهای مختلف پروتئین رنگ اندیکاتور با سایههای سبز و بالاخره تا رنگ آبی در میآید. پروتئین به صورت اندک (trace) تا 4+ یا نیمه کمی به صورت 30، 100، 300 و … mg% قرائت میشود. مقدار اندک (trace) کمتر از 30 mg% است.
همیشه وقتی غلظت پروتئین به صورت اندک است وزن مخصوص ادرار را مد نظر قرار دهید چون پروتئین اندک در ادرار غلیظ ممکن است یک یافته طبیعی ولی در ادرار رقیق حائز اهمیت باشد. لازم به یادآوری است که قلیایی بودن شدید ادرار، نگه داشتن طولانی مدت نوار در ادرار، آلودگی نوار به پاک کنندهها و ضد عفونی کنندهها و پیگمانهای ادراری ناشی از داروی فنازوپیریدین با مثبت کاذب همراهی دارند.
آزمایش رسوب پروتئین با سولفوسالیسیلیک اسید (SSA)
سولفوسالیسیلیک اسيد در هوای اتاق با تمام پروتئینها واکنش رسوبی سفید رنگ میدهد.
آزمایش رسوبی پروتئین با SSA را بایستی روی نمونه سانتریفوژ شده انجام داد، البته هر مادهای که با اسید رسوب کند موجب کدورت و مثبت کاذب میشود که در این میان میتوان به مواد حاجب عکسبرداری، متابولیتهای تال بوتامید(Tol butamide) ، سفالوسپورینها، پنيسیلین و سولفانامیدها اشاره کرد. حضور مواد حاجب رادیوگرافی با وزن مخصوص بسیار بالا همراهی دارد. برخلاف نوار، pH قلیایی ادرار موجب منفی کاذب میشود و استفاده بیشتر از SSA برای اسیدي کردن محیط ممکن است جواب صحیح پروتئین را نشان دهد.
تمام پروتئينهاي ادراري را با روش سولفوساليسيليك اسيد 3% ميتوان مورد سنجش قرارداد. براي اين منظور به 3 سيسي ادرار سانتريفوژ شده در يك لوله تميز حجم مساوي از اسيد سولفوساليسيليك اضافه شده و پس از مخلوط كردن دقيقاً بمدت 10 دقيقه نگهداري ميشود. با پايان انكوباسيون دوباره مخلوط كرده و در نور معمولي اتاق (از لامپ روشن استفاده نشود) درجه كدورت يادداشت ميشود.
واكنش منفي = محلول صاف
واكنش اندك (Trace): در اين حالت اندكي كدورت (ابري) قابل درك است. ميزان پروتئين اوري حدود mg/dl20 ميباشد.
واكنش 1+: كدروت واضح بدون گرانولاسيون و ذرات سفيد رنگ مشاهده ميشود. در اين حالت پروتئين اوري حدود mg50 در دسيليتر است.
و اكنش 2+: كدورت واضح با گرانولاسيون و ذرات سفيد رنگ مشاهده شده ولي رسوب برفي مشاهد نميشود. پروتئينوري در اين حالت حدود mg200 در دسيليتر است.
واكنش 3+: كدروت واضح (ابري) با رسوب ذرهاي و برفي (granulation and flocculation) مشاهده گرديده و پروتئينوري حدود mg500 در دسيليتر است.
واكنش 4+: پروتئينوري به صورت لخته شده يا سفيده تخم مرغ پخته شده در ميآيد و پروتئينوري حدود 1000 ميليگرم در دسيليتر است.
معرف اكستون (5 درصد سولفوساليسيليك اسيد در محلول سولفات سديم) ايجاد رسوب يكنواخت در حضور پروتئين ميكند. براي ساختن معرف اكستون (Exton’s) 88 گرم سولفات سديم را در 600 سيسي آب مقطر به كمك حرارت حل نموده و پس از سرد شدن به آن 50 گرم سولفوساليسيليك اسيد اضافه نموده و حجم آن به cc 1000 با آب مقطر ميرسد.
درمان با تال بوتاميد (Tolbutamide)، دوزاژ بالاي پنيسيلين و سولفوناميدها و تا 3 روز پس از تزريق ماده حاجب عكسبرداري، موجب پاسخ مثبت كاذب پروتئين با روش سولفوساليسيليك اسيد ميگردد. ادرار با pH قليايي شديد ممكن است نتيجه منفي كاذب با سولفوساليسيليك اسيد دهد. داروها روي نمايش پروتئين نوار ادراري اثري ندارند.
کاهش 70 درصدی خطاهای آزمایشگاهی با دانستنیهای قبل از آنالیز 6
کاهش 70 درصدی خطاهای آزمایشگاهی با دانستنیهای قبل از آنالیز 8
مفاهيم و روشهاي مختلف اندازهگيري كيفي و كمي پروتئين ادرار
https://www.google.com/search?client=firefox-b-d&q=preanalytic+urinalysis
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام