نکات مهم کاربردی در میکروبشناسی بالینی
قسمت سوم
دکتر مریم متوسل دکتری تخصصی باکتریشناسی
استادیار دانشکده پیراپزشکی، دانشگاه علوم پزشکی شیراز
کشت ادرار و سایر مایعات بدن
عفونت دستگاه ادراری یا UTI (Urinary tract infection) عبارت است از انواع بیماریهایی که در اثر تهاجم باکتریها به بافتهای پارانشیم کلیه، میزنای، مجرای ادرار، مثانه و پروستات به وجود میآید و به دو نوع عفونت دستگاه ادراری فوقانی (Upper-UTI) و تحتانی (Lower-UTI) تقسیم میشود. عفونت دستگاه ادراری فوقانی محدود به پارانشیم کلیه و میزراه است که معمولاً همراه با تب، لرز و درد تظاهر مینماید. عفونت دستگاه ادراری تحتانی با التهاب مجرای ادرار، التهاب مثانه و در آقایان با التهاب پروستات همراه است. عفونت ادراری ممکن است با درد هنگام دفع ادرار یا چرک در ادرار (Pyuria) همراه باشد. مشاهده بیشتر از 5 عدد نوتروفیل در هر زمینه از رسوب ادرار بیانگر التهاب یا عفونت است. مشاهده کلامپ لکوسیتی دال بر عفونت جدی دستگاه ادراری است. گفتنی است که نوار ادرار، گلبولهای سفید را از طریق آنزیم استراز لکوسیتی تشخیص میدهد و برای اینکه نوار مثبت شود نیاز به 5 تا 10 عدد گلبول سفید در هر بزرگنمایی 40 است. نیتریتوری (nitrituria) و پیوری از مشخصات ویژه عفونت ادراری است. برای مثبت شدن تست نیتریت بایستی حداقل چهار ساعت ادرار در مثانه ذخیره شده باشد.
باکتریوری (Bacteriuria)
جداسازی باکتری از ادرار بیماران علامتدار (Symptomatic patients) یا بدون علامت (Asymptomatic patients) را باکتریوری میگویند. علائم بالینی عفونت ادراری شامل تب، لرز، درد کلیهها، درد مجاری ادراری و درد هنگام دفع ادرار است. پس از کشت ادرار، کلنیهای رشدکرده بر محیط کشـــــت، شـــمارش (Colony count) میشوند. رشد 100000 کلنی یا بیشتر روی محیط کشت، نشانه عفونت ادراری است، همچنین مواردی که تعداد کلنیها، 10000 یا بیشتر باشد نیز عفونت ادراری قلمداد میشود و اقدامات بعدی باید صورت گیرد. چنانچه تعداد کلنی، کمتر از 1000 واحد شمارش شود، تفسیر کشت ادرار بر اساس سن و شرایط فیزیولوژیک بیمار صورت میگیرد. لازم به ذکر است که هر کلنی رشد کرده را اصطلاحاً واحد کلنیساز (Colony forming unit) میگویند. از این رو باکتریهای جدا شده از کشت ادرار را بهصورت واحد کلنیساز در میلیلیتر یا CFU/mL (Colony forming unit/mL) گزارش مینمایند.
جداسازی 105 – 104 واحد کلنیساز باکتری از کشت ادرار افرادی که به طور کلی در شرایط فیزیولوژیک طبیعی بسر میبرند، نشانه عفونت ادراری حاد در آنان است. در حالی که در افراد دیابتیک، دریافتکننده پیوند، باردار و مبتلا به ضعف سیستم ایمنی، جداسازی 103 – 102 واحد کلنیساز، دلیل بر عفونت ادراری در آنها است.
به منظور صحت تفسیر کشت ادرار، آگاهی از فلور نرمال مجاری ادراری در سنین مختلف بیمار، ضروری به نظر میرسد. معمولاً مجرای ادراری نوزادان، استریل و فاقد فلور نرمال است. فلور نرمال مجرای ادراری سنین قبل از بلوغ شامل دیفتروئیدها، کلیفرمها و استرپتوکوکهای آلفا و گاما همولیتیک است. فلور نرمال بالغین، علاوه بر انواع ذکرشده، شــامل استافیلوکوکوس اپیدرمیدیس (Staphylococcus epidermidis)، ای کولای (E. coli)، قارچ و گونههای کلستریدیوم (Clostridium spp) نیز میباشند. در دوران بارداری، افزایشی در شمارش لاکتوباسیلوس اسیدوفیلوس (Lactobacillus acidophilus) مشاهده میشود که نرمال تلقی میگردد.
جمعآوری نمونه ادرار
گفته میشود کشت ادرار از نمونه صبحگاهی انجام شود. ابتدا و انتهای ادرار دور ریخته شده، وسط جریان (Midstream) آن در ظرف درپیچدار دهانگشاد جمعآوری میگردد. جمعآوری ادرار در بیماران بستری، به کمک سوند انجام میشود. ادرار، محیط مناسب برای رشد باکتریهاست، لذا توصیه میشود نمونه ارسالی به آزمایشگاه را در زمان کمتر از 2 ساعت، کشت و گرماگذاری نمایند. در صورتی که به هر دلیل چنین امکانی فراهم نباشد، لازم است نمونه را در یخچال 4 درجه سانتیگراد نگهداری نموده، در اولین فرصت و کمتر از 4 ساعت کشت داده شود. از نمونه جمعآوریشده ادرار وسط، 0/01 میلیلیتر برای کشت استفاده میکنیم. افزایش سلولهای اسکواموس اپیتلیال بیشتر از 10 عدد در هر میدان، بیانگر این است که نمونه ادرار از جریان وسط نبوده و بیانگر آلودگی با پیشابراه یا ترشحات واژینال است.
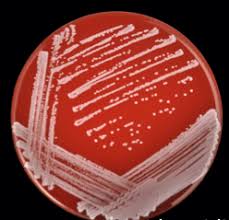
در صورت کمبود نمونه در مواردی مانند انسداد مجاری ادراری، 0/001 میلیلیتر ادرار کافی است. به منظور تشخیص چرک در ادرار، حداقل 10 میلیلیتر نمونه را سانتریفیوژ نموده، از رسوب آن آزمایش میکروسکوپی به عمل میآورند. برای شناسایی قطعی مایکوباکتریوم و قارچ در رسوب ادرار، نیاز به حداقل 20 میلیلیتر ادرار صبحگاهی است. جهت دستیابی به مایکوباکتریوم در ادرار (Mycobacteruria) حداقل سه نمونه ادرار، طی سه تا شش روز، مورد آزمایش قرار میگیرند. لازم به ذکر است کشت ادرار 24 ساعته فاقد ارزش میکروبشناسی است. کشت ادرار به روش شطرنجی روی محیطهای بلاد آگار و EMB آگار (یا Macconkey آگار) انجام میشود و شرایط گرماگذاری (Incubation)، بهصورت هوازی و مدت 24-18 ساعت در دمای 37 درجه سانتیگراد است.
بررسی نتیجه کشت ادرار، بر اساس روش شمارش کلنی (Colony count techniqe) است. به این نحو که تعداد کلنیهای رشد کرده بر محیط کشت را در عکس رقت کشت داده شده، ضرب مینمایند. بهعنوان مثال اگر 200 کلنی روی بلاد آگار یا EMB آگار رشد کرده باشد، این تعداد را ضربدر عدد 100 نموده (با فرض اینکه 0/01 میلیلیتر ادرار کشت داده شده باشد)، تعداد 20000 باکتری بدست میآید. به تعبیر دیگر تعداد 104 × 2 واحد کلنیساز در هر میلیلیتر(CFU/mL) ادرار، عامل عفونت ادراری این بیمار بوده است.
نکته:
- در صورت تأیید باکتریوری، پیوری و جداسازی یوروپاتوژنها (Uropathogens)، انجام دو آزمون شفا موسوم به tests of cure توصیه میشود؛ به این ترتیب که از بیماری که عفونت ادراری او محرز گردیده و تحت درمان قرار گرفته است، دو نوبت کشت ادرار، به عمل میآید. اولین کشت 72 -48 ساعت پس از دریافت دارو و کشت دیگر در پایان درمان انجام میشود. در صورتی که رشد باکتری در هر دو نوبت کشت، منفی گردد، در واقع داروی مناسب تجویز شده است و اگر هر کدام از کشتها مثبت شوند، نشانه تجویز آنتیبیوتیک نامناسب است. در این گونه موارد، پیدا کردن نقاط MIC وMBC کمک قابلتوجهی به درمان بیمار مینماید. MIC حداقل غلظت داروست که از رشد باکتری جلوگیری مینماید و MBC حداقل غلظتی از دارو است که سبب مرگ باکتری میگردد.
نکته:
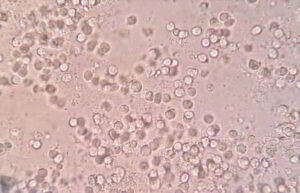
- در صورتی که چرک در ادرار وجود داشته باشد، اما علائم بالینی و باکتریوری مشاهده نشود، این حالت تحت عنوان پیوری استریل (Sterile pyuria) گفته میشود که در مواردی از قبیل عفونت ادراری با میکروبهای بیهوازی، سلی، سنگ کلیه و بیماریهای خودایمنی مانند لوپوس مشاهده میشود.
- جداسازی بیش از 100 هزار واحد کلنیساز از کشت ادرار، نشانه عفونت حاد ادراری است. این تعداد باکتری در خردسالان، کهنسالان و بیماران زمینهای (مبتلا به سرطان، دیابت، ایدز، بارداری، ضعف سیستم ایمنی و دریافتکننده پیوند) به 1000 باکتری در میلیلیتر تقلیل مییابد.
- نمونه ادرار بر روی محیط کشتهای بلاد آگار و EMB آگارکشت داده میشود. بر روی بلاد آگار کلیه باکتریهای گرم مثبت، گرم منفی و قارچ رشد مینمایند. روی EMB آگار عمدتاً باکتریهای گرم منفی رشد میکنند اما بهطور استثناء باکتریهای گرم مثبت مانند انتروکوکوس (Enterococcus)، استافیلوکوکوس (Staphylococcus) و قارچ (Yeast) نیز پس از 48 ساعت رشد مینمایند. ارگانیسمهای گرم مثبت مذکور روی EMB آگار ظاهری اشتباه برانگیز دارند و بهصورت کلنیهای ته سنجاقی (Pin point) بیرنگ یا بنفش کمرنگ ظاهر میشوند و مانند کلنیهای گرم منفی غیر تخمیرکننده لاکتوز (Non lactose fermenter) به نظر میرسند.
- عفونت ادراری با عامل اورهآپلاسما اورهآلیتیکوم (Ureaplasma urealyticum)، معمولاً از لحاظ کشت میکروبی منفی است اما علائم بالینی و چرک در ادرار وجود دارد. این باکتری از عوامل عفونت ادراری در افراد مبتلا به سنگ کلیه بهحساب میآید.
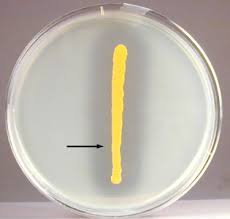
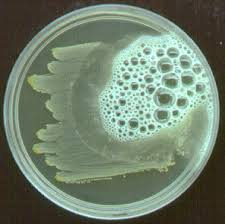
- گونههای پروتئوس (Proteus spp.) از عفونت ادراری جداسازی میشوند که به علت ایجاد پدیده سوارمینگ (ناشی از حرکت باکتری)، شمارش کلنی با مشکل مواجه میگردد. برای رفع این مشکل، پس از کشت ادرار، پلیت را با ورقه بزرگ کاغذ صافی آغشته به اتانل (قطر کاغذ صافی، بزرگتر از قطر پلیت) میپوشانند، سپس درب پلیت را میگذارند به نحوی که لبه کاغذ از دیواره پلیت آویزان باشد. پس از انکوباسیون شبانه، حرکت سوارمینگ باکتری تا حد زیادی مهارشده، شمارش کلنی قابل انجام میگردد.
الف
ب
ج
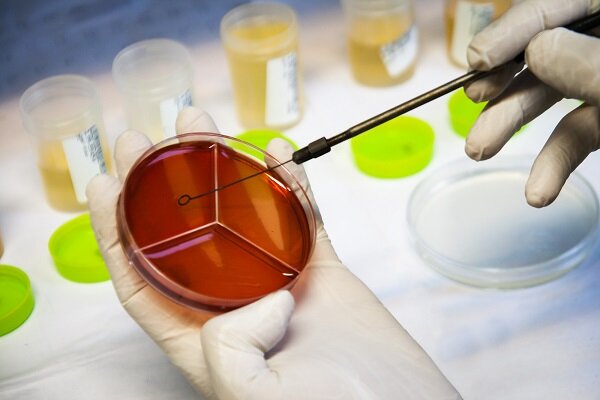
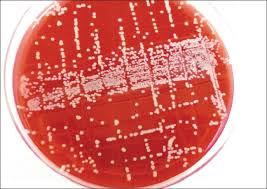
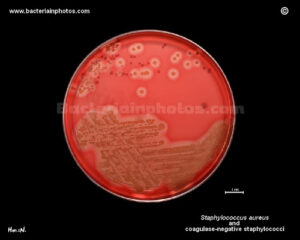
تصویر 1– الف: کشت شطرنجی نمونه ادرار، ب: حرکت سوارمینگ (Swarming phenomenon) پروتئوس میرابیلیس روی بلاد آگار، ج: چرک در ادرار
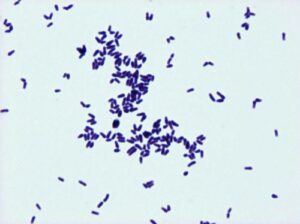
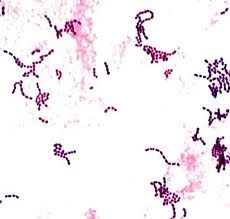
تصویر 2– دیفتروئید: باکتریهای میلهای گرم مثبت با آرایش حروف چینی
الف ب
ج د

و ی
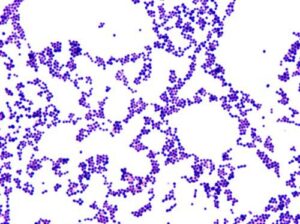
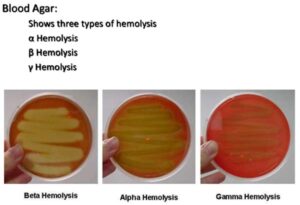
تصویر 3– تستهای تشخیصی استافیلوکوکوس آرئوس، الف: کوکسی گرم مثبت با آرایش خوشه انگوری، ب: کلنیهای واجد همولیز بتا، ج: کلنیهای واجد همولیزگاما، د: کاتالاز مثبت و: کوآگولاز مثبت، ی: دی-ان- آز مثبت (DNase positive)
الف ب

ج د
تصویر 4– تستهای تشخیصی انتروکوک، الف: کوکسی گرم مثبت در نمونه زخم- زنجیره کوتاه (Short chain)- سلول باکتری کمی بیضی شکل (Cocci in oval shape)، ب: کلنیهای جداشده واجد یکی از سه نوع همولیز آلفا- بتا- گاما، ج: بایل اسکولین مثبت، د: قادر به رشد در حضور کلرور سدیم 5/6% (لوله کنترل حاوی محیط آبگوشت و نمک، لوله تست حاوی فقط محیط آبگوشت)
سایر مایعات بدن
مایعات جمع شده در اطراف قفسه سینه، پریکارد، صفاق و فضاهای مفصلی اغلب توسط سرنگ و تحت شرایط استریل، آسپیره و کشت میگردند. حجم موردنیاز مایعات جهت جداسازی قارچ 5-1 میلیلیتر و برای جداسازی مایکوباکتریوم توبرکلوزیز 15-10 میلیلیتر است. این میزان در دیالیز مزمن صفاق حداقل به 50 میلیلیتر افزایش مییابد. کشــت در محیطهای بلاد آگار، شکلات آگار، EMB آگار و تایوگلیکولات براث (Thyoglycolate broth) صورت میگیرد. سیستمهای اتوماتیک کشت خون نیز از صحت و دقت کافی در جداسازی باکتریهای عامل عفونت مایعات بدن برخوردار هستند. مانند سایر نمونههای میکروبشناسی، رنگآمیزی گرم، بعد از کشت نمونه، شاخص مهم در تشخیص باکتریهای عامل عفونت مایعات بدن است.
به دلیل آنکه مایعات بدن فاقد هرگونه باکتری فلور نرمال میباشند، جداسازی حتی یک کلنی از آنها نشانه آلودگی میکروبی است.
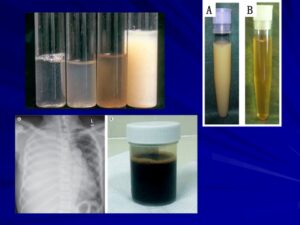
تصویر 5- رنگ افیوژنها در حالت طبیعی زرد کمرنگ است اما در عفونتها و بیماریهای روماتیسمی بهصورت کدر درمیآید. رنگ مشکی مایع پلورممکن است بیانگر عفونت با آسپرژیلوس باشد
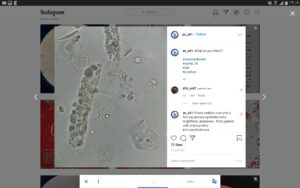
تصویر 6- وجود پیوری همراه با کست گلبول سفید یا کست میکروبی از ویژگیهای عفونت بافت کلیه است
نکات مهم کاربردی در میکروبشناسی بالینی (1)
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام