آزمایشگاه تشخیص پزشکی و قارچشناسی کلینیکی
بخش نخست
دکتر محمد قهری
www.ghahri.ir
مقدمه
با روند رو به افزایش شعاع پاتوژنها، عفونتهای خطیر بیش از گذشته گزارش میشوند (جدول 1). امروزه روشن شده است که هیچ قارچ غیرپاتوژنی وجود ندارد و عملاً هر ارگانیسم قارچی میتواند در یک میزبان دارای اختلال در سیستم ایمنی یک میکوز مهلک ایجاد کند. مؤسساتی که وظیفهی مراقبت از بیماران ایمیونوکامپرومایزد و در معرض خطر بالا را بر عهده دارند باید اولویت والائی برای به حداکثر رساندن توانائیهای تشخیصی خود برای جستجو و آشکارسازی سریع و بهموقع عفونتهای قارچی فرصتطلب فراهم نمایند. تشخیص موفقیتآمیز و مدیریت چنین عفونتهائی در بیمار مستعد بسیار وابسته به یک فعالیت تیمی متشکل از کلینیسینها، میکروبیولوژیستها و پاتولوژیستها است (جدول 2).
تشخیص آزمایشگاهی
جمعآوری نمونه و آمادهسازی آن
انتخاب نمونههای مناسب و کشت و آزمایش میکروسکپی بر اساس نتایج آزمایشهای کلینیکال و رادیوگرافیک استوار است و در نظر گرفتن اینکه احتمالاً با کدام پاتوژن قارچی که میتواند مسبب چنین عفونتی شود، ممکن است مواجه باشیم (جداول 3 و 4). نمونهها باید تحت شرایط آسپتیک بدست آیند یا بعد از پاکسازی مناسب و رفع آلودگی محل نمونهبرداری تهیه شده و سریعاً به آزمایشگاه قارچشناسی انتقال داده شوند. متأسفانه بسیاری از نمونههایی که به آزمایشگاه میرسند یا از نظر مقدار ناکافی هستند و یا از کیفیت ضعیفی برخوردارند و برای رسیدن به یک تشخیص مناسب کافی نیستند. اطلاعات کلینیکی برای راهنمایی جهت تلاش آزمایشگاهی از نظر نحوهی آمادهسازی نمونه و تفسیر نتایج بسیار اهمیت دارند. این مسئله بهویژه هنگامی که نمونهها از محلهای غیر استریل مثل خلط، شستشوی برنش و پوست بدست میآیند، مهم است، علاوه بر این تنها راهی است که به پرسنل آزمایشگاه بهطور مؤثری هشدار بدهیم که ممکن است با عوامل بالقوه خطرناکی نظیر هیستوپلاسما کپسولاتوم یا کوکسیدیوئیدس ایمیتیس مواجه باشند.
اغلب قارچها را میتوان از نمونههایی که در محیطهای کشت ترانسپورت باکتریولوژیک قرار میگیرند بازیابی نموده و بدست آورد، اگرچه آزمایش مستقیم میکروسکپی از چنین محیطهایی توصیه نمیشود و یا اجزای محیط ترانسپورت مانع مشاهدهی عناصر قارچی میشوند. بهطورکلی اگر در آمادهسازی نمونه بهصورت اجتنابناپذیری تأخیر بوجود آید نمونه برای کشت قارچ را میتوان برای مدت کوتاهی در دمای 4 درجهی سانتیگراد نگهداری نمود.
برخی نمونهها نسبت به نمونههای دیگر برای تشخیص عفونتهای قارچی بهتر هستند (جدول 4). نمونههای سواب برای کشت قارچ و آزمایش میکروسکپی نامناسب هستند. کشتهای خون، مایع مغزی نخاعی و سایر مایعات استریل بدن هنگامی باید انجام گیرد که علائم و نشانههای کلینیکی، انتشار خونی را مطرح کنند و یا نشانههایی که این نواحی را درگیر کرده باشد، وجود داشته باشند. تشخیص عفونتهای مخاطی دهانی یا واژینال ممکن است با تظاهرات کلینیکی و آزمایش میکروسکپی ترشحات یا تراشههای مخاطی بهتر بنا گذاشته شود.
همینطور تشخیص عفونتهای قارچی مجاری گوارشی بهوسیلهی بیوپسی و آزمایش هیستوپاتولوژیک بافتِ درگیر بهتر صورت میگیرد تا اینکه توسط کشت به تنهایی انجام شده باشد. باید در جمعآوری نمونههای دستگاه تنفسی تحتانی و نمونهی ادرار بهاندازهی کافی دقت شود که امکان آلودگی با فلور نرمال دهانی و یا اطراف مجاری ادراری به حداقل رسانده شود. جمعآوری خلط یا ادرار 24 ساعته برای آزمایشهای قارچشناسی مناسب نیستند زیرا در این نمونهها افزایش رشد باکتریها و قارچهای آلودهکننده را خواهیم داشت.
جدول شماره 1- طیف پاتوژنهای فرصتطلب قارچی
| گروه ارگانیسمها | مثالهایی از پاتوژنهای اختصاصی |
| کاندیدا | گونههای آلبیکنس، گلابراتا، پاراپسیلوزیس، تروپیکالیس، کروزئی، لوزیتانیا، گیلرموندی ائی، روگوزا |
| سایر مخمرها | کریپتوکوکوس نئوفرمنس، تریکوسپورون، بلاستوشیزومایسس، رودوترولا، مالاسزیا، ساکارومایسس، هنسنولا |
| آسپرجیلوس | گونههای فومیگاتوس، فلاووس، نیجر، ورسیکالر، ترئوس، نیدولانس |
| زیگومیستها | جنسهای رایزوپوس، رایزوموکور، موکور، آبسیدیا، آپوفیزومایسس، کانینگهاملا، ساکسنه آ، کوکرومایسس |
| سایر کپکهای هیالین (شفاف یا غیرپیگمانته)) | جنسهای فوزاریوم، آکرمونیوم، سدوسپوریوم، آپیوسپرموم، سودوآلشریا پرولیفیکنس، تریکودرما، پسیلومایسس، کرایزوسپوریوم |
| کپکهای دیماتیاسئوس (رنگی یا پیگمانته) | جنسهای آلترناریا، بایپولاریس، کوروولاریا، اگزوفیالا، کلادوفیالوفورا، فیالوفورا، داکتیلاریا، وانجیلا |
| کپکهای دیمورفیک (دو شکلی) | جنسهای هیستوپلاسما، کوکسیدیوئیدس، بلاستومایسس، پاراکوکسیدیوئیدس، اسپوروتریکس، پنیسیلیوم مارنفئی |
| سایر قارچها | پنموسیستیس جیرووسی |
جدول شماره 2- تشخیص آزمایشگاهی عفونتهای مهاجم قارچی
| روشهای سنتی میکروبیولوژیک | 1- آزمایش مستقیم میکروسکپی (گرم، گیمسا و کالکوفلور سفید)
2- کشت 3- روشهای شناسایی 4- تستهای تعیین حساسیت دارویی |
| روش هیستوپاتولوژیک | 1- آزمایش سنتی میکروسکپی:
الف- رنگآمیزیهای روتین مانند H&E ب- رنگهای اختصاصی مانند GMS، موسیکارمین و PAS 2- آزمایش مستقیم ایمنوفلورسنس 3- In situ hybridization |
| روشهای ایمیونولوژیک | 1- تست آنتیژن کریپتوکوکال
2- تست آنتیژن هیستوپلاسما 3- تست گالاکتومانان 4- تست مانان |
| روشهای ملکولار | 1- آشکارسازی مستقیم
2- شناسایی 3- تعیین نوع استرینها |
| روشهای بیوشیمیکال | 1- متابولیتها (د- آرابینیتول)
2- اجزاء دیواره سلولی (بتا-گلوکان) |
جدول 3- فراوانی نسبی میکوزهای فرصتطلب در بین گروههای مختلف بیماران
| گروههای بیماران/میکوزها | Asp | Can | Cryp | Tri | PCP | Hyal | Phae. | Blas | Hist | Cocci | Pmar | Zygo |
| پیوند ارگان | ||||||||||||
| Allo. BMT | ++++ | ++ | ++ | ++ | +++ | ++ | + | (+) | (+) | (+) | (+) | ++ |
| Liver | +++ | ++++ | +++ | + | + | + | + | (+) | (+) | (+) | (+) | + |
| Lung | ++++ | +++ | ++ | + | + | + | + | (+) | (+) | (+) | (+) | + |
| Kidney | ++ | +++ | ++ | + | + | + | + | (+) | (+) | (+) | (+) | + |
| Heart | ++++ | +++ | ++ | + | + | + | + | (+) | (+) | (+) | (+) | + |
| Pancreas | ++ | ++++ | + | + | + | + | + | (+) | (+) | (+) | (+) | + |
| Sm. bowel | ++ | ++++ | + | + | + | + | + | (+) | (+) | (+) | (+) | + |
| بدخیمی | ||||||||||||
| Heme | +++ | ++++ | ++ | + | ++ | + | + | (+) | (+) | (+) | (+) | + |
| Solid | ++ | ++++ | ++ | + | ++ | + | + | (+) | (+) | (+) | (+) | + |
| HIV/AIDS | ++ | ++ | +++ | ++++ | + | + | (++) | (++++) | (++++) | (++++) | + | |
| مراقبت حیاتی | ||||||||||||
| بزرگسالان | + | ++++ | + | + | + | + | ||||||
| نوزادان | ++++ | + | + | + |
راهنمای جدول 3:
- فراوانی نسبی میکوزها در هر گروه از بیماران بهصورت فراوانترین (++++) تا کمیابترین (+) نشان داده شده است.
- شرح حروف مختصر مربوط به گروههای بیماران در جدول:
Allo,BMT: allogeneic blood and marrow transplant, Sm. Bowel: Small bowel, Heme: hematologic malignancy, Solid: solid tumor malignancy
- شرح حروف مختصر مربوط به میکوزها:
Asp: aspergillosis, Can: candidiasis, Tri: trichosporonosis, Cryp: cryptococcosis, PCP: pneumocystosis jiroveci(carinii)pneumonia, Hyal: hyalohyphomycosis, Phae: phaeohyphomycosis, Blas: blastomycosis, Hist: histoplasmosis, Cocci: coccidioidomycosis, Pmar: pnecillium marneffei, Zygo: zygomycosis
- فراوانی میکوزهای اندمیک با علائم (+) تا (++++) نشان داده شده و فقط به مناطق اندمیک این میکوزها ارتباط دارد.
جدول شماره 4- انتخاب نمونههای کلینیکی برای جداسازی و شناسایی پاتوژنهای فرصتطلب قارچی
| پاتوژن موردنظر | خون | مغز استخوان | CSF | مایع مفصلی | چشم | ادرار | تنفسی | پوست و غشاهای مخاطی | محلهای سیستمیک متعدد |
| مخمرها: | |||||||||
| گونههای کاندیدا | ++++ | + | ++ | + | + | +++ | + | +++ | +++ |
| کریپتوکوکوس نئوفرمنس | +++ | + | ++++ | + | ++ | +++ | + | ++ | |
| گونههای تریکوسپورون | ++++ | ++ | +++ | ++ | +++ | ||||
| گونههای مالاسزیا | ++++ | + | +++ | + | |||||
| گونههای رودوترولا | ++++ | + | + | + | |||||
| کپکها: | |||||||||
| گونههای آسپرجیلوس | + | ++ | + | + | ++++ | ++ | +++ | ||
| زیگومیستها | + | + | ++++ | ++ | +++ | ||||
| گونههای فوزاریوم | +++ | + | ++ | ++ | ++++ | +++ | |||
| سدوسپوریوم آپیوسپرموم | + | ++ | + | ++ | +++ | ++ | |||
| سدوسپوریوم پرولیفیکنس | + | + | + | + | +++ | +++ | |||
| کپکهای دیماتیاسئوس | +++ | +++ | ++ | ++ | |||||
| دیمورفیک: | |||||||||
| هیستوپلاسما کپسولاتوم | +++ | ++ | + | + | + | + | +++ | ++ | ++ |
| بلاستومایسس درماتیتیدیس | + | + | + | +++ | ++++ | ++ | |||
| کمپلکس کوکسیدیوئیدس ایمیتیس | ++ | + | ++ | + | + | + | ++++ | +++ | +++ |
| پاراکوکسیدیوئیدس برازیلینسیس | + | + | +++ | ++++ | ++ | ||||
| پنیسیلیوم مارنفئی | +++ | ++ | + | ++ | ++++ | ++ | +++ | ||
| اسپوروتریکس شنکئی | + | + | ++ | ++++ | + | ||||
| سایر قارچها: | |||||||||
| پنموسیستیس جیرووسی | + | ++++ | + |
رنگآمیزیها و آزمایش مستقیم میکروسکپی
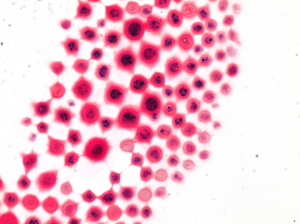
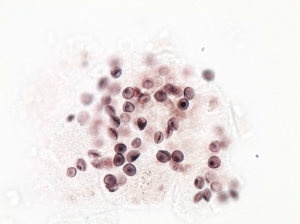
آزمایش مستقیم میکروسکپی شامل آزمایش سریع روی نمونههای مرطوب است (جدول 5). اغلب عفونتها توسط ارگانیسمهایی ایجاد میشود که با آزمایش مستقیم میکروسکپی قابل شناسایی است، زیرا دارای مرفولوژی متمایزی هستند؛ بهعنوان مثال اگر سلولهای مخمری تایپیکال، اسفرولها یا دیگر ساختمانها بهطور میکروسکپی مشاهده شوند، تشخیص اتیولوژیکی برای عفونتهای ناشی از هیستوپلاسما کپسولاتوم (تصویر 1)، بلاستومایسس درماتیتیدیس (تصویر 2)، کریپتوکوکوس نئوفرمنس (تصویر 3)، کوکسیدیوئیدس ایمیتیس (تصویر 4) و پنموسیستیس جیرووسی/ مترادف پنموسیستیس کارینی (تصویر 5) با مشاهدهی عناصر قارچی بعمل میآید. در سایر عفونتها مانند آسپرجیلوزیس (تصویر 6)، کاندیدیازیس (تصویر 7) و زیگومایکوزیس (تصویر 8)، شکل و ظاهر مرفولوژیک ممکن است به تشخیص نوع عفونت کمک کند ولی گونهی اتیولوژیک مورد شناسایی قرار نگیرند (جدول 6).
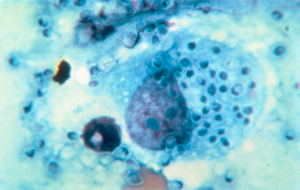
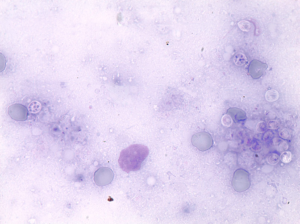
تصویر شماره 1- ماکروفاژ حاوی فرمهای مخمری فراوان و داخل سلولی هیستوپلاسما کپسولاتوم، رنگآمیزی گیمسا، بزرگنمایی 1000
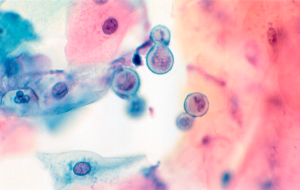
تصویر شماره 2- مخمرهای جوانهدار با اتصال پهن بلاستومایسس درماتیتیدیس در نمونهی سیتولوژیک، رنگآمیزی پاپانیکولائو، بزرگنمایی 1000
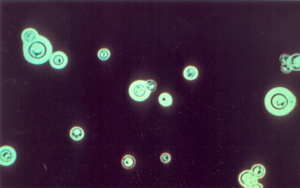
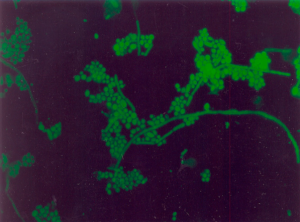
تصویر شماره 3- کریپتوکوکوس نئوفرمنس در گسترهی مرکب چین. کپسولهای بزرگ سلولهای مخمری جوانهدار را احاطه کرده است، بزرگنمایی 1000
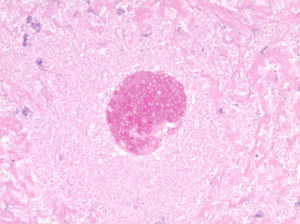
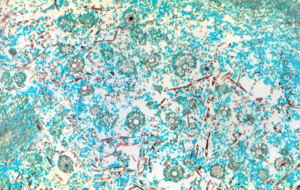
تصویر شماره 4- اسفرول متعلق به کمپلکس کوکسیدیوئیدس ایمیتیس. رنگآمیزی پاس، بزرگنمایی 500
تصویر شماره 5- پنموسیستیس جیرووسی در نمونهی لاواژ برونکوآلوئلار. رنگآمیزی گیمسا فرمهای داخل کیستی را نشان میدهد، بزرگنمایی 1000
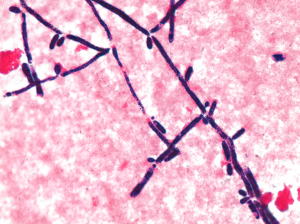
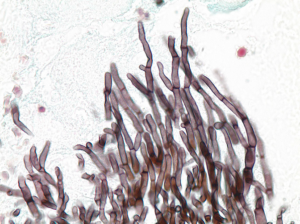
تصویر شماره 6- آسپرجیلوس نیجر در ضایعهی حفرهای ریوی، هایفی و سرهای کونیدیال هر دو مشاهده میشوند. رنگآمیزی GMS، بزرگنمایی 500
تصویر شماره 7- بلاستوکونیدی و سودوهایفی کاندیدا تروپیکالیس، رنگآمیزی گرم، بزرگنمایی 1000
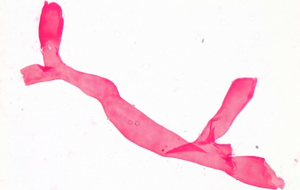
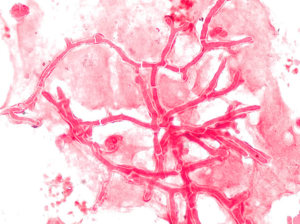
تصویر شماره 8- قطعهی هایفی رایزوپوس در مایع پلور، هایفی بدون دیواره عرضی و پهن که روی خودش تا خورده است و مشخصهی قارچهای زیگومیستی است، رنگآمیزی گرم، بزرگنمایی 1000
تصویر شماره 9- بلاستوکونیدی و سودوهایفی کاندیدا تروپیکالیس در نمونهیCSF، رنگآمیزیشده با کالکوفلور سفید،
بزرگنمایی 1000
تصویر شماره 10- کریپتوکوکوس نئوفرمنس در نمونهی CSF. مخمرهای جوانهدار با اندازههای متغیر و دارای کپسول در رنگآمیزی گرم. به حالت نقطهای مربوط به نگهداشت نابرابر رنگ کریستال ویوله توجه کنید، بزرگنمایی 1000
تصویر شماره 11- آسپرجیلوس در آسپیرهی تراشه با رنگآمیزی گرم مشاهده میشود. گرچه اکثر اوقات گرم مثبت است، این نمونه رنگ کریستال ویوله را حفظ نکرده و بشکل گرممنفی ظاهر شده است. بزرگنمایی 1000
تصویر شماره 12- رنگآمیزی GMS هایفیهای دارای دیوارهی عرضی با انشعاب دوشاخهای (دیکوتوموس) را نشان میدهد که مشخصهی گونههای آسپرجیلوس است، بزرگنمایی 1000
تصویر شماره 13- رنگآمیزی GMS از نمونهی BAL. کیستهای پنموسیستیس جیرووسی نشان داده میشوند، بزرگنمایی 1000
آشکار کردن و نشان دادن قارچها و مواد کلینیکی بهوسیلهی آزمایش مستقیم میکروسکپی اغلب در تعیین اهمیت نتایج کشت کمککننده است. نشان دادن عناصر اختصاصی قارچی بهوسیلهی میکروسکوپ میتواند آزمایشگاه را در انتخاب بهترین راه برای کشت نمونه کمک کند، بهعنوان مثال حضور هایفی یک ارگانیسم زیگومیستی (تصویر 8)، موجب میشود که از محیط کشت مالت آگار یا حتی نانِ استریل بدون مواد محافظ برای جداسازی آن استفاده شود.
رنگها و تکنیکهای مختلفی برای کمک کردن به نشان دادن حضور قارچها بهوسیلهی آزمایش مستقیم میکروسکپی ممکن است استفاده شوند (جدول 5). آزمایش میکروسکپی عمدتاً شامل آزمایش مواد کلینیکی با هیدروکسید پتاسیم ده تا 20 درصد حاوی معرف فلئورسنت کالکوفلور سفید (تصویر 9) یا رنگآمیزی گسترشها با رنگ گرم، گیمسا، PAS و یا ترکیبی از این رنگها است. رنگآمیزی گرم برای نشان دادن گونههای کاندیدا و کریپتوکوکوس مفید است (تصاویر 7 و 10) و نیز عناصر هایفال کپکهایی مثل آسپرجیلوس (تصویر 11) و زیگومیستها (تصویر 8) و فوزاریوم را رنگ میکند.
قارچها نوعاً گرم مثبت هستند اما ممکن است گرم منفی یا بهصورت لکهای دیده شوند (تصاویر 7 و 10). مواد کپسولی کریپتوکوکوس نئوفرمنس اغلب بهصورت رسوب نارنجی– قرمز در اطراف سلولها دیده میشوند (تصویر 10). بسیاری از قارچها با رنگ گیمسا آبی رنگ میگیرند اما این رنگ بهویژه در نشان دادن هیستوپلاسما کپسولاتوم داخل سلولی در نمونههای مغز استخوان، خون محیطی و یا نمونههای تهیهشده از غدد لنفاوی یا سایر بافتها مفید است (تصویر 1). ویژگیهای مرفولوژیک قارچها که در آزمایش مستقیم میکروسکپی دیده میشوند شامل مخمرهای جوانهزن، هایفیها و سودوهایفیها هستند (جدول 6). گونههای آسپرجیلوس نوعاً هایفیهای واجد دیواره عرضی، شفاف، دارای زاویه انشعاب حاد یا دوشاخهای را نشان میدهند (تصاویر 11 و 12)، اگرچه این نما همچنین برای سایر کپکهای شفاف معمول است (جدول 6). در مقابل، زیگومیستها (مانند رایزوپوس و موکور) هایفیهای بدون تیغهی میانی یا دارای تیغه میانی بهصورت پراکنده، شبیه نوار (ریبون) و پهن و عریض را نشان میدهند (تصویر 9) و بالاخره اینکه قارچهای دیماتیاسئوس اغلب به فرمهای شبه مخمری و هایفیهای تیره رنگ هستند که در نمونههای رنگآمیزینشده مشاهده شده و میتوانند با رنگآمیزی فونتانا- ماسون برای ملانین رنگآمیزی شوند (جداول 5 و 6).
تشخیص آزمایشگاهی عفونت پنموسیستیس جیرووسی معمولاً بهوسیلهی آزمایش مستقیم خلط و نمونههای جمعآوریشده با برونکوسکوپی انجام میگیرد. علاوه بر رنگهای عمومی مثل گوموری متنامین سیلور (تصویر 13)، گیمسا (تصویر 5) و تولوئیدین بلو (جدول 5)، کنژوگههای با واسطهی آنتیبادی منوکلونال فلئورسنت، آشکارسازی این ارگانیسم را ترقی داده است و این کنژوگهها یک تشخیص حساس و بسیار اختصاصی را فراهم کردهاند.
جدول شماره 5- روشها و رنگآمیزیهایی که برای جستجوی میکروسکپی عناصر قارچی در دسترس هستند
| روش رنگآمیزی | مورد استفاده | ملاحظات |
| رنگ آلسین بلو | نشان دادن C. neoformans در CSF | سریع (2 دقیقه)، غیرحساس است و معمولاً استفاده نمیشود. |
| رنگ کالکوفلور سفید | نشان دادن همه قارچها از جمله P. jiroveci | سریع (1 تا 2 دقیقه)، کیتین دیواره سلولی قارچها را با فلئورسانس درخشانی نشان میدهد، در ترکیب با پتاس استفاده میشود. نیاز به میکروسکوپ ایمنوفلورسانس و فیلترهای مناسب دارد. فلورسانس زمینه ممکن است آزمایش را در برخی نمونهها با مشکل مواجه سازد. |
| آنتیبادی منوکلونال فلورسنت | آزمایش نمونههای تنفسی برای P. jiroveci | روش حساس و اختصاصی برای نشان دادن کیســــــــــتهای P. jiroveci . فرمهای تروفوزوئیتی را رنگ نمیکند. |
| رنگ فونتانا- ماسون | رنگآمیزی ملانین برای مقاطع بافتی | حضور ملانین در سلولهای پررنگ و پیگمانته قارچهای دیماتیاسئوس در صورت حضور در مقاطع بافتی را تأیید میکند. برای تشخیص کریپتوکوکوس نئوفرمنس (+) از بقیه مخمرها مفید است. گونههای کاندیدا از نظر ملانین منفی هستند. |
| رنگ گیمسا | آزمایش مغز استخوان، خون محیطی، نمونههای تنفسی و ترشحات | فرمهای داخل سلولی هیستوپلاسما کپسولاتوم و نیز فرمهای اینتراسیستیک و اکستراسیستیک (تروفوزوئیتی) P. jiroveci را رنگ میکند ولی کیستهای P. jiroveci رنگ نمیگیرند. ارگانیسمهای دیگر غیر از هیســـــــــــتوپلاسما کپسولاتوم و P. jiroveci را رنگ میکند. |
| رنگ گرم | نشان دادن باکتریها و قارچها | سریع (2 تا 3 دقیقه)، رنگآمیزی معمول در نمونههای کلینیکی، اکثر عناصر مخمری و هایفال را رنگ میکند، اکثر قارچها گرم مثبت رنگ میگیرند اما برخی مثل C. neoformans به حالت منقوط رنگ میگیرند و یا اینکه بهصورت گرم منفی ظاهر میشوند. |
| رنگ هماتوکسیلن – ائوزین | رنگ عمومی برای مقاطع بافتی | بهترین رنگ برای نشان دادن واکنش بافتیِ میزبان در بافتهای عفونیشده. اکثر قارچها را رنگ میکند اما تشخیص تعداد کمی از ارگانیسمها ممکن است از عناصر زمینهای مشکل باشد. در نشان دادن پیگمان طبیعی قارچهای دیماتیاسئوس مفید است. |
| مرکب هندی | نشان دادن مخمرهای کپسولدار | سریع (1 دقیقه)، برای تشخیص C. neoformans در نمونه CSF حساسیتی معادل 40% دارد. |
| هیدروکسید پتاسیم | پاکسازی نمونهها از دبریهای سلولی برای بهتر آشکار شدن قارچها | سریع (5 دقیقه)، ممکن است برخی نمونهها بهسختی شفاف شوند و به 5 تا 10 دقیقه زمان اضافی نیاز داشته باشند. ممکن است آرتیفکتهایی ایجاد کند که موجب اشتباه در تشخیص شوند. هنگامی که در ترکیب با کالکوفلور سفید استفاده شود بسیار مفیدتر است. |
| متیلن بلو | نشان دادن قارچها در تراشههای پوستی | سریع (2 دقیقه)، میتواند در ترکیب با پتاس بکار برود. کالکوفلور سفید جایگزین آن شده است (حساسیت و اختصاصیت بهبود یافته است). |
| رنگ متنامین سیلور | نشان دادن قارچها در مقاطع بافتی و کیستهای P. jiroveci در نمونههای تنفسی | رنگآمیزی بافت تا حدود 1 ساعت وقت میگیرد. نمونههای تنفسی بسیار سریعتر (5 تا 10 دقیقه) رنگ میگیرند. بهترین رنگآمیزی برای تمام قارچها است و معمولاً در آزمایشگاه سیتوپاتولوژی انجام میشود. |
| رنگ موسیکارمین | رنگآمیزی بافتی برای موسین | برای نشان دادن مواد کپسولی C. neoformans مفید استT همچنین دیواره سلولی B. dermatitidis و R. sieberi را رنگ میکند. |
| رنگ پاپانیکولائو | رنگ سیتولوژیک که بدواً برای آشکار کردن سلولهای بدخیم استفاده میشود | اکثر عناصر قارچی را رنگ میکند و مخمرها را بهتر از عناصر هایفال رنگآمیزی میکند. به سیتولوژیستها اجازه میدهد که عناصر قارچی را بهراحتی پیدا کنند. |
| رنگ PAS | رنگآمیزی هیستولوژیک برای آشکار کردن قارچها | رنگآمیزی مناسبی برای مخمـــــرها و هایفیها در بافت است. B. dermatitidis ممکن است بهصورت پلئومورفیک ظاهر شود. عناصر آرتیفکت با واکنش PAS مثبت میتوانند مشابه سلولهای مخمری به نظر برسند. |
| رنگ تولوئیدن بلو | آزمایش نمونههای تنفسی برای P. jiroveci | کیستهای P. jiroveci را به رنگ ارغوانی نشان میدهد. قارچهای دیگر را رنگ میکند. بهصورت عمده با آنتیبادی فلئورسنت و کالکوفلور سفید جایگزین شده است. |
| رنگ رایت | آزمایش مغز استخوان، خون محیطی و ترشحات | مشابه رنگ گیمسا است. فرمهای داخل سلــــــــــــــــولی H. capsulatum را رنگ میکند. |
چگونه نتایج آزمایشهای قارچ شناسی را گزارش کنیم؟
پاسخ سیستم ایمنی در برابر قارچها (1)
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام