عفونتهای ویروسی گوش
دکتر مصطفی مهآبادی1، رضا نظری2، رضا کریمی احمدآبادی3
1. ویروسشناس، استادیار دانشگاه علوم پزشکی بقیها… (عج)، دانشکده پزشکی
2. دانشجوی علوم آزمایشگاهی، دانشگاه علوم پزشکی بقیها… (عج)، دانشکده پزشکی
3. دانشجوی علوم آزمایشگاهی، دانشگاه علوم پزشکی بقیها… (عج)، دانشکده پزشکی
مقدمه:
التهاب یا عفونت گوش را اوتیت (otitis) مینامند که یکی از بیماریهای شایع گوش است. عفونتهای گوشی از شایعترین عفونتهای بدن هستند و بیشتر در کودکان مشاهده میشوند. این بیماری میتواند در دو دسته حاد و مزمن قرار گیرد. عفونت حاد آن، کوتاهمدت، اما دردناک است. عفونتهای مزمن نیز به دفعات مکرر بروز میکنند و یا اصلاً رفع نمیشوند (اگر بیشتر از 3 ماه به طول بیانجامند). عفونتهای گوش در صورت عدم درمان، به بخشهای دیگری از جمله مغز، مخچه، عصب صورت، ماستوئید و مننژ سرایت میکنند (مانند بیماری منیِر[1] که به دنبال سرایت عفونت از گوش به مننژ شکل میگیرد). چنانچه عفونت به مایع گوش داخلی برسد، میتواند سبب سرگیجه و التهاب گوش داخلی شود که بیشتر در فصول پاییز و تابستان دیده میشود و بهصورت حاد و ناگهانی بروز کرده و معمولاً با احساس تهوع و استفراغ و وزوز گوش همراه میشود.
بهطورکلی عوامل باکتریایی، قارچی و ویروسی میتوانند سبب درگیری قسمتهای مختلف گوش شوند که در این مبحث، بیشتر به عوامل ویروسی و بهطور مختصر به عوامل باکتریایی پرداخته میشود.
ویروسهای عامل سرماخوردگی، آنفلوآنزا، عفونتهای ویروسی مجاری تنفسی فوقانی (URI)، عفونتهای ویروسی پوستِ اطراف گوش و ویروسهای مختلف دیگری میتوانند سبب ایجاد عفونت در گوش شوند که این عفونتها را در 3 بخش عفونتهای گوش خارجی، میانی و داخلی بررسی میکنیم:
1- عفونت گوش خارجی یا OE (Otitis Externa)
به التهاب یا عفونت مجرای گوش خارجی، لاله گوش و یا هردوی اینها گفته میشود که در هر سنی رخ میدهد، اما در شناگران، کارگران کارگاههای آلوده و در شرایط دما و رطوبت بالا و تعریق، بیشتر مشاهده میشود. این بیماری را با نام «بیماری گوش شناگر» نیز میشناسند. این عفونت میتواند در ادامه به پردة صماخ نیز سرایت کرده و در شنوایی فرد اختلال ایجاد کند. عفونت گوش خارجی میتواند متعاقب درماتیت[2] رخ دهد. این عفونت اگر بیشتر از 3 ماه پایدار بماند، به آن عفونت مزمن گوش خارجی[3] (COE) گفته میشود. اختلالات مربوط به سرومن[4] نیز میتواند سبب درگیری گوش خارجی گردد.
عفونت گوش خارجی اغلب بر اثر عوامل قارچی و باکتریایی رخ میدهد و معمولاً عوامل ویروسی کمتر دخیلاند، اما عوامل ویروسی مانند آنفلوآنزا، shingles (زوستر اتیکوس) و … نیز میتوانند سبب ایجاد اوتیت خارجی شوند.
علائم:
درد گوش، درد اطراف مجاری گوش، خارش، سوزش، قرمزی گوش، ادم مجرای گوش، اختلالات خفیف شنوایی، التهاب غدد لنفاوی اطراف گوش، خروج ترشحات آبکی یا چرکی از گوش (در صورت پارگی پرده)، حرکات دردناک لاله گوش و حتی تب میتواند از علائم آن باشد. التهاب و حساسیت همراه با حرکت غضروف جلوی گوش یا لاله گوش، یک یافته کلاسیک در اوتیت خارجی است. کلیدیترین یافته این بیماری درد مجرای گوش با فشار دادن تراگوس یا کشیدن لاله گوش است که با عمل جویدن، بدتر میشود.
تشخیص:
از لحاظ بالینی، اوتیت خارجی بر اساس نشانهها و علائم التهاب مجرای گوش تشخیص داده میشود. تظاهرات میتوانند از ناراحتی ملایم، خارش و ادم خفیف تا درد شدید و انسداد کامل مجرای گوش و درگیری لاله گوش و پوست اطراف طبقهبندی شوند. درد علامتی است که بهترین و بیشترین ارتباط را با شدت بیماری دارد.
در برخی بیماران ممکن است تب خفیف وجود داشته باشد، اما درجه حرارت بیش از 101درجه فارنهایت (38/3 درجه سانتیگراد) نشاندهندهی گسترش بیماری، فراتر از مجرای شنوایی است.
معاینه فیزیکی باید شامل لاله گوش و گرههای لنفاوی اطراف گوش، معاینه پوست، اتوسکوپی مجرای گوش و تأیید سلامت و عدم نقص غشای صماخ باشد. ازآنجاکه عفونت گوش خارجی میتواند منجر به اریتم غشای پرده صماخ (تیمپانیک) شود، اتوسکوپی کارکننده با هوای فشرده یا تیمپانومتری باید مورد استفاده قرار گیرد تا عفونت گوش خارجی را از عفونت گوش میانی (OM) متمایز سازد.
عفونت گوش خارجی بدخیم، ممکن است در بیماران مسنتر مبتلا به دیابت شیرین، افراد دچار نقص سیستم ایمنی و در عفونتهای چرکی مقاوم و با درد شدید دیده شود که در هنگام شب، وخامت آن بیشتر میشود.
یافتههای بالینیِ حالت بدخیمِ اوتیت خارجی شامل گرانولاسیون بافتی در مجرای شنوایی خارجی خصوصاً در محل اتصال استخوان- غضروف است. گسترش عفونت فراتر از مجرای شنوایی میتواند منجر به لنفادنوپاتی، ترسیموس[5] و فلج عصب صورت و اعصاب کرانیال دیگر شود. در حالت بدخیمِ اوتیت خارجی، میتوان از سیتیاسکن و MRI نیز بهره برد.
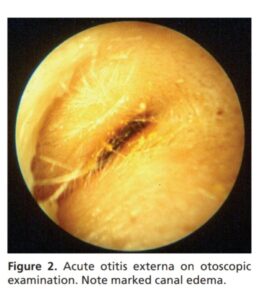
شکل 1- عفونت حاد گوش خارجی در تست اتوسکوپی. به ادم واضح مجرا توجه کنید
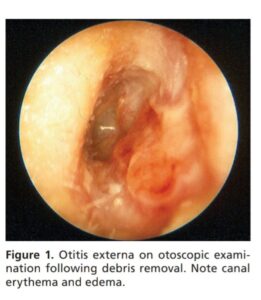
شکل 2- اوتیت خارجی در تست اتوسکوپی. به اریتم و ادم مجرا توجه کنید
پیشگیری و درمان:
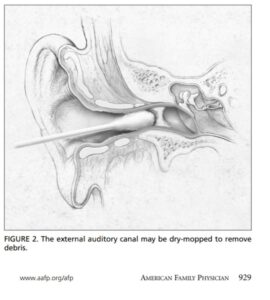
◙ افراد باید در هنگام استفاده از اجسام خارجی مانند سمعک، هندزفری، گوش پاککن، گوشگیر و …، احتیاط کنند؛ چرا که در صورت آلوده بودن این وسایل، خطر آلودگی گوش افزایش مییابد (شکل 3).
شکل 3- مجرای گوش خارجی که ممکن است بهمنظور حذف جرمها، با گوش پاککن تمیز گردد
◙ استفاده از واکسن آنفلوآنزا میتواند از Otitis مربوط به این ویروس جلوگیری کند.
◙ در هنگام شنا، حمام و … باید حتیالامکان از ورود آب به مجرای گوش جلوگیری کرد.
◙ از خاراندن و دستکاری گوش و مجرای خارجی آن در هنگام التهاب باید پرهیز شود، زیرا التهاب، گوش را نسبت به تروما و آسیبهای فیزیکی حساستر میکند.
◙ تخلیه ترشحات چرب و عفونی مجرای گوش و شست و شوی آن (این کار باید فقط توسط افراد متخصص این کار صورت پذیرد).
◙ استفاده از بیحسکنندههای موضعی و ضدالتهابهای غیراستروئیدی و گاهی ترکیبات اپیوئیدی (در صورت شدت) میتوانند در تسکین درد و التهاب گوش مؤثر باشند.
◙ هنگامی که فرد دچار زونای گوش شده است، باید از آنتیویروسها نظیر آسیکلوویر جهت درمان بهره برد، زیرا زونا سبب فلج عصب شنوایی و ایجاد اختلالات شنوایی میگردد (درگیری اعصاب هفتم و هشتم). زونا با ایجاد وزیکولهایی در مجرای گوش که دلمه میبندند، سبب ایجاد درد شدید میشود.
◙ لاواژ در صورت سلامت پرده صماخ (در بیماران دیابتی نباید لاواژ صورت پذیرد، زیرا ریسک عفونت گوش خارجی بدخیم را افزایش میدهد).
جدول 1– فاکتورهای مستعدکنندهی عفونت گوش خارجی
|
شرایط درماتولوژیک |
ناهنجاریهای آناتومیکی |
|
اگزما پسوریازیس سبورهآ (چربی نابهنجار پوست) دیگر عفونتهای التهابی پوست |
تنگی مجرا برآمدگی استخوان مجاری گوش پُرمو |
|
آب در مجرای گوش رطوبت تعریق شنا یا تماس طولانیمدت با آب |
انسداد مجرا انسداد سرومن (مادة موم مانند/ واکس گوش) جسم خارجی کیست چربیدار |
| متفرقه
ترشح چرکی گوش ناشی از اوتیت مدیا صابون زدن استرس گروه خونی A |
یکپارچگی سرومن/ اپیتلیال حذف سرومن گوشگیرها سمعکها دستکاری/ خارش |
جدول 2: مواردی که ممکن است با عفونت حاد گوش خارجی اشتباه گرفته شوند
|
توضیح |
مشخصههای افتراقی |
موقعیت |
|
استفاده از اتوسکوپی پنوماتیک یا تیمپانومتری، درمان با آنتیبیوتیکهای سیستمیک |
وجود ترشحات گوش میانی، بدون حساسیت غضروف گوش/ باله | عفونت حاد گوش میانی |
|
درمان عوامل/ شرایط زمینهای |
خارش اغلب بهعنوان علامت غالب است، مجرای اریتماتوز، بیش از 3 ماه به طول میانجامد |
عفونت مزمن گوش خارجی |
|
کنترل علائم اوتیت خارجی، سپس درمان اوتیت مدیا |
اتوره مزمن، پردة گوش معیوب و ناسالم |
عفونت مزمن و چرکی گوش میانی |
|
بررسی استفاده از اجسام نافذ، سمعک یا گوشگیر؛ حتیالامکان عدم استفاده از این اجسام |
واکنش آلرژیک به مواد (مثل فلزات، صابون، پلاستیک) در اثر تماس با پوست/ اپیتلیوم؛ خارش بهعنوان علامت غالب |
درماتیت تماسی |
|
توجه به درمان با کورتیکواستروئیدهای موضعی |
خارش علامت غالب است؛ اغلب مزمن؛ تاریخچهای از شیوع در نواحی دیگر |
اگزما |
|
توجه به درمان با گرما، شکاف و زهکشی با آنتیبیوتیکهای با جذب سیستمیک؛ قابل توسعه به عفونت منتشر گوش خارجی |
عفونت کانونی که ممکن است بهصورت پوستول یا ندول باشد، اغلب در مجاری دور (دیستال) |
تجمع کورک (فورونکولوزیس) |
|
اورژانس پزشکی با میزان شیوع و احتمال مرگومیر بالا؛ ضرورت مشورت فوری با متخصص گوش و حلق و بینی، بستری، آنتیبیوتیکهای داخل وریدی، دبریدمان |
تب بالا، بافت گرانوله یا نکروزه در مجرای گوش، گاهی درگیری عصب کرانیال؛ بیماران با دیابت شیرین یا نقص سیستم ایمنی، افزایش سرعت رسوب اریتروسیت (ESR)، یافتههایی در CT |
عفونت گوش خارجی بدخیم |
|
عموماً از عفونت حاد گوش میانی یا عفونت ویروسی ناشی میشود. |
التهاب پردة گوش، گاهی همراه با وزیکول؛ درد غالباً بهصورت شدید، بدون ادم مجرا |
مننژیت |
|
میتواند همراه با عفونت باکتریایی وجود داشته باشد؛ درمان با استیک اسید (وُزول)، مقدار مساوی از استیک اسید و الکل (نصف نصف) یا داروهای ضدقارچی موضعی؛ پاکسازی دقیق مجرای گوش |
درد علامت غالب است، ماده ضخیم در گوش، ادم کم؛ ممکن است عناصر قارچی در اتوسکوپی مشاهده شوند. |
اتومایکوزیس (عفونت قارچی گوش) |
|
درمان شامل داروهای ضدویروسی و کورتیکواستروئیدهای سیستمیک میشود. |
زخمهای هرپسی (تبخال مانند) در مجرا؛ ممکن است بیحسی/ فلج صورت وجود داشته باشد؛ درد شدید، از دست رفتن قدرت چشایی |
سندروم رمسای هانت |
|
جستجو برای دیگر عوامل بر اساس الگوهایی از درد راجعه |
تست طبیعی گوش |
درد راجعه |
|
درمان شامل روغن زدن یا مرطوب کردن مجرای گوش خارجی |
خارش و جوش بر روی خط مو (سرحد موی سر و پیشانی)، صورت و فرق سر |
سبورهآ |
| واکنش ازدیاد حساسیت تأخیری تیپ 4 به نئومایسین یا دیگر اجزای محلولهای گوشی؛ قطع استفاده از عوامل آسیبرسان؛ درمان با کورتیکواستروئیدهای موضعی | خارش شدید، راشهای ماکولوپاپولار یا اریتماتوز در مجاری؛ ممکن است وزیکولهایی نیز وجود داشته باشند |
حساسیت شنوایی |
2- عفونت گوش میانی یا OM (Otitis Media)
گوش میانی شامل پردة صماخ[6] و استخوانچههای چکشی[7]، سندانی[8] و رکابی[9] است. این قسمت از گوش نیز از هجوم میکروارگانیسمها در امان نبوده و درگیری آن میتواند عوارضی چون پارگی پرده صماخ، کری، سرایت عفونت به گوش داخلی و بخشهایی از مغز را بدنبال داشته باشد.
عفونت گوش میانی میتواند به 3 صورت حاد، مزمن و ترشحدار رخ دهد که بیشتر، نوع حاد آن (AOM) شایع است. هرچند اگر این حالت درمان نشود، ممکن است به فاز مزمن یا COM (Chronic Otitis Media) نیز تبدیل شود.
عفونت گوش میانی ترشحدار یا OME (Otitis Media with Effusion)، عبارتست از وجود مایع در گوش میانی بدون علائم عفونت حاد گوش میانی که در این حالت وجود مایع، مانند یک سد در مقابل انتقال صوت و تحریک پرده گوش، عمل میکند.
2- الف) عفونت حاد گوش میانی/ AOM (Acute Otitis Media):
به شروع سریع و ناگهانی عفونت در گوش میانی اطلاق میشود. AOM راجعه عبارتست از 3 حملهی عفونت گوش میانی یا بیشتر، در 6 ماه گذشته؛ 4 حمله یا بیشتر در 12 ماه اخیر و آخرین حمله در 6 ماه گذشته (لیبرتال و همکاران، 2013).
عفونت حاد گوش میانی بیشتر در کودکان شایع است. در یک مطالعه نشان داده شد که 83% کودکان تا سن 3 سالگی، یک یا چند حمله AOM را تجربه کردهاند که بیشترین درصد ابتلا در 6 ماهه دوم زندگی کودکان مشاهده گردیده است. شیوع ابتلا به AOM در پسران بیشتر از دختران گزارش شده است.
ازجمله مهمترین عوامل ابتلا به AOM، اختلال در عملکرد لوله اُستاش[10]/ ETD به دلیل سرماخوردگی، عفونتهای ویروسی تنفسی فوقانی و … است. عفونت و تورم لوزه سوم، سبب فشار به لوله استاش و ایجاد اختلال در تهویه و کارکرد گوش میانی میشود. در کودکان که لوله استاش کوتاهتری دارند، ورود ویروسها به گوش میانی تسهیل شده و شیوع ابتلا به AOM در آنان افزایش مییابد.
ویروسهای تنفسی مانند RSV (دلیل عمدة برونشیولیت شدید در نوزادان و کودکان)، آنفلوآنزا (بخصوص آنفلوآنزای A,B) پاراآنفلوانزا (خصوصاً تیپ 1، 2 و3 که عموماً مرتبط با لارنژیت حاد هستند)، رینوویروسها، آدنوویروسها، کوروناویروسها، سیتومگالوویروس و هرپس سیمپلکس ویروس، از جمله مهمترین عوامل ویروسی در ایجاد AOM میباشند که در مایع گوش میانی[11] (MEF) یافت میشوند. این ویروسها ریسک کلونیزاسیون باکتریهایی مانند استرپتوکوکوس پنومونیه یا هموفیلوس آنفلوانزا را در نازوفارنکس (حلق- بینی) افزایش داده و درصد ابتلا به AOM را بالا میبرند.
عفونتهایی مانند سرخک، مخملک و … میتوانند از طریق جریان خون به گوش راه یابند و در آنجا، عفونت ثانویه ایجاد کنند.
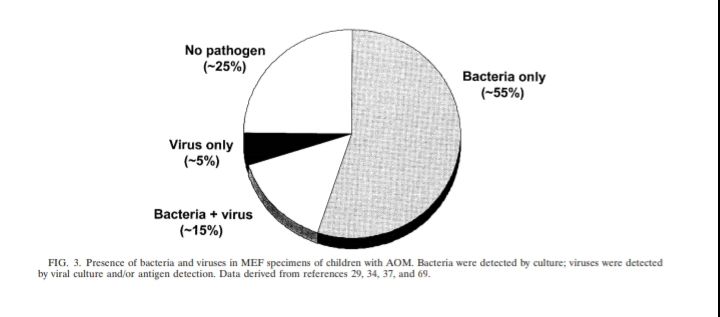
شکل 4 – حضور باکتریها و ویروسها در نمونههای MEF کودکان مبتلا به AOM
باکتریها بوسیلة کشت و ویروسها بوسیلة کشت ویروسی و یا بررسی آنتیژن (Ag detection) شناسایی شدند
کلونیزاسیون باکتریایی و چسبندگی:
بهنظر میرسد عفونت ویروسی مجرای تنفسی فوقانی اثر ثانویهای به فلور باکتریایی نازوفارنکس داشته باشد. بهطور مثال:
1- گسترش کلونیزاسیون نازوفارنکسِ استرپتوکوکوس پنومونیه به دلیل القای ویروس آنفلوانزای A
2- افزایش کلونیزاسیون با هموفیلوس آنفلوانزا در طول 4 روز عفونت با RSV
* همچنین گزارش شده که ویروسها باعث افزایش چسبندگی باکتریها به سلولهای اپیتلیال میشوند. بهعنوان مثال:
1- افزایش اتصال استرپتوکوکوس پنومونیه به سلولهای HEP-2 در عفونت با ویروس آنفلوانزای A
2- افزایش اتصال پنوموکوکها به سلولهای A549 انسانی توسط گونههای خاصی از آدنوویروسها.
* بهنظر میرسد که عفونتهای ویروسی با مکانیسمهای متنوعی، سلولهای اپیتلیال را فعال میکنند که در ادامه میتواند منجر به افزایش چسبندگی باکتریها به سلولها شوند.
تغییر دفاع ایمنی میزبان:
برخی ویروسها از جمله آنفلوانزای A، منجر به القای اختلال عملکرد لوکوسیتهای پلیمورفونوکلئر میشوند که میتوانند افزایش عفونتهای ثانویة باکتریایی را به همراه داشته باشند. چندین مطالعه نشان دادهاند که ویروسهای آنفلوانزای A فعالیتهای اکسیداتیو، کموتاکتیک، ترشحی و باکتریسیدالیِ نوتروفیلها را کاهش میدهند. برخی مطالعات نشان دادهاند که چندین تغییر در پارامترهای سیستم ایمنی و التهابی در حین عفونت با رینوویروس، RSV یا آنفلوانزا ایجاد شدهاند؛ بهعنوان مثال، آلودگی آزمایشی با رینوویروس در بزرگسالان داوطلب منجر به افزایش تولید تحریکشده با میتوژنِ IL-2 و IFN-γ به وسیلة سلولهای منونوکلئر خون محیطی و همچنین افزایش سیتوتوکسیسیته با واسطه NK سلها در سلولهای منونوکلئر در روز پنجم پس از آزمایش با رینوویروس شد.
اثرات متقابل ویروسی– باکتریایی در عفونت حاد گوش میانی:
عفونت گوش میانی یک بیماری پلیمیکروبیال (چندمیکروبی) است که معمولاً بهعنوان یک عارضه از عفونت ویروسی مجرای تنفسی فوقانی (URI) بروز میکند. رینوویروسها و کوروناویروسها (229E, OC43, NL63)، شایعترین علل ایجاد URI هستند. درحالیکه ویروسهای تنفسی بهتنهایی ممکن است باعث ایجاد AOM شوند، این ویروسها ریسک عفونت باکتریایی گوش میانی را افزایش داده و نتایج بالینی AOM باکتریایی را بدتر میکنند. ویروسهای مربوط به URI، عملکرد شیپور استاش (ET) را با کاهش فعالیت مخاطی و مژهای تغییر میدهند، همچنین ترشح موکوس را تغییر داده و بیان واسطههای التهابی را در میان مکانیسمهای دیگر افزایش میدهند. کاهش عملکرد حفاظتی ET، کلونیزاسیون باکتریها را در نازوفارنکس و پیشروی آنها به سمت گوش میانی و ایجاد AOM را میسر میسازد.
حضور ویروسهای تنفسی در 70% موارد در مایع گوش میانیِ (MEF) کودکان مبتلا به AOM با استفاده از روشهای تشخیصی مولکولی تأیید شده است. قابلتوجه است که تغییرات غشایی پردة صماخ در AOM ممکن است در اولین روز از بروز URI ویروسیِ دارای علامت مشاهده گردد.
آنفلوانزای A (IAV)، کورونا ویروس NL63 و RSV، چسبندگی باکتریایی به سلولهای اپیتلیال در شیپور اُستاش را تقویت میکنند. IVA میتواند کلونیزاسیون استرپتوکوکوس پنومونیه را نیز در نازوفارنکس افزایش دهد. ویروسها همچنین با تغییر سیستم ایمنی میزبان، تغییر در فعالیت آنتیبیوتیکها، تغییر در میزان و کیفیت موکوس و پاکسازی مخاطی– مژهای سلولهای اپیتلیال سبب اختلال میشوند. تغییرات مخاطی مژهای منجر به اختلال عملکرد استاش و یا انسداد و فشار منفی گوش میانی میشود که در حالت شدیدتری در کودکان کم سن و سال رخ میدهد، چرا که در اندازهگیری تیمپانومتری (سنجش پرده صماخ) در طول URI تأیید و مستند شده است. این فشار منفی گوش میانی، ورود باکتریها و ویروسهای پاتوژن را به داخل حفرة گوش میانی تسهیل کرده و منجر به التهاب گوش میانی و تجمع MEF و ظهور علائم میشود.
سه عامل باکتریایی شایع در ایجاد عفونت گوش میانی شامل استرپتوکوکوس پنومونیه، هموفیلوس آنفلوانزا و موراکسلا کاتارالیس هستند که از اوایل کودکی در نازوفارنکس کلونیزه شده و بهعنوان بخشی از فلور طبیعی در نظر گرفته میشوند. URI ویروسی میتواند سبب ایجاد حالت پاتوژنز و بیماریزایی در این فلورها شود.
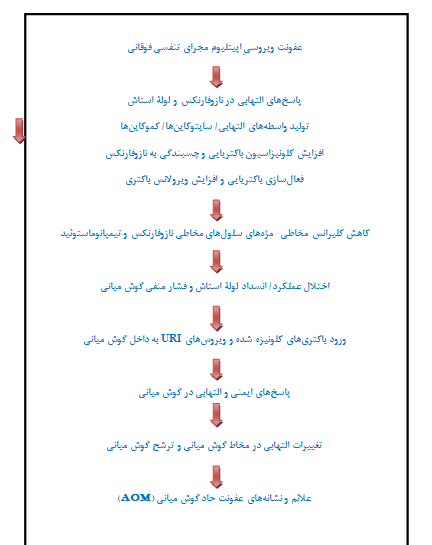
* فاکتورهای خطر مهم AOM شامل نوع و دوز پاتوژن، فاکتورهای محیطی نظیر نوع تغذیه، قرار گرفتن در معرض دود سیگار، مراقبت روزانه و خطرات ژنتیکی فردی هستند. افراد ممکن است استعدادهای ژنتیکی متفاوتی نسبت به عفونتهای تنفسی داشته و پاسخهای ایمنی مختلفی در برابر عفونتها ایجاد کنند. مهمترین فاکتور خطر در گسترش AOM، کلونیزاسیونِ باکتریهای پاتوژن گوش در نازوفارنکس، حضور ویروسهای تنفسی و اثرات متقابل آنها بر یکدیگر است (شکل 5).
شکل 5 – بیماریزایی (پاتوژنز) مرحله به مرحلهی AOM ویروسی
نگاهی بر عفونتهای ویروسی دستگاه تنفسی فوقانی مسبب AOM:
الف) ویروس آنفلوانزای A (IVA)
ویروس آنفلوانزای A، تنها ویروس تنفسی است که برای آن واکسنها و داروهای ضدویروسی مؤثر در حال حاضر در دسترس است. این امر زمینة پیشگیری از AOM حاصل از IVA را فراهم آورده است.
IVA در سلولهای اپیتلیال تنفسی و لوکوسیتهای در حال گردش همانندسازی میکند و به دنبال آن ترشح کموکاینها و سایتوکاینها سبب نشت سلولهای خونی و منونوکلئر به داخل ماتریکس خارج عروقی شده و نیز گسترش یک پاسخ ایمنی ضدویروسی و باواسطه Th1 را القا میکند. ترشح نورامینیداز به دنبال ابتلا به IAV میتواند چسبندگی پنوموکوکی و توانایی تهاجم در ET و گوش میانی را افزایش دهد. التهاب بهواسطه IAV منجر به احتقان ET و کاهش بیشتر عملکرد مژهها میشود که این کار از کلیرانس باکتریایی جلوگیری میکند.
در یک آزمایش با استفاده از سلولهای اپیتلیال گوش میانی انسان، IAV منجر به تغییرات ویژهای در ژنهای القاکنندة اینترفرون میزبان، ژنهای کموکاین و سایتوکاین، ژنهای پیشآپوپتوزی و ضدآپوپتوزی، فاکتورهای رونویسی و انتقال پیام، پاسخ ایمنی سلول، چرخة سلولی و ژنهای متابولیسم شد. عفونت همزمان IAV با استرپتوکوکوس پنومونیه، سبب ایجاد بار باکتریایی بیشتر نسبت به حالتی میشود که عفونت باکتریایی بهتنهایی وجود داشته است.
ب) ویروس سینسیشیال تنفسی (RSV)
یک پارامیکسو ویروس بزرگ است که عموماً مرتبط با التهاب نایژک[12] و پنومونی در کودکان بسیار کم سن و سال است. این ویروس همچنین ممکن است باعث ایجاد بیماری حاد تنفسی مانند URI در هر گروه سنی شود. RSV ابتدا در سال 1960 از MEF (مایع گوش میانی) شناسایی شد. این ویروس امروزه بهعنوان یکی از ویروسهای اتوتروپیک[13] در نظر گرفته میشود. RSV در کودکان مبتلا به AOM در نمونههای بدستآمده از شستوشوی بینی (Nasal wash) و نمونههای MEF یافت شده است. نشان داده شده که RSV بهطور ویژهای، بیان چندین اینترلوکین پیشالتهابی نظیر IL-6 و IL-8 که مهمترین واسطههای تب و پاسخ فاز حاد میباشند و برای مقاومت در برابر استرپتوکوکوس پنومونیه لازم هستند را تحریک میکند.
ج) HRV
Human rhino virus یکی از شایعترین علل URI در بزرگسالان و کودکان است و قویاً با AOM مرتبط است. محل اولیة تلقیح HRV، موکوس بینی است. این ویروس به اپیتلیوم تنفسی چسبیده و بهطور موضعی منتشر میشود. گیرندة عمومی HRV، مولکول چسبندگی بین سلولی-1[14] است. این ویروس همچنین در MEF نیز شناسایی شده است.
د) آدنوویروسها
آدنوویروس نیز یک ویروس شایع در عفونت مجاری تنفسی فوقانی و از ویروسهای اوتوتروپیک است. در بررسیها نشان داده شده است که کودکان مبتلا به آدنوویروس در مقایسه با کودکانی که مبتلا به دیگر عفونتهای ویروسی تنفسی بودند، سه برابر بیشتر به AOM مبتلا میشدند.
یکی از مشکلات گسترش URI و AOM آدنوویروسی این حقیقت است که شناسایی اسیدنوکلئیکها بهوسیلة PCR، چند ماه پس از عفونت اولیه امکانپذیر است، لذا شناسایی اسیدنوکلئیکهای آدنوویروسی در ترشحات نازوفارنکس، همواره نشاندهندهی این نیست که ویروس عامل AOM یا URI هماکنون در بدن فرد بیمار فعال است.
علاوه بر ویروسهای فوق، ویروسهای پاراآنفلوانزا (تیپ 1، 2 و 3) و انتروویروسهای انسانی که مرتبط با AOM بودهاند نیز یافت شدهاند. بسیاری از انواع دیگر ویروسهای شایع URI شامل کوروناویروسهای 229E, OC43, NL63 در ارتباط با گسترش AOM بعد از عفونتهای تنفسی فوقانی گزارش شدهاند.
استفاده از تکنیکهای حساس PCR، شناسایی ویروسهای نسبتاً جدید را ممکن ساخته است. بوکاویروس انسانی (HBoV) در راههای هوایی فوقانیِ کودکان کم سن و سال با عفونتهای مجرای تنفسی شناسایی شدهاند. این پاروویروس کوچک میتواند بهتنهایی و یا اغلب در ترکیب با دیگر ویروسهای عاملِ ایجادِ علائم تنفسی یافت شود. HBoV DNA در نازوفارنکس و MEF در سرم کودکان مبتلا به AOM یافت شده است. عفونت HBoV ممکن است علائم بالینی را بدتر کرده و برآمد بالینیِ AOM را طولانی سازد.
متاپنوموویروس انسانی (Hmpv) تقریباً تمام کودکان 5 سالة مبتلا به عفونتهای تنفسی را آلوده کرده و عفونت شایعی است. در کل، هر ویروسی که منجر به ایجاد URI و درگیری مسیرهای هوایی فوقانی میشود، ممکن است باعث ایجاد عفونت گوش میانی، حتی در غیاب باکتریهای پاتوژن گردد. برخی از مکانیسمهای فرضی اثرات متقابل ویروسی- باکتریایی در ایجاد AOM عبارتند از:
1- تولید یا مهار واسطههای التهابی در گوش میانی
2- تأخیر در پاکسازی باکتریها
3- کاهش نفوذ آنتیبیوتیکها در گوش میانی
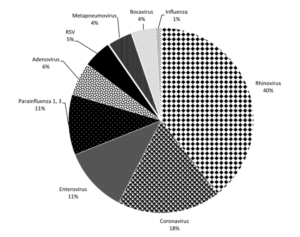
شکل 6 – نسبت ویروسهای تنفسی در 795 نمونه تنفسی (1079 ویروس)
واسطههای التهابی:
ویروسها قادرند تولید چندین واسطه التهابی را در نازوفارنکس القا کنند.
اینترلوکیـــنها (IL-1 ,IL-6 ,IL-8 ,RANTES)، فاکتور نکروزکننده تومور (TNF)، هیستامین، کینینها، لوکوترینها، پروستاگلاندین و … از این قبیلاند که در ترشحات نازالِ بیماران مبتلا به عفونتهای تنفسی و در مایع گوش میانی (MEF) افراد مبتلا به AOM یافت شدهاند.
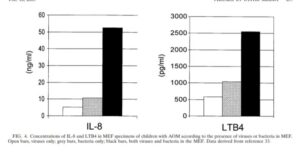
هیستامین یک واسطة التهاب قوی است که باعث اتساع عروق (وازودیلاتاسیون) و افزایش نفوذپذیری عروق میشود. بهنظر میرسد که ویروسها و باکتریها یک اثر افزایشی بر محتوای هیستامین در MEF دارند و درمان آنتیبیوتیکی برای 5-3 روز، غلظتهای هیستامین را کاهش نمیدهد. بیشترین غلظتهای IL-8 ,LTB4 در نمونههای MEF بدست آمدهاند که محتوی باکتری و ویروس، با هم بودهاند، همچنین در نمونههای MEF محتوی باکتری و ویروس با هم، افزایش غلظتهای پروتئین التهابی ماکروفاژ- 1α و پروتئین کموتاکسی مونوسیت-1 که هر دو از کموکاینهای رهاشده توسط هیستامین هستند و افزایش غلظت آنزیم تریپتاز، مشاهده گردیده است (شکل 7).
شکل 7 – غلظتهای IL-8 و LTB4 در نمونههای MEF کودکان مبتلا به AOM بر اساس حضور ویروسها یا باکتریها در MEF
ستونهای سفید: تنها ویروسها، ستونهای خاکستری: تنها باکتریها، ستونهای سیاه: هردوی ویروسها و باکتریها در MEF
تأثیرات ویروس- باکتری بر نتیجه AOM:
اگر مخاط گوش میانی همزمان با باکتری و ویروس آلوده شود، ممکن است از بین بردن باکتریها با آنتیبیوتیک برای توقف آبشارهای التهابی در گوش میانی کافی نبوده و همافزایی عفونت ویروسی گاهی منجر به طولانیتر شدن بیماری شود.
علائم:
عفونت گوش میانی دارای علائم متعددی است که در زیر به آنها اشاره خواهیم کرد، اما آنچه حائز اهمیت است، توجه ویژه به این علائم در کودکان است، زیرا AOM در کودکان بسیار شایع بوده و میتواند سلامتی آنان را به خطر بیندازد. کودکانی که به حرف نیفتادهاند، درد گوش خود را با مالیدن و گرفتن گوش، گریهی زیاد، تغییر در خواب، تب و لرز و استفراغ و تغییر رفتار نشان میدهند. کودکان بزرگتر، عفونت گوش میانی را با درد شدید بروز میدهند. کشیدن لالة گوش به سمت پایین، یک نکته کلیدی در تشخیص AOM در کودکانی است که هنوز به حرف نیامدهاند. درد گوش در هنگام بلع شیر نیز میتواند در تشخیص AOM در کودکان مؤثر باشد. درد ضرباندار خصوصاً هنگام شب، بیدار شدن کودک در شب، بدخلقی، اختلال در توانایی مکانیابی در نوزاد به علت درگیری یک گوش (مورونگیلد 1989) و حتی اسهال نیز میتواند از علائم عفونت گوش میانی در کودکان باشد.
◙ در AOM شدید، عفونت میتواند با درد متوسط تا شدید گوش و یا تب 39 درجه یا بالاتر همراه باشد.
◙ در AOM خفیف، درد ملایم و تب زیر 39 درجه دیده میشود.
◙ درگیری گوش و همپوشانی آن با عفونت تنفسی فوقانی، میتواند حاکی از AOM باشد.
◙ AOM میتواند همراه با یا بدون ترشح چرک از گوش (اتوره) باشد.
◙ کاهش شنوایی، پارگی پردة صماخ به علت تجمع چرک، خروج ترشحات زرد و یا متمایل به سیاه از گوش (پارگی پرده)، اشکال در شنیدن صداهای آرام، کاهش اشتها، عدم تعادل، سرفه، خستگی، رینیت چرکی، بیقراری، تحریکپذیری و ترشحات بدبو و چرکی (هنگامی که استخوانچههای گوش میانی، دچار عفونت شوند)، از دیگر علائم AOM هستند.
* لازم به ذکر است که عفونتهای حاد و دورهای گوش، میتوانند به پردة گوش آسیب برسانند و مشکلات شنوایی، گفتاری، مننژیت و ماستوئیدیت[15] را به دنبال داشته باشند.
تشخیص:
◙ توجه به علائم بالینی و تاریخچه بیمار میتواند به پزشک و ادیومتریست در تشخیص عفونت گوش (میانی) کمک کند. در اکثر مواقع همین علائم برای تشخیص AOM کفایت میکند (پرسش درباره سرماخوردگی، گلودرد، فشار گوش و …).
◙ معاینه گوش به کمک دستگاه اُتوسکوپِ دارای چراغقوه و لنز بزرگنمایی و بررسی پردة گوش فرد. پردة گوش سالم، تمیز و به رنگ خاکستری مایل به صورتی است، درحالیکه پردة گوش ملتهب به رنگ قرمز درمیآید. با اتوسکوپ میتوان قرمزی، سوراخ و ورم یا تخریب پردة گوش را بررسی نمود. همچنین به کمک این وسیله میتوان ترشحات چرکی کم را نیز مشاهده نمود.
◙ تست تیمپانومتری در تشخیص اوتیت مدیا و حرکات پردة گوش و بررسی فشار گوش میانی در زمان وجود شک به عفونت گوش بسیار مؤثر است. تیمپانومتر (پردهسنج)، فشار داخل گوش را تغییر میدهد و تُن واضحی تولید میکند. در ادامه، این وسیله پاسخ پردة گوش را به فشار و صدا اندازهگیری میکند. این تست بهعنوان آزمون تأییدکننده در اوتیت میانی و ارزیابی شنوایی (خصوصاً در کودکان با اوتیت میانی دوطرفه) بهکار میرود.
◙ تست رفلکسسنجی آکوستیک[16] جهت بررسی مسیر رفلکس شنوایی (این تست، توانایی فرد برای شنیدن را با اندازهگیری صدای رسیدن به مغز بررسی میکند).
◙ اتوسکوپ پنوماتیک[17] جهت بررسی و تعیین انطباق (کامپلیانس) پردة صماخ. این اتوسکوپ، یک جریان هوا با فشار محدود را به مجرای گوش میوزد تا وجود یا عدم وجود مایع در پشت پرده گوش (تیمپان) را بررسی کند. هنگامی که فرد دچار عفونت گوش شود، میزان تحرک پرده کاهش مییابد که به کمک این روش قابل شناسایی است.
◙ سایر آزمونهای شنواییسنجی همانند آزمونهای دیاپازون (آزمون وبر، آزمون رینه و …) نیز میتوانند میزان شنوایی فرد را در اوتیت مدیا مورد بررسی قرار دهند که البته این مورد در کودکان توصیه نمیشود.
◙ گاهی ممکن است برای بررسی میزان پیشروی عفونت گوش میانی (اینکه از گوش میانی فراتر رفته یا خیر)، از CT اسکن کمک گرفت.
◙ پژوهشگران از روش Multiplex PCR (PCR چندتایی)، جهت شناسایی RSV، آنفلوانزای A و B و پاراآنفلوانزای تیپ 1 و 2 و 3 از مایع گوش میانی (MEF) استفاده میکنند.
◙ تقریباً در دوسوم موارد، ویروسها در MEF به روش کشت یا تعیین آنتیژن شناسایی میشوند (نیاز به آنتیبادیها و پرایمرهای ویژه برای هر ویروس و حجم نسبتاً کم نمونه MEF از فاکتورهای محدودکننده شناسایی ویروس در روشهای PCR و تعیین آنتیژن است).
◙ از روش تعیین آنتیژن بیشتر برای شناسایی RSV و آنفلوانزای A و B در عفونت گوش استفاده میشود.
◙ در حدود 60% موارد، PCR از آسپیرههای نازوفارنکس، وجود ویروسهای RSV، کوروناویروس و رینوویروس را به اثبات رسانده است.
◙ حدود 15% از تمام موارد AOM مربوط به عفونت ترکیبی ویروسی- باکتریایی است.
◙ در برخی مطالعات، از روشهای تشخیصی شامل استخراج DNA (از نمونههای نازوفارنکس و با استفاده از کیتِ جداسازیِ RNA/DNA پاورمگ پاورمیکروبیوم)، توسعه و تکثیر (آمپلیفیکاسیونِ ناحیة حفاظتشده و بسیار متغیرِ[18] S rDNA V416 با استفاده از PCR) تعیین توالی[19] و آنالیز توالی[20] استفاده شده است.
* بیرونزدگی پرده گوش در اتوسکوپی، احتمال AOM باکتریایی را افزایش میدهد.
پیشگیری:
برای جلوگیری از عفونتهای گوش میانی، روشهای پیشگیری بسیار حائز اهمیت هستند. ازآنجاکه عفونت گوش خارجی در صورت عدم درمان، در ادامه ممکن است به عفونت گوش میانی منجر شود، لذا این پیشگیریها شامل حفاظت از گوش خارجی نیز میشود:
◙ استفاده از گوشگیر یا پنبه آغشته به وازلین در هنگام شنا، حمام کردن و …
◙ عدم استفاده از گوش پاککن (برای رفع جرم گوش، لازم است به شنواییسنج مراجعه شود).
◙ پرهیز از خاراندن گوش با دستها و وسایل آلوده و غیرتمیز
◙عدم استفاده از سیگار و دخانیات (اثبات شده است که استعمال دخانیات، ریسک عفونتهای گوش را افزایش میدهد).
◙ عدم حضور در فضاهایی با ازدحام و بیماریهای ویروسی (خصوصاً بیماریهای تنفسی فوقانی)
◙ پیشگیری و درمان سرماخوردگی و نیز واکسیناسیون آنفلوانزا (این مورد خصوصاً در کودکان 2 ساله و بیشتر بسیار مؤثر است).
◙ عدم استفاده از پستانک در 6 ماهة دوم زندگی و نیز استفاده از شیشههای تمیز و غیرآلوده
◙ اجتناب از شیر دادن به کودکان در حالتی که بهصورت طاقباز دراز کشیدهاند.
◙ مطالعات نشان دادهاند که تغذیه کودک از شیر مادر، میزان AOM را کاهش میدهد (کاهش میزان شیوع AOM در کودکانی که از شیر مادر استفاده کردهاند).
◙ استفاده از واکسن ضد استرپتوکوکوس پنومونیه و آنفلوانزا (واکسن آنفلوانزا به دو فرم سهظرفیتی غیرفعال و زندة ضعیفشده وجود دارد و بهطور مؤثری از وقوع بیماری آنفلوانزا و AOM مرتبط با آن پیشگیری میکند. کارایی آن، وابسته به سطح فعالیت آنفلوانزا در جامعه و میزان تطبیق واکسنها با سویههای در حال گردش است).
◙ همچنین پیشگیری از AOM با درمان زودهنگام آنفلوانزا در کودکان میسر است؛ بهعنوان مثال نشان داده شده است که درمان با اُسلتامیویر خوراکی بهطور قابلتوجهی ابتلا به AOM را در کودکان کم سن و سالِ مبتلا به عفونت آنفلوانزا کاهش داده است.
* بهطورکلی توصیه میشود که برای خشک کردن گوش از سشوار با درجة خنک و با فاصلة حدود 30-20 سانتیمتری از گوش استفاده شود و از وارد کردن اشیای خارجی به گوش جهت خشک نمودن پرهیز شود. باید توجه داشت که بعد از حمام و شنا و …، با توجه به اینکه مجرای گوش مرطوب شده (و تاریک نیز هست)، شرایط برای رشد میکروارگانیسمها فراهم است و ریسک عفونت افزایش مییابد، لذا خشک کردن گوش با سشوار خنک میتواند در کاهش عفونت بسیار مؤثر باشد.
درمان:
توجه به درمان بهموقع عفونتهای گوش میانی خصوصاً در کودکان بسیار اهمیت دارد، زیرا در صورت عدم درمان این عفونتها ممکن است عوارض بدتری چون پارگی پردة گوش، ناشنوایی یا کاهش شنوایی، تأخیر در گفتار کودکان، مننژیت، ماستوئیدیت (عفونت استخوان ماستوئید جمجمه) و … رخ دهد.
– در عفونتهای ویروسی، استفاده از داروهای ضدویروسی، قطرهها و مسکنها (ایبوپروفن، استامینوفن)، در کاهش درد مؤثر است.
– در عفونتهای مکرر و راجعه، گاهی نیاز است که لولة کوچکی (لولة ونت) در پرده گوش کار گذاشته شود. این لوله، تونلی در پرده گوش ایجاد میکند که علاوه بر به حداقل رساندن فشار مایع گوش، اجازة خروج مایع از گوش میانی را میدهد و معمولاً باید بین 8 تا 18 ماه، کار گذاشته میشود.
– هنگامی که عفونت گوش میانی با راهکارهای فوق درمان نشود و یا عفونت بهصورت مکرر رخ دهد، ممکن است پزشک، جراحی آدنوئید را توصیه کند، زیرا در مواردی که آدنوئید بزرگ شده باشد، ممکن است عفونت آن به گوش نیز سرایت کند.
– استفاده از کمپرس آب گرم میتواند در کاهش درد مؤثر باشد.
2- ب) عفونت گوش میانی همراه با ترشح یا OME (Otitis Media with Effusion)
عفونت گوش میانی همراه با ترشح مایع عبارتست از وجود مایع در گوش میانی، بدون علائم عفونت حاد گوش میانی که تداوم آن میتواند سبب کاهش تحرک پرده و عدم انتقال مناسب صوت گردد. این عفونت میتواند براثر حمله و تجمع ویروسهایی مانند ویروسهای تنفسی، RSV و … باشد. OME به دو دلیل عمده میتواند رخ دهد:
1) ضعف عملکرد لوله استاش
2) پاسخ التهابی گوش به دنبال عفونت حاد گوش میانی
حدود 2/2 میلیون مورد عفونت گوش میانی با مایع در سال رخ میدهد که متداولترین سن رخداد آن، بین 6 ماهگی تا 4 سالگی است. OME باعث کاهش شنوایی شده و بر روی گفتار، زبان و یادگیری فرد اثر میگذارد، لذا ازآنجاکه این عفونت میتواند بر کیفیت زندگی کودکان تأثیر گذارد، توجه به پیگیری و درمان آن اهمیت دارد. شیوع OME مزمن در کودکان دارای مشکلات صورتی- جمجمهای (مانند شکاف کام و سندروم داون)، بیشتر بوده که کمشنوایی و تأخیر گفتار و زبان را نشان میدهد.
باید توجه داشت که کودکان دچار نقص شدید بینایی، بیشتر از سایر کودکان تحت تأثیر اثرات OME قرار میگیرند، زیرا این کودکان بیشتر از سایرین به حس شنوایی وابستهاند. کودکان دچار تداوم OME باید هر 6-3 ماه بهطور منظم مورد ارزیابی قرار گیرند. این ارزیابیها باید با همکاری متخصصین گوش، حلق و بینی، شنواییشناسی و گفتاردرمانی صورت گیرد.
علائم:
در حدود نیمی از موارد (45%)، کودکان شکایت قابلتوجهی ندارند. گاهی ممکن است موارد زیر در OME دیده شوند:
درد خفیف و منقطع گوش، مشکلات خواب، دست مالیدن به گوش، احساس پری گوش، برانگیختگی فرد، عدم چرخاندن سر به سمت صدا، عدم پاسخ مناسب به اصوات محیطی و گفتاری، کمشنوایی که گاهی به شکل کمبود توجه کودک بهنظر میرسد، اشکال در تعادل کودک و تأخیر در رشد حرکتی، تأخیر در گفتار و زبان، زیاد کردن صدای تلویزیون که نشان از کمشنوایی فرد است، حملات مکرر عفونت حاد گوش میانی و تداوم وجود مایع در گوش مابین حملات.
تشخیص:
انجام تیمپانومتری و رفلکس آکوستیک توسط شنواییسنج، روشهای مناسبی در تأیید تشخیص OME هستند. تیمپانومتری با پروب تون 226 هرتز برای نوزادان 4 ماهه یا بزرگتر، معتبر است. برای نوزادان کوچکتر از پروب تون 1000 هرتز استفاده میشود.
شنواییشناس، آستانة راه هوایی و استخوانی کودک را میآزماید و آستانة کشف و بازشناسی گفتار و درصد تشخیص کلمات را اندازهگیری میکند (این موارد به سن و همکاری کودک وابسته است).
کودکانی که OME آنها 3 ماه یا بیشتر طول بکشد، باید تحت ارزیابی شنوایی قرار بگیرند. این ارزیابی به 3 آستانة شنوایی زیر تقسیم میشود:
1) آستانة شنوایی 40 دسیبل یا بالاتر (حداقل کمشنوایی متوسط)؛ در این شرایط توصیه به جراحی میشود، زیرا این میزان از کمشنوایی یقیناً بر روی عملکرد گفتار، زبان و تحصیل کودک اثر میگذارد.
2) آستانة شنوایی بین 21 تا 39 دسیبل (کمشنوایی ملایم)؛ این مرحله، مرتبط با مشکلات گفتاری، زبانی و تحصیل کودک است. مدیریت این مرتبه از OME به مدت زمان وجود مایع و میزان کاهش شنوایی بستگی دارد و برای بهبود کودک گاهی لازم به جراحی و بهبود محیط شنیداری و یادگیری کودک است. اگر OME در پیگیری بعدی، باقی مانده بود و یا VT (لوله تهویه ونت) کار گذاشته نشده باشد، باید ارزیابی شنوایی، هر 6-3 ماه مجدداً تکرار شود.
3) آستانة شنوایی 20 دسیبل یا کمتر (شنوایی هنجار)؛ اگر OME در پیگیری بعدی باقی مانده بود، ارزیابی شنوایی باید هر 6-3 ماه تکرار گردد.
OME طولانی میتواند همراه با علائم بیشفعالی، توجه ضعیف و مشکلات رفتاری باشد. لازم به ذکر است که در صورت وجود درد گوش، اختلال خواب و همراهی مکرر AOM، گاهی جراحی ضرورت مییابد. لولهگذاری (VT)، شیوع AOM راجعه را کاهش میدهد.
در OME پردة گوش اغلب تیره شده و مشکل تحرک دارد. بیرونزدگی پردة گوش، ترشح در گوش میانی و علائم حاد در گوش میانی، خاصِ AOM است (افتراق OME از AOM).
درمان:
اگر عفونت گوش میانی همراه با مایع درمان نشود، ممکن است به کمشنوایی و یا حتی ناشنوایی منجر شود که این مهم میتواند بر روی تعادل فرد، قدرت مکانیابی، حساسیت به اصوات و بهطورکلی، بر روی کیفیت زندگی فرد تأثیر بگذارد، لذا باید OME خصوصاً در کودکان جدی گرفته شود تا از عواقب و عوارض بعدی آن جلوگیری شود. بسیاری از حملههای OME بهصورت خودبهخودی و ظرف مدت 3 ماه بهبود مییابند، اما در 40-30% موارد، فرد دچار اوتیت مدیا میشود. البته ممکن است در مواردی حملات این عفونت یک سال یا بیشتر به طول بیانجامد. درمان در کودکانی که مشکلات رشدی، حسی، جسمی و شناختی دارند، اهمیت بیشتری دارد، زیرا OME و عوارض آن تحمل کودک را در برابر کمشنوایی کاهش میدهد. اگر OME بدون علامت باشد، احتمالاً خودبهخود رفع شده و نیاز به مداخله جدی نیست
در موارد زیر، احتمال بهبود خودبهخودی OME کمتر است:
1) اگر OME در فصل تابستان یا پاییز رخ دهد.
2) کمشنوایی در گوش، بیش از 30 دسیبل باشد.
3) فرد سابقهی کار گذاشتن لولة تهویه را داشته باشد.
4) لوزه سوم کودک، جراحی نشده باشد.
امروزه عقیده بر این است که اگر OME، به مدت 6-4 ماه همراه کمشنوایی تداوم داشته باشد، نیاز به جراحی است. گاهی لازم است برای تخلیة مایع از گوش و کاهش فشار، از لوله تهویه (VT) استفاده کرد.
– در کودکان 4 ساله و بالاتر، گاهی همراه با کارگذاری VT، جراحی لوزه سوم نیز صورت میگیرد تا از عود بیماری یا درگیریهای بعدی جلوگیری بهعمل آید.
– در 50-20% از کودکان، پس از لولهگذاری و خارج کردن آن، کودک مجدداً دچار OME میشود. در چنین مواردی توصیه بر این است که لوزه سوم کودک نیز جراحی شود، زیرا در این صورت احتمال نیاز به جراحی مجدد در حدود 50% کاهش مییابد (گیلدن 2004).[21]
2- ج) عفونت مزمن گوش میانی یا COM (Chronic Otitis Media)
COM شامل پارگی پردة گوش و ترشح مداوم از گوش میانی است که در مواردی، از 6 تا 12 ماه و حتی بیشتر نیز طول میکشد. پارگی پردة گوش ممکن است در اثر تروما، جاگذاری VT و یا پس از حمله AOM رخ داده باشد که سبب ورود باکتریها و ویروسها به گوش میانی میشود. کلستاتوما[22] و پلیپ در گوش میانی و درگیری ماستوئید (ماستوئیدیت)، جزو عوارض شایع عفونت مزمن گوش میانی است. این عفونت در کسانی که در دوران کودکی دچار عفونتهای گوش شدهاند، بسیار شایعتر است. فلج عصب صورتی، مننژیت و آبسه مغزی، عفونت گوش داخلی و آبسة استخوانی از مهمترین عوارض COM هستند.
علائم و تشخیص:
شایعترین علامت این عفونت، ترشح مایع بدبو و بدون درد از گوش و پارگیِ پردة صماخ است. کاهش شنوایی، درد گوش، تب، سردرد، علائم مربوط به مننژیت، اشکال در سطح هوشیاری و علائم شنوایی و دهلیزی نیز میتوانند از علائم مربوط به عوارض جانبی COM باشند.
پیشگیری و درمان:
جهت بهبود گوش درگیر COM باید بیشتر از هر چیز تلاش کرد که آب وارد گوش درگیر نشود، لذا این افراد باید هنگام شنا، حمام و …، از گوشگیر تمیز استفاده کنند. این افراد باید سعی کنند که ماهانه به پزشک مراجعه کنند تا گوش بیمار را تمیز نماید. در صورت وجود کلستاتوما به جراحی نیاز هست. در این جراحی، پارگی پردة گوش توسط فلپ ترمیم میشود.
عفونتهای گوش خصوصاً عفونتهای گوش میانی بسیار مهماند و باید جدی گرفته شوند. این عفونتها خصوصاً در کودکان سبب ایجاد مشکلات گفتاری، زبانی، ادراکی و … میشوند که میتوانند زندگی عادی و حتی تحصیل فرد را مختل نمایند، لذا تشخیص و درمان بهموقع چنین عفونتهایی بسیار ضروری است.
هرپس زوستر گوشی یا زونای گوش:
در این عفونت ویروسی، گانگلیون زانویی و هستههای اعصاب هفتم و هشتم درگیر میشوند. علائم آن شامل ایجاد وزیکول در مجرای گوش که دلمه میبندد، درد شدید در گوش، فلج عصب صورت، کاهش شنوایی و سرگیجه است.
3- عفونت گوش داخلی/ آماس گوش درونی یا OI (Otitis Interna)
گوش داخلی شامل محفظههایی پر از مایع است که با حفظ تعادل بدن در ارتباط هستند. هنگامی که این قسمت مورد حملة میکروبها قرار گیرد، سبب التهاب شده که با نام OI یا لابیرنتیت[23] نیز شناخته میشود. این عارضه اغلب توسط ویروسها و به دنبال عفونت مجاری تنفسی رخ میدهد. OI با اختلالات دهلیزی و حلزونی گوش شناخته میشود که با اختلال در تعادل و شنوایی فرد همراه است. وقتی یک عفونت گوش داخلی رخ دهد، میتواند نسبت به عفونت گوش میانی و خارجی، جدیتر باشد، زیرا این عفونت میتواند بر عصب شنوایی و تعادلی فرد اثر گذارد، لذا درمان فوری جهت پیشگیری از عوارض بعدی ضروری است.
گوش داخلی شامل ساختارهای متعددی برای حفظ تعادل و حمایت از شنوایی است، لذا عفونت در این قسمت از گوش میتواند هر دو عملکرد را مختل سازد. عفونت گوش داخلی بر قسمت لابیرنت گوش داخلی که یک مجرای استخوانی کوچک در جمجمه است، تأثیر میگذارد. این قسمت با مایع و غشاهایی پر شده و دهلیز (وستیبول) و مجاری آن تحت عنوان سیستم وستیبولار شناخته میشوند. عفونت ویروسی مایع گوش داخلی، شایعترین بیماری گوش داخلی است که بیشتر در پاییز و زمستان رخ میدهد.
عفونتهای ویروسی و باکتریایی متنوعی میتوانند منجر به عفونت گوش داخلی شوند، مانند آنفلوانزا، اوریون، هرپس زوستر، ویروس هرپس سیمپلکس، سرخک، shingles و دیگر عفونتهای تنفسی.
سرخک، سرخجه، اوریون و سیتومگالوویروس ممکن است در دوران بارداری و کودکی، گوش داخلی را تخریب کرده و موجب کری عصبی گردند. از این میان، سیتومگالوویروس شایعترین ویروس عامل کری عصبی در جنین است.
بسته به ویروسی که باعث ایجاد عفونت گوش درونی میشود، عفونت ممکن است به از دست دادن دائم شنوایی، خصوصاً اگر درمان بهدرستی انجام نشود، منتهی گردد. ضرورتاً هر پاتوژنی که بتواند به گوش درونی برسد، میتواند باعث ایجاد عفونت شود.
علائم عفونت گوش داخلی:
علائم التهاب گوش داخلی، معمولاً بهصورت دورههای 5 تا 15 دقیقهای بروز میکنند و بر اساس علت ایجادکننده، میتوانند متفاوت باشند.
اصلیترین علامت آن، سرگیجه شدید و احساس شناور بودن از درون، احساس چرخش اشیای اطراف و دَوَران سر است. حتی زمانی که فرد ساکن است، سرگیجه شدید میتواند منجر به تهوع و استفراغ شود. سرگیجه ممکن است با وزوز گوش[24] همراه باشد. علائم دیگر شامل درد گوش، احساس پری گوش، درد و سفتی گردن، اختلالات بینایی، از دست دادن تعادل و افتادن، سردرد، احساس خستگی، ترشح گوش، کاهش شنوایی، حرکات غیرارادی چشم، حساسیت به حرکت بدن و تکان دادن سر، سوت کشیدن گوش، استرس و حتی فلج عصب صورتی هستند.
تشخیص:
معمولاً پزشک با توجه به علائم فرد و تاریخچه بیمار میتواند به لابیرنتیت شک کند. گاهی میتوان از سوآب دهان و حلق- بینی برای پی بردن به عفونت مجرای تنفسی فوقانی (و بهتبع آن در برخی موارد، گوش داخلی) کمک گرفت.
رادیوگرافی جمجمه، MRI، CT اسکن و آنالیز مایع CSF از جمله مواردی است که میتوان جهت بررسی میزان پیشرفت عفونتهای گوش داخلی از آنها بهره جست.
پیشگیری و درمان:
استفاده از محافظ گوش در موارد خطر (مانند ورزشهای تماسی)، درمان سرماخوردگیها، آنفلوانزا و عفونتهای تنفسی میتواند از عفونت گوش داخلی جلوگیری کند. در عفونتهای ویروسی ممکن است به داروی خاصی نیاز نباشد، اما کورتیکواستروئیدها و داروهای ضدویروسی در درمان و بهبودی OI مؤثرند.
اگر فقدان دائم شنوایی رخ داده باشد، لازم است از ابزارهای حمایتی بهره برد. باید توجه داشت که اگر فقدان شنوایی در طول دو هفته بهبود نیابد، شانس بالایی برای ایجاد فقدان دائم شنوایی وجود خواهد داشت.
منابع:
1- عفونت گوش خارجی و میانی. فرزانه ضمیری عبداللهی، دکترای شنواییسنجی/ فصلنامه اطلاعرسانی، آموزشی و پژوهشی نواندیش سبز، سال یازدهم، شمارة 43 و44، پاییز و زمستان 1396
2- Terho Heikkinen and Tasnee chonmaitree.Importance of respiratory viruses in Acute Otitis Media. Clinical Microbiology Reviews, Apr.2003, P.230-241
3- Tal Marom, Johanna Noksokoivisto and Tasnee chonmaitree. Viral-Bacterial Interactions in Acute Otitis Media. From Curr Allergy Asthma Rep.2012 December;12(6):551-558
4- Robert Sander. Otitis Externa: A Practical Guide to Treatment and Prevention. Am Fam physician 2001; 63:927-36, 941-2. //www.aafp.org/afp
5- Charles PS Hui; Canadian Paediatric Society, Infectious Diseases and Immunization Committee. Acute Otitis Externa. Peadiatr child health 2013; 18(2):96-98.
6- Paul Schaefer, Reginald F. Baugh. Acute Otitis Externa: An Update. Am Fam physician. 2012; 86(11): 1055-1061. Copyright ©2012 American Academy of Family Physicians.
7- Tasnee Chonmaitree.Kristofer Jennings, Kamil Khanipov, et al. Nasopharyngeal microbiota in infants and changes during viral upper respiratory tract infection and acute otitis media. July 14, 2017; 1-3.
8- Johanna Nokso-koivisto, Tal Marom and Tasnee Chonmaitree. Importance of viruses in acute otitis media. Feb. 2015, 27(1). Copyright ©2015 Wolters Kluwer Health, Inc.
9- Chonmaitree T, Jennings K, Alvarez-Fernandez P, et al. Symptomatic and Asymptomatic Respiratory Viral Infection in the First Year of Life: Association With Acute Otitis Media Development. 2015; 60(1):4-6.
[1] Menier
[2] التهاب پوستی
[3] Chronic otitis ears
[4] واکس گوش
[5] اسپاسم عضلات فک
[6] Tympanic membrane
[7] Malleus
[8] Incus
[9] Stapes
[10] Eustachian-Tube Dysfunction
[11] Middle Ear Fluid
[12] برونشیولیت
[13] گوشدوست
[14] ICAM-1
[15] عفونت استخوان ماستوئید جمجمه
[16] Acoustic Reflex Testing
[17] Otoscope Pneumatic
[18] Hyper variable
[19] sequencing
[20] Sequence analysis
[21] در جمعآوری مباحث مربوط به AOM و OME، از مقاله زیر، بسیار کمک گرفته شده است: «عفونت گوش خارجی و میانی» نوشته فرزانه ضمیری عبداللهی، دکترای شنواییسنجی/ فصلنامه اطلاعرسانی، آموزشی و پژوهشی نواندیش سبز، سال یازدهم، شمارة 43 و44، پاییز و زمستان 1396.
[22] کیست گوش
[23] Labyrinthitis
[24] Tinnitus
برای دانلود فایل pdf بر روی لینک زیر کلیک کنید
ورود / ثبت نام