عفونتهای قارچی منتشره از راه خون
Hematogenously Disseminated Fungal Infections
(ترجمه فصل 27 از کتاب قارچشناسی کلینیکی آناایسی)
بخش دوم
دکتر محمد قهری – آزمایشگاه تشخیص طبی رسالت
بسیاری از میکوزهای مهاجم هنگامی آثار خود را نشان میدهند که یک ارگان هدف مشخصی مانند ریه یا مغز درگیر شده باشد اما برخی از میکوزهای مهاجم لوکالیزاسیون خاصی ندارند. نشانهها و تظاهرات عمده و اصلی این قبیل میکوزهای مهاجم “تب” است. امکان انتشار گستردهی خونی تقریباً با هر یک از میکوزها وجود دارد و چنین احتمالی بویژه در بیماران دارای اختلال سیستم ایمنی دیده میشود. در صورت عدم شناخت و عدم اقدامات درمانی و یا تأخیر در شروع آن عواقب جدی منجمله مرگ در انتظار اینگونه عفونتها میباشد. خوشبختانه در وضعیتهای کلینیکی که معمولاً این بیماریها دیده میشوند تظاهرات بالینی و رادیوگرافیک مربوط به انتشار آنها، اغلب تشخیص میکوزهای منتشره در این بیماران را مطرح مینماید.
گونههای فوزاریوم
گونههای فوزاریوم و اغلب اوقات فوزاریوم سولانی یا فوزاریوم اوکسیسپوروم میتوانند در بیماران سرطانی که سیستم ایمنی آنها بطور کامل آسیب دیده است عفونتهای منتشره ایجاد نمایند. این مسئله بویژه در بیماران مبتلا به بدخیمیهای خونی صادق است. تب، فونژمی و لزیونهای پوستی ناشی از عفونت با این کپک غیرمعمول است. ممکن است یک اونیکومیکوز قبلی مربوط به فوزاریوم بعنوان منبع عفونت سیستمیک فعلی عمل نماید و چنین سندرمی بویژه در هر بیمار نوتروپنیک که به همراه تب و پارونیشیا دیده میشود باید قویاً مورد تردید قرار گیرد. بعلاوه این سندرم اغلب لزیونهای ماکولوپاپولار منتشر یا جوشهای ندولار تولید میکند، نکروز با اولسراسیون لزیونها شایع است و ممکن است علائمی مشابه لزیونهای اکتیما گانگرونوزوم ایجاد نماید.
تشخیص بوسیلهی بیوپسی و کشت از یک لزیون مشکوک و یا کشت خون انجام میگیرد. برعکس بیماران مبتلا به آسپرجیلوزیس منتشره که در آنها کشت خون بندرت مثبت میباشد در بیماران مبتلا به فوزاریوز منتشر کشت خون در حدود 60 درصد موارد مثبت است.
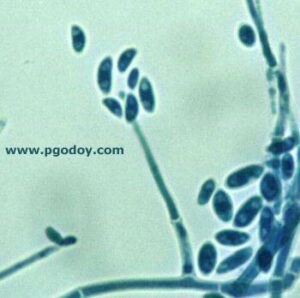
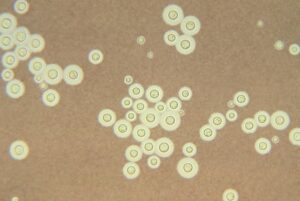
نمای میکروسکپی فوزاریوم: کنیدیهای هلالی شکل و کونیدیوفور دارای دیواره عرضی
قارچهای اندمیک
هیستوپلاسما کپسولاتوم
اگرچه عفونت مربوط به هیستوپلاسما کپسولاتوم به اشکال زیادی دیده میشود، فرمهای منتشرهی این عفونت میتواند با علائم لوکالیزهی کمی خود را نشان دهند. سه نوع (واریانت) هیستوپلاسموز منتشره شرح داده شده است و هرکدام از آنها تظاهرات مشخص و مختلفی دارند: هیستوپلاسموز منتشرهی حاد معمولاً در اطفال و کموبیش در افراد بالغی که سیستم ایمنی بشدت آسیب دیدهای دارند و بویژه در بیماران با عفونت پیشرفتهی HIV دیده میشود. علامت مشخصهی این فرم از هیستوپلاسموز منتشره عفونت وسیع و گستردهی سلولهای سیستم رتیکولواندوتلیال است. هپاتومگالی، لنفادنوپاتی و آبنرمالیتیهای قابل ملاحظهی مغز استخوان از پیامدهای عمدهی این فرآیند میباشند. از منظر بالینی این افراد ناخوشی حاد با تب بالا به همراه پیشروی طاقتفرسای علائم را نشان میدهند. درگیری نسج بینابینی ریه به شکل پراکنده (diffuse) نیز شایع است. بیماران مبتلا به عفونت پیشرفتهی HIV ممکن است با یک فرم منتشرهی حاد فولمینانت دیده شوند که مشابه شوک سپتیک باشد و علائم نارسائی تنفسی، نارسائی کبدی، نارسائی کلیوی، درگیری سیستم اعصاب مرکزی و کوآگولوپاتی داشته باشند. در فرم تحت حاد این بیماری میتواند هم به لحاظ کلینیکی و هم آزمایشگاهی غامض و بسیار پیچیده باشد. میزبان تیپیکال یک فرد مسن و یا فرد بیماری است که تحت درمان طولانی با ایمنوسوپرسیوها است اگرچه به شکلی دیگر در بیماران جوان با سیستم ایمنی نرمال گاهگاهی دیده میشوند. در این شکل از بیماری تب و هپاتواسپلنومگالی شایع و اختلالات مغزاستخوان کمتر شایع است. علائم درگیری کانونی عضوی ممکن است غلبه کند. ابتلاء مجاری گوارشی ممکن است به خونریزی یا زخمهای دهانی حلقی منجر شوند، گرفتاری غدد آدرنال ممکن است به نارسائی این غده منجر شود و ابتلاء سیستم اعصاب مرکزی میتواند تولید مننژیت نماید و یا اینکه یافتههای کانونی مشاهده شوند. در فرم مزمن بیماری، هیستوپلاسموز منتشره ممکن است تظاهرات کلینیکی اندکی ایجاد کند. علائم اساسی فقط در حدود 50 درصد بیماران نشان داده میشود و عموماً این علائم خفیف هستند. کاهش تدریجی وزن و تب متناوب ممکن است تنها سرنخهای کمککننده به تشخیص باشند. هنگامی که برخی از شواهد بیماری کانونی خودشان را نشان میدهند معمولاً تشخیص داده شده است. شایعترین تظاهر کانونی مربوط به این اختلال یک زخم دهانی حلقی یا یک ندول تکوتنها است. این لزیونها اغلب دردناک هستند و ممکن است هر قسمتی از دستگاه گوارشی فوقانی و مجاری تنفسی از جمله حنجره را درگیر نمایند. ضایعات استخوانی و مننژیت مزمن نیز گاهگاهی دیده میشوند. تشخیص هیستوپلاسموز منتشره بوسیلهی مطالعات هیستوپاتولوژیک یا کشت خون، نمونهی مغزاستخوان و یا ارگانهای درگیر شدهی دیگر صورت میگیرد. در هیستوپلاسموز منتشرهی حاد آزمایش گسترش خون محیطی ممکن است حضور ارگانیسم در لکوسیتها را نشان دهد. اگرچه تستهای بر پایهی آنتیبادی (بویژه اگر برای پرسیپیتینهای H و M انجام شده باشد) گاهی اوقات در هیستوپلاسموز منتشره مثبت است. اندازهگیری آنتیژنهای هیستوپلاسما کپسولاتوم بسیار مفید و کمک کننده است. آنتیژن در مقادیر کم و یا بسیار جزئی که قابل آشکار شدن نباشد در بیماران مبتلا به هیستوپلاسموز ریوی خود محدود شونده وجود دارد اما در برخی از مایعات بدن بیماران مبتلا به هیستوپلاسموز منتشره نشان داده میشود. اندازهگیری آنتیژن در نمونهی ادرار مفیدترین تست عمومی است و حساسیتی بیش از 90 درصد دارد. آنتیژن در خون تنها در 50 تا 80 درصد از بیماران قابل سنجش است و حساسیت بالای آزمایش ادرار احتمالاً در نتیجهی غلظت آنتیژن در ادرار است. با گرفتار شدن سیستم اعصاب مرکزی میتوان آنتیژن را در نمونهی مایع مغزی نخاعی در تقریباً 40 درصد مواقع ردیابی کرد. همچنین میتوان حضور آنتیژن را در نمونه لاواژ برونکوآلوئلار در 70 درصد بیماران مبتلا به ایدز که هیستوپلاسموز دارند نشان داد و آزمایش آنتیژن در ادرار نیز در بیش از 90 درصد این بیماران مثبت میباشد.
هیستوپلاسموز آفریقائی بوسیلهی هیستوپلاسما کپسولاتوم واریتهی دوبوئیزی (H. capsulatum Var. duboisii) ایجاد میشود، ارگانیسمی که به لحاظ جغرافیائی محدود به مناطق غربی و مرکزی زیر صحرای بزرگ آفریقا میباشد. اغلب بیماران با بیماری کانونی استخوانی یا ضایعات پوست دیده میشوند. یک سندرم تحلیل برنده مشابه آنچه که در مورد هیستوپلاسما کپسولاتوم دیده میشود اتفاق میافتد که در آن بیمار تب، کاهش وزن و پانسیتوپنی مربوط به انتشار گسترده ارگانیسم در سیستم رتیکولواندوتلیال را دارد هرچند که اکثر بیماران با بیماری منتشره هنوز دارای حداقل یک کانون لوکالیزه شده هستند که از نظر کلینیکی بطور آشکار گرفتاری پوست یا استخوان را میتوان مشاهده کرد.
بلاستومایسس درماتیتیدیس
عفونت اولیه با بلاستومایسس درماتیتیدیس معمولاً از طریق استنشاق کنیدیهای عفونی این قارچ اتفاق میافتد و میتواند به پنومونی حاد خودبخود محدود شونده منجر شود و یا به سمت یک فرآیند ریوی مزمن توسعه یابد. بیماران مبتلا به بیماری مزمن ریوی نوعاً با تب، کاهش وزن و سرفه ترشحدار خودشان را نشان میدهند. بلاستومیکوز ریوی بدون علامت نیز ممکن است ایجاد شود و خود را بصورت یک ندول یا یک لزیون تودهای در رادیوگرافی قفسه سینه نمایان سازد. در ابتلای خارج ریوی، لزیونهای زگیلی شکل یا زخمی شوندهی پوستی، استئومیلیت و پروستاتیت و یا التهاب اپیدیدیم و بیضه (epididymo-orchitis) وجود دارند. تا 10 درصد بیماران مبتلا به بیماری منتشره مننژیت را نشان میدهند. بیماری تهاجمی با ابتلای چند سیستمی در بیماران دارای سیستم ایمنی مختل شده دیده میشود. در بیماران دارای سیستم ایمنی نرمال، یافتههای ریوی بسیار شایع هستند اما در بیماران اخیر تغییرات پراکندهی بینابینی یا آلوئلار و سندرم دیسترس تنفسی حاد با نارسائی تنفسی غالباً بیشتر از افراد نرمال دیده میشود. همچنین لزیونهای پوستی شایع هستند. بلاستومایکوز منتشره میتواند سریعاً به سمت مرگ پیشرفت کند بخصوص در بیمارانی که در مراحل پیشرفتهی ایدز هستند. سریعترین روش تشخیص بلاستومایکوز مشاهدهی خصوصیات ارگانیسم در آزمایش مستقیم بافت یا خلط است. کشت معمولاً مثبت است اما نیاز به 4 هفته انکوباسیون دارد. چندین تست سرولوژیک بصورت تجاری قابل دسترسی است و بهترین نتیجه با تکنیک آنزیم ایمیونواسی برای آنتیبادی بر علیه آنتیژن بلاستومایسس درماتیتیدیس بدست میآید، هرچند که هیچکدام از این تستها حساسیت و ویژگی کافی به منظور بهره بردن در مدیریت درمان بیماران را ندارند.
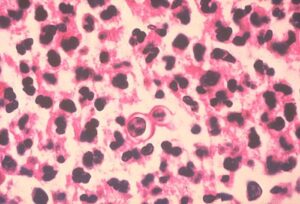
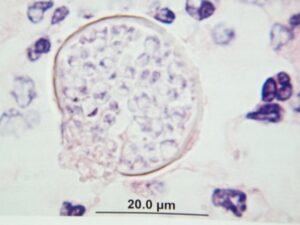
هیستوپاتولوژی بلاستومایکوزیس پوست: سلول جوانهدار بلاستومایسس درماتیتیدیس بوسیلهی نوتروفیلها احاطه شده است
بلاستومايسس درماتيتيديس در بافت ريه. سلولهاي مخمري بيضوي با ديواره سلولي مضاعف و ضخيم مشاهده ميشوند، محل اتصال سلول جوانه به سلول مادري پهن است. (رنگآميزي H&E)
کریپتوکوکوس نئوفرمنس
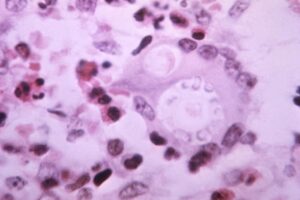
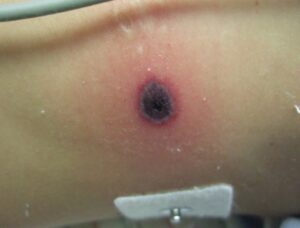
ارگانهای اصلی که بوسیلهی کریپتوکوکوس نئوفرمنس مبتلا میشوند شامل ریهها– که محل ورود ارگانیسم هستند- و سیستم اعصاب مرکزی میباشند. ابتلای سیستم اعصاب مرکزی معمولاً مننژیت آشکار کلینیکی ایجاد میکند و تشخیص بوسیلهی آزمایش مستقیم، کشت و آزمایش سنجش آنتیژن کریپتوکوکال در نمونهی مایع مغزی نخاعی انجام میشود که تشخیص قابل اعتمادی میباشد. کریپتوکوکسمی به تنهائی ممکن است در بین بیماران دارای سیستم ایمنی مختل شده بدون علائم لوکالیزهی آشکار دیده شود. در بیماران دارای اختلال در سیستم ایمنی که کریپتوکوکوزیس منتشره دارند ابتلای جلدی نیز شایع است. ضایعات جوش مانند به اشکال زیادی دیده میشوند اما مشاهدهی یک جوش نافی شدهی ندولار مشابه راشهای مولوسکوم کنتاجیوزوم قویاً مطرح کنندهی کریپتوکوکوس نئوفرمنس میباشد، بویژه اگر در بین بیماران مبتلا به ایدز مشاهده شده باشد.
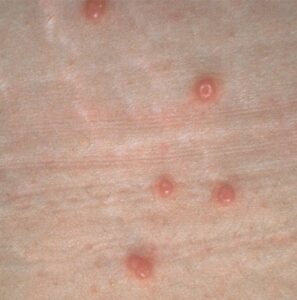
جوشهای پوستی مربوط به مولوسکوم کنتاجیوزوم
در سایر بیماران دارای سیستم ایمنی مختل شده، سلولیت و میوزیت بعنوان تظاهرات بیماری منتشره ناشایع نیستند. ابتلای کانونی استخوان، مفصل، چشم، کلیه، پریتوان یا پروستات ممکن است رخ دهد.
کریپتوکوکوس نئوفرمنس در اسلاید مرطوب تهیه شده با مرکب چین
کوکسیدیوئیدس ایمیتیس
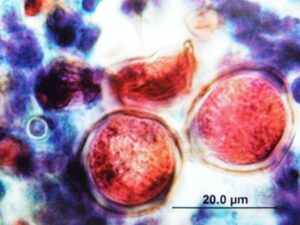
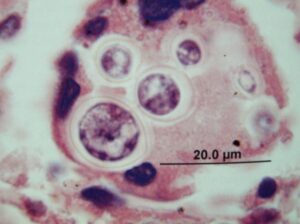
کوکسیدیوئیدس ایمیتیس ابتدا بعنوان عامل یک نوع تب حاد، پنومونی حاد آتیپیکال و پنومونی مزمن در بین بیماران ساکن در نواحی اندمیک ایالات جنوب غربی آمریکا شناخته شده بود. فرم خارج ریوی این بیماری شاهدی بر انتشار خونی آن است اما بیمارانی که فرم خارج ریوی این عفونت را دارند اغلب یک حالت تحت حاد همراه با علائم سیستمیک مینیمال را نشان میدهند. افرادی که بیشترین ریسک برای بیماری منتشره را دارند شامل فیلیپینیها، آمریکائیهای آفریقائی تبار، زنان حامله، و بیمارانی که به لحاظ کلینیکی ایمیونوساپرس هستند– شامل گیرندگان پیوند ارگان و بیماران HIV مثبت در مراحل پیشرفتهی بیماری-میباشند. درد استخوان، لزیونهای پوستی یا علائم مننژیت جزء علائم تیپیک عفونت هستند که به ارزیابی متمرکز شده به سیستم عضوی مبتلا منجر میشوند. از طرف دیگر بیماران ایمیونوسوپرس بطور کلی و بویژه بیماران ایدزی ممکن است با ابتلاء تهاجمی چند عضوی دیده شوند. اگرچه رادیوگرافی قفسه سینه ممکن است نرمال باشد اما یک ارتشاح سلولی رتیکولوندولار پراکنده در رادیوگرافی قفسه سینه در بیماران ایدزی غالباً مشاهده میشود. ابتلاء کبد، طحال، قلب، کلیه، مغز استخوان، پروستات و پانکراس همگی بوسیلهی کوکسیدیوئیدس ایمیتیس در اتوپسیها تأئید شده است. لنفادنوپاتی مغبنی در بیماران ایدز با کوکسیدیومایکوز منتشره برخلاف انتظار شایع است. علیرغم وضعیت ایمیونوسوپرس بیماران که در آنها کوکسیدیوئیدومایکوز منتشره ایجاد میشود تستهای فیکس کننده کمپلمان اغلب اوقات به تشخیص کمک میکنند هرچند که هم مننژیت و هم انتشار گستردهی عفونت در غیاب هرگونه پاسخ ایمنی (آنتیبادی) قابل سنجش در بیماران ایدزی شرح داده شده است، بنابراین بیوپسی و کشت از محلهای گرفتار شده همیشه باید در نظر گرفته و پیگیری شوند. کشت خون گاهی اوقات مثبت است که در این صورت حکایت از میزان مرگومیر بالا خواهد داشت.
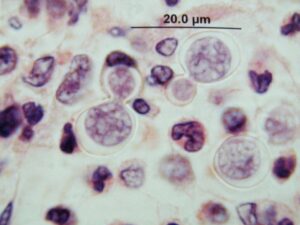
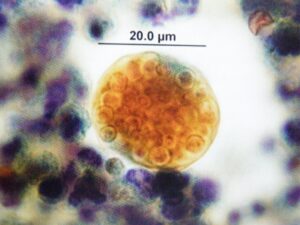
كوكسيديوئيدس ايميتيس در نسج ريه. اسفرول بزرگ و گرد با ديواره دو جداري و اندوسپورهاي كوچك داخل آن مشاهده ميشوند. (رنگآميزي H&E)
نمونهی لاواژ برونکوآلوئلار از بیمار مبتلا به ایدز با کوکسیدیوئیدومایکوزیس منتشره. اسفرول بالغ محتوی اندوسپورها (رنگ آمیزی پاپانیکولائو)
اسفرولهای فاقد اسپور. اسفرولهای نابالغ در قسمت چپ دیده میشود (رنگآمیزی پاپانیکولائو)
اسپوروتریکس شنکئی
عفونت منسوب به اسپوروتریکس شنکئی اغلب اوقات محدود به پوست میباشد. بیماری خارج از جلد نیز دیده میشود اما معمولاً محدود به یک محل منفرد است و ابتلاء استخوان و ریه بویژه شایعتر از سایر نواحی هستند، مننژیت مزمن نیز شرح داده شده است. اساساً اگرچه تعداد خیلی کمی از بیماران اسپوروتریکوز خارج جلدی چندکانونی را نشان میدهند، چنین بیمارانی اغلب ایمیونوسوپرس هستند (نوعاً با ایدز یا یک بدخیمی هماتولوژیک). تصویر کلینیکی عبارت از تب با درجهی پائین، کاهش وزن و آنمی خفیف میباشد. لزیونهای پراکندهی پوستی (معمولاً ندولار) ممکن است حضور داشته باشند و گسترش به استخوان، مفصل و سیستم اعصاب مرکزی معمول است. عفونت به آهستگی اما بطور ثابت پیشرونده و در صورت عدم درمان در نهایت مهلک است. تشخیص براساس کشت لزیونهای پوستی، مفاصل مبتلا، خون، یا مغزاستخوان است. برای اطمینان از وسعت ابتلاء سیستمیک از تکنیکهای تصویربرداری هستهای و گالیوم در مورد استخوانها میتوان کمک گرفت.
پاراکوکسیدیوئیدس برازیلینسیس
پاراکوکسیدیوئیدس برازیلینسیس یک میکوز عمقی که در نواحی مرکزی و جنوبی آمریکا دیده میشود تقریباً بطور روتین بصورت اشکالی از گسترش سیستمیک دیده میشود. هرچند که تستهای سرولوژیک بیانگر این مسئله هستند که مواجهه با ارگانیسم در زنان و مردان به یک میزان رخ میدهد اما گسترش و پیشروی به سمت بیماری علامتدار (سمپتوماتیک) در مردان بسیار شایعتر است. ارگانیسم در افراد کاملاً سالم نیز ایجاد عفونت میکند. در فرم حاد و تحت حاد (یا فرم juvenile) علائم اصلی پاراکوکسیدیوئیدومایکوزیس بستگی به ابتلاء قابل ملاحظهی کبد، طحال، غدد لنفاوی و مغزاستخوان دارد. ابتلای غدد لنفاوی ممکن است چشمگیر و بسیار گسترده باشد بطوریکه تشخیص لنفوم را مطرح نماید. در حالیکه علائم ریوی معمولاً در حداقل خود هستند ابتلاء پوست فراوان و کاملاً متنوع است: لزیونها ممکن است هایپرتروفیک، اولسراتیو، یا آکنهای شکل باشند. برعکس، فرم مزمن پاراکوکسیدیوئیدومایکوزیس علائم غیراختصاصی تولید میکند مثل کاهش وزن و تب که همراه با شکایات خفیف ریوی مانند دیسپنه یا سرفه است. زخمی شدن مخاط دهان بویژه شایع است و گرفتاری آدرنال نیز مورد توجه قرار گرفته است. ابتلای استخوانها، مغز و مجاری تحتانی گوارشی نیز وجود دارد. تشخیص ممکن است بوسیلهی آزمایش و کشت خلط یا سایر مواد کلینیکی صورت گیرد. آزمایش خلط بسیار ارزشمند است حتی اگر علائم ریوی در حداقل میزان خود باشند. تستهای تشخیص سرولوژیکی متنوعی برای آشکار کردن آنتیژن و نیز آنتیبادی وجود دارند.
پاراكوكسيديوئيدس برازيلينسيس در بافت ريه. سلولهاي مخمري گرد و در اندازههاي مختلف با ديوارهي سلولي مضاعف ديده ميشوند. (رنگآميزي H&E)
هیستوپاتولوژی پاراکوکسیدیومایکوزیس پوست: سلول جوانهدار پاراکوکسیدیوئیدس برازیلینسیس
پنیسیلیوم مارنفئی
پنیسیلیوم مارنفئی یک عفونت منتشره هم در میزبانان سالم و هم در افراد دارای سیستم ایمنی آسیبدیده ایجاد میکند که شبیه به سندرم هیستوپلاسموز منتشرهی حاد است. همانند هیستوپلاسموز منتشرهی حاد، ابتلای سیستم رتیکولواندوتلیال و متعاقب آن آنمی، لکوپنی، لنفادنوپاتی، و هپاتوسپلنومگالی شایع هستند. اگرچه حضور غالب پوستولهای پوستی متعدد گاهی اوقات مرتبط با لنفادنیت نکروزدهنده زمینهای این عفونت را از فرم هیستوپلاسموز منتشره جدا میسازد. لزیونهای پوستی ممکن است ناحیهی نافدار شدهی مرکزی داشته باشند بطوریکه تشخیص مولوسکوم کانتاجیوزوم را مطرح کنند. قارچ عامل این بیماری به لحاظ جغرافیائی محدود به نواحی جنوب شرقی آسیا و چین است اما قارچ گاهی اوقات یک دورهی مخفی طولانی دارد. در یک مورد عفونت سمپتوماتیک 10 سال بعد از مسافرت به آسیای جنوب شرقی ایجاد شده است. مخزن دقیق ارگانیسم شناخته شده نیست اما عفونت به مواجهه با موشهای بامبو مرتبط دانسته شده است. تشخیص بوسیلهی بیوپسی و کشت از هر عضو گرفتار شده یا خون صورت میگیرد. یک تست سرولوژیک نیز در این رابطه وجود دارد.
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام