آزمایشگاه و بالین
سرطان کولون (روده بزرگ) چیست؟
دکتر محسن منشدی، آزمایشگاه تشخیص طبی دکتر منشدی
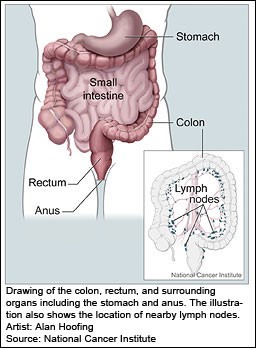
کولون با طولی به اندازه پنج فوت (152/4 سانتیمتر)، بیشترین حجم روده بزرگ را تشکیل میدهد. در دستگاه گوارش که مسیر حرکت مواد غذایی است، کولون بعد از روده کوچک و قبل از راست روده (رکتوم) قراردارد. این عضو، مسئول جذب آب، ویتامینها و مواد معدنی از محتویات داخل روده و فشرده کردن آنها میباشد. همچنین پس از مخلوط شدن محتویات روده توسط کولون، مواد غذایی هضم نشده (مدفوع) از بدن خارج میشود.
سرطانهای کولون و رکتوم اغلب به عنوان “سرطان کولورکتال” شناخته میشوند، اما در این متن به عنوان “سرطان کولون” معرفی میگردد. سرطان کولورکتال سومین سرطان شایع در بالغین و دومین سرطان منتج به مرگ در بین مردان و زنان ایالات متحده است. طبق تخمین انجمن سرطان آمریکا، 101340 مورد سرطان کولون و 39870 مورد سرطان رکتال در سال 2011 در ایالات متحده شناخته شد و بیش از 49380 مورد مرگ ناشی از سرطان کولورکتال به وقوع پیوست.
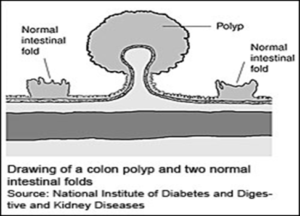
غددی در کولون وجود دارند که با تولید موکوس، سطح پوششی کولون و رکتوم را نرم ولیز میکنند. در حدود 95 درصد سرطانهای کولورکتال از نوع آدنوکارسینوما است که از سلولهای تشکیل دهنده این غدد آغاز میشوند و از آنها منشأ میگیرند. بیشتر موارد سرطان کولون با توسعه پولیپهای خوشخیم (ضایعات بافتی شبیه انگشت که به درون محیط داخلی روده سر باز میکنند) بوجود میآیند. این پولیپها نسبتاً در افراد بالای 50 سال شایع میباشد و بیشتر آنها خوشخیم باقی میمانند، به هر حال بعضی از آنها میتوانند بدخیم شوند و پس از حمله به بافتهای کولون، به سایر بخشهای بدن پخش شوند و متاستاز دهند. این تومورها، میتوانند سبب انسداد روده و مانع انجام عمل دفع گردند.
خطر
علت اصلی ایجاد سرطان کولون و رکتوم مشخص نیست، اما بنظر میرسد با ژنتیک، تغذیه و روش زندگی فرد مرتبط باشد. کسانی که سابقه فردی یا خانوادگی سرطان کولون یا پولیپ دارند، همچنین افراد مبتلا به کولیت اولسراتیو (شکلی از بیماری التهابی روده) و مبتلایان به اختلالات نقص سیستم ایمنی، بیشترین شانس ابتلا به این سرطان را خواهند داشت. یک مورد بیماری نادر ارثی بنام آدنوماتوزیس فامیلی یا پولیپوزیس، با ایجاد پولیپهای خوشخیم در اوایل زندگی بیمار، در اغلب موارد منجر به بروز سرطان در آن دسته از مبتلایانی که کولون آنها برداشته نشده است، میشوند. این خطر، همچنین با بالا رفتن سن و وقوع سرطان در سایر قسمتهای بدن افزایش مییابد. چربی بالا و رژیم غذایی پر گوشت، جزء عوامل خطرزا هستند به ویژه اگر رژیم غذایی آنها فاقد میوه، سبزیجات و سایر مواد غذایی فیبردار باشد. عوامل مرتبط با سبک زندگی در بروز سرطان کولون، شامل کشیدن سیگار، چاقی و کم تحرکی میباشند.
علائم و نشانهها
سرطان کولون در اغلب موارد بدون علائم یا نشانههای اولیه است. نشانههای قابل مشاهده عبارتند از:
- اسهال، یبوست یا سایر تغییرات در رفتار اجابت مزاج در مدت ده روز یا بیشتر
- خون در مدفوع (قرمز روشن یا سیاه رنگ)
- کمخونی بیدلیل
- درد شکمی و حساسیت در قسمت پایین شکم
- مشکلات شکم (دردهای مکرر، گاز، نفخ، احساس پری و گرفتگی)
- انسداد روده
- کاهش وزن بدون دلیل مشخص
- مدفوع باریکتر از معمول
- احساس خستگی مداوم
این علائم و نشانهها میتوانند در اثر سرطان و یا بیماریهای دیگری ایجاد شوند. در صورت مشاهده هر یک از این علائم و نشانهها، مشورت با پزشک ضروری است و لازم است که بیمار تحت غربالگری سرطان کولون (حتی اگر برطرف شده باشد) قرارگیرد.
در اغلب موارد با تشخیص و جراحی پولیپهای مشکوک به سرطان، از سرطان کولون پیشگیری میشود. اگر سرطان کولون در اوایل بیماری تشخیص داده شود تا 90 درصد قابل درمان است.
تستهای غربالگری برای تشخیص اولیه
توصیه شده است که تمام افراد بالای 50 سال، تحت غربالگری منظم سرطان کولون قرار بگیرند. تصمیم در مورد اینکه از کدام تست غربالگری استفاده شود و در چه زمانهایی صورت گیرد، بستگی به شرایط هر فرد در استعداد به ابتلا به سرطان کولون دارد، برای مثال اگر بستگان درجه یک فرد، مبتلا به سرطان کولون باشند، غربالگری بایستی 10 سال زودتر از زمان تشخیص سرطان در بستگان او، انجام شود تا به شناسایی پولیپهای پیش سرطانی احتمالی کمک کند.
در مارس 2008، دستورالعملهای غربالگری برای تشخیص اولیه پولیپهای پیش سرطانی و سرطان کولون، با همکاری “انجمن سرطان آمریکا”، “گروه ضربت اجتماعی آمریکا برای مبارزه با سرطان کولون” و “کالج رادیولوژی آمریکا” منتشر گردید.
این دستورالعملها، غربالگریها را به دو بخش تقسیم میکنند:
- آزمونهای ساختاری کامل یا جزئی که خود کولون را بررسی میکنند و قادرند هر دو نوع پولیپهای سرطانی و پیش سرطانی را مشخص کنند.
- تستهای آزمایشگاهی بر روی نمونههای مدفوع که خون و یا سلولهای سرطانی موجود در مدفوع را تشخیص میدهند.
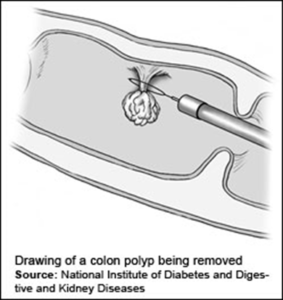
امتیاز دیگری که این روشهای غربالگری دارند این است که در هنگام معاینه مستقیم (مثل سیگموئیدوسکوپی و کولونوسکوپی) امکان برداشتن پولیپهای مشکوک وجود دارد اما در سایر آزمایشها، روشهای دیگری برای برداشتن بافتهای مشکوک مورد نیاز است.
بررسیهای تصویری
با این بررسیها کولون با چشم دیده میشود و میتوان هر دو نوع پولیپهای پیش سرطانی و سرطانهای موجود را تشخیص داد.
| آزمون | توصیف | فواصل غربالگری توصیه شده | مزایا | معایب |
|
سیگموئیدوسکوپی |
بررسی رکتوم و قسمت پایینی کولون با یک دستگاه نوری سخت یا قابل انعطاف |
هر پنج سال |
آماده سازی حداقلی قبل از زمان بررسی، معمولاً به بیهوشی نیازی ندارد، تقریباً سریع و ایمن است. |
فقط در حدود 30 درصد کولون را مورد بررسی قرار میدهد، نمیتواند همه پولیپها را بردارد، کمی خطر خونریزی، عفونت یا پارگی روده به همراه دارد.
درصورت وجود نتایج غیرطبیعی ممکن است نیاز به انجام کولونوسکوپی شود. |
|
کولونوسکوپی |
بررسی رکتوم و تمامی کولون با یک دستگاه نوری |
هر ده سال |
امکان بررسی تمام کولون وجود دارد، امکان خارج کردن پولیپها و برداشت نمونههای بیوپسی برای تستهای پاتولوژی وجود دارد. |
آماده سازی مفصل تمام روده قبل از زمان بررسی، نیاز به انجام بیهوشی، نیاز به حداقل یک تا دو روز برای آماده سازی و ریکاوری، به همراه داشتن خطر خونریزی، عفونت یا پارگی روده |
|
تنقیه باریم با کنتراست مضاعف |
یک سری عسکبرداری از کولون و رکتوم: بیمار از طریق لوله قرار گرفته در کولون و رکتوم که با هوا متسع میگردد و محلول سفید گچی تنقیه میشود. |
هر پنج سال |
به بیهوشی نیازی ندارد، تمام کولون قابل مشاهده است، تقریباً ایمن است، خطر حداقلی پارگی کولون |
همان آماده سازی کامل روده مانند روش کولونوسکوپی را نیاز دارد، امکان برداشتن پولیپها وجود ندارد، در صورت وجود نتایج مشکوک ممکن است نیاز به انجام کولونوسکوپی شود. |
|
کولونوسکوپی مجازی CTC)، یا کولونوگرافی توموگرافیک کامپیوتری) |
بررسی رکتوم وتمامی کولون تا روده کوچک با استفاده از اشعه X و رایانه، لوله در رکتوم قرار گرفته و روده با هوا باد میشود. |
هر پنج سال |
به بیهوشی نیازی ندارد، تمام کولون قابل مشاهده است، نسبتاً ایمن است، خطر حداقلی پارگی کولون |
نیاز به آماده سازی کامل روده دارد، امکان برداشتن پولیپها وجود ندارد، در صورت وجود نتایج غیرطبیعی ممکن است نیاز به انجام کولونوسکوپی شود. |
تستهای آزمایشگاهی
این تستها بر روی نمونههای مدفوع انجام میشود و میتواند سرطانهای موجود را تشخیص دهد.
| آزمون | توصیف | فواصل غربالگری توصیه شده | مزایا | معایب |
|
تست خون مخفی مدفوع بر پایه گایاک (gFOBT) |
تست برای تشخیص خون مخفی در نمونه مدفوع |
سالیانه |
بدون نیاز به آماده سازی روده، بدون داشتن خطر مستقیم برای روده، نمونه را میتوان در خانه جمعآوری کرد. |
نیازمند رژیم غذایی قبل از انجام تست است، امکان تشخیص تغییرات پیش سرطانی وجود ندارد، هر گونه خونی که در کولون باشد از جمله پروسه مصرف مواد غذایی و یا جراحی دندان را تشخیص میدهد و اختصاص به سرطان ندارد. |
|
تست ایمونوشیمیایی مدفوع (iFOBT یا FIT) |
تست برای تشخیص خون مخفی در نمونه مدفوع است ولی تکنیک جمعآوری نمونه متفاوت است با روش gFOBT |
سالیانه |
نیاز به محدودیت در مصرف دارو ندارد، بدون نیاز به آماده سازی روده، بدون داشتن خطر مستقیم برای روده، نمونه را میتوان در خانه جمعآوری کرد. | امکان تشخیص تغییرات پیش سرطانی وجود ندارد، امکان عدم تشخیص برخی از سرطانها وجود دارد، بنابراین آزمایش یک مرحلهای مؤثر نیست. |
|
تست DNA |
تشخیص موتاسیون در یک ژن خاص مربوط به سرطان کولون در DNA جدا شده از نمونه مدفوع |
تاکنون مشخص نشده است، شواهد علمی بیشتری برای تعیین آن نیاز است. |
نیازی به آماده سازی روده و محدودیت در مصرف مواد غذایی ندارد، نمونه را میتوان در خانه جمعآوری کرد، خطر پارگی روده وجود ندارد. | امکان تشخیص تغییرات پیش سرطانی وجود ندارد، بقدر کافی بایستی نمونه مدفوع جمعآوری شود، نیازمند شرایط ویژه است. |
علاوه بر اینها امکان دارد پزشک آزمایش دستی رکتال (DRE) را انجام دهد تا حجم رکتال را با انگشت خود حس کند، گرچه بیشتر سرطانهای کولون خارج از دسترس و فاقد هر گونه نشانهای هستند. اگر نتیجه آزمایشاتی غیراز کولونوسکوپی، حاکی از احتمال وجود پولیپ یا سرطان باشد، غالباً یک تست کامل کولونوسکپی برای بررسی دقیق کولون انجام و نمونههای بافتی (بیوپسی) از پولیپها یا نواحی بالقوه سرطانی، جمعآوری میشود.
آزمایشهای تشخیصی، مرحله بندی و پیشآگهی
بیوپسی:
در صورت مشکوک شدن به وجود سرطان در هنگام کولونوسکوپی، بیوپسی انجام میشود و مقداری از بافت ناحیه مشکوک برای آزمایش میکروسکپی توسط پاتولوژیست برداشته میشود.
اگر بافت سرطانی باشد، گام بعدی تعیین مرحله (یا محدوده) بیماری است. درمان بستگی خواهد داشت به مرحله سرطان کولون یا رکتوم، که با میزان گستردگی سرطان از منشأ اولیه طبقه بندی میگردد.
روشهای مرحله بندی سرطان کولون در کشورهای مختلف متفاوت است؛ در بعضی کشورها بجای اعداد از حروف استفاده میکنند. روش متداولی که برای مرحله بندی سرطان کولون استفاده میشود عبارت است از:
- مرحله 0: مرحله بسیار ابتدایی، سرطان بر روی درونیترین لایه کولون یا رکتوم (کارسینومای درجا)
- مرحله I: تومور در لایههای درونیتر کولون وجود دارد ولی به درون دیواره کولون راه نیافته است.
- مرحله II: تومور در لایههای بیرونیتر کولون و یا بافت مجاور وجود دارد ولی به غدد لنفاوی منتشر نشده است.
- مرحله III: تومور به غدد لنفاوی منتشر شده است ولی هنوز به اندامهای دورتر بدن نرسیده است.
- مرحله IV: تومور به اندامهای دورتر مانند ریهها، استخوان یا کبد گسترش پیدا کرده است. ( مرحله متاستاتیک)
سایر تستهای آزمایشگاهی
- تست آزمایشگاهی کارسینوامبریونیک آنتیژن (CEA) برای کمک به مرحله بندی ممکن است از سوی پزشک درخواست شود. این پروتئین در بیشتر مبتلایان به سرطان کولون افزایش مییابد و معمولاً میزان آن در خون متناسب با مرحله بیماری است. همچنین تستCEA میتواند در مشخص کردن پیشآگهی بیماری کمک کننده باشد، بطوریکه غلظتهای بالای آن متناسب با افزایش خطر عود و گسترش بیماری است.
- تست گیرنده فاکتور رشد اپیدرمال (EGFR) ممکن است برای کمک به اثبات یک پیشآگهی و راهنمای درمان، بر روی نمونه تومور انجام شود. تومورهایی که EGFR را بروز میدهند تمایل به بدخیم شدن دارند، اما درمان قادر است این نوع تومور را هدف قرار دهد و مهار عامل EGFR میتواند به عنوان یک روش درمانی مورد استفاده قرار گیرد.
- تست شناسایی موتاسیون ژن KRAS در بافت تومورال ممکن است به عنوان راهنمای درمان سرطان و ارزیابی پیشآگهی مورد استفاده قرارگیرد. حضور موتاسیونهای خاص نشان دهنده این است که درمان دارویی آنتی EGFR در درمان سرطان مؤثر نیست و احتمالاً پیشآگهی بیماری ضعیف میباشد.
درمان
تمام مراحل سرطان کولون معمولاً با خارج کردن توده سرطانی و احتمالاً بافت کناری آن طی عمل جراحی قابل درمان است. برای مراحل II و III، شیمی درمانی و یا پرتو درمانی بعنوان مکمل درمان جهت کشتن سلول سرطانی و کوچک سازی تومور تجویز میشود. شیمی درمانی و اشعه در مرحله IV نیز برای بهبود علائم و افزایش طول عمر ممکن است بکار رود. در برخی موارد ممکن است درمان زیستی یا ایمونوتراپی؛ درمانی که سیستم ایمنی فرد را برای شناسایی سلولهای سرطانی و مبارزه با آنها تحریک میکند، مورد استفاده قرار گیرد.
:Reference
WWW. Labtestsonline.org
09/03/2014
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام