آزمایشگاه و بالین
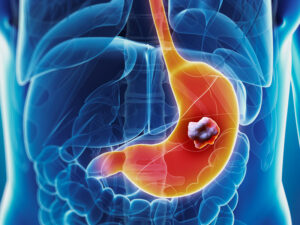
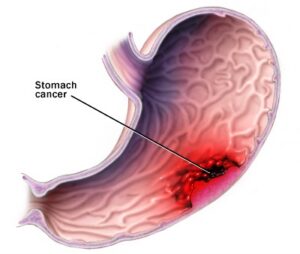
سرطان معده
دکتر محسن منشدی
آزمایشگاه تشخیص طبی دکتر منشدی
www.manshadilab.com
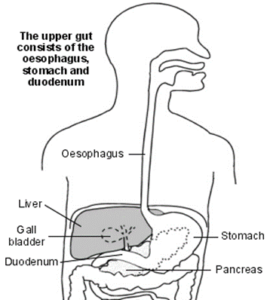
معده یک کیسه توخالی عضلانی است که قسمت بالایی آن به مری و قسمت پائینی به اولین بخش روده کوچک (دئودنوم) متصل میشود. مهمترین وظیفه معده، خرد کردن مواد غذائی جامد به یک ساختار نیمهجامد با استفاده از اسید معده است. این عمل سبب میشود که کار بقیه دستگاه گوارش برای جذب مواد مغذی از غذا آسانتر شود.
مقدمه
سرطان معده یا سرطان گاستریک، یک نوع تقریباً غیرشایع سرطان است که سالیانه حدود 7300 نفر را در انگلستان مبتلا میکند. علائم اولیه سرطان معده مبهم بوده و بهآسانی میتواند با سایر بیماریهای کمخطرتر اشتباه شود. این بیماریها عبارتند از:
- سوءهاضمه مداوم و سوزش معده
- نفخ شکم و آروغ زدن مکرر
- احساس پری زیاد شکم یا باد کردن شکم بعد از غذا
- درد پایدار معده
- احساس سیری بسیار سریع هنگام غذا خوردن
- احساس بیماری
- درد ناحیه معده یا جناق سینه
- اشکال در بلع (دیسفاژی)
- استفراغ (که ممکن است همراه با خون باشد)، گر چه این علامت در مراحل اولیه بیماری شایع نیست.
سرطان پیشرفته معده
علائم سرطان بسیار پیشرفته معده شامل:
- وجود خون در مدفوع یا مدفوع سیاه رنگ
- از دست رفتن اشتها
- کاهش وزن
- خستگی
- نفخ شکم و ورم معده (به دلیل تجمع مایعات)
- کمخونی (کاهش گلبولهای قرمز که میتواند علت ایجاد خستگی و تنگی نفس باشد)
- زرد شدن پوست و سفیدی چشمها (یرقان)
از آنجا که علائم اولیه، بسیار شبیه سایر بیماریها است، بررسی هر علامتی توسط پزشک از لحاظ سرطان معده و تا حد امکان افتراق آن از سایر بیماریها بسیار حائز اهمیت است.
علت بیماری
علت اصلی سرطان معده هنوز مشخص نشده است، گرچه تعدادی از عوامل افزایشدهنده خطر ابتلا به آن را شناسایی کردهاند. سرطان معده در اثر ایجاد تغییراتی در سلولهای معده بوجود میآید، اگرچه بهدرستی معلوم نیست که چرا چنین تغییراتی رخ میدهد.
سرطان با ایجاد تغییر در بخشی از ساختار DNA آغاز میشود، بخشی که دستورات خاصی به سلول میدهد؛ دستوراتی از این قبیل که چه وقت رشد کند و یا چه وقت تقسیم شود.
تغییر در ساختار DNA را جهش میگویند. جهش میتواند دستوراتی را که برای کنترل رشد سلول ارسال میشوند، مختل کند، این بدان معنی است که سلولها همچنان به رشد خود ادامه میدهند و درجایی که باید این رشد متوقف شود، توقف صورت نمیگیرد. سلولها بهطور مداوم در مسیر جریانی غیرقابل کنترل، تکثیر میشوند و تولید بافتی را میکنند که تومور نامیده میشود.
اینکه چه عواملی ماشهی تغییرات جهشزا در DNA را میچکاند که منجر به سرطان معده میگردد و اینکه چرا فقط تعداد کمی از مردم به آن مبتلا میشوند، هنوز بهطور دقیق معلوم نیست.
عوامل مؤثر بر افزایش خطر
شواهد دال بر وجود عواملی است که میتوانند بر روی شانس ابتلا به سرطان معده مؤثر باشند، این عوامل عبارتند از:
سن: با بالا رفتن سن خطر ابتلا به سرطان معده افزایش مییابد. بیشتر موارد در افراد بالای 55 سال با میانگین سن تشخیص بیماری در حدود 70 سالگی دیده شده است.
جنس: مردان به علت نامعلومی دو برابر زنان شانس ابتلا به سرطان معده دارند.
سیگار کشیدن: افراد سیگاری دو برابر افراد غیرسیگاری احتمال ابتلا به سرطان معده را دارند، به خاطر آنکه دود تنباکو اغلب هنگام پک زدن وارد معده میشود. مواد بسیار مضر تنباکو ممکن است به سلولهای معده آسیب وارد کنند. هرچه بیشتر سیگار کشیده شود و هرچه زمان سیگار کشیدن بیشتر باشد، خطر ابتلا به سرطان بیشتر است. بهطور متوسط افراد سیگاری دو برابر غیرسیگاریها به سرطان معده مبتلا میشوند. تصور میشود که در حدود یک مورد از هر پنج مورد ابتلا به سرطان معده در انگلستان به سیگار کشیدن مرتبط است.
عفونت با هلیکوباکتر پیلوری: هلیکوباکتر پیلوری یک باکتری شایع است. در بیشتر افراد این باکتریها بیضرر هستند، گرچه در برخی از اشخاص یک عفونت هلیکوباکترپیلوری میتواند سبب بروز زخم معده، سوءهاضمههای مکرر یا التهاب طولانی مدت پوشش معده (گاستریت آتروفیک مزمن) را به همراه داشته باشد. تحقیقات نشان میدهد که در اشخاص مبتلا به گاستریت مزمن حاد، خطر بروز سرطان معده افزایش مییابد هرچند ریسک آن هنوز بالا نیست.
رژیم غذایی: رژیم غذایی غنی ازترشیجات (مانند ترشی پیاز و یا ترشی ادویه و سبزیجات)، ماهی نمکسود، نمک و گوشت دودی (مانند گوشت ادویهزده و دودیشده گاو) خطر ابتلا به سرطان معده را افزایش میدهد. در کشورهایی که اینگونه رژیم غذایی رایجتر است مانند ژاپن، میزان ابتلا به سرطان معده در آنجا بیشتر از انگلستان میباشد.
سابقه خانوادگی: درصورتیکه یکی از بستگان نزدیک شخص مانند یکی از والدینش و یا خواهر و یا برادر او مبتلا به سرطان معده باشند، احتمال ابتلای فرد به این بیماری زیاد خواهد بود. در چنین مواردی بهتر است فرد مورد مشاوره ژنتیکی قرار گیرد. دقیقاً ارتباط ژنتیک با این بیماری مشخص نشده است، شاید ناشی از عوامل خطرزای مشترک (مانند داشتن رژیم غذایی مشابه و یا ابتلا به عفونت هلیکوباکتر پیلوری) یا به خاطر ژنهای خاصی که از والدین خود به ارث میبرند باشد. آزمایشها نشان دادهاند که در حدود یک مورد از پنجاه مورد مبتلایان به سرطان معده، در یک جهش ژنتیکی به نام E–cadherin مشترک هستند؛ همچنین تحقیقات بر روی سرطان معده نشان داده است که فرد دارای گروه خونی A بیشتر در معرض خطر ابتلای به سرطان معده قرار میگیرد. نوع گروه خونی از والدین به فرزندان میرسد، این موضوع خود دلیل دیگری بر اثبات اثر سابقه خانوادگی د رافزایش بروز خطر سرطان معده در فرد است. بیماری دیگری به نام پولیپهای آدنوماتوز فامیلی (FAP) در بین افراد خانواده وجود دارد که ممکن است باعث افزایش ریسک ابتلا به سرطان معده گردد. در بیماری پولیپ آدنوماتوز فامیلی زوائد کوچکی به نام پولیپ در سیستم گوارش بوجود میآید که باعث افزایش ریسک ایجاد سرطان در آن ناحیه میشود.
ابتلا به نوع دیگری از سرطان: اگر بیمار مبتلا به نوع دیگری از سرطان مانند سرطان مری و یا لنفوم غیرهوچکین (سرطانی که در گلبولهای سفید سیستم ایمنی ایجاد میشود) باشد، شانس ابتلا به سرطان معده در وی افزایش مییابد. سرطانهای زیادی هستند که میتوانند منجر به ایجاد سرطان معده در هر دو جنس زن و مرد شوند. خطر بروز سرطان معده در مردان، در صورت ابتلا آنها به سرطان پروستات، سرطان مثانه، سرطان روده و یا سرطان بیضه، افزایش مییابد. در زنان خطر بروز سرطان معده در صورت ابتلا به سرطان تخمدان، سرطان پستان و یا سرطان گردن رحم افزایش مییابد.
ابتلا به برخی بیماریهای خاص: ابتلا به برخی از بیماریهای خاص میتواند خطر بروز و ابتلا به سرطان معده را افزایش دهد، مانند کمخونی وخیم یا پرنسیوز (فقر ویتامین B12که هنگام عدم توانایی جذب این ویتامین توسط سیستم گوارشی رخ میدهد) و زخمهای پپتیک معده (زخمی در لایه پوششی معده که این زخم غالباً در اثر عفونت با هلیکوباکتر پیلوری ایجاد میشود).
اعمال جراحی که بر روی معده اثر میگذارند: عمل جراحی بر روی معده یا قسمتهایی از بدن که معده را تحتتأثیر قرار میدهند، شانس ابتلا به سرطان معده را بالا میبرند، این موارد میتوانند شامل عمل جراحی برای خارج کردن قسمتی از معده (گاسترکتومی پارشیال) و یا عمل جراحی برای خارج کردن قسمتی از عصب واگ (عصبی که اطلاعات را از مغز به اندامهایی مانند قلب، ریهها و دستگاه گوارش انتقال میدهد) باشند.
.
انواع سرطان معده
سرطان معده انواع مختلفی دارد:
- 95 درصد از آنها در سلولهای پوششی معده رخ میدهند که به آدنوکارسینومای معده معروف است.
- نوع با شیوع کمتر آن، شامل لنفوم معده است که در بافت لنفاتیک (بافتی که باعث درناژ مایعات میشود و به دفاع بدن در مقابل عوامل عفونی کمک میکند) رخ میدهد.
- تومورهای استرومال معده- رودهای (GIGTs) که در عضله و یا بافت همبند دیواره معده ایجاد میشود.
اقدامات تشخیصی
چنانچه پزشک به وجود سرطان معده در بیمار مشکوک شد، آزمایشهای متعددی را برای تشخیص بهتر تجویز خواهد کرد که شامل آزمایش خون و عکسبرداری از قفسه سینه است تا بتواند سلامت شخص را بهطورکلی مورد ارزیابی قرار دهد. یک نمونه از مدفوع نیز ممکن است برای بررسی وجود خون در مدفوع درخواست شود. سایر اقدامات تشخیصی عمده برای بررسی سرطان معده عبارتند از:
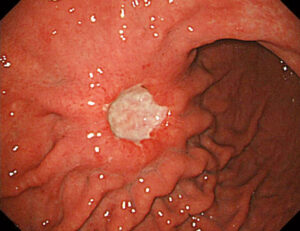
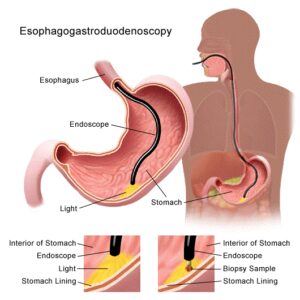
آندوسکوپی و اولتراسوند آندوسکوپی: آندوسکوپی به بررسی درون معده با استفاده از دستگاه آندوسکوپ اطلاق میشود، آندوسکوپ لوله قابلانعطاف، طولانی و نازکی است که در انتهای خود دارای لامپ و دوربین فیلمبرداری است. برای انجام آندوسکوپی لازم است بیمار چهار تا هشت ساعت قبل از آن، ناشتا باشد. این کار برای اطمینان از خالی بودن معده و دئودنوم (قسمت بالای روده کوچک) لازم است. بیمار در زمان انجام آندوسکوپی در حالت هوشیاری به سر میبرد، اما ممکن است جهت ایجاد حس خوابآلودگی و آرامش، داروی مسکن به وی تزریق شود، همچنین ممکن است با استفاده از اسپری بیحسکننده، ناحیه پشتی حلق بیمار را بیحس کنند. لوله آندوسکوپ از طریق حلق به درون معده فرستاده میشود و پزشک متخصص با کمک آن میتواند زخمهای معده یا هرگونه نشانهای از سرطان را مشاهده نماید. اگر پزشک احتمال سرطانی شدن بافت را بدهد، از ناحیهی مشکوک نمونهبرداری میکند که به این روند بیوپسی گفته میشود. در آزمایشگاه این نمونه زیر میکروسکپ مورد بررسی قرار میگیرد. بهطور طبیعی طی 7 تا 10 روز نتایج این کار مشخص میشود که آیا سلولها سرطانی (بدخیم) و یا غیرسرطانی (خوشخیم) هستند. کل پروسه آندوسکوپی حدود 15 دقیقه به طول میانجامد. اگر پزشک احتمال وجود سرطان در قسمت بالایی معده بیمار را بدهد، ممکن است هنگام انجام آندوسکوپی، وی را تحت اسکن اولتراسوند (اولتراسوند آندوسکوپی) قرار دهد. در این روش تشخیصی از امواج صوتی با تواتر بالا برای تولید یک تصویر از معده استفاده میکنند (درست مشابه روشی که برای مشاهده جنین در داخل رحم بکار میرود). در اولتراسوند آندوسکوپی، قبل از عبور از گلوی بیمار، پروب اولتراسوند به انتهای آندوسکوپ وصل میشود. اسکن حاصله به تشخیص مرحله در هر نوع سرطانی که در قسمت بالایی معده وجود دارد، کمک میکند. پس از آندوسکوپی و یا اولتراسوند آندوسکوپی به دلیل اثرات ناشی از داروی مسکن تزریقی، بیمار برای چندین ساعت قادر به رانندگی نمیباشد. همچنین بیمار طی چند روز احساس درد در ناحیه گلو خواهد داشت.
.
عکسبرداری اشعه X با کمک باریم: در عکسبرداری اشعه X با کمک باریم، از بیمار خواسته میشود که مایعی حاوی باریم را میل کند و این امر سبب میشود تا معده در عکسبرداری قابلمشاهده شود. بههرحال امروزه از این روش کمتر برای تشخیص سرطان معده استفاده میگردد.
آزمایشهای تکمیلی: در صورت تشخیص سرطان معده، ممکن است انجام تستهای دیگری برای تعیین میزان گسترش بیماری و یا میزان سرعت انتشار آن (که مرحله و درجه سرطان نامیده میشود) لازم باشند، هرچند در برخی موارد تا قبل از آغاز پروسهی درمان، امکان تعیین دقیق مرحله بیماری وجود ندارد.
لاپاراسکوپی: در صورت انتشار سرطان، پزشک متخصص ممکن است به بررسی معده بیمار با جزئیات بیشتری اقدام کند، بهخصوص اگر این انتشار به لایه پوششی حفره شکمی (پرده صفاق) رسیده باشد. در این صورت بیمار تحت عمل جراحی کوچکی به نام لاپاراسکوپی قرار میگیرد. در این روش از بیهوشی عمومی استفاده میشود. پزشک متخصص، لوله نازکی را که یک دوربین فیلمبرداری در انتهای خود دارد (لاپاراسکوپ) از طریق برش کوچک ایجادشده بر روی قسمت پایینی شکم، درون معده قرارمی دهد. بعضی مواقع ممکن است پزشک نیاز داشته باشد که بیش از یک قسمت از معده بیمار را از این طریق مشاهده نماید، بنابراین ممکن است بیش از یک برش بر روی شکم ایجاد شود.
سیتیاسکن و یا پتاسکن: در این روش یک سری تصاویر با کمک اشعه X از بدن گرفته میشود. با کمک رایانه تصاویر کنار یکدیگر قرار میگیرند و یک تصویر دیجیتالی از درون بدن را به نمایش میگذارد. این اسکن به پزشک امکان بررسی میزان پیشرفت سرطان در بیمار را میدهد، همچنین امکان بررسی تومورهای حاصل از سلولهای سرطانی در سایر قسمتهای بدن را برای پزشک مهیا میکند. از طرفی امکان محاسبه مؤثرترین و مناسبترین درمان بیماری را به پزشک میدهد.
اسکن اولتراسوند کبد: اگر پزشک متوجه انتشار سرطان معده به کبد بیمار شود، در آن صورت لازم است بیمار تحت اسکن اولتراسوند کبد قرار گیرد. در این نوع اسکن با استفاده از امواج صوتی با فرکانس بالا، تصویری از کبد بیمار بدست میآید.
درمان سرطان معده
در بیشتر موارد سرطان معده را نمیتوان بهطور کامل درمان کرد، اما امکان تخفیف علائم و بهبود کیفیت زندگی با کمک شیمیدرمانی و در برخی موارد پرتودرمانی و جراحی وجود دارد. عمل جراحی خارج کردن قسمتی از معده و یا تمامی آن را، گاسترکتومی مینامند. پس از گاسترکتومی بیمار همچنان قادر به غذا خوردن بهطور طبیعی هست ولی بایستی اندازه لقمههای خود را کوچک نماید. برای کوچک کردن تومور قبل از عمل جراحی و گاهی اوقات برای پیشگیری از عود سرطان بعد از عمل جراحی، میتوان از شیمیدرمانی کمک گرفت.
زندگی با سرطان معده
نحوه ادامه زندگی با سرطان معده و اثرات ناشی از عمل جراحی میتواند آموزش داده شود، اما طیفی از خدمات قابل ارائه وجود دارد که شامل خدمات اجتماعی، روانشناسی و در برخی موارد پشتیبانی مالی است.
کاهش خطر
درحالیکه در بیشتر موارد پیشگیری از ابتلا به سرطان معده غیرممکن است، میتوان با اقدامات زیر بهطور ویژه خطر ابتلا را کاهش داد:
- تغذیه صحیح با حداقل پنج تکه میوه و سبزیجات بهطور روزانه
- ترک سیگار
- محدود کردن مصرف ترشیجات، گوشت دودی و نمک.
چشمانداز
سرطان معده معمولاً اگر در مراحل اولیه تشخیص داده شود، آسانتر درمان خواهد شد، بنابراین بهمحض مشاهده هرگونه علائم نشاندهنده ابتلا به سرطان معده، باید به پزشک مراجعه شود. چشمانداز سرطان معده به عوامل متعددی از جمله: سن بیمار، وضعیت سلامت عمومی و میزان گسترش سرطان معده تا قبل از تشخیص آن، بستگی دارد. متأسفانه از آنجائی که سرطان معده غالباً تا مراحل انتهایی آن، بهبودی کامل نمییابد، نسبت به سایر سرطانها، چشمانداز خوبی ندارد. بهطورکلی حدود 15 درصد از مبتلایان به سرطان معده حداقل تا 5 سال و حدود 11 درصد آنها حداقل تا 10 سال پس از تشخیص بیماری، به زندگی ادامه میدهند. هرساله حدود 5000 نفر بر اثر سرطان معده در انگلستان فوت میکنند.
WWW.NHS.UK
24/08/2015
هلیکوباکتر پیلوری و سرطان معده
مروري بر گياهان دارويي واثرات درماني آنها در زخمهاي گوارشي
برای دانلود فایل pdf بر روی لینک زیر کلیک کنید
ورود / ثبت نام