آشنایی با گونههای رایزوپوس
بخش دوم
دکتر محمد قهری
هایفیهای عریض بدون دیوارهی میانی با انشعابات و اشکال نامنظم و نواحی متسع از مشخصات قارچهای موکوراسه است
عفونتهای حاصله در اثر قارچهای موکوراسه
بهطور کلی اعضای موکورالها فرمهای شدیدتر زایگومایکوزیس را ایجاد میکنند، درحالیکه اعضایی که به راستهی انتموفتورالها تعلق دارند بیماری مزمنتر مخاط بینی و بافتهای زیرجلدی را موجب میشوند. عفونتهای زایگومیستی در بیماران دارای ایمنی شایسته بندرت دیده میشوند. در این گروه از بیماران معمولا بدنبال تلقیح تروماتیک عناصر قارچی از طریق پوست، ضایعات جلدی دیده میشوند و لزیونها در اطراف محل اولیهی تلقیح غالباً بهصورت لوکالیزه باقی میمانند و نسبت به دبریدمان موضعی و درمان ضدقارچی بهخوبی پاسخ میدهند، اما زایگومایکوزیس در فرد ناتوان حادترین عفونت قارچی شناخته شده است. بیماری بهصورت تیپیک ناحیهی رینوفاسیوکرانیال یا ریهها و یا مجاری گوارشی و یا پوست و یا بهصورت کمتر شایع سایر سیستمها را درگیر میکند. اغلب با دیابت اسیدوتیک، گرسنگی (starvation)، سوختگیهای شدید و یا سوءمصرف داروهای داخل رگی و بیماریهای دیگری مثل لوسمی و لنفوم، درمانهای ایمیونوسوپرسیو و یا استفاده از سیتوتوکسینها و کورتیکوستروئیدها یا درمان با دسفروکسامین و سایر تروماهای مهم مرتبط است. عفونتهای رو به افزایش در بیماران HIV نیز گزارش میشود. بسته به محل عفونت و وضعیت ایمنی میزبان و درجهی آسیب بافتی (pathology)، علائم معمولاً بهسرعت گسترش مییابند. قارچ عامل عفونت بدواً رایزوپوس اوریزا است که تمایل برای تهاجم به عروق سیستم سرخرگی دارد و موجب آمبولیزاسیون و متعاقب آن نکروز بافتهای اطراف میشود. اگر هدف مدیریت و درمان موفقیتآمیز باشد تشخیص سریع بینهایت اهمیت دارد.
زایگومایکوز رینوسربرال
عفونت رینوسربرال شایعترین فرم بیماری است و معمولاً با دیابت ملیتوس حاد کنترلنشده یا وضعیت اسیدوزیس مرتبط است.
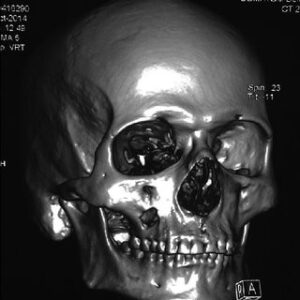
چهرهی موکورمایکوزیس رینوسربرال با درگیری سینوس ماگزیلری و اوربیت سمت راست
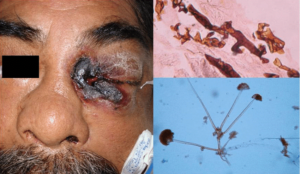
موکورمایکوزیس رینوسربرال و جلدی در بیمار دیابتیک کنترلنشده
سایر فاکتورهای مساعدکننده شامل هایپرگلیسمی القاشده توسط استروئید بخصوص در بیماران مبتلا به لوسمی و لنفوم است. گیرندگان پیوند کلیه و کسانی که همزمان درمان با کورتیکوستروئید و آزاتیوپرین (azathioprine) میگیرند و بیماران مبتلا به الکلیسم مزمن نیز در معرض خطر هستند.
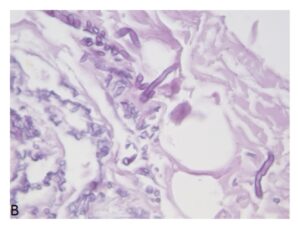
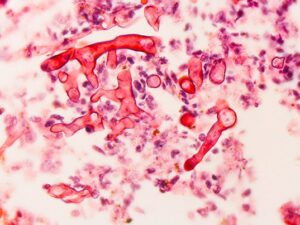
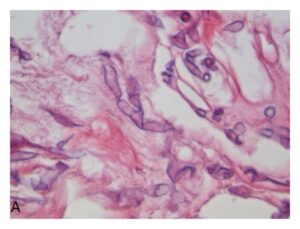
موکورمایکوزیس: اسپورها و هایفیهای با اشکال و انشعابات نامنظم
(A): رنگآمیزی H&E – (B): رنگآمیزی پاس
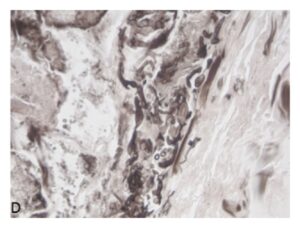
موکورمایکوزیس: اسپورها و هایفیهای با اشکال و انشعابات نامنظم
(C & D): رنگآمیزی گوموری متنامین سیلور
موارد نادری از عفونت رینوسربرال نیز در ۲ بیمار مسن که کتوز دیابتی نداشتند، یکی با سلولیت پریاربیتال و کوری و دیگری در یک فرد سالم گزارش شدهاند. زایگومایکوز رینوسربرال معمولاً یک بیماری فولمینانت سریعاً پیشرونده و حاد است و نوعاً بوسیلهی نکروز موضعی بافت که به سمت سینوزیت پیشرفت میکند با تهاجم به دیوارهی شریانچهها مشخص میشود و با تهاجم به بافت اطراف چشم و مغز ادامه مییابد.
چندین گونه از جنس رایزوپوس بهعنوان عوامل مسبب گزارش شدهاند اما اکثر موارد انسانی بوسیلهی رایزوپوس اوریزا ایجاد میشوند. عفونتها معمولاً بدنبال استنشاق اسپورانژیوسپورها در توربینیتهای (turbinate) فوقانی یا سینوسهای اطراف بینی شروع میشود و ممکن است حدقهی چشم، کام یا سقف دهان، صورت، بینی، یا مغز را درگیر کند. علائم اولیه شامل تب، سردرد یکطرفه، احتقان بینی یا سینوس و یا درد و ترشح (serosanguineous) بینی است، هرچند که بیماران بندرت در مراحل اولیهی عفونت تشخیص داده میشوند و اکثراً در یک حالت کوماتوز یا با علائم بیماری پیشرفته مثل تورم ناحیه اطراف حدقه (periorbital) یا اطراف بینی (perinasal) و با ترشحات خونی و غلیظ بینی دیده میشوند. سایر علائم شامل افتالموپلژی همراه با پتوزیس و پروپتوزیس است، کاهش توان بینائی (decreased visual acuity) و فلج صورت از دیگر علائم مرحله پیشرفتهتر بیماری است. وضعیت ذهنی (mental) آبنرمال اغلب نشاندهندهی درگیری مغز است. اگر قارچ به سقف دهان تهاجم کند اغلب یک لزیون پلاک مانند نکروتیک سیاه یا فیستول تشکیل میشود.
زایگومایکوز ریوی
این شکل از بیماری پیشرونده است و معمولاً در عرض مدت 2 تا 3 هفته موجب مرگ بیمار میشود. عفونت درنتیجهی استنشاق اسپورانژیوسپورها بداخل برونشیولها و آلوئلها اتفاق میافتد که موجب انفارکتوس پولمونری و نکروز با حفره میشود. انتشار هماتوژنوس به سایر ارگانها بهویژه مغز اغلب رخ میدهد. موقعیتهای مستعدکننده شامل بدخیمیهای هماتولوژیکال، لنفوم، لوسمی، یا نوتروپنی شدید، درمان با سیتوتوکسینها و کورتیکوستروئیدها، درمان با دفروکسامین، دیابت کنترل نشده، پیوند ارگان و ایدز هستند.
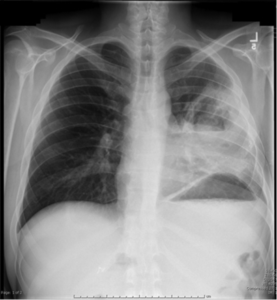
کدورت لوب فوقانی سمت چپ و یک ضایعهی توده مانند به قطر ۴ سانتیمتر که در یکی از سطوح هوا/ مایع مشاهده میشود
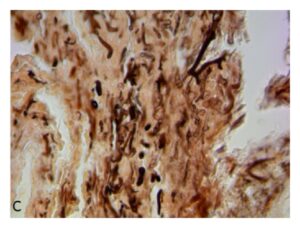
نمونهی بیوپسی اندوبرونشیال نمایانگر هایفیهای بدون دیوارهی عرضی با انشعاب زاویه راست در رنگآمیزی پاس
علائم کلینیکی شامل تب بدون وقفه (unremitting) و پنومونی سریع پیشرونده است. هموپتیزی و درد پلوریتیک سینه نیز ممکن است وجود داشته باشد. توسعهی پیشروندهی ارتشاح ریه علیرغم درمان با آنتیباکتریال وسیعالطیف یک یافتهی شایع رادیولوژیکی است. رایزوپوس اوریزا شایعترین عامل مسبب است و بدنبال آن آبسیدیا کوریمبیفرا و کانینگهاملا برتولشیا و رایزوپوس پوسیلوسقرار میگیرند.
زایگومایکوز گاسترواینتستینال
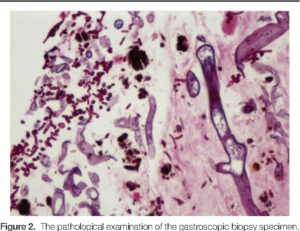
یک حالت نادر است. معمولاً با سوءتغذیهی حاد بهویژه در بچهها مرتبط است و نیز در بیماریهای معدی– رودهای که تمامیت و یکپارچگی (integrity) مخاط بهم خورده است ممکن است دیده شود. عفونتهای اولیه بعد از خوردن (بلعیدن) عناصر قارچی حاصل میشود و معمولاً بهصورت اولسرهای نکروتیک دیده میشوند. لزیونها بهصورت بسیار شایعتر در معده، کولون و ایلئوم وجود دارند. علائم بیمار بستگی به محل و وسعت بیماری دارد. درد شکمی غیراختصاصی و هماتمز از نشانههای تیپیکال هستند. اولسرهای نکروتیک ایجاد میشوند و بدنبال آن در صورت پرفوراسیون رودهای، پریتونیت ایجاد میشود. عفونتهای رودهای معمولاً مهلک هستند و در طول مدت 2 تا 3 هفته درنتیجهی انفارکتوس روده، سپسیس یا شوک هموراژیک به مرگ منجر میشوند. عفونتهای گاسترواینتستینال ممکن است توسط گونههایی که به موکورالها یا انتموفتورالها تعلق دارند، ایجاد شود. آبسیدیا کوریمبیفرا شایعترین عامل مسبب از دستهی قارچهای موکوراسئوس است و عوامل شایع انتموفتوراسئوس شامل گونههای بازیدیوبولوس و کونیدیوبولوس هستند. بهتازگی رایزوپوس آزیگوسپوروس بهعنوان عامل مسبب در 3 مورد عفونت گاسترواینتستینال نوزادان نارس گزارش شده است. یک مورد نادر از کلونیزاسیون اولسر سرطان معده بوسیله ی رایزوپوس میکروسپوروس واریتهی ریزوپودیفرمیس نیز گزارش شده است.
بیوپسی از ژوژنوم در بیمار با ایمنی شایسته مبتلا به موکورمایکوز معدی– رودهای
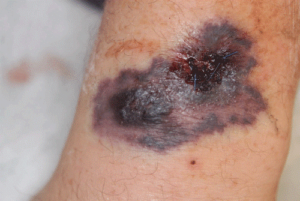
زایگومایکوز پوستی
تظاهرات کلینیکی زایگومایکوز پوستی بسته به وضعیت ایمنی میزبان و راه ورود قارچ بسیار متغیر است. لزیونهای پوستی نوعاً منفرد، غیراختصاصی و شامل پلاکها، پوسچولها، اولسراسیونها، آبسههای عمقی و تکههای نکروتیک (ragged necrotic patches) هستند. اغلب اوقات مخلوطی از یک واکنش چرکی ترشحی و نکروز در درم و بافت زیرجلدی دیده میشود. زایگومایکوز جلدی اولیه معمولاً بعلت تلقیح تروماتیک عناصر قارچی از میان پوست، بهویژه در بیماران دچار سوختگیهای وسیع، دیابت، یا هایپرگلیسمی القاشده در اثر مصرف استروئیدها ایجاد میشود، همچنین در مواردی که تروماهای بزرگ مانند حوادث اتومبیل یا حوادث ماشینی اتفاق میافتد، امکان بروز زایگومایکوز جلدی وجود خواهد داشت. این موارد در محل تزریق انسولین، در نواحی گزش عنکبوت، محلهای ورود کاتترهای داخل رگی یا داخل پریتوان و یا در زخمهای جراحی ایجاد میشوند. در بیماران دچار سوختگی، نشانههای کلینیکی اولیه شامل تب، تورم و تغییرات در ظاهر زخم سوختگی است که به نکروز شدید و انفارکتوس منجر میشود. لزیونهای جلدی نکروزشده در بیمارانی ایجاد میشود که البسهی جراحی آلوده داشتهاند و یا بانداژهای الاستوپلاست آنها که بر روی پوست بکار رفته آلوده بوده است. اخیراً یک شیوع در نوزادان گزارش شده که در اثر استفاده از آبسلانگهای چوبی زبان (depressors) بوده که بهعنوان آتل (splints) برای بیحرکت کردن اندامها بکار رفته است (tonks, 1996). گونههای زیادی بهعنوان عوامل مسبب گزارش شدهاند که شایعترین آنها شامل رایزوپوس میکروسپوروس واریتهی ریزوپودیفرمیس، رایزوپوس اوریزا و رایزوپوس پوسیلوس میباشند.
اسکارهای هموراژیک با تشکیل وزیکول و هلالهای بنفش رنگ در زایگومایکوز جلدی
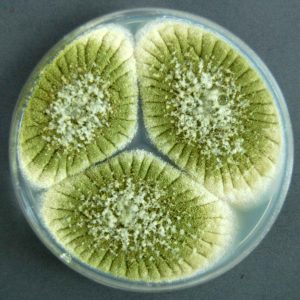
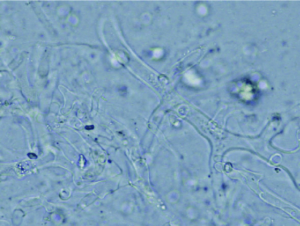
کلنیهای پنبهای سفید با اسپورانژیوفورهای تیره رنگ
اسپورانژیوسپور و ریزویید مشخص با اسپورهای تیره رنگ (رنگآمیزی لاکتوفنل کاتن بلو)
کانینگهاملا برتولشیا نیز در بیماران مبتلا به ایدز، بهعنوان عامل عفونت جلدی مفصلی گزارش شده است. اکثر عفونتهای گزارششده در اثر ساکسینه آ وازیفرمیس و آپوفیزومایسس الگانس در میزبانانی که قبلاً سالم بودهاند در محل تروما ضایعات لوکالیزه ایجاد کردهاند. در بیمار با ایمنی شایسته، عفونتها معمولاً در اطراف محل ترومای اولیه بهصورت لوکالیزه باقی میمانند و به دبریدمان موضعی و درمان ضدقارچی بهخوبی پاسخ میدهند، اگرچه در بیماران ایمنوسوپرسشده، عفونتها ممکن است بهسرعت منتشر شوند و نیاز به مدیریت بسیار قوی دارند. زایگومایکوز جلدی و زیرجلدی نیز ممکن است درنتیجهی گسترش هماتوژنوس یا تهاجم مستقیم از ارگانهای دیگر ایجاد شود و معمولاً نشاندهندهی یک پیشآگهی بسیار ضعیف است.
زایگومایکوز منتشره
هریک از موارد فوقالذکر ممکن است به فرم منتشره یا عفونت سیستمیک منجر شوند، اما معمولاً در بیماران نوتروپنیک بعد از عفونت پولمونری و با شیوع کمتر از مجاری گوارشی، سوختگیها یا لزیونهای جلدی دیگر منشأ میگیرند. گزارشهای اخیر همچنین یک ارتباط بین استفاده از دفروکسامین و زایگومایکوز منتشره را بهویژه در بیماران دیالیزی نشان میدهد. شایعترین محل گسترش عفونت مغز است اما لزیونهای نکروتیک متاستاتیک نیز در طحال، قلب و سایر ارگانها یافت میشود. اینگونه عفونتها معمولاً بعد از مرگ تشخیص داده میشوند، مگر اینکه لزیونهای متاستاتیک جلدی حضور داشته باشند. عفونت مغزی بعد از انتشار هماتوژنوس نتیجهاش تشکیل آبسه و انفارکتوس است و بنابراین از عفونت رینوسربرال مجزا است. بیماران معمولاً با شروع ناگهانی نقایص نورولوژیکی فوکال یا کوما دیده میشوند. تلقیح یا کاشت تروماتیکی منجر به آبسهی مغز در افرادی که سوءمصرف داروی داخل وریدی دارند و نیز در بیماران ایدزی گزارش شده است. گزارشهای اسپورادیک سایر انواع متفرقهی زایگومایکوزیس شامل اندوکاردیت، استئومیلیت، عفونتهای کلیوی و یک مورد نکروز مهلک penile در یک فرد با دیابت تشخیص دادهنشده گزارش شده است.
تشخیص آزمایشگاهی
از آنجا که زایگومایکوزیس یک عفونت فعال و بسیار مهلک است، بنابراین تشخیص آزمایشگاهی سریع در مراحل ابتدایی بیماری بسیار اهمیت دارد، هرچند که در حال حاضر وقوع این امر بسیار مشکل است. تشخیص معمولاً با نشان دادن هایفیهای شبیه به نوار (روبان) بدون تیغه میانی در بافت و نیز کشت عامل مسبب انجام میشود. علیرغم اینکه بهعنوان آلودهکنندهی معمولی آزمایشگاهی شناخته شده است اما زایگومیستها بندرت در آزمایشگاههای کلینیکی جدا میشوند، در نتیجه در بیمارانی که هر یک از وضعیتهای مساعدکننده یا فاکتورهای خطر را داشته باشند؛ بهویژه در بیماران دیابتی یا در وضعیت ایمیونوسوپرسیون و یا حضور علائم کلینیکال، جداسازی قارچهای زایگومیست باید بالقوه با اهمیت تلقی شوند. بهطور آشکار در بیماران بدون وضعیتهای مساعدکننده، جدا کردن یک قارچ زایگومیست از یک محل غیر استریل مثل پوست یا خلط بهویژه در غیاب آزمایش میکروسکوپی از نمونههای کلینیکی باید با احتیاط تفسیر و تعبیر شود.
مواد کلینیکی
مواد کلینیکی شامل بیوپسیهای پوست از لزیونهای جلدی و خلط و بیوپسیهای سوزنی از ضایعات پولمونری و ترشحات بینی و تراشهها و آسپیرهها از سینوسهای بیماران مبتلا به ضایعات رینوسربرال و بیوپسی بافت از بیماران دارای بیماری گاسترواینتستینال و یا منتشره است. اگرچه، از آنجا که اکثر نمونهها از آبسهها و بافتهای نکروتیک جمعآوری میشوند، یک نمونهی بیوپسی معمولاً بهترین نوع نمونه را تشکیل میدهد و نمونهگیری با استفاده از سواب اصلاً توصیه نمیشود. بهصورت ایدهآل نمونههای بافت باید شامل بافت نرمال و مرکز و حاشیهی ضایعه باشد. نمونههای بافت باید بحالت مرطوب در محلول سالین استریل یا محیط BHI broth نگهداری شوند و در سریعترین زمان ممکن به آزمایشگاه انتقال یابند. اصل اساسی این است که آزمایش میکروسکپی و کشت بر روی تمام نمونهها انجام شود. همچنین باید در نظر داشت که قارچهای زایگومیستی دارای هایفی سنوسیتیک (بدون دیواره عرضی) هستند و به همین دلیل اغلب در هنگام تهیه بیوپسی و آمادهسازی آن برای آسیبشناسی یا کشت در اثر بریده شدن یا خرد کردن بافت در آزمایشگاه آسیب میبینند و زنده نمیمانند. این موضوع در مورد نمونههای حاصل از تراشیدن از ضایعات پوستی یا مخاطی و نیز تهیهی آسپیرهها صدق میکند، به همین دلیل است که قارچهای زایگومیست که در آزمایشهای میکروسکپی یا نمونههای هیستوپاتولوژیکی بهخوبی قابل مشاهده هستند، اغلب بهسختی در کشت نمونههای کلینیکی رشد میکنند. در صورتی که بر اساس شواهد کلینیکال و یا رادیولوژیکال عفونت زایگومایکوزیس مطرح باشد و یا مورد شک قرار گرفته باشد، باید هنگام جمعآوری نمونه از آسیب اضافی به بافت اجتناب شود و در آزمایشگاه با ملایمت تکهای از بافت را جدا کرده و مستقیماً (بدون خرد کردن یا بریدن و له کردن) در داخل محیط کشت تلقیح نمود.
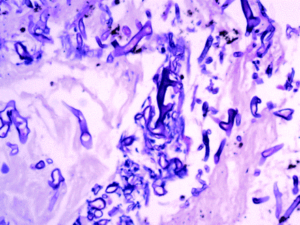
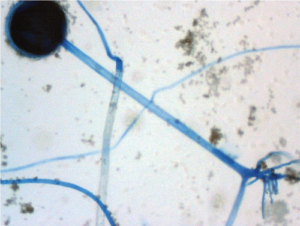
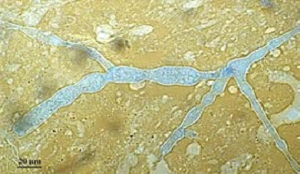
هایفیهای زایگومیستی در نمونهی ترشحات بینی در لام مرطوب تهیهشده با پتاس ۱۰درصد
هایفیهای پهن با دیواره نازک در لام تهیهشده با پتاس ۱۰درصد از مواد آسپیرهشده از یک مورد موکورمایکوز زیرجلدی
آزمایش مستقیم و هیستوپاتولوژی
آزمایش مستقیم میکروسکپی سریعترین روش تشخیصی است و حضور هایفیهای با دیوارهی نازک و بندرت دارای سپتا و پهن به قطر ۱۰ تا ۱۵ میکرون و یا بیشتر که اغلب در طول خود دارای مناطق لامپ مانند و دیلاته شده است با انشعابات نامنظم، مشخصهی (کاراکتریستیک) زایگومایکوز است. تراشهها و نمونههای خلط و اکسوداها میتوانند با پتاس ۱۰ تا ۲۰ درصد و جوهر پارکر یا کالکوفلور سفید آزمایش شوند. مشاهدهی هایفیهای زایگومایستوس در آزمایش مستقیم میکروسکوپی از چنین محلهای غیراستریلی برای تعیین اهمیت یک کشت مثبتشده بسیار اساسی است. مقاطع بافتی باید با H&E یا گوموری متنامین سیلور (GMS) و PAS رنگآمیزی شوند. واکنشهای رنگآمیزی ممکن است متنوع و متغیر باشند، اگرچه برخلاف میسلیومهای گونههای آسپرجیلوس، هایفی زیگومیستها معمولاً در مقاطع بافتی رنگآمیزیشده با H&E بهوضوح دیده میشوند، ولی رنگآمیزی گوموری متنامین سیلور باید همیشه انجام شود.
جدا از حضور هایفیهای کاراکتریستیک روبانی شکل، اشکال مهم هیستوپاتولوژیکال زایگومایکوزیس، نکروز با اینفیلتراهای حاد و مزمن و درگیری عروق خونی است. تهاجم به عروق خونی توسط این قارچها کاملاً غالب است که منتج به ترومبوس و انفارکتوس و نکروز عروق خونی میشود. گاهی اوقات اسپورانژیومها با کلوملای مشخص (well-delineated) و نیز اسپورانژیوفورها ممکن است در مقاطع بافتی در نمونههای بافت بینی و نمونههای پولمونری که خوب هوادهی شدهاند، دیده شوند. بهعنوان یک اصل، آزمایش مستقیم میکروسکوپی مثبت که نشاندهندهی هایفای تیپیکال یک زایگومیست است بهویژه اگر از نواحی استریل جدا شده باشد باید با اهمیت تلقی شود، حتی اگر آزمایشگاه قادر به کشت قارچ نباشد.
کشت
از نظر تغذیهای اعضای موکورالها قارچهای سختگیری نیستند و بر روی اکثر محیطهای روتین قارچشناسی که حاوی سیکلوهگزامید نباشند، رشد میکنند. استفاده از آنتیبیوتیکهای ضدباکتریال مثل کلرامفنیکل و جنتامایسین برای جلوگیری از آلودگی باکتریال در محیطهای کشت اولیه توصیه میشود. محیطهای کشت حاوی دکستروز بهعنوان منبع کربن و آمونیوم یا پپتون بهعنوان منبع ازت ترجیح داده میشوند. سابورو دکستروز آگار حاوی آنتیبیوتیکها معمولاً بهعنوان محیط جداسازی اولیه استفاده میشود و از محیط PDA غالباً برای نگهداری کشت و بهمنظور اهداف شناسایی گونهی قارچ استفاده میشود. تیامین تنها فاکتور رشد موردنیاز برای برخی از گونهها نظیر آبسیدیا کوریمبیفرا است، هرچند که مقادیر کافی معمولاً در آگار حاوی پپتون وجود دارد. اکثر گونههای موکورالها به حد وفور اسپور تولید میکنند و دارای رشد بسیار سریعی هستند و اغلب در مدت چند روز تمام فضای پلیت را اشغال میکنند و به درب پلیت کشت فشار وارد میکنند. اگرچه شناسایی آزمایشگاهی برخی از گونهها بهویژه آپوفیزومایسس الگنس و ساکینهآ وازیفرمیس ممکن است سخت و مشکل باشد یا بعلت نارسایی آنها برای تولید اسپور در محیط کشت (جداسازی اولیه یا در کشتهای مجدد در محیط سابورو دکستروز آگار) به تأخیر افتد. میتوان اسپورزایی را با استفاده از محیطهای کشت فقیر از مواد غذایی مثل محیطهای Cornmeal-Glucose-Sucrose Yeast Extract Agar و یا Czapek Dox Agar تحریک کرد و یا اینکه از روش Block Agar استفاده کرد که توسط Ellis and Ajello در سال ۱۹۸۲ شرح داده شده است.
ایمیونولوژی و سرولوژی
در چندین مطالعه توانایی اعضای موکورالها را برای ایجاد عفونت در حیوانات نرمال یا تحت درمان با کورتیزون و یا دیابت القاشده توسط alloxan مورد بررسی قرار دادهاند. در حیوانات مبتلا به دیابت موقعیکه تحت چالش با رایزوپوس اوریزا و یا رایزوپوس پوسیلوس و یا رایزوپوس میکروسپوروس واریتهی اولیگوسپوروس و بالاخره آبسیدیا کوریمبیفرا قرار گرفته بودند، یک عفونت سریعاً مهلک ایجاد شد. تلقیح رایزوپوس اوریزا به داخل بینی یا داخل سینوس در موشهای دیابتیک القاشده توسط streptozotocin منجر به عفونتهای پولمونری یا رینوسربرال گردید. برخلاف دیگر مدلهای زایگومایکوزیس، این مدلهای دیابتیک منجر به القای حساسیت افزایشیافتهی اختصاصی به عفونت با گونههای رایزوپوس گردیده که مشابه با استعداد به زایگومایکوزیس در بیماران انسانی است که در وضعیت دیابت کنترلنشده رخ میدهند.
ژرمیناسیون اسپورهای گونههای رایزوپوس در بافتهای موشهای دیابتیک یا تحت درمان با کورتیزون (cortisone treated) بعد از تلقیح داخل بینی رخ میدهد، اما در حیوانات نرمال اینچنین نیست و ژرمیناسیون صورت نمیگیرد؛ بنابراین بهنظر میرسد که پیشگیری از زایگومایکوزیس به مهار (جلوگیری) ژرمیناسیون اسپورانژیوسپورها توسط ماکروفاژهای برونکوآلویلار نیاز دارد که از تبدیل اسپور قارچ به فرم هایفال آن جلوگیری میکند. هرچند که باید دانست که ماکروفاژهای برونکوآلویلار مقیم در بافت قادر به کشتن اسپورهای رایزوپوس اوریزا نیستند. عناصر هایفال مهاجم که در بافت دیده میشوند آنقدر بزرگ هستند که توسط سلولهای فاگوسیتیک بلعیده شوند و بهنظر میرسد که نوتروفیلها نقش مهمی در کشتن هایفیهای رایزوپوس اوریزا دارند. ایزولههای رایزوپوس اوریزا یک پروتئاز قلیایی که در دامنهی pH فیزیولوژیک فعالیت پروتیولیتیکی دارد، تولید میکنند، بههرحال مطالعات بیشتری برای آزمایش نقش آنزیمها و توکسینها در ویرولانس این دسته از قارچها موردنیاز است. دادههای زیادی وجود دارد که مطرح میکنند که پاتوژنیسیتی زیگومیستها بدواً به حساسیت میزبان بستگی دارد، بهعوض اینکه به پتانسیل پاتوژنیک قارچ بستگی داشته باشد. توسعهی روشهای اندازهگیری در آزمایشهای سرولوژیکی برای تشخیص سریع زایگومایکوزیس با مشکلات بسیاری روبرو بوده است. نمونههای سرم بدستآمده از موارد ثابتشدهی بیماری بهسختی فراهم میشوند، زیرا عفونتها بندرت بهموقع تشخیص داده میشوند. تنها پاسخهای ضعیف آنتیبادی در انسانها آشکارسازی شدهاند. احتمالاً این موضوع مربوط به وضعیت دپرسشدهی ایمیونولوژیکال بیماران و دورهی سریع پیشروندهی عفونت است که اغلب قبل از آنکه مقادیر قابلتوجهی آنتیبادیهای اختصاصی تولید شده باشند، منجر به مرگ بیمار میشود. با این حال برخی از آزمایشگاهها تستهای ایمیونودیفیوژن و الایزا را برای سنجش آنتیبادیها علیه زایگومیستها طراحی کردهاند. توسعهی روشهای اندازهگیری حساستر با متدهای سنجش آنتیژنهای گردشکننده در خون ممکن است بسیار ارزشمندتر باشد.
آشنایی با گونههای رایزوپوس (1)
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام