ترجمه: دکتر محمد قهری
گرانولوم ماجوشی به دلیل اختلال در فولیکولهای موی عفونی شده پدید میآید به طوری که ساقههای مو و قارچها به داخل درم و بافت زیر جلدی نفوذ میکنند.
خلاصه
گرانولوم ماجوشی یک عفونت قارچی نادر پوست (درم) است که عمدتاً و در بیش از 95٪ موارد توسط درماتوفیتها ایجاد میشود. شایعترین علت شناسایی شده، ترایکوفایتون روبروم انساندوست است. در بقیه موارد علت آن قارچهای غیر درماتوفیت مانند گونههای آسپرژیلوس هستند. این بررسی با هدف ارائه اطلاعاتی در مورد دیدگاههای کنونی در مورد گرانولوم ماجوشی در رابطه با ویژگیهای بالینی، عوامل مستعدکننده، تشخیص آزمایشگاهی و استراتژیهای درمانی آن است. اگرچه اندام تحتانی شایعترین محل عفونت گزارش شده است، درگیری در ناحیه صورت در 5 سال گذشته غالب بوده است. بررسی موارد گزارش شده نشان داده است که شایعترین عامل مستعد کننده (در 55 درصد موارد) استفاده از کرمهای استروئیدی موضعی بدون آزمایش هیدروکسید پتاسیم در درمان درماتوزهای سنگفرشی اریتماتوز است. تشخیص قابل اعتماد گرانولوم ماجوشی بر اساس بررسی هیستوپاتولوژیک، کشت قارچ و آنالیزهای مولکولی است. گرانولوم ماجوشی باید نه تنها با داروهای موضعی بلکه با داروهای ضد قارچی سیستمیک نیز درمان شود و درمان تا رفع کامل ضایعات ادامه یابد. در درمان سیستمیک، به دلیل اثربخشی، عوارض جانبی و بیخطر بودن، تربینافین ترجیح داده میشود.
پسر 14 ساله مبتلا به کچلی پا دچار ضایعات پوستی بهصورت پاپولهای اریتماتوز خارشدار و پوسچولهای کوچک روی پا شد که پس از مصرف موضعی کورتیکواستروئید پیشرفت کرد
مقدمه
درماتوفیتها قارچهای کراتینوفیل و کراتینولیتیک بسیار تخصص عمل یافتهای هستند که از هفت جنس شامل ترایکوفایتون، میکروسپوروم، اپیدرموفیتون؛ و آرترودرما (Arthroderma)، پارافایتون (Paraphyton)، نانیزیا (Nannizzia) و لوفوفایتون (Lophophyton) که اخیراً معرفی شدهاند، تشکیل شدهاند. اگرچه درماتوفیتها شایعترین پاتوژنهای قارچی انسان در سراسر جهان هستند، اما این قارچها در سراسر جهان مورد غفلت قرار میگیرند، زیرا:
1) آنها معمولاً باعث بیماریهای تهدیدکننده زندگی نمیشوند.
2) مقاومت آزمایشگاهی به داروهای ضد قارچ (انتخاب اول) در آنها گزارش شده است، اما خیلی رایج نیست؛ 3) اکثر داروهای ضد قارچ مؤثر در اغلب کشورها در دسترس هستند.
با این حال، علاوه بر توانایی این قارچها در ایجاد عفونت در افراد دارای ایمنی سالم و بیماران سرکوب شده سیستم ایمنی، جمعیت رو به رشد افراد مبتلا به دیابت و سیستم ایمنی سرکوب شده، پیشرفت در فناوری تجهیزات پزشکی و طول عمر طولانی این بیماران باعث میشود که این قارچها بیشتر مورد توجه قرار گیرند.
گرانولوم ماجوشی یک عفونت التهابی و گرانولوماتوز درماتوفیتی است که بسته به وضعیت سلامتی و تصویر بالینی فرد مبتلا به دو شکل طبقهبندی میشود؛ شکل اول عمدتاً در افراد دارای سیستم ایمنی سالم مشاهده میشود و به عنوان یک فرم پاپولار و اطراف فولیکولی که در اثر ترومای نافذ ایجاد میشود و بیشتر در اندام تحتانی مشاهده میشود، تعریف شده است. شکل دوم فرم گرانولوماتوز است که مربوط به سرکوب سیستم ایمنی است که به صورت گرهای (ندولار) دیده میشود و معمولاً در اندامهای فوقانی ظاهر میشود. علت اصلی گرانولوم ماجوشی ترایکوفایتون روبروم است و به دنبال آن ترایکوفایتون منتاگروفایتیس، ترایکوفایتون ویولاسئوم و ترایکوفایتون تونسورنس هستند. با این حال، چندین قارچ مانند ترایکوفایتون اینتردیجیتال، میکروسپوروم کنیس، نانیزیا جیپسا Nannizzia gypsea (نام قبلی آن میکروسپوروم جیپسئوم)، اپیدرموفایتون فلوکوزوم و گونههای آسپرژیلوس نیز میتوانند باعث ایجاد گرانولوم ماجوشی شوند.
باید توجه داشت که در مورد طبقهبندی این عفونت مهاجم سردرگمی وجود دارد. از این رو در این بررسی، هدف نویسندگان ارائه اطلاعات به روز در مورد دانش فعلی در مورد گرانولوم ماجوشی، از جمله ویژگیهای جمعیت شناختی، ویژگیهای بالینی، عوامل مستعد کننده و استراتژیهای تشخیصی و درمانی برای این بیماری بوده است. در مطبوعات پزشکی اسامی مترادف دیگری برای گرانولومای ماجوشی وجود دارد که عبارتند از: پری فولیکولیت گرانولوماتوز ندولار (nodular granulomatous perifolliculitis) و گرانولومای ترایکوفایتیکوم (granuloma trichophyticum)
استراتژی جستجو
PubMed (MEDLINE) و Google Scholar برای موارد گزارش شده گرانولوم ماجوشی در ادبیات پزشکی انگلیسی زبان بین آگوست 2011 تا نوامبر 2017 با استفاده از کلمات کلیدی “گرانولوم ماجوشی”، “گرانولوم تریکوفیتیک” و “گرانولوم درماتوفیتی” مورد جستجو قرار گرفتند. سایر انواع “عفونتهای درماتوفیت تهاجمی یا منتشر” از این بررسی حذف شدند. مشخصات بالینی و دموگرافیک 33 بیمار مبتلا به گرانولوم ماجوشی از 32 مقاله مورد بررسی قرار گرفت.
درماتوفیتوز تهاجمی و گرانولوم ماجوشی
اگرچه درماتوفیتها برای تغذیه به کراتین نیاز دارند، در برخی شرایط، میتوان آنها را از لایههای عمیقتر پوست جدا کرد. این عفونتها به چهار دسته تقسیم میشوند:
- گرانولومای ماجوشی (پری فولیکولیت گرانولوماتوزی، ندولار)
- درماتوفیتوز پوستی عمیقتر
- درماتوفیتوز منتشر
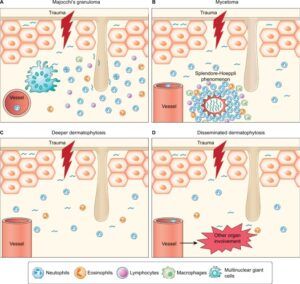
- مایستوما و سودومایستوما (شکل 1).
شکل 1: پاتوژنز درماتوفیتوز تهاجمی
ضربه فیزیکی به سد اپیدرمی آسیب میرساند. نفوذ درماتوفیتها به پوست باعث پاسخ گرانولوماتوز و التهابی از جمله تجمع نوتروفیلها، ائوزینوفیلها، لنفوسیتها، ماکروفاژها و سلولهای غولپیکر چندهستهای میشود. (A) گرانولوم ماجوشی، (B) مایستوما، (C) درماتوفیتوز عمقی و (D) درماتوفیتوز منتشر
نکته مهم این است که در مورد تهاجم درماتوفیتها به درم، پاسخ ایمنی تصویر بالینی را به شرح زیر تعیین میکند:
1- التهاب گرانولوماتوز اطراف فولیکول مو گرانولوم ماجوشی نامیده میشود. از نظر هیستوپاتولوژیک، گرانولوم ماجوشی یک ارتشاح گرانولوماتوز اطراف فولیکولی گرهای (ندولار) از سلولهای لنفوئیدی، ماکروفاژها، سلولهای اپیتلیوئید، سلولهای غولپیکر چندهستهای و نوتروفیلها را نشان میدهد. بر خلاف درماتوفیتوزهای سطحی، هیفها و هاگهای قارچی را میتوان نه تنها در سطح اپیدرم، بلکه در داخل یا اطراف فولیکولهای مو نیز تشخیص داد (شکل 1).
2- در مایستوما، عناصر قارچی درمال بهوسیله یک ماده ائوزینوفیلیک شامل کمپلکسهای آنتیژن- آنتیبادی و بقایای سلولهای التهابی میزبان (واکنش اسپلندور- هوپلی) محاصره میشوند.
3- تهاجم پوستی و پاسخ ایمنی خفیف بدون التهاب گرانولوماتوز پری فولیکولار یا واکنش اسپلندور-هوپلی، درماتوفیتوز عمیق پوستی نامیده میشود.
4- تصویر بالینی که شامل درگیری عروقی و انتشار به سایر اندامها است. درماتوفیتوز منتشر نامیده میشود (شکل 1).
قارچها را میتوان علاوه بر نمونههای بیوپسی پوست، از خلط، خون یا نمونههای بافتی دیگر جدا کرد.
اخیراً Rouzaud و همکاران تفاوتهای بالینی و بافتشناسی را بین درماتوفیتوز عمیق و گرانولوم ماجوشی گزارش کردهاند. با این حال، وضعیت ایمنی بیمار، نوع و محل ضایعه و آزمایش مستقیم میکروسکوپی با هیدروکسید پتاسیم ممکن است برای تشخیص قابل اعتماد گرانولوم ماجوشی مفید نباشد.
پاتوژنز
درماتوفیتها کراتین را در بافتهای کراتینه شده غیرزنده تجزیه میکنند تا زنده بمانند؛ اما در مورد گرانولوم ماجوشی، قارچها باید در بافتهای پوستی و زیر جلدی زنده بمانند. اگرچه مکانیسمهای اساسی پاتوژنز گرانولوم ماجوشی به خوبی شناخته نشده است، پیشنهاداتی برای این مکانیسم وجود دارد و همه آنها بر چندین عامل مرتبط با میزبان و میکروارگانیسم تکیه دارند.
اولین و مهمترین فاکتور میزبان، حضور یک سد فیزیکی پوستی است که از عفونت قارچی پوست جلوگیری میکند. اعتقاد بر این است که ضربه فیزیکی پوست به دلیل تراشیدن یا خراشیدن و سرکوب سیستم ایمنی باعث تهاجم قارچی میشود. این تهاجم به دلیل آسیب به یکپارچگی سد اپیدرمی و اختلال فولیکولی رخ میدهد؛ بنابراین میکروارگانیسمها همراه با کراتین و مواد نکروزه میتوانند وارد درم شوند. قارچها از سیستم ایمنی میزبان پنهان گردیده و در طول عفونت باعث ایجاد پاسخ التهابی میشوند. پروتئینهای مرتبط با دومین LysM قارچی (Fungal LysM domain-associated proteins) کیتین را روی دیواره سلولی قارچ میپوشانند و رشد و نمو قارچ را تنظیم میکنند. قارچها همچنین دارای چندین آنزیم مانند لیپازها، استرازها و کلاژنازها هستند. علاوه بر این دارای ژنهای متعددی هستند که اجزای کلیدی مسیر گلی اکسیلات (یعنی ایزوسیترات لیاز و مالات سنتاز) را کد میکنند و مقدار زیادی سولفیت دفع میکنند تا اجزای پوست را تجزیه کنند.
درماتوفیتها میتوانند تحت برخی شرایط اکتسابی یا مادرزادی سرکوب کننده سیستم ایمنی باعث عفونتهای عمیق و تهاجمی شوند. به عنوان مثال، درماتوفیتوز منتشر ممکن است با لنفوپنی، کاهش اجزای C3 و C4 کمپلمان و هیپوگاماگلوبولینمی همراه باشد. فاکتورهای میزبان نیز بر ویژگیهای عفونت تأثیر میگذارد. در بیمار مبتلا به پان سیتوپنی، درماتوفیتوز پوستی بدون سپسیس مرتبط با گرانولوما یا درماتوفیت ممکن است ایجاد شود. با این حال، در یک بیمار با سرکوب نسبی سیستم ایمنی، گرانولوما، آبسه و مایستوما ممکن است رخ دهد. میزبان همچنین از مکانیسمهای مختلفی برای کنترل عفونت استفاده میکند. پپتیدهای ضد میکروبی مانند کاتلیسیدینها و دیفنزینها از بیمار در برابر قارچها محافظت میکنند و همچنین اپیدرموپوئزیس (epidermopoiesis) را برای پاکسازی عفونت تحریک میکنند. علاوه بر این، سلولهای کشنده طبیعی، نوتروفیلها و ماکروفاژها نیز به درماتوفیتوز پاسخ میدهند؛ بنابراین، سرکوب سیستم ایمنی درمانی باعث کاهش ایمنی سلولی و میزان هضم یا کشتن اسپورهای قارچی میشود.
منبع عفونت و عوامل مستعد کننده احتمالی
دادههای موجود در ادبیات پزشکی پیشبینیهایی در مورد منبع عفونت و عوامل مستعد کننده گرانولوم ماجوشی ارائه میدهد. معمولاً این حالت در حضور درماتوفیتوزهای مزمن مانند کچلی ناخن و کچلی بدن رخ میدهد. این عفونتها ممکن است منبع گرانولوم ماجوشی در مواردی باشند که سد پوستی از بین میرود. علاوه بر این، تراشیدن پاها یا ناحیه شرمگاهی، تماس جنسی و شغل نیز باید مورد بررسی قرار گیرد. در این بررسی، چهار نفر از بیماران تصور میشد که با حیوانی در تماس بودهاند که نشان میدهد مواجهه با حیوانات یک عامل مستعد کننده برای گرانولومای ماجوشی است. سه نفر از این بیماران با خوکچه هندی در تماس بودهاند. خوکچههای هندی اغلب ناقلان مرموز هستند و پزشک باید ویژگیهای زئوفیلی درماتوفیتها و اینکه آیا بیمار حیوان خانگی دارد یا در تماس مکرر با حیوانات است را در نظر بگیرد.
وجود درماتوفیتوز از قبل، یک عامل خطر اصلی گرانولوم ماجوشی است. به طور مکرر، Kershenovich و همکاران گزارش کردند که مناطق آناتومیکی که در درماتوفیتوز از قبل موجود، درگیر هستند، منشأ احتمالی گرانولوم ماجوشی هستند. در این بررسی نشان داده شده که 10 بیمار از 24 مورد که سیستم ایمنی سالمی داشتهاند و 7 مورد از 9 بیماری که سیستم ایمنی سرکوب شدهای داشتند، عفونتهای درماتوفیت قبلی یا همزمان داشتند. ضایعات گزارش شده در این بیماران بهجز ضایعات دو بیمار مربوط به گرانولوم ماجوشی بود. یکی از آنها یک بیمار مذکر دارای سیستم ایمنی سالم بود که ضایعاتی در نواحی سوپراپوبیک و اینگوینال و کچلی ریش به عنوان درماتوفیتوز قبلی داشت. دیگری مرد 58 ساله سالمی بود که قبل از ایجاد ضایعات گرانولوم ماجوشی در ساق چپ خود دچار کچلی پا شده بود اما منبع عفونت مشخص نشد زیرا او سابقه هیچگونه وضعیت سرکوب کننده سیستم ایمنی موضعی یا عمومی و نیز مواجهه حیوانی نداشت.
استفاده طولانی مدت از استروئیدها، شیمی درمانی و درمان ضد نئوپلاستیک یا سایر شرایط سرکوب کننده سیستم ایمنی نیز ممکن است منجر به گرانولوم ماجوشی شود. به ویژه، استروئیدها به طور موفقیتآمیزی برای درمان بسیاری از بیماریهای کشنده مانند پمفیگوس استفاده شدهاند. با این حال، موارد بسیاری با سپسیس مربوط به مصرف استروئید نیز ثبت شده است. استروئیدها بر عملکرد ماکروفاژها و نوتروفیلها تأثیر میگذارند و پاسخ ایمنی با واسطه Th1 را کاهش میدهند. پس از استفاده از استروئید، ضایعات ممکن است غیر معمول شوند و رفع کامل عفونتهای قارچی ممکن است به تعویق بیفتد. بررسیهای مربوط به این مقاله نشان داد که استفاده از استروئیدها (21 مورد) شایعترین علت زمینهای است.
افزایش پیوند اعضا منجر به استفاده گسترده از برخی داروهای سرکوبگر سیستم ایمنی مانند مهارکنندههای فاکتور نکروز دهنده توموری آلفا (مانند آدالیموماب) شده است. اگرچه این داروها میتوانند عوارض جانبی استروئیدها را کاهش دهند، اما یک بیمار گرانولوم ماجوشی که از آدالیموماب استفاده کرده بود گزارش شده است. به طور مشابه، مهارکنندههای BRAF (مانند ومورافنیب) درمانهای امیدوارکنندهای برای تومورهای تهاجمی پوست در نظر گرفته میشوند. با این حال، آنها همچنین ممکن است توسعه گرانولوم ماجوشی را تسهیل کنند. عفونتهای درماتوفیتی اغلب در بیماران مبتلا به ویروس نقص ایمنی (+HIV) یا سندرم نقص ایمنی اکتسابی (ایدز) رخ میدهد. با این حال، در مورد اینکه آیا هیچ رابطهای بین تعداد یا شمارش لنفوسیتها و درماتوفیتوز جلدی وجود دارد یا خیر، توافق نظر وجود ندارد. اگر در این دسته از بیماران عفونت درماتوفیتی رخ دهد بهصورت آتیپیکال و یا گسترش یافته دیده میشود. علاوه بر عفونتهای تهاجمی و مزمن مقاوم، گرانولوم ماجوشی نیز میتواند ایجاد شود. در میان مواردی که در این مرور جستجو شد، تنها یک مورد عفونت ترایکوفایتون تونسورنس در بیمار مبتلا به ایدز بود. فاکتورهای مستعد کننده دیگر مانند شیمی درمانی (یک مورد)، پیوند ارگان جامد (سه مورد) و پیوند آلوگرافت بافت صورت (یک مورد) گزارش شده است.
ویژگیهای بالینی
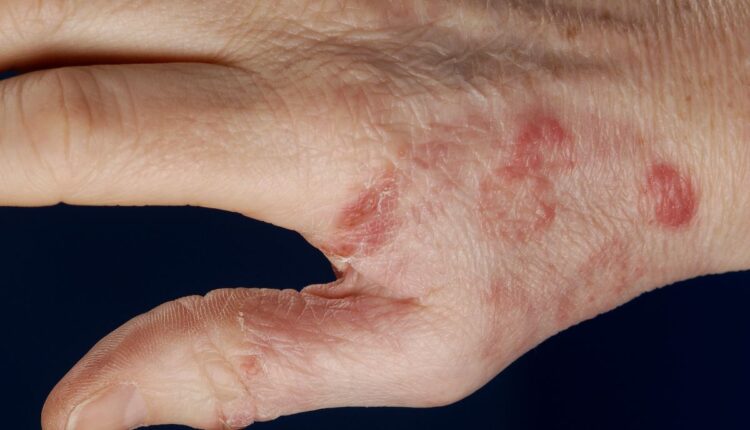
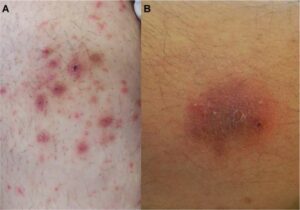
تصاویر بالینی گرانولوم ماجوشی در افراد سالم و بیماران دچار سرکوب سیستم ایمنی متفاوت است. شکل پاپولار و پری فولیکولار که در اثر ترومای نافذ (penetrating trauma) ایجاد میشود، بیشتر در افراد سالم دیده میشود. از طرف دیگر، شکل گرانولوماتوز مربوط به سرکوب سیستم ایمنی است و به فرمهای ندولر دیده میشود. علاوه بر فرمهای پاپولار و ندولار، پلاکها، لکهها و اشکال متعدد با پوسته یا بدون پوسته نیز روی ضایعات دیده میشود. (شکل 2 A و B)
شکل 2:A و B: پاپولها و ندولهای اریتماتوز متعدد با پوستهها و/یا کروتها در سطح قدامی شکم در بیمار مبتلا به گرانولوم ماجوشی
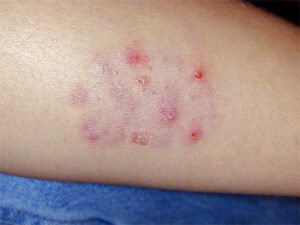
(A) پلاک اریتماتوز با پوستولها، پوستهها و کروتها در سمت کناری بازو در بیمار مبتلا (B) گرانولوم ماجوشی
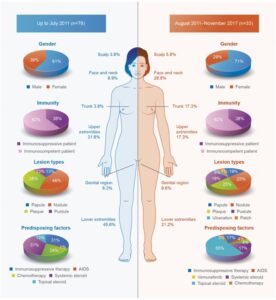
32 مطالعه شامل 33 مورد (21 مرد و 12 زن) که بین آگوست 2011 تا نوامبر 2017 در ادبیات پزشکی انگلیسی زبان منتشر شده بود، مرور گردید. میانگین سنی بیماران 38 سال (محدوده: 65-3 سال) و میانگین طول مدت عفونت 9 ماه (محدوده: 3 روز تا 60 ماه) بود. مشخصات بالینی بیماران مبتلا به گرانولوم ماجوشی در شکل 3 نشان داده شده است. اکثر بیماران در هر دو گروه دارای ایمنی سالم (16 از 24 مورد) و ایمنی سرکوب شده (7 از 9 مورد) دارای ضایعات متعدد بودند. بیشترین ناحیه درگیر در بین بیماران دارای ایمنی سالم، صورت (37/5 درصد) و در بین بیماران سرکوب شده سیستم ایمنی، اندام تحتانی (66/7 درصد) بود. اگرچه انواع متعددی از ضایعات (22 مورد) ظاهر شد، اما غالبترین شکلها ندول (19 مورد) و پلاک (19 مورد) بودند. بیماران دارای سیستم ایمنی سالم بیشتر دارای پلاک (62/5 درصد) و ندول (54/2 درصد) بودند، در حالی که بیماران سرکوب شده سیستم ایمنی دارای ندول (66/7 درصد) و پاپول (55/6 درصد) بودند. علاوه بر این، اریترودرمی و هیــــپرکراتوز کف دســت و پاpalmoplantar hyperkeratosis) ) در یک بیمار مبتلا به ایدز گزارش شده است.
تصویر شماره 3: مشخصات بالینی بیماران مبتلا به گرانولوم ماجوشی که در ادبیات پزشکی گزارش شده:
محل ضایعات، جنسیت، ایمنی، عوامل مستعد کننده و نوع ضایعه
تعداد موارد گزارش شده گرانولوم ماجوشی در 6 سال گذشته به طور قابلتوجهی افزایش یافته است (33 مورد) در مقایسه با تعداد این موارد بین سالهای 1883 و 2011 (79 مورد بوده است). علاوه بر این، فراوانی درگیری در ناحیه صورت نیز به طور قابلتوجهی (36.4٪) بیشتر از آنچه قبلاً (6.3٪) بوده، گزارش شده است.
تشخیص آزمایشگاهی
برای تشخیص گرانولوم ماجوشی نه تنها یافتن درماتوفیتها بلکه التهاب گرانولوماتوز اطراف فولیکولی نیز باید مورد توجه قرار گیرد. رایجترین روش مورد استفاده برای نمایش هیفها و هاگهای قارچی، بررسی لام مرطوب به کمک KOH است (از تعداد 18 نمونه 7 مورد از آنها نتایج آزمایش پتاس منفی داشتند) با این حال، آزمایش KOH برای تشخیص درماتوفیتوزهای سطحی و مهاجم کافی نیست. همانطور که قبلاً ذکر شد، التهاب گرانولوماتوز اطراف فولیکولار باید برای تشخیص گرانولوم ماجوشی نشان داده شود (شکل 4A و B). در این بررسی آزمایش هیستوپاتولوژیک در 9 بیمار مبتلا به گرانولوم ماجوشی انجام نشد و همچنین در چهار بیمار تکنیکهای رنگآمیزی آزمایشهای بافتشناسی ذکر نگردید.
.
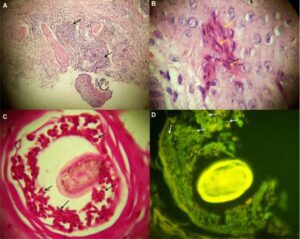
تصویر شماره 4: یافتههای هیستوپاتولوژیک یک بیمار مبتلا به گرانولوم ماجوشی
A) هیستوپاتولوژی التهاب اطراف فولیکولی و گرانولوماتوز (فلش) را نشان داد. رنگآمیزی HE بزرگنمایی 100 برابر
B) هیفها (فلشها) با بزرگنمایی زیاد دیده میشوند. رنگآمیزی HE بزرگنمایی 1000 برابر
C) اسپورهای اطراف فولیکولار (فلش) با رنگآمیزی PAS به طور مثبت رنگآمیزی شدند. رنگآمیزی PAS بزرگنمایی 1000 برابر
D) در اسلایدهای رنگآمیزی شده با HE، هاگها (فلشها) در زیر میکروسکوپ ایمونوفلورسانس، اتوفلورسانس را نشان دادند. رنگآمیزی HE بزرگنمایی 1000 برابر
رنگهای مورد استفاده در آزمایشهای هیستوپاتولوژیک بسیار مهم هستند. اگرچه آزمایش هیستوپاتولوژیک روش “استاندارد طلایی” برای نشان دادن ارتشاح گرانولوماتوز است، رنگآمیزی هماتوکسیلین-ائوزین که در هیستوپاتولوژی روزمره استفاده میشود، ممکن است در تشخیص عناصر قارچی ناکافی باشد. متداولترین روشهای رنگآمیزی برای رفع این کمبود، روشهای پریودیک اسید-شیف (18 مورد) و گروکوت-گوموری متنامین نقره (5 مورد) است.
رنگآمیزی PAS در بررسی هیستوپاتولوژیک نمونههای حاوی عفونت قارچی مشکوک نسبت به GMS ترجیح داده میشود، زیرا انجام آن آسان است و حساسیت و ارزش اخباری منفی بالاتری دارد (شکل C 4). با این حال، زمانی که عناصر قارچی در نمونه به تعداد فراوان وجود داشته باشد رنگآمیزی هماتوکسیلن– ائوزین نیز میتواند مفید باشد. هرچند که در شرایطی که عناصر قارچی کم باشند ممکن است نادیده گرفته شوند. نمونههای رنگآمیزی شده با HE را میتوان در زیر میکروسکوپ ایمونوفلورسانس بررسی کرد و قارچها به صورت ذرات اتوفلورسنت نشان داده میشوند شکل(4 D) . از طرف دیگر، رنگآمیزی GMS میتواند بیشتر مفید باشد زیرا کنتراست بیشتری نسبت به رنگآمیزی PAS دارد. با این حال، هیچ داده کافی برای نتیجهگیری وجود ندارد که نشان دهد که در اینجا رنگآمیزی GMS نسبت به رنگآمیزی PAS برتری دارد. اگرچه رنگآمیزی GMS نسبت به PAS مزیت دارد زیرا قدرت تشخیص بهتری در میکروسکوپ با قدرت بزرگنمایی کم و متوسط و کنتراست بهتر برای تشخیص آسان عناصر قارچی دارد، اما وابسته به زمان و دما است، نیاز به تکنسین متخصص دارد و حاوی ترکیبات خطرناکی مانند اسید کرومیک است.
از آنجایی که بررسی بافتشناسی برای شناسایی یک قارچ، به ویژه در بیماران مبتلا به سرکوب سیستم ایمنی کافی نیست، استفاده از تکنیکهای مبتنی بر روشهای مولکولی، مانند توالییابی ناحیه (ITS) برای شناسایی گونههای قارچی مهم است. کشت قارچ هم برای شناسایی پاتوژنهای قارچی و هم برای شناسایی گونهها در نهایت با ترکیب آزمایش بافتشناسی و توالییابی ناحیه ITS مورد نیاز است. در بین مطالعاتی که بررسی شد، کشت قارچ برای 28 مورد انجام شد که تنها 1 مورد آن منفی بود. تنها در 7 بیمار قارچهای جدا شده با روش ملکولی با استفاده از پرایمرهای ناحیه ITS شناسایی شدند. انجام بیش از یک تکنیک، یعنی کشت و آزمایش میکروسکوپی، تقریباً همیشه منجر به شناسایی عناصر قارچی میشود.
عوامل اتیولوژیک
علل درماتوفیتوز به منطقه جغرافیایی بستگی دارد. علت گرانولوم ماجوشی نیز ممکن است متفاوت باشد. با این حال، ترایکوفایتون روبروم بیشترین عامل قارچی گرانولوم ماجوشی در افراد دارای ایمنی سالم و سرکوب شده سیستم ایمنی در سراسر جهان است. علاوه بر این ترایکوفایتون اینتردیجیتال، ترایکوفایتون تونسورنس، ترایکوفایتون ویولاسئوم، میکروسپوروم کنیس، میکروسپوروم فروجینئوم، نانیزیا جیپسا، اپیدرموفایتون فلوکوزوم نیز گزارش شدهاند. در این بررسی، شایعترین جدایه قارچی (15 مورد) ترایکوفایتون روبروم و پس از آن ترایکوفایتون منتاگروفایتیس (5 مورد)، ترایکوفایتون اینتردیجیتال (2 مورد)، نانیزیا جیپسا (2 مورد)، ترایکوفایتون تونسورنس (2 مورد) و ترایکوفایتون ویولاسئوم (1 مورد) بوده است (جدول شماره 1).
جدول شماره 1
The causative fungi that were isolated from patients with Majocchi’s granuloma
|
Causative fungi |
Frequency (%) |
|
Dermatophytic fungi |
96.4 |
|
Trichophyton rubrum |
55.6 |
|
T. mentagrophytes |
18.5 |
|
T. interdigitale |
7.4 |
|
T. tonsurans |
7.4 |
|
T. violaceum |
3.7 |
|
Nannizzia gypsea |
7.4 |
|
Non-dermatophytic fungus |
3.6 |
|
Malbranchae sp. |
3.6 |
قارچهای غیردرماتوفیت مانند آنهایی که متعلق به جنسهای فوما و آسپرژیلوس هستند نیز بهعنوان عوامل سببشناختی گرانولوم ماجوشی گزارش شدهاند. از میان 33 موردی که بررسی شد، تنها یک مطالعه وجود یک قارچ غیردرماتوفیت اما کراتینوفیلیک را گزارش کرده است: گونه مالبرانچیا (Malbranchea) از یک بیمار دارای سیستم ایمنی سالم که مبتلا به اگزما به عنوان بیماری زمینهای بوده است، جدا شد.
تشخیصهای افتراقی
گرانولوم ماجوشی را میتوان با بیماریهایی که باعث ایجاد پاپولها و ندولهای اریتماتوز مزمن نیز میشوند، اشتباه گرفت. به دلیل وجود درد در این ضایعات، معمولاً به عنوان علائم عفونتهای باکتریایی تلقی میشوند و این سردرگمی باعث میشود بیماران تحت درمان آنتیبیوتیکی قرار گیرند. سایر عفونتهای مزمن (مانند عفونتهای مایکوباکتریایی، عفونتهای قارچی عمیق، توکسوپلاسموز منتشر و لیشمانیوز جلدی) نیز ممکن است گمراهکننده باشند. علاوه بر هیستوپاتولوژی، آزمایشهای باکتریال، قارچی و انگلی و نیز واکنش زنجیرهای پلیمراز و سایر ابزارهای تشخیص ملکولی برای تشخیص قابل اعتماد ارگانیسم بسیار مهم هستند. قابل ذکر است، زمانی که ضایعه، صورت را درگیر میکند، میتواند روزاسه گرانولوماتوز و گرانولومای صورت را تقلید کند. ندولهای دردناک همچنین اریتم ندوزوم، ترومبوفلبیت و اریتم ایندوراتوم بازین (erythema induratum bazin) را تقلید میکنند. در بیماران دچار سرکوب سیستم ایمنی، تشخیص گرانولومای ماجوشی از برخی بیماریهای تومورال مانند سارکوم کاپوزی و لنفوم مهم است.
درمان
یدید پتاسیم خوراکی، اشعه X موضعی و 2-دی متیل آمینو-6-(β-دی اتیل آمینواتوکسی)- بنزوتیازول موضعی برای درمان گرانولوم ماجوشی قبل از کشف درمانهای ضد قارچی استفاده شده است. داروهای ضد قارچ به صورت موضعی و/یا سیستمیک استفاده میشوند. اگرچه درمان موضعی ضد قارچ معمولاً برای درماتوفیتوزهای سطحی کافی است، درمان سیستمیک نیز برای درمان کچلی، اونیکومیکوز، درماتوفیتوزهای مهاجم و درماتوفیتوزهای سطحی گسترده مورد نیاز است. انتخاب داروی ضد قارچ با کشف داروهای ضد قارچ جدید تغییر کرده است. اگرچه قبلاً کتوکونازول مکرراً استفاده میشد، حدود نیمی از بیماران امروزه با تربینافین (250 میلیگرم در روز) درمان میشوند. سایر داروهای ضد قارچی سیستمیک عبارتند از ایتراکونازول (200-100 میلیگرم در روز)، گریزئوفولوین (500-250 میلیگرم در روز)، ووریکونازول و پوساکونازول. درمان ضد قارچی باید تا رفع کامل ضایعات ادامه یابد. بسته به شدت بیماری، مدت زمان درمان گرانولوم ماجوشی از 1 تا 6 ماه متغیر است.
رالیس (Rallis) و همکاران بیماری را گزارش کردند که به درمان سیستمیک ایتراکونازول پاسخ نداد، اما به درمان سیستمیک تربینافین پاسخ خوبی داد.
لیو Liuو همکاران، بیمار مبتلا به عفونت مختلط ترایکوفیتون روبروم و کلبسیلا پنمونیه را گزارش کردند و این مورد را ابتدا با آنتیبیوتیکهای سیستمیک (ترکیب سفوسلیس و لووفلوکساسین به مدت 7 روز) و سپس ووریکونازول (200 میلیگرم دو بار در روز) درمان کردند. اگرچه داروهای ضد قارچ جدیدتری پس از تربینافین ساخته شدهاند، اما تداخل داروئی داروهای ضد قارچ جدید بیشتر از تربینافین است. پیگمانتاسیون پس از التهاب، اسکار آتروفیک و آلوپسی ممکن است به دنبال استفاده از درمان ضد قارچ ایجاد شود.
نتیجهگیری
گرانولومای ماجوشی یک عفونت قارچی غیر معمول است که بیشتر مربوط به ضربه فیزیکی موضعی پوست و به دنبال آن اختلال در فولیکولهای مو واقع میشود. ممکن است هم در افراد سرکوب شده سیستم ایمنی و هم در افراد دارای قابلیت ایمنی رخ دهد. منبع گرانولومای ماجوشی میتواند عفونت درماتوفیت قبلی، قرار گرفتن در معرض حیوانات یا انسانهای آلوده یا بدون علامت و شرایط سرکوب کننده سیستم ایمنی موضعی یا عمومی باشد.
تشخیص گرانولومای ماجوشی باید با بررسیهای بافتشناسی تأیید شود و رنگآمیزی PAS یا GMS شواهدی از عفونت را نشان میدهند. شناخت گونههای قارچی با استفاده از روشهای مرسوم و/یا مولکولی بهویژه در بیماران مبتلا به سرکوب سیستم ایمنی نیز بسیار مهم است. علاوه بر این، درک ویژگیهای بالینی، اپیدمیولوژیک و بافتشناسی عفونت به تشخیص دقیق و قابل اعتماد بالینی و قارچی بستگی دارد. گرانولومای ماجوشی میتواند چندین عفونت دیگر را تقلید کند؛ بنابراین، تمایز گرانولومای ماجوشی و شروع درمان در اسرع وقت مهم است. داروهای ضد قارچ موضعی به درمان پاسخ نمیدهند و داروهای ضد قارچی سیستمیک باید با دوز مناسب و مدت زمان مناسب استفاده شوند. مطالعات بیشتر در این زمینه باید بر پیشنهاد دستورالعملی متمرکز باشد که شامل رویههای تشخیصی و مدیریت فعلی گرانولومای ماجوشی باشد.
Rf. Hazal Boral, Murat Durdu, and Macit Ilkit., Majocchi’s granuloma: current perspectives
Infect Drug Resist. 2018; 11: 751–760.