اصول و روشهای نشان دادن قارچها در نمونههای کلینیکی
(دستورالعمل تأئیدشده)
ترجمه سند CLSI M54-A اکتبر 2012
ترجمه و تنظیم: دکتر محمد قهری
www.ghahri.ir
بخش نهم
11- ارزیابی کشتهای قارچی
11/1- ارزیابی نتایج کشتها
کارساز بودن نتایج هیستوپاتولوژی و کشت به خصوصیات و ویژگیهای مربوط به نمونه و بیمار بستگی دارد. تأثیر بالقوهی نتایج بر روی مراقبت از بیمار در مورد نمونههایی که از محلهای (در حالت نرمال) استریل بدست میآیند و یا از طریق بیوپسیهای بافتی که از بیماران مبتلا به اختلالات سیستم ایمنی حاصل میشود، بیشتر است و ارتباط و انتقال سریع نتایج به کلینیسینها میتواند حیاتی و مهم باشد، بنابراین نمونههای بدستآمده از نواحی استریل و بیوپسیهای بافتی و نیز نمونههای بدستآمده از بیماران دچار اختلال ایمنی باید تا آنجا که ممکن است سریع و زود ارزیابی شوند. نمونههای مربوط به بیماران درمانگاهی و سرپایی و بخصوص آنها که از محلهای سطحی بدست آمدهاند در مرحلهی بعد (بعد از ارزیابی نمونههای نواحی استریل و بیوپسیها) مورد آزمایش و بررسی قرار میگیرند، زیرا اثرات فوریِ کمتری در مراقبت از بیمار دارند. برنامه زمانی خواندن نتایج پیشنهادی برای کشت نمونهها در زیر فهرست شده است. ارتباط زمانبندیشده بین آزمایشگاه مایکولوژی و پاتولوژی برای ارزیابیاهمیت ایزولههای قارچی اغلب مهم و حیاتی است.
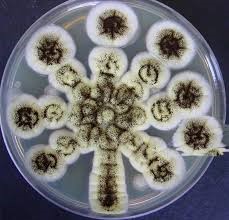
کشت آسپرجیلوس نیجر
11/1/1- نمونههای سطحی
- پوست، مو و ناخن: کشتها در هفتهی نخست حداقل 2 بار در هفته باید بررسی شوند و بعد از آن ارزیابی محیطهای کشت یکبار در هفته بمدت 3 تا 4 هفته انجام میگیرد.
- سوابهای گوش، حلق و دهان: در هفتهی نخست حداقل 2 بار و بعد از آن در صورتی که کشتها نگهداری شوند لازم است هفتهای یکبار ارزیابی انجام شود.
- سوابهای واژینال، مجرای ادراری تناسلی و پنیس: برنامهی زمانی خواندن نتایج کشت در آگار کروموژنیک مطابق با توصیههای شرکت سازنده (محیط کشت) است. بررسی و ارزیابی کشت مخمرهایی که بر روی سایر محیطهای کشت قارچی انجام میشود حداقل 2 بار در هفته در یک دورهی زمانی 7 روزه خواهد بود.
11/1/2- نمونههای غیرسطحی
- بررسی و ارزیابی کشتهای خونی که از طریق سیستمهای اتوماتیک آزمایش میشوند باید مطابق توصیههای شرکت سازندهی آنها صورت گیرد.
- در مورد ارزیابی سیستمهای کشت خون غیراتوماتیک، کشت نمونههای مربوط به سایر نواحی استریل و نواحی غیراستریل در طول هفتهی نخست باید روزانه آزمایش شوند.
- کشتهایی که در طول هفتهی نخست در آنها کلنی ظاهر نشده است، از هفتهی دوم به بعد برای مدت 2 تا 3 هفتهی دیگر باید 2 بار در هفته بررسی شوند (بهطورکلی بمدت 3 تا 4 هفته از زمان انجام کشت).
- آزمایشگاههایی که در مناطق جغرافیایی اندمیک برای قارچهای کند رشد (بهعنوان مثال هیستوپلاسما یا بلاستومایسس) مستقر هستند یا آزمایشگاههایی که بهطور روتین از چنین مناطقی نمونه دریافت میکنند باید برای کشتهای قارچی زمان انکوباسیون 4 هفته یا بیشتر را در نظر بگیرند.
- تصمیمگیری برای مدت زمان انکوباسیون باید توسط مسئول آزمایشگاه گرفته شود و این تصمیم باید بر اساس انواع قارچهایی باشد که بهطور روزمره در آن ناحیه جدا میشوند و نیز بر اساس زمان بازیابی (معتبر شده توسط آزمایشگاه) اکثریت قارچهای بیماریزای مهم در آن آزمایشگاه باشد.
- باید اجازه داد که کشتها زمان کامل انکوباسیون را سپری نمایند حتی اگر زودتر از زمان مورد نظر رشدی صورت بگیرد، زیرا ممکن است بیش از یک ایزولهی قارچی مهم از نظر کلینیک در یک نمونه حضور داشته باشد، اگرچه بدلائل ایمنی (safety) تمام کشتهایی که در آن انواع کپکها رشد میکنند باید با کمک نوار سلوفان مسدود (taped) شوند و بدون سرپوش (یا درب) آزمایش نشوند و حتیالامکان در اولین فرصت امحاء شوند.
توجه: در زمان چاپ این سند در ایالات متحدهی آمریکا گونههای کوکسیدیوئیدس در لیست عوامل و توکسینهایی که پتانسیل استفاده در بیوتروریسم دارند در نظر گرفته شده است، بنابراین تمام محیطهای کشتی که حاوی چنین ایزولههایی باشند باید ظرف 7 روز بعد از شناسایی آنها نابود شوند مگر اینکه آزمایشگاه مورد نظر بهعنوان select agents facility تأئید شده باشد. برای کسب اطلاعات بیشتر به پایگاه اینترنتی به آدرس زیر مراجعه شود:
National Select Agents Registry
11/2- تفسیر رشد
قارچها فراوانی قابلتوجهی در محیطزیست دارند و نقشهای مهمی در بازگشت مواد آلی در طبیعت بازی میکنند. کپکها و مخمرها به تعداد بسیار زیادی در طبیعت و در حیوانات، خاک، کود، مواد گیاهی در حال فساد و انواع زیادی از محصولات غذایی مثل نان، میوه و دانهها یافت میشوند. اکثر قارچها ساپروفیت و تنها تعداد اندکی بیماریزا در نظر گرفته میشوند. بر اساس تجربیات و اطلاعات گذشته، آنهایی که قادر به رشد در دمای 37 درجه سانتیگراد نیستند احتمالاً توانایی ایجاد بیماری سیستمیک در انسان را ندارند، اگرچه بر جمعیت بیمارانی که دچار اختلال در سیستم ایمنی میشوند افزوده میشود و حتی قارچهای ساپروفیتیک میتوانند عوامل اتیولوژیکال عفونتهای سطحی، زیرجلدی و سیستمیک در این گروه از جمعیت شوند و بدینوسیله سهم بزرگی در ابتلا و مرگومیر داشته باشند. تقریباً هر عامل قارچی ممکن است در میزبانی که ناتوانی شدید دارد بیماری ایجاد کند، با این حال تنها چند نوع از آنها هستند که بهصورت شایع یا ثابت در ایجاد بیماری دست دارند. روشن کردن اهمیت کلینیکی ایزولههای قارچی که از نمونههای انسانی جدا میشوند مهم است. سؤالی که اغلب وجود دارد این است که آیا قارچی که از نمونه جدا میشود اتیولوژی واقعی عفونت است یا یک کلونیزهکننده است، آیا یک آلودهکنندهی گذرا است و یا یک آلودهکنندهی آزمایشگاهی است؟ سؤال دوم این است که قارچ تا چه سطحی باید شناسایی شود؟
اهمیت کلینیکی یک قارچ بهعنوان یک عامل اتیولوژیکال بیماری بستگی دارد به:
- هویت ارگانیسم و تمایل آن برای ایجاد بیماری (پاتوژنیسیته)
- نوع نمونه و روش استفادهشده برای بدست آوردن نمونه
- وضعیت ایمنی میزبان و یا درمان همزمان ایمیونوسوپرسیو یا درمان اخیر سرکوبگری سیستم ایمنی
- مشاهدات کلینیکال و تاریخچه و سابقهی بیمار
- تاریخچهی برخورد و مواجههی شغلی و یا تفریحی بیمار
- تاریخچهی مسافرت بیمار
- تاریخچهی درمان ضدمیکروبی همزمان یا اخیر
احتمال نقش علتی ارگانیسم در یک پروسهی عفونی میتواند بهوسیلهی نکات زیر افزایش یابد:
- مشاهدهی مستقیم عامل قارچی در نمونه
- حضور یا عدم حضور درگیری پاتولوژیکال همانطور که بهوسیلهی پاسخ سلولار اطراف نشان داده میشود.
- حضور قارچ در نواحی آناتومیک دیگر یا در برخی موارد نمونههای متعدد مثبت از یک ناحیه
- تعیین کمیت (بهعنوان مثال یک کلنی در مقابل چند کلنی و یا در مقابل تعداد زیادی کلنی) که ممکن است مفید و کمککننده باشد اما نیاز به ارتباط کلینیکال دارد.
- آزمایشهای پزشکی غیرمستقیم مانند تعیین آنتیژن گالاکتومانان آسپرجیلوسی یا بتا– دی گلوکان
جداسازی قارچهای ویژهای از خون یا سایر نواحی استریل به مقدار زیادی مطرحکنندهی نقش آنها در حضور یک پروسهی سازگار عفونی است، بنابراین جداسازی برخی گونههای قارچی (از قبیل گونههای فوزاریوم، کاندیدا، کریپتوکوکوس، پسیلومایسس، فیالمونیوم Phialemonium، آکرمونیم، یا تریکوسپورون) از خون با وضعیت کلینیکالِ منطبق، پیشگوییکنندهی اهمیت آنها است. حتی نمونههای بدستآمده از نواحی استریل ممکن است بهطور ناخواسته بهوسیلهی فلور پوست در طول جمعآوری نمونهیا انتقال آن و یا در حین آمادهسازی برای کشت آلوده شوند.
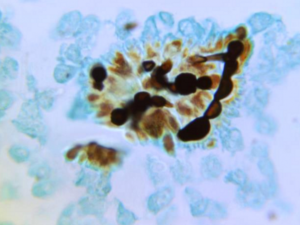
کاندیدا در کبد، رنگآمیزی نقره
هویت سویهی ایزولهشده و جداسازی آن از نمونههای متعدد یا حضور بر روی محیطهای کشت متعدد (بهعوض یک کلنی منفرد) میتواند تردید بر روی اهمیت آن را هنگامی که سایر معیارها و ملاکها آشکار نیستند، افزایش دهد، هرچند که در بیماران مستعد از نظر آسیب ایمنی حتی یک کشت خون مثبت ممکن است نشاندهندهی پروسهی عفونت قارچی مهاجم در شرایط کلینیکی مربوطه باشد. اگر کیفیت کلینیکال برای کارشناسان آزمایشگاه ناشناخته باشد و این امکان مطرح باشد که یک کلنی منفرد از یک کپک ممکن است نشاندهندهی یک پاتوژن حقیقی باشد باید کلینیسین را آگاه کرد و توجه داد. در این صورت میتوان یک یادداشت به گزارش آزمایشگاه اضافه کرد و اهمیت احتمالی یا بیاهمیت بودن کلنی (بهعنوان مثال کلنیهایی که روی محلهای تلقیح رشد نکردهاند) را خاطرنشان ساخت و علاوه بر این از کلینیسین خواسته شود که چنانچه باید کارهای دیگری انجام شود با آزمایشگاه تماس بگیرد. اگر مسئول آزمایشگاه یک کلنی منفرد را بهعنوان آلودگی تفسیر میکند (بهطور مثال یک گونهی ساپروفیتیک از پنیسیلیوم که خارج از محل تلقیح رشد کرده است)، در این صورت عدم گزارش چنین نمونههایی تحت حوزهی مسئولیت وی است.
جداسازی قارچهای ساپروفیت یا کلونیزهکننده حتی از محلهای استریل بدون دیگر شواهد و مدارک علیتی آنها مطرحکنندهی این مطلب است که این قارچها آلودهکننده هستند، بنابراین ایزولههای پنیسیلیوم (بهاستثنای پنیسیلیوم مارنفئی که از خون یا بافتهای بیماران HIV جدا شده است)، کلادوسپوریوم، اگزوفیالا و آسپرجیلوس از خون ممکن است بهعنوان آلودهکننده در نظر گرفته شوند، حتی در بیمارانی که نقص سیستم ایمنی دارند، بنابراین اگر سایر معیارها نقش آنها را بهعنوان عوامل عفونی پشتیبانی نکند، نیز آلودهکننده در نظر گرفته میشوند.
ارزیابی حضور کپکهای ساپروفیتیک در ترشحات تنفسی (مانند خلط، مایع BAL) اغلب مشکل است و ارزیابی آن بستگی دارد به معیارهایی که در بالا ذکر شد. اینکه یافتن این ایزولهها چقدر بااهمیت و باارزش تلقی شود معمولاً بهطور مستقیم بهشدت سرکوب ایمنی بیمار مربوط است و اهمیت ایزولهها هریک بهطور جداگانه باید در نظر گرفته شوند.
11/2/1- نمونههای سطحی
سه گروه از قارچها با نمونههای سطحی مرتبط هستند (پوست، ناخن و مو) که شامل درماتوفیتها، کپکهای غیردرماتوفیتی و مخمرها هستند. تمام درماتوفیتها بهطورکلی پاتوژن هستند. آزمایشگاههایی که به کلینیکهای پزشک خانواده و نیز کلینیکهای درماتولوژی در مراکز غیرآکادمیک و سایر مراکز خصوصی خدمات ارائه میکنند، میتوانند ایزولههای درماتوفیتی را بهصورت روتین به شکل زیر گزارش دهند:
“Dermatophyte present/ isolated.”
و یا اینکه هویت آنها را بر طبق نیاز پزشک تنها در سطح جنس گزارش کنند. چنین گزارشهایی میتواند با افزودن یادداشتی مانند زیر دنبال شود:
“Contact microbiology laboratory if further identification is clinically necessary.”
تصمیمگیری برای اینکه آزمایشگاه تا چه سطحی روی شناسایی درماتوفیتها فعالیت کند برعهدهی مسئول آزمایشگاه است. آزمایشگاههایی که قادر به شناسایی نیستند درصورتیکه نیاز باشد برای بررســی کامل (work-up) باید ایزولهها را به یک آزمایشگاه رفرانس ارسال کنند.
تشخیص عفونتهایی که در اثر کپکهای غیردرماتوفیتی و مخمرها ایجاد میشوند همچنان مناقشهانگیز است که آیا بهعنوان عوامل عفونتهای شبه درماتومیکوزی (پوست، ناخن و مو) شناخته شوند یا خیر.
استاندارد طلایی برای تعیین دقیق عفونتها بهوسیلهی این ارگانیسمها شامل موارد زیر است:
- عناصر قارچی در آزمایش میکروسکپی و یا هیستوپاتولوژی با قارچ جدا شده از کشت سازگار باشد.
- تکرار جداسازی عامل مسبب از بیمار در غیاب درماتوفیتها
اگر اهمیت ایزوله ناشناخته باشد بر اساس چنین معیارهایی یک یادداشت (comment) ممکن است به گزارش آزمایشگاه اضافه شود مانند:
“This isolate may commonly be found in the environment and can contaminate specimens or colonize patients. Laboratory results should be correlated with the clinical presentation. Contact the mycology laboratory if further discussion is required.”
بر طبق مطالعات گزارششده در سراسر دنیا، کپکهای غیردرماتوفیتی به درجات مختلفی (1/5% تا 6%) بهعنوان عامل میکوزهای غیردرماتوفیتیک شناخته شدهاند.
عوامل اصلی غیردرماتوفیتی عفونتهای پوست، مو و ناخن
| نمونههای پوست و ناخن | عفونتهای مو |
|
Acremonium spp. Alternaria spp. Aspergillus spp. C. albicans E. dermatitidis Fusarium spp. Hortaea werneckii Lasiodiplodia theobromae Neoscytalidium spp. Onychocola Canadensis Pyrenochaeta unguis-hominis Scopulariopsis brevicaulis |
Piedra hortae Trichosporon sp. |
11/2/2- نمونههای بدستآمده از نواحی غیرسطحی
11/2/2/1- ارزیابی اهمیت
تعدادی از گروههای مرجع تصمیمگیری، تعاریف استانداردی برای عفونتهای قارچی مهاجم در تحقیقات کلینیکی و اپیدمیولوژیکی منتشر کردهاند. این تعاریف در کمک به تفسیر اهمیت ایزولهها در اغلب تشخیصهای بالینی نیز مفید هستند.
طبق جدیدترین تعاریف، بیماریهای قارچی مهاجم به سه گروه طبقهبندی میشوند:
بیماری قارچی مهاجم اثباتشده (proven)، بیماری قارچی مهاجم احتمالی (probable) و بیماری مهاجم قارچی ممکن یا امکانپذیر (possible).
در این طبقهبندی، بیماریهای قارچی مهاجم اثباتشده یا proven مربوط به تمام بیماران شامل هردو گروه از بیماران با سیستم ایمنی سالم و آسیبدیده است، درحالیکه بیماریهای قارچی احتمالی و ممکن فقط در بیماران دارای اختلال ایمنی معنا پیدا میکند.
11/2/2/1/1- گروه ‘proven’
در شرایط زیر عفونت قارچی از گروه اثبات شده است:
- یک کشت مثبت از نظر عوامل قارچی یا آنالیز مثبت هیستولوژیک نمونهی بافتی که از محل (site) بیماری بدست آمده باشد.
- شناسایی یا مشاهدهی عناصر قارچی یا هایفال در یک نمونهی بیوپسی که از محل استریل بدست آمده است.
11/2/2/1/1/1- کپکهای دیمورفیک
کوکسیدیوئیدس ایمیتیس کوکسیدیوئیدس پوساداسی، هیستوپلاسما کپسولاتوم، هیستوپلاسما دوبوئیزی، بلاستومایسس درماتیتیدیس، پنیسیلیوم مارنفئی، اسپوروتریکس شنکئی و پاراکوکسیدیوئیدس برازیلینسیس هر موقع که از بیماران جدا شوند با اهمیت در نظر گرفته میشوند. این ارگانیسمها بندرت بهعنوان آلودهکننده جدا میشوند. جداسازی یا مشاهدهی میکروسکپی این قارچها از/ یا در محلهای ابتلا یا خون نقش اتیولوژیکال آنها را ثابت میکند و آنها را در گروه proven قرار میدهد. این عوامل باید سریع شناسایی شوند (از طریق نشان دادنشان در آزمایش مستقیم میکروسکپی و یا شناسایی فرضی سریع ایزولهها) و در مورد حضورشان به کلینیسینها اطلاعرسانی شود و یا حضورشان مورد تردید قرار گیرد. در اینجا لازم نیست که جنس کوکسیدیوئیدس را در سطح گونه شناسایی کرد (یعنی کوکسیدیوئیدس ایمیتیس و کوکسیدیوئیدس پوساداسی)، زیرا بنظر نمیرسد که در تظاهرات کلینیکی یا تأثیر روشهای درمانی بین این دو گونه اختلافی وجود داشته باشد.
11/2/2/1/1/2- قارچهای غیردیمورفیک
ممکن است یک قارچ خاص بهعنوان عامل مسبب عفونت قارچی مهاجم شناخته شده باشد و یا آبنرمالیتیهای کلینیکی، رادیولوژیکی و هیستولوژیکی منطبق با یک پروسهی عفونی باشد.
تشخیص (شناسایی) آزمایشگاهی نیاز دارد به:
- آزمایش مستقیم میکروسکپی سازگار با تظاهرات کلینیکی و/ یا:
- جداسازی از محلهای استریل (نمونههای بدستآمده توسط BAL، نمونههای بدستآمده از حفرات سینوسهای جمجمهای و غشاءهای مخاطی و نیز نمونهی ادرار استریل نیستند).
بررسیهای آنتیژنیک یا ملکولار ممکن است همچنین شواهد پشتیبانیکنندهای فراهم کنند که اهمیتی مشابه اهمیت جدا کردن یک ایزوله داشته باشند (مثلاً گالاکتومنان آسپرجیلوسی، یا آزمایش PCR برای آسپرجیلوس).
11/2/2/1/2- گروه ‘probable’
منظور از گروه “احتمالی” یا “ممکن” این است که عفونت قارچی بر اساس فاکتورهای اختصاصی میزبان مشخص شده باشد (نظیر نوتروپنی، پیوند بافت، درمان سرکوبگر ایمنی)، یا اینکه چهره و ظاهر کلینیکال یک عفونت قارچی دیده شود و یا اینکه شواهد مایکولوژیک بدستآمده از آنالیز میکروسکپی و کشت و تستهای غیرمستقیم مانند سنجش آنتیژن به نفع عفونت قارچی باشد.
معیارهای مربوط به عفونت مهاجم قارچی probable شامل موارد زیر است:
- حضور فاکتورهای مناسب و مستعدکنندهی میزبان برای عفونتهای قارچی
- تظاهرات کلینیکی منطبق یا سازگار با یک عفونت قارچی
- آشکارسازی یک قارچ بخصوص در بیمار
آشکارسازی قارچها میتواند بهوسیلهی آزمایش میکروسکپی یا جداسازی در کشت بدست آید، مانند آن دسته از قارچهایی که از نمونههای غیراستریل بدست میآیند.
بررسیهای آنتیژنیک یا ملکولی نیز ممکن است شواهد حمایتکنندهای را فراهم کنند که ارزشی معادل جدا کردن ایزوله داشته باشد (مانند گالاکتومنان آسپرجیلوسی، یا آزمایش PCR برای آسپرجیلوس).
11/2/2/1/3- گروه ‘possible’
این گروه شامل تنها آن دسته از بیماران است که اختلالات ایمیونولوژیک داشته و تظاهرات کلینیکی با بیماری مهاجم هماهنگی دارد اما دادههایی که از درگیری مایکولوژیکال حمایت میکند وجود ندارد.
11/2/2/2- قارچهایی که در آزمایشگاه باکتریولوژی جدا و یا مشاهده میشوند
اغلب اوقات در آزمایشگاه باکتریولوژی قارچها جدا و یا مشاهده میشوند. ایزولههای قارچی در آزمایشگاه باکتریولوژی باید به همان اندازه مورد توجه قرار گیرند که در آزمایشگاه مایکولوژی جدا میشوند و باید بهدقت از نظر اهمیت احتمالی مورد ارزیابی قرار گیرند.
اصول و روشهای نشان دادن قارچها در نمونههای کلینیکی آزمایش مستقیم و کشت (3)
آزمایشگاه تشخیص پزشکی و قارچشناسی کلینیکی (1)
عفونتهای قارچی در گیرندگان پیوند اعضاء جامد(2)
برای دانلود پی دی اف برروی لینک زیر کلیک کنید
ورود / ثبت نام