آزمايشهاي حاملگي (Pregnancy tests)
مراد رستمي: کارشناس ارشد بیوشیمی بالینی، دانشگاه علوم پزشكي جندي شاپور اهواز
معصومه جرفي: کارشناس ارشد ميكروب شناسي، دانشگاه علوم پزشكي جندي شاپور اهواز
محمد علیمحمدی: کارشناس ارشد بیوشیمی بالینی، دانشگاه آزاد اسلامي واحد اراک
گونادوتروپین جفتی انسان (hCG)، هورمونی است که به وسیله سلولهای تروفوبلاست جفت، پس از بارور شدن تخمک ترشح شده و اندازهگیری آن معمولاًبه منظور نشان دادن حاملگی به کار میرود.
هورمون hCG با وزن ملکولی 46 کیلو دالتون، دارای ساختمان گلیکوپروتئینی بوده و از دو زیرواحد α (آلفا) (متشكل از 92 اسيد آمينه) و β (بتا) (متشكل از 145 اسيد آمينه) ساخته شده است كه توسط پيوندهاي يوني و هيدروفوبي به هم متصل شدهاند و از این نظر شبیه هورمونهای گلیکوپروتئینی LH، FSH و TSH میباشد. زیرواحد آلفا در همه این هورمونهای گلیکوپروتئینی یکسان بوده و اختلاف آنها تنها در زیرواحد بتای آنها است، بنابراین از زنجیره بتا در تشخیص و افتراق آنها از يكدیگر استفاده میشود. ترتیب توالی اسیدهای آمینه زنجیره بتای هورمون hCG شباهت زیادی به زنجیره بتای هورمون LH دارد.
سادهترین روش حدس زدن حاملگی، عقب افتادن قاعدگی در زنان میباشد. زنانی که قاعدگیهای منظمی دارند، زودتر میتوانند بارداری خود را حدس بزنند.
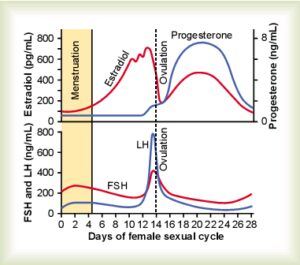
پس از تخمك گذاري و واكنش آن با اسپرمها، تخمك بارور شده و تشكيل سلول تخم را ميدهد. سلول تخم از مايع داخل رحمي تغذيه نموده و يك سري تقسيمات سلولي را پشت سر گذاشته و بلاستوسيست را تشكيل ميدهد. اين اتفاقات در لولههاي فالوپ رخ ميدهند. بلاستوسيست در روز 5-4 به رحم رسيده و در روز 7-5 لانه گزيني رخ ميدهد. زمان تكامل تخم تا بلاستوسيست مطابق با روزهاي 21-14 سيكل قاعدگي ميباشد. در اين زمان، آستر داخلي رحم شروع به ترشح پروژسترون از جسم زرد مينمايد كه رحم را براي لانه گزيني بلاستوسيست آماده مينمايد. در روز بيست و يكم سيكل قاعدگي و يا هفت روز پس از تخمك گذاري، بلاستوسيست خود را در اندومتر محصور مينمايد. سلولهاي تروفوبلاست بسيار چسبنده بوده و بلاستوسيست را به اندومتر متصل نموده و لانه گزيني را آغاز مينمايند.
hCG معمولاً 3-2 روز (72-48 ساعت) پس از لانه گزيني (Implantation) و يا 10- 8 روز پس از حاملگی تولید شده و با رسیدن به سطح تقریبی 5 واحد بینالمللی در لیتر، در ادرار و خون زنان حامله ظاهر میشود. این دوره زمانی متناسب با جایگزینی تخمک لقاح یافته در دیواره رحم بوده و به عنوان یک محرک برای ترشح پروژسترون و استروژن به وسیله جسم زرد میباشد كه غلظت آنها به تدريج افزايش يافته و پس از پايان حاملگي به سرعت كاهش مييابند.
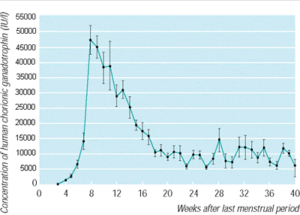
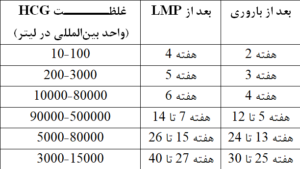
در طی چند هفته ابتدایی حاملگی، سطح هورمون hCG به شدت افزایش یافته و این افزایش غلظت در خون بیشتر از ادرار میباشد. در طول 6 هفته اول حاملگی، غلظت آن هر 1/5 تا 3 روز، دو برابر میشود. در طي دو هفته اول حاملگي غلظت هورمون hCG در خون بسيار بالاتر از ادرار است. تقریباً پس از دو هفته غلظت هورمون hCG در ادرار و خون تقریباً یکسان میشود.
سطح این هورمون به تدریج افزایش یافته و در هفته هشتم حاملگی به اوج خود میرسد. از این زمان به بعد و در بقیه مدت حاملگی، سطح آن کاهش یافته و تقریباً به میزان 10 درصد آن در سه ماهه اول حاملگی رسیده و ثابت باقی میماند. 3-2 روز پس از زايمان، سطح هورمون hCG سريعاً كاهش يافته و تقريباً دو هفته پس از پایان زایمان، هورمون hCG قابل ردیابی نمیباشد.
غلظت hCG در موارد حاملگی دوقلوها تقریباً دو برابر و در ناهنجاریهایی از قبیل حاملگیهای خارج رحمی و سقطها به طور غیرعادی پایین است.
برای انجام آزمایش حاملـــــــــگی معمولا ًاز سه روش بهره گرفته میشود که شامل روشهای ایمونولوژیک، رادیو ایمونولوژیک و اندازهگیری رادیو رسپتور میباشد. تا سال 1920، برای تشخیص حاملگی از حیواناتی از قبیل خرگوش، قورباغه و موش صحرایی استفاده میشد.
– در روش ایمونولوژیک از واکنشهای آگلوتیناسیون و یا مهار آگلوتیناسیون استفاده میشود و در آنها از آنتیبادی علیه هورمون hCG استفاده میگردد. در این روش میتوان از نمونه ادرار و یا سرم استفاده نمود. آزمایش حاملگی با این روش 18 روز پس از لقاح مثبت میشود و معمولاً چند دقیقه تا حداکثر دو ساعت طول میکشد.
– در روش رادیو ایمونولوژیک از نمونه سرم فرد استفاده میشود (اگرچه ممکن است ادرار نیز مورد استفاده قرار گيرد). با این روش میتوان حاملگی را قبل از تأخیر در اولین قاعدگی تشخیص داد.
– در روش اندازهگیری رادیو رسپتور از نمونه سرم فرد استفاده میشود (اگر چه ممکن است ادرار نیز مورد استفاده قرار گيرد). این روش دارای حساسیت بالایی است. بزرگترین مزیت این روش، تشخیص زودرس حاملگی در خانمهایی است که قصد خاتمه دادن به حاملگیشان را دارند. همچنین این روش برای زوجهایی که دارای سابقه ناباروری بوده و اکنون دلواپس و مضطرب گرفتن نتیجه مثبت میباشند، توصیه میشود. این آزمایش، 6 تا 8 روز پس از لقاح دارای صحت 90 تا 95 درصد میباشد. با این روش، حتی مقادیر بسیار ناچیز هورمون hCG ترشح شده در حاملگیهای خارج رحمی را نیز میتوان اندازهگیری نمود. این روش همچنین به منظور جستجوی سقطهای خودبخودی در بیمارانی که مشکلاتی در حفظ حاملگی در مراحل اولیه آن دارند، به کار میرود.
به طور طبیعی، هورمون hCG در زنان غیر حامله دیده نمیشود. در کمتر از 5% از زنان غیر حامله، مقادیر بسیار ناچیزی از این هورمون دیده میشود. حضور هورمون hCG ضرورتاً نشان دهنده حاملگی طبیعی نيست. حاملگی خارج رحمی، مول هیداتیفرم و کوریوکارسینومای رحم نیز از جمله مواردی میباشند که میتوانند hCG تولید نمایند. افزایش سطح hCG در انواع مختلفی از سرطانها از جمله سرطانهای ریه، کبد، تخمدان، معده، پانکراس و بیضهها نیز دیده میشود.
غلظت هورمون hCG در موارد حاملگیهای خارج رحمی متناسب با میزان این هورمون در حاملگیهای طبیعی، افزایش نیافته و از سطح مورد انتظار آن کمتر میباشد. تومورهای سلولهای زایای بیضهها و یا تخمدانها (کوریوکارسینوما و سرطانهای سلولهای جنینی) میتوانند تولید هورمون hCG به ترتیب در مردان و زنان غیر حامله نمایند. در تومورها، hCG یک مارکر قابل اعتماد به منظور مانیتور کردن و تشخیص فعالیت تومورها و یا به منظور ارزیابی وضعیت درمان در این موارد میباشد.
این آزمایش همچنین در پیشگویی خطر سقط میتواند به کار گرفته شود. سطوح زیر 10000 واحد بینالمللی در لیتر این هورمون به طور قوی نشان دهنده خطر وقوع سقط میباشد. در موارد شک به مرگ داخل رحمی جنین و یا سقط ناقص نیز میتوان از این آزمایش استفاده نمود که در آن سطح هورمون مذکور کاهش مییابد.
هورمون hCG به همراه استریول و آلفا-1-فیتو پروتئین به منظور غربالگری نقص در لولههای عصبی مورد استفاده قرار میگیرد. این آزمایش به آزمایش «مارکرهای سهگانه» (Triple markers) نیز موسوم است. از آزمایش مارکرهای سهگانه به منظور غربالگری تریزومی کروموزوم شماره 21 (سندروم داون) نیز استفاده میشود.
تریپل تست :(Triple Test)
یکی از نگرانیهای عمده در دوران بارداری، بیاطلاعي از وضعیت سلامت جنین در طي دوره ۹ ماهه بارداری میباشد که به کمک مراقبتهای دوران بارداری و انجام تستهای مورد نیاز، تلاش برای به حداقل رساندن این نگرانیها شده است؛ از جمله برای بررسی وضعیت جنین از نظر ابتلا به ناهنجاریهای کروموزومی، تستهایی وجود دارند که در طي سه ماهه اول و دوم بارداری انجام شده و ریسک ابتلاي جنین را به اینگونه ناهنجاریها مشخص میکنند که البته ماهیت اين تستها در سه ماهه اول و دوم بارداری با همديگر متفاوت است. این مطلب به بررسی تست تریپل که در دوران سه ماهه دوم بارداری انجام میشود، میپردازد.
تریپل تست یک تست ترکیبی از اندازهگیری سه هورمون مهم تولید شده در این دوران میباشد که در طي هفته ۲۰- ۱۵ حاملگی، بنا به درخواست پزشک انجام شده و ریسک ابتلا جنین را به تریزومی ۲۱ و ۱۸ و همچنين ناهنجاریهای لوله جنینی از جمله انسفالوپاتی را به طور آماری اندازهگیری میکند. برای تفسیر بهتر نتایج تست علاوه بر اندازهگیری پارامترهای سهگانه، نیاز به دانستن سن و وزن مادر در هنگام نمونهگیری و ناراحتیهای بالینی مادر از جمله دیابت میباشد.
مارکرهای مورد اندازهگیری در تریپل تست:
۱– آلفا فیتوپروتئین (AFP): این هورمون توسط کبد جنین تولید شده و از طریق جفت وارد خون مادر میشود، همچنین این هورمون وارد مایع آمنیوتیک نیز میشود. میزان این هورمون تا هفته ۱۲ حاملگی افزایش یافته و پس از آن شروع به کاهش تدریجی تا هنگام تولد مینماید.
۲ – β-hCG : این هورمون مهمترین هورمون تولید شده در هنگام بارداری است که توسط جفت ترشح شده و وارد خون مادر میگردد. این هورمون کمک به ترشح پروژسترون نموده و باعث حفظ جنین میگردد. میزان این هورمون در سه ماهه اول بارداری افزایش یافته و پس از آن شروع به کاهش تدریجی نموده به طوری که در هنگام تولد میزان این هورمون کمتر از ۱۰% ميزان آن در هنگام پيك میباشد.
۳ –استریول آزاد (Free Estriol): استریول نیز یکی از انواع استروژنها بوده که توسط کبد و غده آدرنال جنین و جفت تولید شده و وارد خون مادر میگردد. میزان این هورمون در حدود هفته هشتم افزایش یافته و بعد از آن تا موقع تولد به تدریج افزایش دارد.
اخیراً به مجموع فاکتورهای فوق، فاکتور جدیدی به نام اينهيبين A (Inhibin A) نيز اضافه شده است که باعث افزایش حساسیت و دقت تست میشود و تحت عنوان Quad Screen درخواست میشود. اينهيبين A، یک پروتئین دیمر تولید شده توسط جفت میباشد که در هفته ۱۷- ۱۴ کاهش یافته و پس از آن مجدداً افزایش مییابد.
تغییرات فاکتورهای تريپل تست در ناهنجاریها:
۱– تریزومی ۲۱ (سندرم داون): در این اختلال میزان AFP و Free Estriol کاهش یافته و در مقابل میزان β-hCG و Inhibin A افزایش مییابد.
۲– تریزومی ۱۸: در این اختلال میزان β-hCG و Free Estriol کاهش یافته و میزان AFP متغیر میباشد.
۳– نقص لولههای عصبی باز: در این مورد نیز میزان AFP افزایش قابل توجهی پیدا میکند.
تفسیر نتایج:
نتایج تست همانطور که گفته شد با توجه به وضعیت بالینی مادر، سن دقیق بارداری و وزن مادر در هنگام نمونهگیری، تفسیر میشود. باید توجه شود که در صورت وارد نمودن اطلاعات غلط نتایج نادرستی نیز حاصل میشود. در نهایت بر اساس نتایج تست و اطلاعات وارد شده نموداری رسم میشود که بر اساس این نمودار فرد در محدوده نرمال بر اساس سن و یا خارج از این محدوده قرار میگیرد. افزایش ریسک بر اساس این نمودار به معنای ابتلای قطعی جنین به ناهنجاری نيست بلکه تنها از نظر آماری در بین افراد با ریسک بالا قرار میگیرند و لازم است که به منظور تعیین دقیق ابتلای جنین به ناهنجاری تستهای کاملتری مانند آمنیوسنتز و تجزیه کروموزومی انجام گردد.
شرايط لازم براي انجام آزمايش تعيين حاملگي:
انجام این آزمایش در مراحل اولیه حاملگی که هنوز سطح این هورمون در بدن پایین میباشد، ممکن است موجب ایجاد نتيجه منفی کاذب گردد. هماچوری (وجود خون در ادرار) و پروتئینوری (وجود پروتئین در ادرار) می توانند موجب ایجاد نتیجه مثبت کاذب گردند. هورمون hCG ممکن است در ادرار رقیق قابل تشخیص نباشد، در حالی که در ادرار غلیظ قابل تشخیص است، مثلاً داروهای دیورتیک که موجب ایجاد ادرار رقیق میشوند میتوانند موجب ایجاد نتیجه منفی کاذب شوند. در مجموع، براي انجام آزمايش حاملگي نبايستي وزن مخصوص ادرار كمتر از 1/015 باشد.
امروزه در همه آزمايشگاهها، آزمايش حاملگي بر روي ادرار (Gravindex test; GT) با روش آگلوتيناسيون انجام ميشود كه ممكن است آگلوتيناسيون مستقيم و يا غير مستقيم، نشان دهنده وجود حاملگي در شخص باشد. امروزه بيشتر از روش مستــــقيم استفاده ميشود. آزمايش حاملگي روي خون (β-hCG) نيز به روش الايزا انجام ميشود كه ميتواند غلظتهاي كمتر هورمون hCG را تشخيص دهد. در مجموع، آزمايش حاملگي روي خون ميتواند وجود حاملگي را زودتر از آزمايش حاملگي روي ادرار نشان دهد.
روش انجام آزمايش تعيين حاملگي به روش سرولوژيك (روش مستقيم):
- با استفاده از قطره چكان، يك قطره از ادرار را بر روي پليت سرولوژي در محل مورد نظر قرار ميدهيم.
- يك قطره از معرف كيت (حاوي آنتيبادي عليه گونادوتروپين جفتي انسان متصل شده با لاتكس) را به آن اضافه نموده و با استفاده از اپليكاتور به خوبي مخلوط مينماييم.
- پليت را بر روي شيكر قرار داده و پس از 2 دقيقه نتيجه آزمايش را قرائت مينماييم. تشكيل آگلوتيناسيون، به عنوان تست مثبت و عدم تشكيل آگلوتيناسيون نيز به عنوان تست منفي گزارش ميگردد.
مقادیر طبیعی این هورمون به شرح زیر میباشد:
کیفی:
- در مردان/ زنان غیر حامله: منفی
- در حاملگی: مثبت
کمّی:
- در مردان/ زنان غیر حامله: کمتر از 5 واحد بینالمللی در لیتر
- در حاملگی:
برای تشخیص بارداری توصیه شده است که سرمهایی که غلظت hCG-β آنها 10 تا 20 واحد بینالمللی در لیتر میباشد، مشکوک تلقی شده و آزمایش به فاصله 48 ساعت بر روی نمونه جدید تکرار گردد. نمونههایی با غلظت hCG-β بیش از 20 واحد بینالمللی در لیتر، مثبت تلقی میشوند.
در مواردي از قبيل سرطان سينه، كوريوكارسينوما، مول هيداتيفرم، سرطان كبــد، ملانوماي بدخيم، مولتيپل ميلوما، تومورهاي تخمدان، سرطان پانكراس، حاملگي، سرطان بيضه و …، سطح هورمون hCG افزایش ميیابد. در مواردي از قبيل سقط، حاملگي خارج رحمي و در موارد تهديد به سقط، سطح هورمون hCG كاهش ميیابد.
عوامل مداخله كننده زير میتوانند موجب ایجاد واکنشهای مثبت کاذب و یا منفی کاذب در نتیجه این آزمایش شوند:
- داروهاي ضد تشنج، داروهاي ضد پاركينسون، داروهاي خوابآور و فنوتيازينها ممكن است موجب ايجاد نتيجه مثبت كاذب شوند.
- پروتئينوري و هماچوري ممكن است موجب ايجاد نتيجه مثبت كاذب شوند.
- هنگامي كه آزمايش حاملگي خيلي زود انجام شود ممكن است موجب ايجاد نتيجه منفي كاذب شود.
هنگامی که نتیجه این آزمایش منفی است اما همچنان به وجود حاملگی مشکوک هستیم، میبایست 3 تا 7 روز بعد مجدداً آزمایش را تکرار نماييم.
برای انجام آزمایش حاملگی بر روی ادرار، نمونه ادرار صبحگاهی توصیه میشود. نمونههای ادرار راندوم هم استفاده میشوند ولی استفاده از نمونه ادرار صبحگاهی ارجح است. ادرار مورد استفاده براي اين آزمايش بايستي تازه تهيه شده باشد و نبايستي بيشتر از 24 ساعت از تهيه آن گذشته باشد. براي انجام اين آزمايش، نمونه ادرار را ميتوان در دماي 8-2 درجه سانتيگراد به مدت 72 ساعت نگهداري نمود.
در حالت عادي، ضرورتي براي سانتريفوژ كردن نمونه ادرار براي انجام آزمايش حاملگي وجود ندارد، مگر آنكه نمونه ادرار كدر باشد كه در اين صورت بايستي آن را قبل از انجام آزمايش، سانتريفوژ نمود.
آزمايش تعيين حاملگي به روش نواري
(Pregnancy test strip و يا Baby check)
نوارهاي تست حاملگي، به عنوان روشهايي ارزان، سريع و با دقت بالا براي تشخيص حاملگي بر اساس تشخيص هورمون hCG در نمونههاي ادرار و يا خون به كار ميروند. پس از وقوع حاملگي (يك روز پس از عقب افتادگي در سيكل ماهانه) در خون و ادرار ميزان هورمون به 10-5 واحد ميرسد كه اين مقدار براي مثبت شدن تست به روش نواري كافي است. از آن پس ميزان هورمون به سرعت افزايش مييابد. اكثر اين تستها ادعا ميكنند كه بيش از 99% دقت دارند، يعني به طور ضمني بيان ميكنند كه شما همين كه زمان قاعدگي بعديتان فرا رسيد اما عادت نشديد، ميتوانيد از اين تستها استفاده كنيد، اما تحقيقات نشان داده است كه اين ادعاها چندان هم صحيح نيستند.
واقعيت اين است كه ميزان hCG در ادرار در روزهاي پس از لقاح، در افراد مختلف متفاوت است. ممكن است از انواع تستهاي موجود در بازار، يك يا تعداد كمي از آنها به اندازه كافي دقيق باشد كه بتواند در اولين روز از عادت بعدي، سطح هورمون hCG را تشخيص داده و نتيجه مثبت بدهد؛ در واقع علت اصلي اين است كه حساسيت برخي از اين تستها به قدري نيست كه بتوانند به آن مقداري از اين هورمون كه در ادرار خانمهاي حامله در اولين روز از عادت بعديشان وجود دارد، واكنش نشان دهند. اكثر اين تستها در روز اول از موعد عادت بعدي، تنها قادرند كه 16% از حاملگيها را تشخيص دهند؛ هر چند يك هفته بعد از موعد عادت بعدي، اكثر اين تستها ميتوانند نتيجه مثبت حاملگي را ارائه دهند.
توجه داشته باشيد كه نتيجه منفي لزوماً به معناي حامله نبودن نيست. در صورتي كه در موعد مقرر پريود نشديد، ممكن است حامله باشيد؛ پس بهتر است از مصرف دارو و ساير كارهايي كه در دوران حاملگي خطرناك است خودداري كنيد. در صورتي كه تا يك هفته بعد پريود نشديد و نتيجه تست هم هنوز منفي بود، بهتر است به ملاقات پزشك خود برويد تا علت اين امر مشخص شود.
جمع آوري نمونه و روش انجام آزمايش:
ادرار را در ظرف تميزي مانند ليوان يكبار مصرف (در هر ساعت از روز) جمع آوري نمائيد. سپس نوار تست را از پاكت خارج ساخته و تا خط مشخص شده (MAX) در ادرار فرو بريد؛ به نحوي كه جهت پيكان بطرف ادرار باشد. سطح ادرار نبايد از خط مشخص شده روي نوار (MAX) عبور كند. چند ثانيه صبر نموده، نوار را از ادرار خارج ساخته و به طور افقي بر روي دهانه ظرف ادرار بگذاريد.
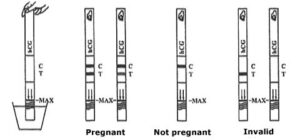
تفسير نتايج:
بر حسب ميزان هورمون موجود در ادرار نتيجه مثبت به صورت 2 خط قرمز در حدود 40 ثانيه بعد ظاهر ميشود. چنانچه تا 5 دقيقه رنگي ظاهر نشد دليل بر منفي بودن آزمايش ميباشد. ظهور رنگ در فاصله 5 تا 10 دقيقه مشكوك بوده و چند روز بعد بايد آزمايش تكرار گردد. هر نتيجهاي بعد از مدت زمان 10 دقيقه فاقد ارزش ميباشد.
مثبت: آشكار شدن دو نوار رنگي در نواحي كنترل و پائينتر از آن (در ناحيه تست)
منفي: آشكار شدن تنها يك نوار رنگي در ناحيه كنترل
چنانچه نوار رنگي فقط در ناحيه تست تشكيل شد و يا هيچگونه نوار رنگي در ناحيه كنترل مشاهده نشد، فاقد ارزش بوده و نوار تشخيص حاملگي، كارآيي خود را از دست داده است. شدت رنگ ايجاد شده نيز به مدت زمان حاملگي بستگي دارد.
منابع:
- رستمي م.، جرفي م. و عليمحمدي م. آزمايشهاي كاربردي در مامايي. انتشارات معتبر. اهواز. 1390. چاپ اول.
- Guyton AC and Hall JE. Textbook of medical physiology. 2006; 11th Edition.
- Pagana KD and Pagana TJ. Diagnostic and laboratory test refrence. 2005; 7th Edition.
- Cavanaugh BM. Nurses manual of laboratory and diagnostic tests. 2003; 4th Edition.
- Van Leeuwen AM., Kranpitz TR. and Smith L. Laboratory and diagnostic tests with nursing implications. 2006; 2nd
اثر حاملگی و هورمونهای جنسی بر نتایج برخی از تستهای آزمایشگاهی
https://www.webmd.com/baby/guide/pregnancy-tests
برای دانلود فایل pdf بر روی لینک زیر کلیک کنید
ورود / ثبت نام