پرسش و پاسخهای آزمایشگاهی و کاربردی در طب انتقال خون
قسمت سوم
دکتر حبیباله گلافشان1، پریسا تندل2
1: هیئت علمی دانشگاه علوم پزشکی شیراز
2: کارشناسی ارشد خونشناسی و بانک خون دانشکده پیراپزشکی
مقدمه
سمینارهای طب انتقال خون و هموویژولانس بهطور مکرر در بیمارستانهای استان برای پرسنل علوم آزمایشگاهی، پرستاران و پزشکان برگزار میگردد. توفیق الهی نصیب اینجانب در برگزاری سمینارها در طی سالیان متمادی گردید و موفق به جمعآوری پرسشهای کلیدی و کاربردی از طرف عزیزان علوم آزمایشگاهی گردیدم که در حد بضاعت علمی و با توجه به رفرانسهای مرجع و معتبر که در بخش آخر خواهد آمد، پاسخ داده شده است. این پرسش و پاسخ در پنج قسمت تقدیم شما عزیزان میگردد، به این امید که گره مشکلات آزمایشگاهی در رابطه با تزریق خون و فراوردههای آن گشوده گردد.
پرسش 21) برای یک خانم حامله در اولین ویزیت که به پزشک مراجعه میکند چه آزمایشهایی درخواست میشود؟
پاسخ: در اولین ویزیت که معمولاً در 12 هفتگی حاملگی است آزمایشهای گروهبندی سیستم ABO و RH و اسکرین آنتیبادی درخواست میگردد. منظور از اسکرین آنتیبادی، شناسایی آنتیبادیهای غیرمنتظره و حائز اهمیت بالینی است. آنتیبادیهای سیستمABO ، آنتیبادیهای قابل انتظار هستند ولی آنتیبادیهای علیه سیستمهای گروه خونی دیگر غیرمنتظره هستند و چنانچه از نوع IgG باشند و جنین آنتیژن مربوطه را از پدر به ارث ببرد ممکن است موجب کمخونی همولیتیک جنین- نوزادی (HDNF) گردند. گفتنی است که آنتیبادی علیه آنتیژنهای لوئیس (Lea, Leb) بهطور شایع در حاملگی رخ میدهد و چون از جنس IgM است مشکلی ایجاد نمیکند ولی اگر در مادر یک آنتیبادی مهم مثل Anti K یافت شود، بایستی پدر را برای آنتیژن K چک کرد و چنانچه پدر مثبت باشد امکان دارد جنین در خطر کمخونی همولیتیک باشد.
پرسش 22) آیا برای تزریق روگام برای خانمی که ارهاش منفی شده و نوزادش ارهاش مثبت است نیازی به انجام تست Du هست؟
پاسخ: فنوتیپ Du همان RH ضعیف است. این فنوتایپ چنانچه در دهنده خون مثبت باشد به عنوان RH مثبت و چنانچه در بیماری مثبت باشد به عنوان RH منفی در نظر گرفته میشود یا به اصطلاح افراد Du، دهنده مثبت و گیرنده منفی خون هستند. فنوتایپ Du بسیار تنوع دارد و برخی از انواع آن که در گروه خانواده موزائیک یا D پارشیال قرار میگیرد میتواند در برابر تزریق یا ورود خون +RH از جنین به مادر تحریک شوند؛ برای مثال Du تایپ 6 (DVI) در اروپا از این نوع است و چنانچه مادر فنوتایپ DVI داشته باشد و نوزاد مثبت باشد مبادرت به تزریق روگام میگردد. در برخی از کشورها مادر را برای Du تایپهای 1 و 2 و3 چک میکنند. اگر برای هر کدام از این انواع مثبت بود روگام لازم ندارد ولی چنانچه برای این سه تایپ منفی بود، کاندیدای تزریق روگام است. تشخیص تایپهای 1 و 2 و 3 با روش PCR است.
پرسش 23) واکنشهای تأخیری انتقال خون چه مفهومی دارد؟ چه تستهایی برای بیمار ارسال میگردد؟
پاسخ: به واکنشهای نامطلوبی که در غالب اوقات پس از 2 تا 14 روز از تزریق خون رخ میدهد واکنشهای تأخیری گفته میشود. وقتی آنتیژن وارد بدن شخص میگردد، چنانچه قبلاً تحریک شده باشد، پاسخ ایمنی ثانویه با افزایش عیار آنتیبادی رخ میدهد. در این حالت کومبز مستقیم مثبت میشود، البته بهصورت میکس فیلد زیرا آنتیبادی با گلبولهای تزریقی واکنش میدهد و گستره محیطی اسفروسیتوز و گلبولهای پلیکروماژی را نشان میدهد. بیمار ممکن است ژاندیس داشته باشد. آنتیبادیهای سیستم کید (Kidd) مهمترین آنتیبادیها در ایجاد واکنش همولیتیک تأخیری هستند زیرا پس از ساخته شدن از تحریک آنتیژنی اولیه به سرعت رو به زوال میروند و در کراس مچ نمیتوان آنها را شناسایی کرد و با تزریق خون پاسخ ایمنی ثانویه با واکنش همولیتیک شروع میگردد. پورپورای پس از تزریق خون نیز یک واکنش تأخیری است که بیمار پس از یک هفته از تزریق خون دچار ترومبوسایتوپنی شدید میشود.
پرسش 24) خانم حامله RH– که شوهرش +RH بوده در هفته 28 حاملگی روگام تزریق کرده است. بعد از زایمان ICT (کومبز غیرمستقیم) مادر از نظر آنتی D مثبت است. آیا این آنتی D مربوط به روگام است یا مادر در اثر ورود گلبولهای قرمز از جفت تحریک شده است و دیگر تزریق روگام بعد از زایمان سودی ندارد؟
پاسخ: هر خانم حامله –RH که شوهرش گروه +RH است، دو بار بایستی تزریق روگام داشته باشد؛ یکبار در هفته 28 حاملگی و دیگری تا 72 ساعت پس از زایمان، به شرطی که خون نوزاد RH+ یا Du باشد. یادآوری میشود که گرفتن مایع آمنیون، بیوپسی از پرزهای کوریون، سقط در کمتر از یک ماهگی یا حوادث حاملگی که با خونریزی همراه باشد نیز نیاز به تزریق روگام دارد. هر آمپول روگام حاوی 300 میکروگرم روگام است که به صورت عضلانی تزریق میشود. نوع وریدی آن حاوی 1500 واحد روگام است که معادل 300 میکروگرم است. هر 20 میکروگرم یا 90 واحد اینترنشنال روگام از تحریک یک سیسی خون فشرده +RH جلوگیری میکند، از این رو هر آمپول روگام از تحریک 15 سیسی خون فشرده یا 30 سیسی خون کامل +RH جلوگیری میکند. روگام از جنس آنتی D و IgG است و با آغشته کردن گلبولهای +RH در گردش خون فرد –RH، موجب جلوگیری از پاسخ ایمنی میشود و از طرفی نقش سرکوب ایمنی برای ساختن فعال آنتی D را بازی میکند. نیمهعمر روگام 21 روز است و چنانچه خانم باردار در هفته 28 یک دوزاژ روگام گرفته باشد، در 12 هفته بعد که هنگام زایمان است 30 تا 35 میکروگرم در خون باقی میماند که میتواند کومبز غیرمستقیم مادر را از نظر آنتی D تا عیار کمتر از 4 مثبت کند. چنانچه عیار آنتی D در مادر بیش از 4 باشد و مادر IgM علیه ارهاش ساخته باشد اینجاست که تحریک ارهاش رخ داده و روگام سودی ندارد. چنانچه عیار آنتی D در مادر با افزودن سرم مادر با 2ME کاهش یابد علامت ساخته شدن آنتی D از جنس IgM است.
پرسش 25) یک خانم –RH باردار در هفته 30 حاملگی دچار یک حادثه شده و خونریزی جنین- مادری (Fetomaternal) اتفاق افتاده است. پزشک از آزمایشگاه درخواست میزان خون انتقال یافته به مادر و محاسبه دوزاژ روگام کرده است. چگونه محاسبه میشود؟
پاسخ: برای محاسبه حجم خون انتقالیافته از جفت به مادر در هنگام بروز یک حادثه حاملگی یا هنگام زایمان بایستی معیارهایی انتخاب کرد که بتوان گلبولهای قرمز جنین را در خون مادر توسط مارکرها شناسایی نمود. گلبول قرمز جنین +RH و +HbF و +i و –CA (کربونیک انیدراز) بوده در حالی که گلبولهای قرمز مادر RH–و +HbA و +I و +CA است، بنابراین با روش فلوسایتومتری و با استفاده از آنتیبادیهای کانژوگه علیه آنتیژن فوق میتوان درصد گلبولهای قرمز را در مادر یک ساعت پس از زایمان یا حادثه حاملگی مشخص کرد. روش قدیمی محاسبه حجم خون بر اساس مقاومت HbF در برابر بافر اسیدی با PH 3/2 بوده که به نام روش بتکه (Betke) معروف است. در این روش یک گستره نازک از خون مادر تهیه و در محلول اسیدی قرار میگیرد. HbA از گلبولهای قرمز مادر جدا شده و در بافر میریزد و در نتیجه گلبولهای قرمز مادر به صورت شبح درمیآیند. در حالی که گلبولهای قرمز جنین به صورت توپر باقی میمانند. با محاسبه درصد گلبولهای توپر میتوان میزان حجم وارده را محاسبه کرد؛ برای مثال اگر 2% خون مادر از گلبولهای جنین باشد و مادر 5000 سیسی خون داشته باشد، 100 سیسی خون وارد جفت شده که نیاز به 4 آمپول روگام دارد. مادر به ازای هر کیلوگرم وزن 75 سیسی خون دارد.
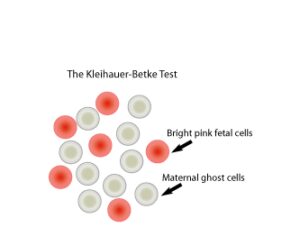
روش قدیمی محاسبه حجم خون بر اساس مقاومت HbF در برابر بافر اسیدی با PH 3/2 بوده است که به نام روش بتکه (Betke) معروف است. در این روش یک گستره نازک از خون مادر تهیه شده و در محلول اسیدی قرار میگیرد. HbA از گلبولهای قرمز مادر جدا شده و در بافر میریزد و در نتیجه گلبولهای قرمز مادر به صورت شبح درمیآیند، در حالی که گلبولهای قرمز جنین به صورت توپر باقی میمانند.
پرسش 26) پزشک برای یک بیمار با کمخونی داسی شکل تقاضای خون با تطابق فنوتایپی (phenotype match) کرده است. منظور چیست؟
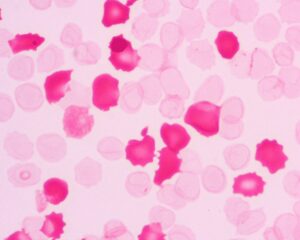
پاسخ: تطابق فنوتایپی یعنی اینکه در تهیه خون برای بیمار تنها به گروهبندی ABO و RH اکتفا نشود؛ زیرا بیماری که نیاز مزمن به خون دارد بایستی خون شبیه آنتیژنهای خودی دریافت کند تا شانس ساختن آنتیبادی کمتر شود. سفارش میشود بیمار از نظر بقیه آنتیژنهای ارهاش (C, E, c, e) و سیستم Kell (K) و دافی و کید، خون همگروه دریافت کند؛ برای مثال اگر بیمار –A–K–C اســـت، خون –A–K–C به بیمار داده شود. حداقل این پروسه، تطابق آنتیژنهایRH و Kell است. برای هر بیمار مبتلا به تالاسمی یا آنمی داسی شکل از روز اول که نیاز به تزریق خون دارد بایستی این تطابق در نظر گرفته شود تا از تحریک بیمار جلوگیری گردد تا بتوان خون سازگار برای بیمار را یافت. بیماران مبتلا به آنمی داسی شکل علاوه بر این که مستعد ساختن آلو آنتیبادی هستند، ممکن است مشکلات دیگر حین ترانسفیوژن یا چند روز پس از تزریق خون در آنها رخ دهد. سندروم هایپر همولیز و سندرم آسپن (Aspen) در این بیماران گزارش شده است. در سندروم هایپر، چند روز پس از تزریق خون، بیمار دچار همولیز و هموگلوبیناوری و افت بسیار شدید هموگلوبین میگردد و میزان هموگلوبین به کمتر از قبل از تزریق خون میرسد. علت واکنش بهخوبی مشخص نشده است، زیرا آنتیبادی مسئول همولیز هم در غالب اوقات یافت نشده است. در سندروم آسپن که تعویض خون بیماران به منظور کاهش درد در اندام جنسی (Priapism) صورت میگیرد، ممکن است تعویض خون با اختلالات نورولوژیک و تشنج همراه گردد.
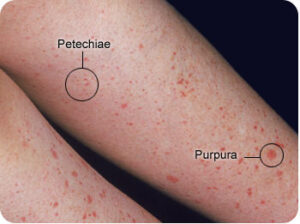
پرسش 27) خانمی 50 ساله با Hb=8 و Plt= 300000 دو واحد خون فشرده برای یک عمل جراحی دریافت کرده است. بیمار دو هفته پس از مرخص شدن از بیمارستان با Plt=10000 و پتشی و پورپورا برگشته است. آیا این کاهش پلاکت ربطی به تزریق خون دارد؟
پاسخ: واکنش نامطلوب فوق پورپورای پس از تزریق خون (PTP) نام دارد. موارد فوق بیشتر در خانمهایی رخ میدهد که به آنتیژن پلاکتی به ویژهPLA 1 از طریق حاملگی تحریک شدهاند و آنتیبادی پلاکتی به صورت آلوآنتیبادی دارند. گاهی این آلوآنتیبادی در برخورد مجدد با آنتیژن پلاکتی به صورت آتوآنتیبادی درآمده و موجب تخریب تمام پلاکتهای بیمار میشود و ممکن است شمارش پلاکت به کمتر از 10000 برسد. این عارضه ممکن است 7 تا 10 روز پس از تزریق خون رخ داده و به درمان IVIg جواب دهد. البته بایستی در تشخیص افتراقی ITP و TTP و DIC کنار گذاشته شوند.
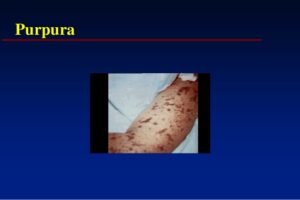
پتشی و پورپورای بعد از تزریق خون (post transfusion purpura)
پرسش 28) شیوه کراس مچ برای بیمار مبتلا به آتوایمیون گرم و سرد که در آن تمام کراس مچها ناسازگار میشود، چگونه است؟
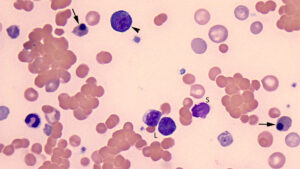
پاسخ: آتوآنتیبادی گرم به صورت ناشناخته و در لنفوم، لوسمیهای لنفوپرولیفراتیو به ویژه لوسمی مزمن لنفوسیتیک و بیماریهای کلاژن واسکولار و ناشی از داروها به ویژه داروهای نسل سوم سفالوسپورین رخ میدهد. آزمایش کومبز مستقیم ممکن است روی سطح گلبولهای قرمز، IgG و یا C3d و یا IgG به همراه C3d را نشان دهد. آتوآنتیبادیهای گرم اغلب ویژگی علیه آنتیژنهای خاصی ندارند و با تمام سلولهای اسکرین پانل و با تمام سلولهای اهداکنندگان واکنش میدهند. نکته مهم این است که خون تزریقی گرچه میتواند با آتوآنتیبادی ناسازگار باشد، ولی با آلوآنتیبادی بایستی حتماً سازگاری داشته باشد. آلوآنتیبادی در پاسخ به تحریک آنتیژنی بر اثر تزریق قبلی رخ میدهد، ازاین رو چنانچه بیمار مبتلا به کمخونی آتوایمیون، سابقه تزریق خون دارد ممکن است در سرم آتو و آلو آنتیبادی داشته باشد و نمیتوان قانون تزریق با درجه کم ناسازگاری را برای بیمار در نظر گرفت. در این حالت باید آتوآنتیبادی را جذب گلبولهای قرمز نموده و سرمی فاقد آتوآنتیبادی تهیه کرد. مجاور ساختن گلبولهای قرمز با محلولهایی که آنتیبادی را از سطح جدا میکنند را الوشن گویند. محلول آنزیمی ZZAP از اینگونه محلولها است که پس از مجاورت گلبولهای قرمز با محلولهای فوق آتوآنتیبادی جدا شده و سپس این گلبولها برای جذب آتوآنتیبادی در سرم به کار میروند. البته اگر امکانات وجود ندارد، باید گلبولهای قرمز بیمار را حداقل ربع ساعت در 45 درجه گذاشته تا آتوآنتیبادیها جدا شوند، سپس سرم بیمار را با این گلبولها مجاور کنید تا آنتیبادی جذب گردد و با سانترفیوژ، سرم جذبشده را برداشته و برای کراس مچ استفاده کنید. گفتنی است که چنانچه بیمار در یکی دو ماه گذشته تزریق خون داشته، جذب آنتیبادی با گلبولهای خود بیمار سفارش نمیشود چون ممکن است همه آلوآنتیبادیها جذب گردند. در این حالت از گلبولهای همولوگ برای جذب استفاده میشود. آتوآنتیبادیهای سرد در لنفوم، مونونوکلئوز عفونی، عفونت با میکروب مایکوپلاسما و به صورت ناشناخته رخ میدهند. آتوآنتیبادیهای سرد از نوع IgM بوده و در حرارت سرد با گلبولهای قرمز واکنش داده و در گرما کمپلمان را فعال کرده و آنتیبادی از گلبولها جدا میشود، بنابراین تنها رد پای آنتیبادیهای سرد، آغشته شدن گلبول قرمز به C3d است و از این رو آنتی هیومن گلبولین بایستی حتماً دارای AntiC3d برای مثبت شدن کومبز مستقیم باشد. آتوآنتیبادیهای سرد هم در گروهبندی و هم در کراس مچ ایجاد اختلال میکنند. شستن گلبولهای قرمز با سالین گرم 37 درجه و انجام کراس مچ پیشگرمایی Pre-warm میتواند تا حدی دخالت آنتیبادیهای سرد را کم کند. چنانچه گلبولهای قرمز دارای آگلوتیناسیون قوی هستند میتوان با اضافه کردن 2ME آگلوتیناسیون سرد را حل کرد و سپس گلبولها را شست و گروهبندی کرد. برای برداشتن آتوآنتیبادیهای سرد میتوان سرم بیمار با گلبولهای بیمار در 4 درجه انکوبه کرد و این عمل را چند بار تکرار کرد یا سرم بیمار را با گلبولهای مجاور شده با آنزیم یا معرف ZZAP با سرم مجاور کرد. از سرم جذبشده برای کراس مچ استفاده میشود.
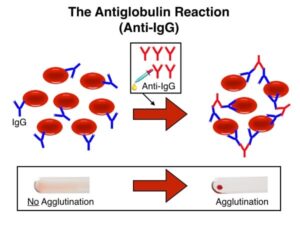
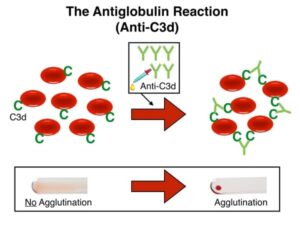
پرسش 29) آزمایش کومبز مستقیم چه مراحل بحرانی دارد و منظور از آنتی هیومن گلوبولین گستردهطیف چیست؟
پاسخ: آزمایش کومبز مستقیم، آغشته شدن گلبولهای قرمز به آنتیبادی یا اجزاء کمپلمان در گردش خون بیمار را مورد سنجش قرار میدهد که به آنها گلبولهای حساسشده نیز گفته میشود. مهمترین جزء کمپلمان C3 است که روی سطح گلبولهای قرمز به صورتهای C3b ، iC3b ،C3dg و C3d بر اثر فاکتورهای I و H و تریپسین تولید میشوند. آخرین ردپای کمپلمان که روی گلبولهای قرمز باقی میماند و گلبول طعمه ماکروفاژها و یا همولیز نمیشود همان C3d است. از این رو آنتی هیومن گلوبولین بایستی علاوه بر آنتی IgG دارای آنتی C3d هم باشد و از طرف دیگر تنها ردپای آنتیبادیهای سرد، باقی ماندن C3d روی گلبولهای قرمز است.
آتوآگلوتیناسیون سرد
برای انجام کومبز مستقیم از نمونه EDTAدار بیمار استفاده میشود که نخست یک سوسپانسیون 5% با سرم فیزیولوژی تهیه شده و سه بار پشت سر هم و بدون وقفه با سرم فیزیولوژی شستشو داده میشود. در بار آخر شستشو، با واژگون کردن لوله روی پارچه گاز، تمام قطرات سالین را پاک کرده و یکی دو قطره آنتی هیومن گلوبولین اضافه کرده و بلافاصله سانترفیوژ میشود و برای آگلوتیناسیون بررسی میگردد.
دو نکته مهم بحرانی:
1) سانترفیوژ بلافاصله بعد از افزودن آنتی هیومن گلوبولین
2) بهکارگیری چک سل، برای آگاهی از فعال بودن آنتی هیومن گلوبولین
* نمونه خون برای آزمایش کومبز مستقیم نباید با محلولهای قندی تزریق وریدی مخلوط شود.
آنتی هیومن گلوبولین گستردهطیف حاوی آنتی IgG و آنتی C3d است و در آزمایش کومبز مستقیم به گلبولهای قرمز سه بار شستهشده اضافه میشود
پرسش 30) چگونه در آزمایشگاه چک سل یا کومبز کنترل تهیه کنیم؟ کاربرد کومبز مستقیم چیست؟
پاسخ: آنتی هیومن گلوبولین معرفی بسیار حساس است، بهطوریکه کوچکترین آلودگی آن با سرم موجب خنثی شدن ویال آن میگردد. آنتی هیومن گلوبولین گستردهطیف حاوی آنتی IgG و آنتی C3d است. کمتر از یک قطره از رقت 4000 سرم میتواند یک قطره از آنتی هیومن گلوبولین خالص را خنثی کند. چنانچه سطح IgG و کمپلمان آزاد در لوله آزمایش 2 میکروگرم در سیسی باشد، قادر به خنثی کردن آنتی هیومن گلوبولین است. توجه داشته باشید نمونه خون که در آزمایشگاه کومبز از آن استفاده میشود حاوی 15000 میکروگرم IgG در سیسی است. از این رو برای آزمایش کومبز مستقیم بایستی 3 الی 4 بار سوسپانسیون سلولی را شستشو داد تا آنتیبادیهای آزاد به کمتر از 2 میکروگرم رسیده و آنتی هیومن گلوبولین خنثی نشود و توانایی داشته باشد تا با گلبولهای قرمز آغشته به آنتیبادی و کمپلمان واکنش دهد. برای مثبت شدن کومبز مستقیم بایستی هر گلبول قرمز حداقل با 100 تا 200 ملکول IgG و حدود 400 تا1100 ملکول C3d آغشته شده باشد. با توجه به حساسیت آنتی هیومن در برابر خنثی شدن بایستی با چک سل یا کومبز کنترل (CC)، فعال بودن آن را تأیید کرد. برای تهیه گلبولهای آغشته به آنتیبادی میتوان AntiD از نوع IgG را روی آنتیژن D از سیستم ارهاش آغشته کرد. آنتی D بایستی از نوع IgG باشد زیرا آنتی IgG در آنتی هیومن گلوبولین علیه قسمت FC ملکول IgG است. آنتی D با گلبولهای ارهاش مثبت واکنش آگلوتیناسیون میدهد ولی در یک رقت خاص قادر به آگلوتیناسیون نبوده و تنها گلبولهای قرمز را آغشته میکند. میتوان 2 الی 3 قطره آنتی D از جنس IgG را به 15 تا 20 قطره سوسپانسیون +O اضافه کرد و بعد از 20 دقیقه انکوباسیون، سه بار شستشو داد و با آنتی هیومن گلوبولین مجاور نمود. در این حالت با ایجاد ناحیه Post zone یا ناحیه آنتیژن اضافی سعی میشود که آنتی D گلبولهای قرمز را آغشته کند. البته باید در آزمایشگاه با کم و زیاد کردن معرفها تمرین برای تهیه چک سل کرد. راه دیگر، تهیه رقتهای مختلف آنتی D است که به هر رقت، گلبول قرمز اضافه کرده و 20 دقیقه در 37 درجه انکوبه میشود. آخرین لولههایی که واکنش بسیار ضعیف دارند یا واکنش ندادهاند را برداشته و پس از شستشو با آنتی هیومن گلوبولین مجاور میکنیم. چنانچه آنتی D مخلوطی از IgG وIgM باشد میتوان مقداری از آن را همحجم با 2ME به مدت 20 دقیقه مجاور ساخت تا تنها بخش IgG آن برای تهیه چک سل به صورت فعال باقی بماند.
پرسش و پاسخهای آزمایشگاهی و کاربردی در طب انتقال خون (1)
پرسش و پاسخهای آزمایشگاهی و کاربردی در طب انتقال خون (2)
اهداف و اهمیت بالینی اسکرین آنتیبادیها در حاملگی (قسمت اول)
درباره اهدای خون بیشتر بدانیم (قسمت اول)
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام