تشخیص پیش از تولد سندروم داون و نقایص لولههای عصبی
اسکرینینگ در سه ماهه اول
اسکرینینگ در سه ماهه دوم
Integrated test
دکتر منیژه علمی
دکترای علوم آزمایشگاهی
مسئول فنی آزمایشگاه دانش سمنان
M_elmi62@yahoo.com
سندروم داون چیست ؟
سندروم داون شایعترین علت عقب افتادگی ذهنی در بچههاست که علت آن حضور یک کروموزوم اضافی در شماره 21 سلولهای جنین میباشد. شیوع این سندرم در غیاب تستهای تشخیصی قبل از تولد 1 در 500 نوزاد میباشد.
معمولاً سندروم داون ارثی نبوده و لذا یک نوزاد مبتلا ممکن است از خانوادهای باشد که هیچگونه سابقه فامیلی این بیماری را نداشته باشند. علامت بارز سندرم داون ناتوانی شدید ذهنی بوده که اغلب با مشکلات جسمانی مانند نقایص قلبی و یا اختلالات بینایی و شنوایی همراه است. درجه این ناتوانی را تا قبل از تولد نوزاد نمیتوان ارزیابی نمود.
حدود 40 درصد از حاملگیهای سندروم داون از هفته 11 تا آخر بارداری سقط میشوند و از هر 10 نوزاد مبتلا حدود 9 نوزاد ظرف یکسال اول تولد میمیرند. با مراقبتهای کامل بهداشتی عمر متولدین با سندروم داون میتواند به 60 سال هم برسد، گرچه بدلیل تغییرات مغزی این گروه معمولاً پس از 40 سالگی دچار آلزایمر ميشوند.
علت بروز سندروم داون چیست ؟
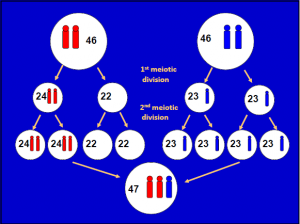
هر انسان بطور طبیعی دارای 23 جفت کروموزوم میباشد که 22 جفت آن آلل و یک جفت کروموزوم جنسی است، بنابر این هر انسان 46 کروموزوم دارد. اگر هنگام تقسیم سلولی دو کروموزوم بهم چسبیده و از هم جدا نشوند (Non disjunction) سلول سه کروموزومی میشود که به آن تریزومی میگویند. تریزومی شدن در کروموزوم 21 را سندروم داون و تریزومی شدن در کروموزوم 18 را سندروم ادوارد مینامند.
نقص لوله های عصبی یاNTD چیست ؟
آنسفالی و اسپینابیفیدا دو نوع اصلیNeural tube defect میباشند. کودکان مبتلا به اسپینابیفیدا دارای شکافی در خار استخوانهای ستون فقرات هستند که عملکرد اعصاب قسمت تحتانی بدن را دچار اشکال مینماید و فرد دچار علائمی مانند ضعف، فلج پاها و مشکلاتی در روده و مثانه میشود. کودکان مبتلا به آنسفالی دارای جمجمه و مغز ناقص و نافرم بوده و معمولاً قبل یا کمی بعد از تولد میمیرند. اگر شکاف کانال عصبی با لایهای از پوست پوشش یابد اسپینابیفیدای بسته نامیده میشود که شدت علائم کمتری دارد و با آزمایش خون قابل تشخیص و اسکرینینگ نیست.
تاریخچه تشخیص سندرم داون:
اولین بار در سال 1865،john langdon down مشخصات یک دختر دچار عقب افتادگی ذهنی همراه با نقایص جسمی را با عنوان منگولیسم معرفی نمود.
در سال 1933 دکتر لیونل پنروز ارتباط بروز منگولیسم و سن مادر را مطرح کرد و در سال 1959 تریزومی شدن سلول در سندروم داون کشف شد.
در سال 1972 دکتر بروک و همکارانش دریافتند که ابتلاء جنین به NTD همراه با بالا رفتن آلفا فیتو پروتئین سرم مادر میباشد و در سال 1978 سنجشAFP در سرم مادر بعنوان اولین تست غربالگری NTD معرفی گردید.
در همان سالها پریناتال اسکرینینگ با آمنیوسنتز زنان باردار بالای 45 سال انجام شد.
در سال 1983 مشخص شد کاهشAFP در سرم مادر با تولد نوزاد مبتلا به سندروم داون ارتباط دارد و پس از آن مشخص شد در این موارد سطوح HCG افزایش و استریول آزاد خون کاهش مییابد.
در سال 1988 تست غربالگری تریپل مارکر براي تعیین ریسک سندروم داون ابداع گردید.
در سال 1992 پروفسور والد و همکارانش افزایش ضخامت چینهای گردنی جنین را در سندروم داون اثبات نمودند و …
امروزه تستهای غربالگری پیش از تولد سندروم داون بصورت چندین پانل با حساسیتهای مختلف قابل انجام میباشند.
شایعترین علائم سندرم داون:
سندرم داون با ناتوانیهای ذهنی و جسمی همراه است که اغلب در ظاهر فرد قابل تشخیص میبــــــاشد (Mongol یا Mongoloid). صورت گرد با چانه کوچک، چشمان بادامی (به علت چین اپیکانتیک)، جدایی پلک بالا از پایین (Palpebral fissures)، دست و پاهای کوتاه و فاصله زیاد انگشت اول و دوم و … که بسته به شدت بروز این سندرم در افراد بروز مینماید. در سال 1961 چند متخصص ژنتیک طی نامهای به مجله پزشکی Lancet خواستار تغییر نام منگولیسم شده و بالاخره از سال 1965 اصطلاح سندرم داون رسماً جانشین منگولیسم گردید. (هر چند هنوز هم در برخی از منابع معتبر پزشکی مثل General & Systemic Pathology از واژه منگولیسم استفاده میشود). دکتر Weihs سندرم داون را وضعیتی میانگارد که افراد بزرگسال را شبیه بچهها نگاه میدارد. مهمترین علائم بیماری عبارتند از:
1–عقب افتادگی ذهنی شدید Sever intellectual disability
سندرم داون شایعترین علت عقب افتادگی ذهنی میباشد. اگر میانگین ضریب هوشی (IQ) افراد نرمال جامعه را 100 فرض کنیم، در جمعیت نرمال 2.5 درصد افراد ضریب هوشی کمتر از 70 و 2.5 درصد IQ بالاتر از 130 دارند. به داشتن ضریب هوشی کمتراز 70 ناتوانی ذهنی (intellectual disability) اطلاق میشود. IQ score =50-70 را ناتوانی متوسط (mild)، IQ=20-50 را شدید و IQ<20 را حاد (profound) میگویند. بر اساس گزارش Bowe و همکارانش در سال 2007، 6% از 460 کودک مبتلا به سندرم داون درجـه هوشی کمتر از 40 داشته و عقب افتاده شدید محسوب میگردند و مابقی با IQ در حد 40 تا 70 عقب افتادگی متوسطی را بروز میدهند.
2–اختلالات مادرزادی congenital Abnormalities
نوزادان مبتلا به سندرم داون علاوه بر عقب افتادگیهای ذهنی مشکلات متعدد جسمی و فیزیکی نیز دارند، همین امر باعث افزایش مرگ و میر در آنها میشود بطوریکه در دهه 50 و 60 حدود یک چهارم کودکان مبتلا تا قبل از یکسالگی میمردند اما از سال 1990 بدلیل افزایش سطح مراقبتهای بهداشتی، مرگ و میر به 10% کاهش یافته و شانس بقا (سوروایوال) به بیش از 30 سال رسیده است.
در بررسی 225808 تولد در سالهای 1980 تا 1989 در دوبلین 398 کیس با سندرم داون متولد شدند. از این تعداد 58 درصد مبتلا به یک یا چند اختلال از نارساییهای جسمی زیر بودند:
– 46% نارسایی قلبی: 28% نارسایی کانال آتروونتریکولار، 28% نقص در ونتریـــــــــــکولار سپتال و 21% Patent ductus arteriosis
– ناهنجاریهای دستگاه گوارش: در سندرم داون مهمترین اختلالات دستگاه گوارش شامل آترزی دئودنال (47%)، بیماری Hirschsprung یا Aganglianic megacolon (24%) و فیستول تراکئوازوفاگال (13%) میباشند. بروز آترزی دئودنال در جمعیت عادی 0.018 درصد است که در مبتلایان به سندرم داون 300 برابر بیشتر میشود.
– سایر نقایص مادرزادی مانند مالفورمیشنهای دستگاه ادراری، کاتاراکت مادرزادی و …
3– سایر علائم othere medical problems
سرطان خون: بروز لوکمی در مبتلایان به سندم داون چندین برابر افراد سالم است. در مطالعهای در سال 1962 مرگ و میر مبتلایان به D.S در اثر لوکمی 18 برابر افراد نرمال گزارش شد. شایعترین نوع لوسمی در بچههای سندرم داون Acute non lymphocytic leukemia وLymphocytic leukemia میبـــــــــــاشد. اکثریت Non lymphocytic از نوع Acute megakaryoblastic leukemia بوده و معمولاً در 4 سال اول زندگی اتفاق میافتد. در جمعیت سالم این نوع لوکمی خیلی بندرت در بچههای جوان بروز میکند.
در سال 1989 در بررسی 766 بچه مبتلا به سندرم داون شیوع لوسمی 1.7% گزارش شد که 43 برابر شیوع آن در جمعیت نرمال است.
بیماریهای تیروئید: در مبتلایان به سندرم داون هیپوتیروئیدی با شیوع بیشتری نسبت به هیپرتیروئیدی اتفاق میافتد بطوریکه 0.7% از نوزادان، 7% از بچهها و 12% از بزرگسالان با D.S دچار هیپوتیروئیدی هستند (در مقایسه با شیوع 0.03% جمعیت نرمال). مطالعات نشان داده است شیوع هیپوتیروئیدی با افزایش سن افزایش مییابد.
آلزایمر: ارتباط سندرم داون با آلزایمر از مدتها پیش شناخته شده است. در 1987 کشـــف شد ژن APP (Amyloid precursor protein) که در پاتوژنز آلزایمر دخیل است بر روی کروموزوم 21 قرار دارد. ضایعات نوروپاتولوژیک مشخصه آلزایمر، در مغز اکثر بالغین سندرم داون که پس از 30 سالگی میمیرند دیده شده است. در بررسی 307 بیمار مبتلا به سندرم داون که به مدت 5 الی 10 سال پیگیری شدند، شیوع اختلال مشاعر (dementia) از 11 درصد در سن 40 تا 49 سال به بالای 70 درصد در سنین 69-60 سال رسید.
Epilepsy: در مطالعه Belfast از 191 فرد بالغ مبتلا به D.S حدود 9% اپیلپسی داشتند که با افزایش سن شیوع آن بیشتر میشد. (شیوع در جمعیت نرمال 0.8%).
Infertility: پسران و دختران مبتلا به سندرم داون قدرت باروری کمتری از افراد نرمال دارند. اغلـب پسران دچار اختلال در اسپرماتوژنز میباشند و دخترانی که حامله میشوند با درصد بالای سقط یا نوزاد نارس همراهند.
اصول غربالگری پیش از تولد سندروم داون:
تنها روش مطمئن برای اطلاع از عدم ابتلای جنین به سندرم داون، نمونه گیری از پرزهای جفتی و یا مایع دور جنین (آمنیوسنتز) میباشد، اما با توجه به هزینه بالا، احتمال خطر سقط جنین (یک مورد در هر 100 مورد) و سایر مشکلاتی که ممکن است اتفاق افتد، انجام این آزمایش برای همه مادران توصیه نمیشود. بر این اساس امروزه از روشهایی استفاده میشود که هم از دقت بالایی در شناخت جنینهای مبتلا به سندرم داون برخوردار باشند و هم خطر کمتری را برای مادر و جنین داشته باشند. این دسته از آزمایشات که با خون مادر انجام میشوند را تستهای غربالگری سلامت جنین مینامند.
غربالگری به معنای انجام یک تست یا فعالیت برای تعیین احتمال بروز یک اختلال در جامعه در جهت انجام تحقیقات آینده نگر و یا فعالیتهای پیشگیرانه در افرادی است که هیچگونه نشانه یا علامت واضحی از آن اختلال ندارند.
ریسک چیست؟
شانس وقوع یک حادثه را ریسک مینامند. نتیجه غربالی مثبت به معنای قرار گرفتن در گروه با ریسک بالای نوزاد مبتلا به سندروم داون است، لذا کسی که در این گروه قرار میگیرد باید برای انجام تستهای قطعیتر نظیر آمنیوسنتز و یا CVS راهنمایی گردد.
عوامل مؤثر بر نتیجه اسکرینینگ:
1- سن مادر: مهمترین فاکتور در بروز سندرم داون سن مادر میباشد. بطوریکه ریسک آن در یک زن باردار 20 ساله حدود 1 در هر 1500 تولد، در یک زن 30 ساله 1 به 900، در زن 35 ساله 1 به 350، زن 40 ساله 1 به 90 و در یک زن 45 ساله 1 به 35 زایمان میباشد. اما این مارکر به تنهایی نرخ تشخیصی اندکی برای سندرم داون دارد زیرا حدود 80% از جنینهای مبتلا به سندرم داون از مادران زیر 35 سال متولد میشوند. بنابراین از فاکتورهای دیگری در اسکرینینگ استفاده میشود.
2- وزن مادر: سرم مارکرها با افزایش وزن مادر کاهش میيابند (شاید به دلیل اثر ترقیقی)
3- نژاد: مثلاً میزان PAPP-A در بعضی نژادهای آفریقایی تا 60% بیشتر از سایر نژادهاست.
4- سیگاری بودن- بطور مثال PAPP-A تا 20% در زنان سیگاری کاهش مییابد.
5- دوقلویی: باعث افزایش بیشتر مارکرهای خونی میشود.
6- سابقه حاملگی قبلی سندرم داون: هر سابقه حاملگی سندرم داون بعنوان اسکرین مثبت تلقی میشود تا خلاف آن ثابت گردد. هرچه سن حاملگی در حاملگی اول سندرم داون پایینتر باشد احتمال بروز در حاملگی دوم افزایش مییابد.
میزان مارکرها در سرم مادر بسیار وابسته به Gestational age است مثلاً در سه ماه اول با افزایش سن جنین میزان PAPP-A ,NT افزایش و میزان Free BHCG کاهش میيابد. جهت احتساب این تغییرات در محاسبه ریسک، در هر سن حاملگی Median محاسبه گردیده و جواب هر بیمار بصورت ضریب تغییرات از مدین Multiples of median (MOM) گزارش میشود.
مفهوم Screen Positive چیست؟
نتیجهای غربال مثبت است که ریسک ابتلا سندروم داون 1 به 270 یا بیشتر باشد که در حدود 1 نفر از هر 25 خانمی که مورد غربالگری قرار میگیرند در این گروه قرار خواهند گرفت، البته اکثریت این خانمها بارداری همراه با سندرم داون نداشته، بلکه از هر 23 غربال مثبت تنها یکی واقعاً مبتلا به سندرم داون میباشد.
جهت اسکرینیگ NTD اگر در هفته 15 تا 22 سطح AFP بیش از 2.5 برابر سطح طبیعی آن در همان مرحله از حاملگی باشد، اسکرین مثبت تلقی شده و باید از سونوگرافی 3 یا 4 بعدی برای تأیید یا رد آن استفاده شود.
آزمایشات غربالگری در سه ماهه اول بارداری: Combined Test
از هفته 10 تا 13 هفته و شش روز تستهای سه ماهه اول قابل انجام میباشند که بهترین زمان 11 هفتگی میباشد. پس از پذیرش از مادر خون گرفته شده و مشخصات فردی مادر شامل سن، وزن، سابقه دیابت، سیگاری بودن، داشتن حاملگی قبلی سندرم داون و سابقه مسمومیت حاملگی در فرم مخصوص ثبت میشود. همراه داشتن سونوگرافی که در آن سن دقیق حاملگی با روش CRL قید شده است همچنین دارای گزارش عدد NT باشد که همان ضخامت چینهای پشت گردن جنین است و مشاهده یا عدم مشاهده NB که همان تیغه استخوان بینی جنین است، الزامی میباشد. اندازه گیریNT و مشاهده NB احتیاج به زمان حدود 20 دقیقه در سونوگرافی دارد. آزمایشات Free BHCG و PAPP-A انجام و نتایج به نرم افزار دلتا داده میشود تا احتمال ابتلای جنین بعنوان ریسک گزارش گردد.
پروتکل پیگیری مادران در Test Combine
با توجه به ریسک تفکیک کننده 1 در 270 (1/270):
– در صورتی که ریسک گزارش شده برای مادر کمتر از 1/270 باشد لازم نیست پیگیری بیشتری صورت گیرد، اما در صورت صلاحدید پزشک، مادرانی که ریسک تا 1/400 دارند را میتوان با سونوگرافی دقیق (از نظر مارکرهای سندرم داون) و یا انجام تستهای سه ماهه دوم بارداری مورد بررسی بیشتری قرار داد. از آنجا که غربالگری نقایص لولههای عصبی باز با این پانل قابل انجام نیست توصیه میشود در هفته پانزدهم با سنجش آلفا فیتوپروتئین مادر و یا انجام تستهای کواد مارکر برای این منظور اقدام شود.
– در صورتی که ریسک زن باردار بیشتر از 1/100 (یعنی مخرج کسر کوچکتر از 100) باشد، بیمار باید برای انجام آمنیوسنتز یا CVS راهنمایی گردد.
– اگر ریسک مادر بین 1/100 و 1/250 باشد توصیه میشود تا سه ماهه دوم یعنی هفته 15 منتظر مانده و آنگاه تستهای کواد مارکر انجام شود.
از نقاط مثبت غربالگری سه ماهه اول حاملگی نسبت به غربالگری سه ماهه دوم میتوان به دقت و سرعت بالای آن و همچنین دارا بودن زمان کافی جهت پیگیری بیشتر اشاره كرد. از محدودیتهای بررسی در سه ماهه اول میتوان به عدم شناخت نقایص لولههای عصبی اشاره کرد.
تستهای غربالگری در سه ماهه دوم بارداری:Quareuple test
غربالگری سه ماهه دوم حاملگی شامل سنجش مارکرهای بیوشیمی متعــــــــــــــــــــــدد از جمله BHCG-uE3-inhibin-AFP میباشند که بهترین زمان انجام آن در هفته 15 تا 18 بارداری است، البته از هفته 14 تا 22 قابل انجام ميباشد.
در بارداریهای متأثر از سندرم داون، سطح سرمی BHCG و Inhibin بیشتر از مدین (MOM>1) و سطح سرمی دو مارکر دیگر یعنی آلفا فیتوپروتئین و استریول غیرکنژوگه کمتر از مدین است (MOM<1). لازم به ذکر است که MOM هر بیمار باید تنها با مدینهای منطقه خودش مقایسه شود.
پروتکل پیگیری بیماران: (ریسک تفکیک کننده: 1/270)
در صورتی که ریسک بیمار کمتر از 1/270 (مخرج کسر کوچکتر از 270) باشد به بیمار اطلاع داده میشود که احتمال سندرم داون پایین است اما صفر نیست.
اگر ریسک محاسبه شده بیشتر از 1/270 باشد پس از کنترل همه موارد بخصوص سن حاملگی با گزارش دقیق سونوگرافی، ضمن توضیح این مطلب به بیمار که این نتیجه به معنای قطعیت وجود جنین سندرم داون نیست، انجام آمنیوسنتز توصیه میشود. تست کواد مارکر حساسیت بالای برای تشخیص NTD دارد (حدود 85%). MOM آلفا فیتوپروتئین در این بیماری معمولاً بیشتر از 2 است و گاهی به 10 هم میرسد. در مواردی که MOM آلفا فیتوپروتئین در محدوده 2 تا 3 قرار دارد باید مجدداً تست AFP تکرار شده و MOM جدید به دست آید و اگر باز هم بالا بود سونوگرافی دقیق انجام شود. اشتباه در محاسبه سن بارداری میتواند باعث گزارش ریسک بالای NTDs شود.
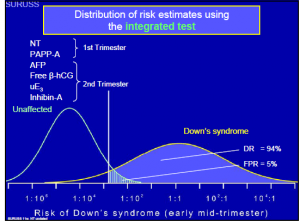
غربالگری یکپارچه سه ماهه اول و دوم: Integrated Prenatal Screening
- Serum integrated test: در این روش از تستهای سه ماهه اول در هفته 12-11 و تستهای سه ماهه دوم در هفته 16–15 استفاده میشود و در جائی که گزارش دقیق NT میسر نیست بسیار مفید است.
- Sequential integrated screening test:
این روش بالاترین قدرت تشخیص و بیشترین میزان صحت را در غربالگری سندرم داون دارد و احتمال مثبت کاذب آن هم به حدااقل رسیده است. در این متد یکبار در هفته 11 از بیمار خونگیری شده و نتایج به همراه گزارشات دقیق NT و سن بارداری را به نرم افزار آلفا داده و ریسک محاسبه میشود. تنها در صورتی که ریسک آزمایشات سه ماهه اول بیشتر از /401 باشد بیمار همان موقع برای آمنیوسنتز راهنمایی میشود. آنهایی که ریسک خیلی پایین دارند لازم نیست که تست غربالگری را ادامه دهند و آنهايی که دارای ریسک متوسط هستند (بین 40/1 تا 2000/1) کاندیداي انجام غربالگری مرحله دوم بارداری (کواد مارکر) هستند. با استفاده از این روش تعداد کمتری نیاز به غربالگری سه ماهه دوم دارند.
| OAPR | FPR% | DR % | زمان انجام تست (هفته حاملگی) | نوع تست | Method of screening |
| 1:56 | 3 | 25 | Maternal age alone | ||
| 1:23 | 3 | 71 | 10-13.6 | AFP,UE3Free BHCG | Triple test |
| 1:21 | 3 | 86 | 10-13.6 | NT
FreeBHCGPAPP-A |
Combined test |
| 1:20 | 3 | 78 | 14-22
|
AFP,UE3
BHCG Inhibin |
Quadruple test
|
| 1:20 | 3 | 83 | 11w در
+ 14-22w در |
PAPP_A
+ Quadruple
|
Serum Integrated test |
| 1:4 | 3 | 94 | 11w در
+ 14-22w در |
PAPP_A,NT
+ Quadruple
|
Sequential integrated test |
جدول مقایسهای تستهای اسکرینینگ سندرم داون
Detection Rate: DR= Sensitivity نسبت افراد دچار اختلال (Affected) به تعداد افراد اسکرین مثبت.
FPR : False positive rate: نسبت افراد غیر درگیر (Unaffected) به تعداد اسکرین مثبت
OAPR: نسبت تعداد مثبت واقعی به تعداد مثبت کاذب.
همانگونه که از جدول فوق استنباط میشود نرخ تشخیص سندرم داون و NTD صد در صد نيست، یعنی با وجود نتیجه اسکرین منفی، ممکن است نوزاد مبتلا متولد شود.
اصولاً در پروتکلهای غربالگری هرچه از تعداد مارکرهای مناسب بیشتری استفاده شود نرخ تشخیص تست افزایش مییابد.
سایر ناهنجاریهای قابل اسکرینینگ:
با انجام تستهای اسکرینینگ علاوه بر سندروم داون و نقایص لولههای عصبی باز، ریسک ابتلا به سندرم ادوارد یا تریزومی 18 (با شیوع 1 در 700 تولد) که معمولاً کشنده میبــــــــــــــــــــــــــــــاشد و همچنین SLOS :Smith-lemli-opitz syndrome که معمولاً با مرگ داخل رحمی همراه است نیز تشخیص داده میشوند.
با انجام تستهای اسکرینینگ سه ماهه دوم احتمال بروز pre-eclampsia با DR:54 % ,FPR:5% قابل بررسی و البته پیشگیری با تجویز آسپرین در اسکرین مثبتها میباشد.
در پایان یادآوری میشود طبق توصیه کالج زنان و زایمان آمریکا از سال 2007 تمامی زنان باردار صرف نظر از سن آنان باید مورد آزمونهای غربالگری سندرم داون قرار گیرند.
:REFERENCES
کتاب تشخیص قبل از تولد سندرم داون. (زیر چاپ) گردآوری و تألیف: دکتر منیژه علمی 1391
2.First and second trimester antenatal screening for Down’s syndrome : the result of the serum, urine and Ultrasound screening study(SURUSS).Health Technol Assess 2003;7;i-iv’1-88
3.Serum screening for Down’s syndrome between 8 and 14 week of pregnancy.br j Obstet Gynaecol 1996;103;407-12
- 4. Antenatal and neonatal screening.second edition.Professor Nicholas wald . Chapter 4. Down’s syndrome
- Comparing three screening strategies for combining First – and Second – trimester Down syndrome markers.Glenn E. palomaki and et al. obst & Gyne 2006;vol 107,No 2;part 1
6.Integrated screening for Down’s syndrome based on tests performed during the first and second trimesters.N Engl j med 1999;341;7;461-467
تست غیرتهاجمی تشخیص سندرم داون و تریزومیهای 18 و 13 Non Invasive Fetal Trisomy (NIFTY)
Prenatal Screening Tests; cffDNA
https://www.ucsfhealth.org/education/prenatal-testing-for-down-syndrome
برای دانلود پی دی اف بر روی لینک زیر کلیک کنید
ورود / ثبت نام



چنین مقالات باعث نو آوری در طبابت میشود