کاهش 70 درصدی خطاهای آزمایشگاهی با دانستنیهای قبل از آنالیز
دکتر حبیباله گل افشان،عضو هیئت علمی دانشگاه علوم پزشکی شیراز
قسمت هشتم
ميكروآلبوميناوري
ميكروآلبوميناوري به حضور آلبومين در ادرار، زير آستانه تشخيصي نوار معمولي ادرار گفته ميشود. ميكروآلبوميناوري از 200-20 ميليگرم در ليتر يا دفع 200-20 ميكروگرم در دقيقه متغير است. بيماران مبتلا به ديابت و پرفشاري خون بايستي سالانه براي ميكروآلبوميناوري آزمايش شوند، زيرا شناخت اين مرحله از آسيب كليوي ممكن است با كنترل دارويي قابل بازگشت باشد. در بيماران ديابتي با ميكروآلبوميناوري خطر قلبي عروقي 4 تا 6 برابر افزايش مييابد و ميكروآلبومينوري به عنوان يك فاكتور خطر براي نارسايي كليه است. به طور معمول سطح ميكروآلبومين ادرار با مقايسه به كراتينين ادرار در يك نمونه راندوم انجام ميگيرد. چنانچه ادرار داراي بيشتر از mg30 آلبومين به ازاي هر گرم كراتينين باشد بيماري كليه بدون در نظر گرفتن سرعت فيلتراسيون گلومرول مطرح ميگردد. ميكروآلبومين با روشهاي سنجش ايمونولوژيك، نفلومتريك و سنجش راديوايمونواسي قابل اندازهگيري است.
آزمايش ميكروآلبومين را ميتوان به صورت فوري با استفاده از نوار Micral II به طريق ايمونولوژيك انجام داد.
اكسيتتراسيكلين ممكن است با اين روش تداخل كرده و مقدار بيشتري نشان دهد . فراهم بودن نوارهای ادراری بر پایه واکنش ایمونوشیمی (Immunochemistry) براي سنجش اختصاصی آلبومین با حساسیت بالا و نیز با محاسبه نسبت آلبومین به کراتینین میتوان میکروآلبومینوری را در نمونه راندوم یا صبح گاهی اندازهگيري کرد.
از روشهای ایمونوشیمی میتوان به نوار ادراری Micral test و Immunodip اشاره کرد که واکنش رنگی ميكروآلبومين با چشم قرائت شده و نیاز به نمونه صبحگاهی دارد.
قطعه نمایش آلبومین در نوار آزمایش Micral به آنتیبادی ضد آلبومین كه با آنزيم کانژوگه شده است آغشته گرديده است. نوار بمدت 5 ثانیه تا سطحی که با علامت مشخص شده است در ادرار قرار گرفته و در حضور آلبومین کمپلکس آنتیژن-آنتیبادی بوجود ميآید. کمپلکسهای ایجاد شده به طرف بالا حرکت کرده و به سطحی میرسند که با سوبسترای آنزیم کانژوگه شده برخورد میکنند و در نتیجه واکنش رنگی آنزیم با سوبسترا از رنگ سفید تا قرمز با توجه به مقدار آلبومین شکل میگيرد. رنگ تولید شده با چارت رنگی بعد از یک دقیقه قرائت میشود. حساسیت این روش 10-0 میلیگرم آلبومين در دسیلیتر است.
براي سنجش آلبومین با نوار Immunobid از روش ایمونوکروماتوگرافی استفاده میشود. بدین مفهوم که هر نوار در یک ظرف مخصوص قرار دارد كه بمدت 3 دقیقه در ادرار قرار گرفته و مقدار کنترل شدهي نمونه از طریق یک دریچه وارد ظرف میشود. ادرار با ذرات آبی رنگ لاتکس که با آنتی بادی علیه آلبومین انسانی آغشته شدهاند مجاور میگردد. حرکت لاتکس روی نوار ایجاد باندهای آبی رنگ میکند و با توجه به اینکه حرکت کمپلکس ایمنی آلبومين با ذرات لاتکس و حرکت ذرات آزاد لاتکس متفاوت است ایجاد دو باند جداگانه آبی رنگ به مفهوم مثبت بودن آزمایش است. پهنای باند و شدت آبی بودن با میزان میکروآلبومیناوری نسبت مستقیم دارد.
سنجش نسبت آلبومین به کراتینین
نوارهای سنجش اختصاصی آلبومین بر اساس پیوند رنگ به آلبومین (dye test) با توجه به رنگ استفاده شده قادر به اندازه گیری 8 الی 20 میلیگرم آلبومین در دسیلیتر میباشند.
سنجش کراتینین ادرار توسط نوار ادراری بر اساس خاصیت شبه پروکسیداز کمپلکس کراتینین با مس است، که با اکسید کردن یک کروماژن تغییر رنگی در ارتباط با میزان کراتینین ادرار میدهد.
هدف از سنجش کراتینین ارتباط دادن غلظت آلبومین نمونه ادرار و تصحیح براي پرآبی یا کم آبی بدن است. با توجه به اینکه تولید و مقدار دفع کراتینین برای هر شخص ثابت است از اینرو و با محاسبه نسبت دفع آلبومین به کراتینین، قرائت مقدار آلبومین در یک نمونه راندوم برای ادرار غليظ يا رقيق از نظر پرنوشی یا کمنوشی تصحیح میشود. مقدار کراتینین براساس 10، 50، 100، 200،.. mg/dl گزارش میگردد. برای محاسبه نسبت آلبومین به کراتینين از آنالیزور مخصوص قرائت نوار استفاده می شود و نتایج غیر طبیعی(Albumin – creatinine) بین mg/g30-300 میباشد.
پروتئين بنس جونز(Bence – Jones)
پروتئين بنس جونز زنجيره سبك لاندا يا كاپا از مولكول ايمونوگلوبولین بوده كه به علت وزن سبك (44000دالتون) براحتي از گلومرول فيلتر ميشود. پروتئين بنس جونز در 40 تا 60 درجه سانتيگراد رسوب كرده و با حرارت بيشتر محلول ميگردد. تخمين زده ميشود كه حدود 50 تا 80 درصد مبتلايان به ميلوم مالتيپل دفع ادراري زنجيره هاي سبك ايمونوگلوبولين دارند. ميلوم مالتيپل سرطان پلاسما سل است. ترشح زنجيرههاي سبك از يك گرم در روز تا 15 الي 20 گرم در روز متغير است.
گفتني است كه پروتئين بنس جونز براي ميلوم مالتيپل اختصاصي نيست بلكه در سرطان غدد لنفاوي و اختلالات لنفوپروليفراتيو ممكن است مشاهده شود. كليه مايلومايي به كليه آسيب ديده در بيماران مالتيپل مايلوما گفته ميشود كه دفع مزمن پروتئين بنس جونز موجب آسيب به كليه و دفع پروتئينهاي ديگر ميگردد. بهترين روش شناسايي اين پروتئين الكتروفورز و ايمونوالكتروفورز روي ادرار غليظ است. گفتي است كه پروتئين بنس جونز با سولفاساليسيليك اسيد جواب مثبت ولي با نوار ادرار جواب منفي ميدهد.
آزمايش حرارتي (رسوب حرارتي)
پروتئين بنس جونز در حرارت 40 تا 60 درجه (ميانگين 56 درجه) رسوب كرده اما در 100 درجه محلول ميگردد. در سرد شدن لوله آزمايش، مجدداً رسوب در 60 درجه ظاهر گشته ولي در كمتر از 40 درجه حل ميگردد.
روش كار:
- چند سيسي ادرار سانتريفوژ شده در لوله آزمايش ريخته و با چند قطره 10% اسيد استيك pH را در محدوده 5/5-5 تنظيم كنيد.
- ادرار را براي 15 دقيقه در حرارت 56 درجه نگه داريد، توليد رسوب بيانگر پروتئين بنس جونز است.
- چنانچه رسوبي شكل يافت لوله را در آب جوش براي 3 دقيقه قرار دهيد. كاهش رسوب بيانگر پروتئين بنس جونز بوده در حاليكه افزايش رسوب مربوط به پروتئينهاي ديگر است.
در اينحالت وقتي كه ادرار نزديك دماي 100 درجه است آن را فيلتر كنيد، پروتئين بنس جونز از فيلتر عبور كرده چون در اين حالت محلول است ولي بقيه پروتئينها در فيلتر به دام ميافتند. حال با سرد شدن لوله فيلتر شده چنانچه رسوبي در 60 درجه مشاهد شده و دو مرتبه در 40 درجه محلول شد پروتئين بنس جونز مطرح ميگردد.
آزمايش تولوئن سولفونيك اسيد(Toluene sulfonic acid test) براي پروتئين بنس جونز
معرف تولوئن سولفونيك اسيد پروتئين بنس جونز را رسوب داده و قادر به شناسايي 0/03 ميليگرم در سيسي ادرار است. اين معرف آلبومين را رسوب نميدهد اما چنانچه گلوبولين در غلظت بيشتر از mg500 در دسيليتر وجود داشته باشد آزمايش را مثبت ميكند.
تهيه معرفها
- toluene sulfonic acid (پاراتولوئن سولفونيك اسيد) 12 گرم
Glacial acetic acid ( اسيد استيك گلاسيال) 100 سي سي
روش كار:
- دو سيسي ادرار صاف شده را در يك لوله آزمايش بريزيد
- از كنار لوله آزمايش يك سيسي معرف به آرامي در 15 تا 30 ثانيه اضافه كنيد.
- با ضربه انگشت لوله را مخلوط كنيد.
- تشكيل رسوب در 5 دقيقه بيانگر زنجيرههاي سبك است.
یوروبیلینوژن
بیلیروبین مستقیم همراه با صفرا از کبد وارد روده کوچک میگردد و چون جذب دوباره آن صورت نمیگیرد راهی روده بزرگ میگردد. در روده بزرگ تحت اثر باکتریها هیدرولیز و سپس به ترکیبات یوروبیلینوژن، مزوبیلیروبینوژن و استرکوبیلینوژن تبدیل میگردد. حدود 50% یوروبیلینوژن دارای گردش انتروهپاتیک است، بدین مفهوم که باز جذب شده و از طریق سیستم گردش پورتال وارد کبد و دو مرتبه به روده باز گردانده میشود. به طور طبیعی روزانه کمتر از 4 میلیگرم (بین 0/5 تا 2/5 میلیگرم یا واحد در 24 ساعت) از ادرار خارج میشود. از مهمترین علل افزایش یوروبیلینوژن ادرار عبارتند از:
- ناتوانی کبد برای دفع یوروبیلینوژن در گردش انتروهپاتیک از قبیل آسیب به سلولهای کبدی به علت هپاتیت ویروسی، داروها، مواد سمی، سیروز کبدی و نارسایی احتقانی قلب (CHF)
- افزایش تولید بیلیروبین و یوروبیلینوژن ناشی از همولیز
از کاتابولیسم هر گرم هموگلوبین حدود 35 میلیگرم بیلیروبین تولید میشود که با ورود به روده انبوه یوروبیلینوژن را تولید میکند. كبد در گردش انتروهپاتیک توانايي پاکسازی این ورود انبوه به خون را نداشته و دفع ادراری یوروبیلینوژن افزایش مییابد و این در حالی است که بیلیروبین ادرار در هموليز منفی است. مدفوع با دفع زیاد یوروبیلینوژن در همولیز قهوهای تیره میشود. گفتنی است که یوروبیلینوژن در ادرار و مدفوع بیرنگ است ولی شکل اکسید شده آن یا یوروبیلین رنگی است.
در کمخونی مگالوبلاستیک یا کمخونیهایی که با دیساریتروپويز همراهی دارند، مرگ گلبولهای قرمز هستهدار در مغز استخوان موجب تولید بیلیروبین و در نتیجه افزايش دفع ادراری یوروبیلینوژن میشود.
یوروبیلی نوژن ادرار در تب و کم آبی بدن(dehydration) نیز افزایش مییابد.
نکته مهم: یافتن مقدار زیاد یوروبیلینوژن در ادرار بيمار مبتلا به ژاندیس در افتراق انسداد مجاري صفراوي و انسداد قسمت فوقاني روده از هموليز کمک کننده است.
بیلیروبین در انسداد فوقانی روده و مجاری صفراوی وارد روده بزرگ نمیشود و از اینرو با وجود مثبت شدن بیلیروبین ادرار کاهش دفع یوروبیلینوژن ادراری مشاهده میشود. مدفوع بیرنگ بازتابی از کاهش مواد رنگی ناشی از بیلیروبین است.
استفاده از آنتیبیوتیکهاي گسترده طیف با نابود كردن فلور میکروبی روده از تولید یوروبیلینوژن جلوگیری کرده و سطح ادراری آن را کاهش میدهد.
نکته مهم: گاهی ادرار بیماران مبتلا به تالاسمی و يا هموگلوبینهای ناپایدار و يا کمخونیهای همولیتیک به واسطه اجسام هاينز(Heinz body) به علت دفع مزوبیلیفوشین (mesobilifuscin) به رنگ قهوهای تیره در میآید. گفتنی است که این ماده از متابولیتهای گروه هیم (Heme) بوده و با قطعه نمایشگر بیلیروبین و يوروبيلينوژن و خون واکنش نمیدهد.
سنجش یوروبیلینوژن
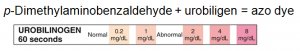
با نوارهای multistix اساس اندازهگیری يوروبيلينوژن بر پایه واکنش آلدئیدی ارلیخ میباشد.
محيط اسيدي
رنگ قهوهای متمایل به قرمز p. dimethyl amino Benzal dehyde + urobilinogen
منابع خطا
آزمایش فوق برای یوربیلینوژن اختصاص نبوده بلکه موادی مانند پورفوبیلینوژن، پارا آمینو سالیسیلیک اسید و متابولیتهای آن، سولفانامیدها، پروکائین، 5- هیدروکسی ایندول استیک اسید، ایندول و متیلدوپا با قطعه نمایشگر واکنش مثبت میدهند. قطعه نمایش یوروبیلینوژن در نوار سنجشChemstrip آغشته به
است که در واکنش با یوروبیلینوژن در محیط اسیدی ایجاد رنگ قرمز کرده و به 4 /0 میلیگرم یوروبیلینوژن در دسیلیتر حساس بوده و بر خلاف واکنش ارلیخ برای یوروبیلینوژن اختصاصی است.
اندازهگیری یوروبیلینوژن نیاز به ادرار تازه دارد. یوروبیلینوژن ناپایدار بوده و به سرعت به یوروبیلین تبدیل میگردد. قطعه نمایش برای تشخیص یوروبیلین حساس نيست. داروی فنازوپیریدین با رنگی کردن نوار در پ هاش اسیدی قرائت واکنش را مشكل میکند. ممكن است گاهي بیلیروبین ادرار با قطعه نمایش یوربیلی نوژن رنگ سبز تولید کند.
اوج دفع ادراری یوروبیلینوژن بین ساعت 2 تا 4 عصر (4-2 PM) بعد از خوردن ناهار است و از این رو جمع آوری ادرار 2 ساعته در این مدت ارزیابی بهتر از سنجش يوربيلينوژن در بیماریهای کبدی بدست میدهد. قلیایی شدن ادرار کمک به دفع بیشتر بیلیروبین و یوروبیلینوژن میکند.
اسید اسکوربیک یا ویتامین C
اسید آسکوربیک دارای خاصیت احیا کنندگی قوی بوده و از اینرو مقدار زیاد آن موجب کاهش یا منفی شدن آن دسته از واکنش های نوار ادراری که بر پایه اکسیداسیون صورت میگیرد میشود.
قطعه نمایش گلوکز، خون، بیلیروبین، نیتریت، و استراز لکوسیتی در حضور مقدار زیاد آسکوریک اسید بخوبی عمل نکرده و موجب کاهش یا منفی شدن پارامترهای فوق میگردد.
یکی از راههای شناخت این پدیده مشاهده بیش از 2 عدد گلبول قرمز در میدان میکروسکوپی در رسوب ادرار و منفی بودن قطعه نمایش خون با نوار است.
دفع زیاد اسيد آسکوربیک در درمان با اسید اسکوربیک و خوردن مواد حاوی آن رخ میدهد. گفتنی است که سولفات و اگزالات از متابولیتهای آسکوربیک اسید بوده که توانايي توليد سنگ را دارند. برای سنجش آسکوربیک اسید از خاصیت احیاکنندگی آن و تبدیل معرف فسفومولیبدات (phosphomolybdate) در بافر اسيدي به موليبدنوم(molybdenum) و تولید رنگی آبی استفاده ميشود. حضور ال دوپا و جنتیسیک (Gentisic acid) موجب پاسخ کاذب مثبت میشوند.
بيليروبين
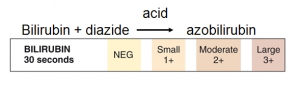
قطعه نمايشگر نوار ادراري براي آشكار سازي بيليروبين در ادرار با معرف املاح ديازونيوم (diazonium salt) در محيط اسيدي آغشته ميگردد. مقدار طبيعي بيلي روبين ادرار حدود 0/02 ميليگرم در دسيليتر است و در ارتباط با بكارگيري نوع ملح ديازونيوم آستانه حساسيت نوارهاي ادراري از 0/2 ميليگرم تا 8 ميليگرم در دسيليتر متغير است.
بيليروبين از كاتابوليسم هموگلوبين در سيستم رتيكولواندوتليال توليد ميشود. بيليروبين غير مستقيم با پيوند به آلبومين به كبد جهت كانژوگه شدن با گلوكورونيك اسيد منتقل ميشود. بيليروبين پس از كانژوگه شدن ( بيليروبين مستقيم) مادهاي پولار شده كه در آب محلول و از گلومرول فيلتر ميشود، در حاليكه بيليروبين غير مستقيم غير پولار بوده و از ادرار دفع نميشود.
در روند طبيعي بيليروبين مستقيم از مجاري صفراوي وارد روده شده كه به يوروبيليوژن تبديل ميگردد. دفع ادراري بيليروبين مستقيم بازتابي از بازگشت شكل كانژوگه شده آن به خون است كه غير طبيعي ميباشد. انسداد مجاري صفراوي داخل و خارج كبدي و بيماريهاي التهابي هپاتوسلولار كبدي كه سلولهاي كبدي نتوانند بيليروبين كانژوگه شده را به كانالهاي صفراوي ترشح كنند با مثبت شدن بيليروبين ادراري همراهي دارند. سنگ كيسه صفرا و سرطان سر پانكراس از موارد انسداد خارج از كبدي و ظاهر شدن بيليروبين در ادرار هستند. انسداد مجاري صفراوي مدفوع را بيرنگ و گاهي به آن رنگ گچي ميدهد. اين حالت در سنگ كيسه صفرا به طور متناوب و در سرطان سر پانكراس تا زمان عمل جراحي به صورت پيوسته است.
در هپاتيت ويروسي حاد و مصرف داروهايي كه منجر به كلستاز (Cholestasis) ميشوند و همچنين در هپاتيت ناشي از الكل ممكن است بيليروبينوري قبل از ظاهر شدن ژانديس مثبت شود.
در هيپربيليروبينميهاي ارثي مانند سندرمهاي دوبين جانسون ( Dubin – Johnson) و روتور (Rotor) كه اختلال در ترشح بيليروبين مستقيم به مجاري صفراوي است آزمايش بيليروبين ادرار مثبت ميشود ولي در سندرمهاي گيلبرت (Gilbert) و كريگلرنجار (Crigler – Naggar) آزمايش بيليروبين ادراري منفي است.
بيليروبينوري به ادرار رنگ زرد قهوهاي و گاهي متمايل به سبز قهوهاي داده و تست كف (Foam) مثبت ميشود، بدين مفهوم كه اگر لوله آزمايش تكان داده شود ايجاد كف زرد ميكند، در حالي كه مواد زرد غير بيليروبين ايجاد كف سفيد ميكنند.
مثبت شدن بيليروبين ادرار و منفي شدن يوروبيلينوژن بيانگر انسداد پيشرفته مجاري داخلي يا خارجي صفراوي است. منفي شدن بيليروبين ادرار همراه با مثبت شدن يوروبيلينوژن و مدفوع تيره رنگ از نشانه هاي ژانديس به علت هموليز است.
مثبت شدن بيليروبين ادرار در اوايل و مثبت شدن تأخيري يوروبيلينوژن ادرار در آسيب التهابي كبد مانند هپاتيت و كلستاز ناشي از دارو ديده ميشود.
منابع خطا
نمونه ادرار برای سنجش بیلیروبین ادرار بایستی تازه باشد زیرا بیلیروبین کانژوگه شده بسرعت هیدورلیز شده و ایجاد بیلیروبین آزاد میکند که نوار حساسیت زیادی به تشخیص آن ندارد. اکسید شدن بیلیروبین به بیلیوردین و قرار گرفتن لوله آزمایش در معرض نور موجب کاهش حساسیت نوار در شناسایی بیلیروبین میگردد. مقدار زياد ويتامين C و نيتريت نيز موجب كاهش حساسيت نوار در سنجش بيليروبين ميگردند.
متابولیتهای دارویی مانند فنازوپیریدین (pyridium) در پ هاش اسیدی ایجاد رنگ قرمز روی نوار کرده که بر رنگ خرمایی یا قهوهای مایل به زرد بیلیروبین پوشش میگذارد. داروی ریفامپین و متابولیتهای کلروپرمازین ممکن است مثبت کاذب دهند. یوروبیلینوژن با قطعه نمایشگر بیلیروبین واکنش نمیدهد.
ایکتوتست یا آزمایش بیلیروبین با قرص
قرص سنجش بیلیروبین حاوی املاح دیازونیوم مانند پارانیتروبنزین دیازونیوم پاراتولوئن و یا 2 و 6 دایکلروبنزیندیازونیوم تترافلوروبورات میباشد که با مواد دیگری از قبیل سولفوسالیسیلیک اسید و بیکربنات سدیم مخلوط شده است. قرص در سنجش بیلیروبین حساستر از نوار ادراری بوده و توانایی آشکارسازی 05/0 میلیگرم بیلیروبین در دسیلیتر را دارد. در زیر قرص (mat) ورقي از پنبه نسوز و نیتروسلولز قرار میگیرد که آب را بخود جذب کرده و بیلیروبین را برای واکنش با قرص در سطح خود قرار میدهد.
روش آزمایش:
- حدود 10 قطره ادرار روی ورقه مخصوص (mat) بریزید.
- یک قرص را در وسط ناحیه خیس شده قرار دهید و یک قطره آب را روی قرص بریزید.
- بعد از 5 ثانیه یک قطره دیگر آب روی قرص بريزيد به طوري كه قطره آب سر ريز شده و روي ورقه بريزد. بعد از 30 ثانيه قرص را جابجا کرده و برای رنگ آبی تا بنفش که بيانگر آزمایش مثبت است بررسی کنید. رنگ صورتی و قرمز بیانگر آزمایش منفی است.
در این آزمایش داروهاي ریفامپین، کلروپرمازین و متابولیتهای آن و پیریدیوم، متابولیتهای اسید مفنامیک و فلوفنامیک مثبت کاذب میدهند.
برای کاهش دادن تداخل دارویی از آزمایش شست (wash- Through) استفاده میشود. بدین مفهموم که پس از ریختن 10 قطره ادرار روی ورقه مخصوص 10 قطره آب هم اضافه میشود و سپس قرص بیلیروبین را روی کاغذ قرار داده و آزمایش مانند قبل انجام میشود، ایجاد رنگ یکنواخت آبی تا بنفش بیانگر حضور بیلیروبین است در حالی که مواد مداخلهگر ایجاد رنگ کم كرده یا رنگی تولید نمیکنند.
افتراق ادرار از مایع آمنیون
ادرار در بردارنده نیتروژن اوره درغلظت حدود mg/dl 300 وکراتینین بیشتراز mg/dl10 است، درحالی که غلظت این مواد درمایع آمینون به ترتیب حدود30 و mg/dl3/5 است. هر چند جداسازی با این آزمونها امکان دارد ولی بهترین آزمون سنجش فیبرونکتین جنینی در نمونه است. تشخیص مایع آمنیون در هنگام پارگی بدون موقع پرده نیز مهم بوده و اخطاری جهت زایمان زودرس یا عفونت است. افتراق مایع آمنیون از ترشحات دستگاه ژنیتال بسیار حائز اهمیت است. برخلاف ترشحات دستگاه ژنیتال که PH آن بین 5/5-4/5است، مایع آمینون دارای PH قلیایی 7/5-7 است و با استفاده از کاغذ نیترازین که در اینPH آبی میشود، میتوان مایع آمنیون را تشخیص داد0 از راههای تشخیص مایع آمنیون آزمون سرخسی(Fern test) و سنجش فیبرونکتین جنینی است.
جدول مقادیر نرمال در ادرار
| کراتینین | مردان mg/kg/d14-26
زنان mg/kg/d11-20 |
سدیم | meq/40-220 |
| اوره | gr/d12-20 | پتاسیم | meq/l25-125 |
| اسید اوریک | mg/dl250-750 | پروتئین | mg/d150> |
| کلسیم | mg/dl100-300 | کلر | mmol/d110-250 |
| فسفر | gr/d0/4-1/3 | ||
| سیترات | mmol/day1/4-4/3 | ||
| اگزالات | mmol/day228-627 |
مفاهيم و روشهاي مختلف اندازهگيري كيفي و كمي پروتئين ادرار
https://pubmed.ncbi.nlm.nih.gov/27038161/
ورود / ثبت نام