|
کاهش 70 درصدی خطاهای آزمایشگاهی با دانستنیهای قبل از آنالیز قسمت 5 دکتر حبیباله گلافشان، عضو هیئت علمی دانشگاه علوم پزشکی شیراز
|
جمعآوری انواع نمونه ادرار
آزمایشهاي مربوط به ادرار در سه دسته میکروب شناسی، آنالیز بیوشیمی و مطالعه میکروسکوپی قرار میگیرند. جمعآوری ادرار برای برخی از آزمایشها به صورت راندوم، ادرار وسط، ادرار زماندار، ادرار صبح اول وقت و جمعآوری ادرار 24 ساعته و ادراری است که توسط کاتاتتر جمعآوری میشود.
ادرار راندوم را در هر زمان میتوان جمعآوری کرد. از ادرار صبح اول وقت برای آنالیز روزمره استفاده میشود؛ زیرا غلیظ و دارای پهاش اسیدی است. گفتنی است که سلولها و کستهای ادراری در pH قلیایی بسرعت از هم پاشیده میشوند. مثبت شدن پارامتر نیتریت که بیانگر باکتریاوری است نیاز به انکوباسیون حداقل 4 ساعته ادرار در مثانه دارد و از این رو ادرار صبح اول وقت نمونه مناسبی برای تجزیه ادرار است. آزمایش تجزیه ادرار بایستی در 2 ساعت انجام شود. برای آزمایش میکروب شناسی از ادرار وسط استفاده میشود؛ بدین مفهوم که بیمار پس از ضد عفونی کردن دستگاه ژنیتال قسمت اول ادرار را دور ريخته سپس جریان ادرار را قطع کرده و نیمه دوم ادرار را در ظرف استریل جمعآوری میکند. چنانچه امکان فوری کشت ادرار نباشد نمونه در یخچال قرار داده میشود.
ادرار 24 ساعته برای اندازهگیری آنالیتها بکار میرود به ویژه موادی که ترشح آنها در طول روز متغیر است. برای جمعآوری ادرار 24 ساعته بایستی به بیمار آموزش شفاهی و کتبی داد. جمعآوری با مثانه خالی شروع و با مثانه خالی پایان میپذیرد؛ بدین مفهوم که بیمار یک ظرف پلاستیکی 4 لیتری دریافت کرده و پس از دور ریختن اولین ادرار صبح شروع به جمعآوری کرده و ساعت را یادداشت میکند. جمعآوری تا فردای آن روز که ادرار صبح اول وقت را در ظرف جمعآوری ریخته و مثانه خالی میشود پایان میپذیرد. جمعآوری بیش از حد برای مثال تخلیه ادرار صبح اول در ظرف موجب خطا در آزمایش میشود.
پس از اندازهگیری حجم ادرار، حدود 40 سیسی برای آنالیز آزمایشگاهی لازم است. برای اطمینان از جمعآوری کامل از اندازهگیری کراتینين استفاده میشود که دفع نسبتا ًثابت در 24 ساعت دارد. گاهی جمعآوری ادرار 2 ساعته ممکن است لازم باشد. برای مثال برای اندازهگیری یوروبیلینوژن که بیشترین دفع آن در بعد از ظهر است نمونه ادرار از ساعت 2 تا 4 عصر جمعآوری میشود.
گاهی جمعآوری ادرار توسط کاتاتتر صورت میگیرد؛ به ویژه در بیمارانی که کنترل ادراری ندارند. ادرار مثانه و ادرار یورتر(Ureter) را میتوان با کاتاتتر جداگانه جمعآوری کرد و بین عفونت مثانه و کلیه افتراق داد.
اضافه کردن مواد نگهدارنده جهت جلوگیری از تغییرات بیوشیمی و از هم پاشیده شدن مواد لازم است. برای جلوگیری از رشد میکروبها نمونه ادرار بایستی در یخچال قرار گیرد. اضافه کردن نگهدارنده اسیدی به ظرف ادرار بایستی با نشاندار کردن ظرف جمعآوری با علامت خطر همراه باشد، زیرا امکان سوختگی در تماس با اسید وجود دارد. ادرار در حین جمعآوری و پس از جمعآوری در یخچال قرار میگیرد و برخي از آزمايشگاهها براي جلوگيري از خطر سوختگي در هنگام تحویل نمونه به آزمایشگاه مواد نگهدارنده اسیدی به آن ميافزايند. برای مثال آنالیتهایی مانند کلسیم چنانچه ادرار اسیدی نشود رسوب کرده و اندازهگیری نمیشوند.
برای آنالیز ادرار هر چند نیاز به نگهدارنده نیست ولی بایستی تجزیه ادرار روی نمونه غلیظ و تازه صورت گیرد. گفتنی است که در ادرار رقیق (وزن مخصوص کمتر از 1/015) و پهاش قلیایی به سرعت سلولها و کستهای ادراری پاشیده میشوند. نمونه بایستی ظرف یک ساعت پس از جمعآوری به آزمایشگاه ارسال شود.
برای جلوگیری از مصرف قند توسط ارگانیزمها و رشد میکروبها میتوان 0/5 گرم فلوراید سدیم را به ادرار 24 ساعته اضافه کرد، گفتنی است که فلوراید سدیم ممکن است داراي خاصیت بازدارندگی برای واکنش آنزیمی نوار ادرار جهت گلوکز باشد. قرصهای نگهدارنده حاوی فرمالین، جیوه، بنزوات (قرص 95 میلیگرمی برای 20 سیسی ادرار) وزن مخصوص ادرار را حدود 0/002 به ازای هر قرص افزایش میدهند. اسید بوریک در غلظت یک گرم در دسیلیتر محافظ آنالیتهایی مانند استریول و استروژن، آلدوسترون و کرتیزول تا 7 روز میباشد. اسید بوریک همچنین با تنظیم pH در محدوده 6 محافظ سلولهای ادراری و کستها بوده و در تجزیه ادرار بجز پارامتر pH تداخلی ایجاد نمیکند.
اسید بوریک یک نگهدارنده باکتریو استاتیک است و خاصیت کشتن میکروبها و جلوگیری از رشد مخمر را ندارد.
برای اندازهگیری کاتکول آمینها و وانیل مندلیک اسید VMA (Vanillyl mandelic) و 5- هیدورکسی ایندول استیک اسید حدود 10 سیسی هیدروکلریک اسید 6 نرمال به ظرف 3 تا 4 لیتری اضافه میشود. پهاش کمتر از 3 برای اندازهگیری آنالیتهاي فوق مناسب است. بهرحال pH پایین موجب تخریب سلولهای ادراری و رسوب اسید اوریک میگردد. برای اندازهگیری آنالیتهای دیگر در ادرار قرار دادن آن در یخچال کفایت میکند.
یافتههای نامطلوب با تأخیر در انجام آزمایش ادرار
- تکثیر میکروبها و رسوب کریستالها موجب رنگ کدر ادرار میشود.
- کروماژنهای ادراری از قبیل هموگلوبین، پورفیرینها، هموژنتیسیک اسید و ملانین با مانده شدن ادرار تجزیه شده و تغییر رنگ میدهند.
- گلوكز توسط میکروبها به اسید و الکل تبدیل میشود. با فرار مولکولهای Co2 از ادرار و تجمع آمونیاک، PH قلیایی شده و موجب از هم پاشیده شدن عناصر سلولی و کستهای ادرار میگردد. مصرف قند ممکن است با دريافت پاسخ منفی کاذب برای قند همراه شود.
- تبخیر استون و تجزیه استواستیک اسید توسط میکروبها منجر به دریافت پاسخ کاذب منفی برای اجسام کتونی میگردد.
- تابش نور به بیلیروبین موجب تغییر شکل ایزومری آن و اکسید شدن به بیلیوردین گردیده که در این حالت با معرف قطعه نمایشگر که خاص بیلیروبین است واکنش منفی یا واکنش کم میدهد. آنالیت یوروبیلینوژن نیز به نور حساس است.
- مانده شدن ادرار باعث تکثیر و تجمع میکروبها و مثبت شدن کاذب تست نیتریت میگردد، از طرف دیگر با تبدیل نیتریت به نیتروژن و تبخیر آن موجب منفی کاذب در تست نیتریت میشود.
- در ادرار رقیق و قلیایی سلولها و کستها بسرعت از هم پاشیده میشوند.
ظروف جمعآوری ادرار برای آنالیز روزمره بايستي دارای دهانه گشاد بوده و از مواد شفاف برای بررسی رنگ ساخته شده باشد. ظرف گنجایش 50 سیسی دارد و حدود 12 سیسی برای آنالیز میکروسکوپی کافی است. نام و نام خانوادگی بیمار و زمان نمونه گیری بایستی روی ظرف جمعآوری قید شود. نبایستی با تصور اینکه تهیه نمونه ادرار آسان است آزمایش را به تأخیر انداخت. نمونه ادرار بایستی سریع به آزمایشگاه منتقل و ظرف 2 ساعت آنالیز شود. نمونهای که احتمال داده میشود در طي 2 ساعت آنالیز نگردد را بایستی در یخچال قرار داده یا به آن نگهدارنده اضافه کرد. نگهداری در حرارت 2 تا 8 درجه موجب کاهش رشد میکروبها و کاهش متابولیسم میگردد و برای کشت میتوان آن را تا 24 ساعت در یخچال قرار داد.
توجه داشته باشید که سرد شدن ادرار موجب افرایش کاذب وزن مخصوص با یورینومتر (urinometer) و رسوب کریستالهای فسفات و اورات گشته و مطالعه میکروسکوپی را دشوار میسازد. واکنشهای رنگی نوار ادراری نیاز به ادرار با دمای اتاق دارد. برای ارسال نمونه به آزمایشگاه دوردست بایستی به نمونه نگهدارنده (preservative) اضافه کرد. نگهدارنده ایدهآل بایستی خاصیت کشندگی برای میکروبها داشته باشد، از فعالیت آنزیم اورهآز (urease) جلوگیری کند، سلولها و کستها را نگه دارد و با واکنشهای نوار تداخلی نداشته باشد.
جمعآوری انواع نمونه ادرار
نمونه راندوم (Random urine)
نمونه راندوم را در هر زمان میتوان جمعآوری کرد. از آنالیز نمونه راندوم برای تشخیص موارد غیر طبیعی واضح استفاده میشود. گاهی آنالیز نمونه راندوم ادرار ممکن است به علت رقيق بودن، موجب منفی کاذب در آنالیتهای شیمی یا کاهش تعداد سلولهای ادراری گردد و یا تهیه نمونه پس از فعالیت ورزشی یا خوردن برخی از مواد غذایی موجب مثبت کاذب در برخی آنالیتها گردد.
ادرار اول صبح (First Morning Specimen)
ادرار اول صبح یک نمونه ایدهال جهت آزمایش ادرار است. جهت جلوگیری از نتایج منفی کاذب ناشي از ادرار رقيق، بهتر است برای تست حاملگی از اولین ادرار صبح استفاده شود. این نمونه تراکم ایدهآلی از انواع گلبولها و سلولها و کستها ایجاد ميکند و به علت pH اسیدی، پاشيده شدن کست و سلولهای ادراری بسیار کندتر از ادرار قلیایی و رقیق است.
برای تشخیص پروتئین اوری ارتوستاتیک از مقایسه پروتئین ادرار صبحگاهی با پروتئین ادرار پس از ایستادن و راه رفتن استفاده میشود. در این حالت نمونه صبحگاهی برای پروتئین اوری منفی و پس از ایستادن و راه رفتن مثبت میشود. بایستی به بیمار آموزش داده شود که نمونه حداکثر ظرف 2 ساعت به آزمایشگاه ارسال شود.
ادرار صبح ناشتا یا دومین ادرار صبحگاهی (Fating specimen)
تفاوت این نمونه از اولین نمونه صبحگاهی آنست که در این حالت پس از خالی کردن مثانه در صبح یک نمونه دیگر ادرار بعد از مدتی ناشتایی تهيه میشود. این نمونه حاوی متابولیتهای غذایی شب قبل نبوده و برای پیگیری قند دارای ارزش است. گاهي آزمايش قند خون يك بيمار ديابتي كه دارو مصرف ميكند زير آستانه دفع ادراري بوده ولي آزمايش قند ادرار نمونه اول صبح مثبت است كه ممكن است ناشي از ادرار شب قبل باشد كه در مثانه باقي مانده است.
نمونه ادراری 2 ساعت بعد از خوردن غذا (2H post prandial)
در این حالت به بیمار آموزش داده میشود که درست قبل از خوردن غذاي حاوی کربوهیدارت مثانه را خالی و پس از 2 ساعت از خوردن، نمونه ادراری را جمعآوری کند. اندازهگیری قند ادرار در این حالت و قند خون دو ساعته برای پیگیری بیمار مبتلا به دیابت ارزشمند است.
نمونه ادراری برای آزمايش تحمل گلوکز
در آزمایش تحمل گلوکز حدود 100 گرم محلول گلوکز نوشیده شده و با توجه به تشخیص بیماری در زمانهای ناشتا (قبل از نوشیدن محلول گلوکز) و نیم ساعت، یک ساعت، دو ساعت، سه ساعت و گاهی تا 4 ساعت، 5 ساعت و 6 ساعت از بیمار نمونه خون جهت اندازهگیری گلوکز تهیه میگردد. ادرار بیمار در ساعات مختلف برای کتون و قند نیز آزمایش گردیده و با جوابهای قند خون مقایسه میشود.
ادرار وسط (Mid stream)
جمعآوری تمیز ادرار وسط به علت آلودگی کمتر با سلولهای اپیتلیال و میکروبهای پیشابراه نمونه قابل قبولي براي كشت و آناليز ادرار است. برای جمعآوری چنین نمونهای بایستی به بیمار یک ماده تمیز کننده و یک ظرف استریل و آموزش لازم داده شود. از ضد عفونی کنندههاي قوی مانند هگزاکلروفن و پوویدون آیودین (povidone – Iodine) نبایستی استفاده شود.
به بیمار آموزش داده شود که نخست دستها را با آب و صابون شستشو داده و محل اطراف پیشابراه را آبکشی کرده و سپس با ضد عفونی کننده ملایم مانند آب و صابون منطقه را دایرهوار تمیز کند و سپس با گاز مرطوب دایرهوار ماده ضد عفونی را پاک کند. برای جمعآوری از ظرف استریل با دهانه گشاد استفاده شود. برای جمعآوری ادرار وسط بایستی قسمتی از ادرار را دور ریخت و سپس ادرار را نگه داشت و بقیه را در ظرف استریل جمعآوری کرد. ادرار بایستی مستقیماً از پیشآبراه (urethra) بدون تماس با پوست اطراف وارد ظرف شود.
جمعآوری ادرار برای سنجش داروها و مواد مخدر
برای سنجش داروها و مواد مخدر بویژه در موارد قانونی بایستی نمونه را با مستندات تحویل گرفت و زنجیره حفاظت و قرنطینه بودن نمونه (chain of custody) از زمان گرفتن نمونه تا ارسال به آزمایشگاه را رعایت کرد. شخصی که نمونه را تحویل ميگيرد و یا منتقل میکند بایستی مورد اطمینان باشد. جمعآوری ادرار در مواردی ممکن است نیاز به حضور شاهد (witnessed) داشته باشد. برای اطمینان از اینکه ادرار توسط آب رقیق نگرديده دمای آن تا 4 دقیقه از گرفتن نمونه بایستی در گستره 37/7-32/5 درجه باشد.
ادرار 24 ساعته (24 Hours specimen)
گاهی نیاز به سنجش مقدار دقیق یک آنالیت در ادرار است و گزارش نتیجه به صورت منفی یا مثبت ارزش تشخیصی ندارد. برای اندازهگیری کمی آنالیتها نیاز به جمعآوری ادرار زماندار (Timed) است. برای مثال برخی از مواد محلول در ادرار از قبیل کاتکول آمینها و 17- هیدروکسی استروئید و الکترولیتها دارای نوسان دفع ادراری و تغییرات روزانه هستند، بدین مفهوم که دفع ادراری آنها در صبح کمترین و در عصر بیشترین است.
براي مثال در بیماری فئوکروموسیتوما افزایش فشار خون به صورت حملهای به علت ترشح كاتكول آمينها مشاهده میشود. افزایش ترشح کاتکول آمینها در این حالت در طول روز قابل پیشبینی نبوده و سنجش متابولیتهای کاتکول آمین یا VMA (Vanly mandelic acid) در ادرار 24 ساعته معنيدار ميگردد. جمعآوري ادرار 24 ساعته با مثانه خالي شروع و با مثانه خالي پايان ميپذيرد. بدين مفهوم كه اولين ادرار صبح شروع جمعآوري را دور ريخته و از آن پس تا روز بعد با جمع كردن اولين ادرار صبح، نمونهگيري پايان ميپذيرد. نمونه 24 ساعته كاملاً مخلوط گرديده و حجم آن اندازهگيري ميشود. بايستي توجه كرد كه در فواصل جمعآوري بايستي ظرف نمونه را در يخچال يا در قطعات يخ قرار داد.
گاهي براي اندازهگيري آناليتهاي خاص در ادرار 24 ساعته احتياج به نگهدارندههاي مخصوص است كه به ظرف جمعآوري اضافه شده و يا قبل از انجام آزمايش به ادرار 24 ساعته اضافه ميشود.
ادرار جمعآوري شده با كاتاتتر (Catheterized)
اين نمونه ادراري تحت شرايط استريل از طريق وارد كردن كاتاتتر به مثانه جمعآوري شده و درخواست شايعي براي كشت ادرار است. چنانچه درخواست آناليز ادرار هم شده باشد نخست بايستي كشت داده شود. گاهي براي ارزيابي كار هر كليه نمونه ادرار مخصوص همان كليه با وارد كردن كاتاتتر به يورتر هر كليه تهيه ميشود.
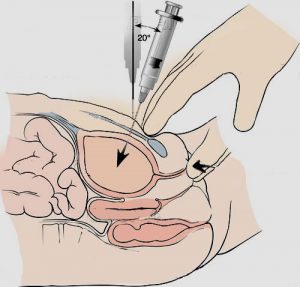
نمونه ادرار سوپراپوبيك (Suprapubic Aspiration)
در اين حالت با ورود سوزن به مثانه نمونه ادرار در سرنگ تهيه ميشود و با توجه با اينكه مثانه تحت شرايط نرمال بايستي استريل باشد از اين رو نمونهاي مناسب جهت كشت است. در مواردي كه نتيجه كشت ادرار به صورت چند ميكروبي مثبت است كشت ادرار سوپراپوبيك با رشد حتي يك ميكروب حائز اهميت باليني است.
ادرار سوپراپوبيك
جمعآوري سه لولهاي نمونه ادرار (Three glass collection)
در اين حالت قسمت نخست ادرار كه پيشاآبراه (Urethra) را شستشو ميدهد در لوله شماره يك و ادرار وسط در لوله دوم و سپس ترشحات پروستات با ماساژ به همراه باقي مانده ادرار در لوله سوم ريخته ميشود. آزمايش كشت روي هر سه لوله انجام گرفته و لوله اول و سوم مورد آزمايش ميكروسكوپي قرار ميگيرد. چنانچه تعداد گلبولهاي سفيد و باكتريها در ميدان HPF در لوله سوم حدود 10 برابر نمونه لوله شماره يك باشد عفونت پروستات ممكن است مطرح شود. كشت مثبت لوله دوم عفونتهاي كليه و مثانه را مطرح ميكند و در اين حالت نتايج لوله سوم براي عفونت قطعي پروستات فاقد اعتبار است. مثبت شدن كشت در لوله اول يا حضور بيشتر گلبولهاي سفيد در اين لوله احتمال يورترياتيس (Urethritis) را مطرح ميكند.
جمعآوري نمونه ادرار در اطفال
جمعآوري ادرار در كودكان مشكل است و براي جمعآوري نمونه ادرار جهت آناليز و كشت از كيسههاي جمعآوري مخصوص براي پسر بچهها و دختر بچهها استفاده ميشود كه با چسب غير آلرژيزا به دستگاه ادراري ميچسبد.
براي كشت ادرار پس از تميز كردن ناحيه ادراري با مواد ضد عفوني كننده اقدام به بستن كيسه جمعآوري ميشود. در موارد لزوم ميتوان نمونه استريل را با سوزن از طريق سوپراپوبيك يا كاتاتتر تهيه كرد.
نگهدارندههاي ادراري
حرارت يخچال در تستهاي شيمي به شرط گرم كردن نمونه قبل از آناليز دخالتي ندارد و تا 24 ساعت از رشد ميكروبها جلوگيري ميكند ولي موجب افزايش وزن مخصوص با يورينومتر و رسوب كريستالهاي فسفات و اورات ميشود.
- تيمول (Thymol) نگهدارنده خوب براي گلوكز و رسوب ادراري است ولي با آزمايش رسوبي پروتئين تداخل دارد.
- اسيد بوريك (boric acid) نگهدارنده خوب براي پروتئين و رسوب ادراري است و در آناليز روزمره ادرار بجز pH تداخلي ندارد. اسيد بوريك pH را حدود 6 تنظيم ميكند و در غلظت 18 گرم در ليتر خاصيت باكتريواستاتيك دارد و از اين رو براي حمل نمونه براي كشت ميتوان مورد استفاده قرار داد. از اسيد بوريك در اندازهگيري آلدوسترون و كرتيزول ادرار 24 ساعته استفاده ميشود كه براي اين منظور 10 گرم به ظرف جمعآوري اضافه ميشود.
- فرمالين يك نگهدارنده عالي براي رسوب ادراري است. فرمالين مانند يك ماده احياگر عمل ميكند و در تستهاي نوار ادراري همانند ويتامين C در آزمايشهاي سنجش گلوكز، خون، استراز لكوسيتي و تست احياي مس دخالت ميكند. براي نگهداري كستها و سلولها ظرف جمعآوري ادرار را با فرمالين آبكشي كنيد.
- تولوئن (Toluene) در آزمايشهاي روزمره دخالتي ندارد ولي در سطح شناور مانده و چسبندگي به پيپتها و مواد آزمايشگاهي پيدا ميكند.
- فلورايد سديم بازدارنده گليكوليز بوده و خاصيت بازدارندگي براي آزمايشهاي نوار ادراري از قبيل قند، خون و استراز لكوسيتي دارد. فلورايد سديم نگهدارنده خوبي براي آناليز داروهاست.
- فيكساتيو ساكومانو (Saccomanno) نگهدارنده سلولهاي ادراري و مناسب براي مطالعات سيتولوژي است.
- از سديم پروپيونات به عنوان نگهدارنده تجارتي در لولههاي قرمز آلبالوئي/ زرد استفاده ميشود و تا 72 ساعت نمونه در حرارت اتاق پايدار و براي آناليز دستگاهي سازگار است.
- از اسيد بوريك به عنوان نگهدارنده در لولههاي خاكستري استفاده ميشود و نمونه تا 48 ساعت پايدار است.
- لازم به يادآوري است كه نگهدارندههاي تجاري ممكن است حاوي چند نوع ماده نگهدارنده باشند و از اين رو مطالعه تركيبات نگهدارنده قبل از انجام آزمایش ادرار بايد انجام شود.
- از اسيدهيدروكلريك 6 نرمال براي آناليز ادرار 24 ساعته براي اندازهگيري كلسيم، كاتكول آمينها، سيستين، 5- هيدوركسي ايندول استيك اسيد و وانيل مندليك اسيد استفاده ميشود كه براي اين منظور 10 سيسي به ظرف جمعآوري اضافه ميشود. براي كم كردن خطر سوختگي با اسيد اضافه كردن اسيد در هنگام تحويل نمونه به آزمايشگاه صورت ميپذيرد.
تجهیزات حفاظت پرسنل
گان مقاوم به نفوذ مایعات، دستکش، محافظ چشم و صورت از ابزار اولیه حفاظت پرسنل هستند. در هنگام کار با نمونه، دست زدن به ابزار نصب شده در آزمایشگاه و تجهیزات آزمایشگاهی بایستی دستكش پوشید. چنانچه نمونهگیری نیاز به دست زدن به بیمار دارد بایستی دستکش را برای هر بیمار تعویض کرد. پوشیدن دستکش جایگزین شستشوی دستها نیست و هر وقت که دستکش بیرون آورده شود بایستی شستشوی دستها نيز انجام شود. انواع مختلف دستکش استریل و غیر استریل، پودری و بدون پودر، لاتکس و غیر لاتکس فراهم است.
گفتنی است که آلرژی به لاتکس در میان پرسنل رو به افزایش است. واکنش آلرژی پوستی با لاتکس به صورت درماتیت موضعی با لکههای خشک همراه با خارش تظاهر میکند. واکنشهای حاد آلرژیک ممکن است به صورت برافروختگی صورت و اشکال در تنفس بروز کند و از این رو شستشوی دست پس از بیرون آوردن دستکش موجب کاهش واکنشهای آلرژیک میگردد. هر گونه واکنش آلرژیک بایستی به اطلاع سوپروایزر رسانیده شود زیرا برخی از واکنشها ممکن است بسیار جدی باشد.
پوشش مقاوم به نفوذ مایعات همراه با مچبند برای محافظت لباس و پوست از آلودگی با ترشحات نمونه لازم است. دستكش بایستی تا روی مچبند کشیده شود و تکمههای لباس به طور کامل بسته شود. گان یک بار مصرف بایستی در جا ظرفی زبالههای خطرناک بیولوژیک و چنانچه یک بار مصرف نباشد در جا ظرفی مخصوص لباسشویی بیمارستان قرار داده شود.
جابجا کردن نمونه، ریختن نمونه در ظروف دیگر، سانتریفوژ نمونه و شکسته شدن لوله نمونه در سانتریفوژ ممکن است با ایجاد قطرات ریز نمونه در هوا (aerosole) موجب آلودگی مخاط گردد، و از این رو کاربرد محافظ چشم و صورت اجباری است. نمونه بیمار هرگز نبایستی در لوله بدون سرپوش یا سانتریفوژ بدون سرپوش سانتریفوژ گردد.
دورریزی مواد زاید بیولوژیکی (disposal of biologic waste)
تمام زبالههای بیولوژیک بجز ادرار را بایستی در ظرف مخصوص که با علامت خطر بیولوژیک نشاندار شده دور ریخت و بوسیله سوزاندن یا اتوکلاو کردن اقدام به ضدعفونی کرد. زبالههای خطرناک نیز ممکن است توسط یک شرکت معتبر جمعآوری و ضدعفونی گردد.
نمونه ادرار را میتوان در وان دستشویی خالی کرد و مواظب بود که به اطراف ترشح نشود. روزانه بایستی وان دستشویی را با محلول هیپوکلریت با رقت 1:5 یا 1:10 ضد عفونی کرد. رقتهای هیپوکلریت سدیم در ظروف پلاستیکی به شرط اینکه از نور محافظت گردند تا یک ماه قابل استفاده است. از هیپوکلریت سدیم نیز برای ضد عفونی کردن قطرات ترشح شده به اطراف استفاده میشود و بایستی اجازه داد تا هیپوکلریت سدیم توسط هوا در سطوح آلوده شده خشک شود. ظروف خالی ادرار را میتوان به عنوان زبالههای غیر بیولوژیک خطرناک دور ریخت.
شستن دستها (Hand washing)
آلودگی دست از مهمترین راههای انتقال عفونت است. پرسنل آزمایشگاه بایستی در مواد زیر اقدام به شستشوی دست کنند:
- بعد از بیرون آوردن دستکش
- قبل از ترک محل کار
- هر زمان که دست آلوده شود (خون، مایعات بدن، ترشحات و مواد آلوده)
- قبل از رفتن به محل استراحت یا پذیرایی
- قبل و بعد از استفاده از امکانات حمام
مراحل صحیح شستن دست
- دستها را با آب گرم خیس کنید
- با صابون ضد میکروب دستها را مالش داده تا کف ایجاد شود و صدای اصطکاک دستها شنیده شود.
- مالش دستها بایستی بین انگشتان، زیر ناخنها، زیر حلقه تا مچ برای حداقل 15 ثانیه ادامه یابد.
- دستها را در وضعیت پائین گرفته و آبکشی کنید.
- با حوله کاغذی دستها را خشک کرده و برای بستن شير آب از دستمال کاغذی استفاده کنید تا از آلودگی مجدد دستها جلوگیری شود.
رنگ ادرار
رنگ زرد ادرار به علت ترشح یوروکروم است که در رابطه با سرعت متابولیسم بوده و در مواردی از قبیل تب، پرکاری تیروئید و گرسنگی افزایش مییابد. دفع اندکی از پیگمانهای یوروبیلین و یورواریترین که صورتی هستند در رنگدهی ادرار نیز نقش دارند. پرنوشی و کمنوشی در یک فرد نرمال ممکن است ادراری به رنگ آب تا زرد تیره تولید كند.
ادرار قرمز (Red urine)
ادرار قرمز یا قرمز قهوهای از رنگهای غیر طبیعی شایع است. هماچوری، هموگلوبیناوری و میوگلوبیناوری تولید رنگهای صورتی، قرمز و قرمز قهوهای میکنند و هر سه مورد فوق توسط قطعه نمایشگر خون در نوار ادراری مثبت میشوند. در هموگلوبيناوري و ميوگلوبيناوري ادرار به رنگ قرمز شفاف است، در حالي كه گلبولهاي قرمز در هماچوري به ادرار رنگ قرمز كدر ميدهند. در ميوگلوبين اوري رنگ پلاسما نرمال ولي در هموگلوبين اوري ممكن است صورتي باشد.
در بیماریهای پورفیریا از اختلالات سنتز هیم (Heme) که با علائم بالینی گوارشی، پوستی و نورولوژیک همراه است رنگ ادرار از قرمز تا نرمال متغیر است و گاهی رنگ ادرار اين بيماران با مانده شدن در آزمایشگاه قرمز میگردد. گاهی رنگ قهوهای ادرار در بیماران مبتلا به هموگلوبینهای ناپایدار به علت دفع ترکیبات دایپیرول (bili fuscin) بوده که با قسمتهای نمایشگر بیلیروبین و خون واکنشی نمیدهند.
داروهايي از قبيل ريفامپين، فنوتيازين و رنگهای غذایی ادرار را قرمز ميكنند. چغندر به علت داشتن آنتوسیانین در برخی افراد تولید رنگ قرمز در ادرار قليايي میکند.
ادرار قهوهای تیره تا سیاه (cola color)
هموگلوبیناوری و میوگلوبیناوری در پهاش اسیدي ادرار با گذشت زمان به رنگ تیره جلوه میکند. گفتنی است که در هموگلوبیناوری، پلاسما و ادرار ممکن است هر دو به رنگ صورتي يا قرمز باشند، در حالی که در میوگلوبیناوری افزایش سرعت دفع میوگلوبین ممانعت از صورتي يا قرمز شدن پلاسما میکند. مصرف الدوپا، ترکیبات آهن، مترونیدازول، کلروکوئین، نیتروفورانتوئین با رنگهای ادراري قرمز تا قهوهای تیره همراه هستند. دفع هموژنتیسیک اسید (Homogentisic) یا آلکاپتون (دای هیدروکسی فنیل استیک اسید) با مانده شدن ادرار به رنگ سیاه در میآید.
دفع اسید فوق ناشی از کمبود هموژنتیسیک اسید اکسیداز است که در کاتابولیسم فنیلآلانین و تیروزین نقش دارد. بیماری الکاپتونوری ممکن است با تیره شدن قنداق نوزاد (black diaper) و در بزرگسالی با پیگمان سیاه در کارتیلاژ (ochronosis) جلوه کند. سیاه شدن ادرار ممکن است 12 تا 24 ساعت طول بکشد و تیرگی نخست در سطح ادرار ظاهر ميشود. قلیایی کردن ادرار گرایش به رنگ تیره را سرعت میبخشد.
در آزمایش قلیا (Alkali test) افزودن سود 10% به ادرار بيمار مبتلا به الكاپتوناوري موجب پیدایش رنگ قهوهای تیره در یک تا دو دقیقه میشود. افزايش توليد ملانين در ملانوم بدخيم ممكن است ادرار را به رنگ سياه درآورد.
رنگهای گوناگون ادرار
زرد قهوهای
رنگ زرد قهوهای که با تکان دادن لوله ادرار، ایجاد کف زرد كند بیانگر بیلیروبین است و با این شیوه میتوان ادرار زرد پر رنگ ناشی از بی آبی بدن که ایجاد کف سفید میکند را افتراق داد. در یرقان انسدادی شدید ادرار ممکن است به رنگ سبز تیره در آید.
قرمز نارنجی یا نارنجی قهوهای
یوروبیلینوژن بیرنگ است ولی تبدیل آن به یوروبیلین در مجاورت هوا و پهاش اسیدی رنگ نارنجی به ادرار میدهد. یوروبیلین ایجاد کف زرد نمیکند. رنگهای غذایی و داروهایی مانند سولفاسالازین، کمپلکس ویتامین B، ریبوفلاوین، نیتروفورانتوئین پیریدیوم(pyridium) به ادرار رنگ نارنجی میدهند. ادرار غلیظ نیز رنگ نارنجی دارد.
رنگ ابری
رنگ ابری علل گوناگون از قبیل رسوب کریستالهای ادراری دارد. کریستالهای فسفات، اورات آمونیوم و کربناتها در pH قلیایی ادرار رسوب کرده و با اضافه کردن اسید به ادرار حل میشوند. کریستالهای اسید اوریک و اوراتها در دمای 60 درجه حل شده و ادرار کدر را شفاف میسازد. رنگ ابری ادرار ممکن است ناشی از حضور سلولهای چرکی، اسپرماتوزوا، رشتههای مخاطی دستگاه ژنيتال و آلودگی ادرار به پمادها و کرمها (Creams) باشد.
رنگ آبی تا سبز
حضور بیلیوردین و عفونت با میکروب سودوموناس و دفع ایندیکان (Indicans) به ادرار رنگ آبی تا سبز میدهد. سندرم قنداق آبی (blue diaper) ناشی از دفع اينديكان (Indican) از اختلال در متابوليزم تريپتوفان با توليد ماده آبي رنگ اينديكن (اينديگوindigo) و یا ناشي از عملكرد ميكروبها روي تريپتوفان در روده است. داروهايي از قبيل روباكسين (متوكاربامول)، متيلن بلو و آميتريپتلین ممکن است به ادرار رنگ آبي دهند.
رنگ شیری
بندرت ورود مایع لنفاتیک به ادرار در نتیجه فیلاریاسیس یا تروما به ادرار رنگ شیری (کایلوری chyluria) میدهد. چربی ادرار را میتوان با اتر و کلروفرم استخراج کرد و از رنگ شیری کریستالهای فسفاته افتراق داد. آلودگی ادرار به پمادهای واژینال ضد قارچ که در آنها پارافین به کار رفته نیز به طور کاذب رنگ شیری به ادرار میدهند.
حضور قطرات چربی (fat globules) یا اجسام چرب بیضوی (oval fat body) در ادرار لیپید اوری گفته میشود، اجسام چرب بیضوی، سلولهای اندوتلیال کلیه هستند که سیتوپلاسم آنها مملو از ذرات چربی است.
قطرات چربی از چربی خنثی (تری گلیسرید) و کلسترول شکل گرفتهاند. لیپیداوری در سندرم نفروتیک و شکستگیهای استخوانهاي دراز و لگن ممکن است مشاهده شود.
بخاطر داشته باشيد كه آلودگي ادرار به پمادهاي با پايه پارافين تصويري شبيه ليپيداوري ميدهد كه براي افتراق ممكن است نياز به رنگآميزي چربي (oil red O) يا مشاهده با نور پلاريزه جهت مشاهده كلسترول باشد.
بوي ادرار
ادرار به طور نرمال داراي بوي ضعيفي شبيه تركيبات آروماتيك (معطره) ميباشد. رشد بيش از حد باكتري توليد بوي آمونياك ميكند. گفتني است كه در نارسايي حاد كليوي به علت نكروز توبولار ادرار بيبو ميباشد. هر بوي غير طبيعي و تند ممكن است بيانگر اختلال در متابوليزم آمينه اسيدها باشد براي مثال به بوهاي غير طبيعي زير توجه كنيد.
| اختلال | بو |
| فنل كتون اوري | بوي لانه موش (mousy)، بوي كپك |
| تيروزينمي | بوي ترشيده (Rancid) |
| دفع كتواسيدها (بيماري شربت افرا) | بوي شربت افرا |
| تري متيل آمين اوري | بوي ماهي فاسد شده |
| متيونين | بوي كره ترشيده |
| اسيدمي ايزووالاريك | بوي عرق پا |
| اجسام كتوني | بوي ميوه |
مروري بر مفاهيم و روشهاي مختلف اندازهگيري كيفي و كمي پروتئين ادرار7
https://www.webmd.com/a-to-z-guides/what-is-urinalysis
ورود / ثبت نام